Кардинальные признаки врожденной глаукомы
Врожденная глаукома, которая появляется вскоре после рождения и детская глаукома, клинические проявления которой наступают через несколько лет после рождения, встречается в 100 раз реже первичной. Заболевание у 75% пациентов — двустороннее. Кардинальными признаками врожденной глаукомы являются:
1. Увеличение размера роговой оболочки на 2 мм и больше (2 мм — это прибавка к норме в различном возрасте). Уже было указано, что в норме у диаметр роговицы у новорожденных 9 мм, в 3-летнем возрасте — 11 мм, т.е. почти как у взрослых).
2. Отек роговицы.
3. Расширение зрачка на 2 мм и более.
4. Замедление реакции зрачка на свет.
5. Атрофия, экскавация диска зрительного нерва.
6. Снижение остроты зрения, сужение поля зрения.
7. Высокое внутриглазное давление.
8. Буфтальм (увеличение размеров глазного яблока) (рис. 88 см. в Приложении).
Ранними признаками врожденной глаукомы являются:
1. Застойная инъекция сосудов глазного яблока.
2. Отек роговицы, увеличение ее размера.
3. Углубление передней камеры.
4. Расширение зрачка, вялая реакция зрачка на свет.
5. Светобоязнь, слезотечение, блефароспазм.
Причиной врожденной глаукомы могут быть недоразвитие угла передней камеры, закрытие угла остатками мезодермальной ткани, ангиоматозными разрастаниями, отсутствие или недоразвитие вортикозных вен глаза и различные комбинации этих и других аномалий.
Факторами, способствующими возникновению врожденной глаукомы, могут быть инфекционные болезни матери в период беременности, физическое перенапряжение и травма, ионизирующая радиация, авитаминоз, алкоголь и др. В возникновении врожденной глаукомы играют роль и наследственные факторы. ВГД при врожденной глаукоме повышается до или сразу после рождения. В течение первых 2-3 месяцев под влиянием высокого офтальмотонуса увеличиваются размеры глазного яблока, углубляется передняя камера. В связи с растяжением капсулы глаза натягиваются зонулярные волокна и хрусталик уплощается, они могут разорваться и возникает дислокация хрусталика, появляется иридодонез, передняя камера может стать неравномерной. Ребенок становится беспокойным, плохо спит, капризничает, теряет аппетит.
Через определенное время высокое ВГД приводит к нарушению трофики и понижению зрения, иногда значительному, вплоть до слепоты. Роговица и склера истончаются. Появляется атрофическая экскавация диска зрительного нерва. Чем она более выражена, тем ниже острота и уже поле зрения. Передне-задний размер глаза при врожденной глаукоме может быть 30 мм и более, диаметр роговицы — 20 мм, глубина передней камеры — 6,5 мм. Иногда уже при рождении могут быть такие изменения.
При врожденной глаукоме особое значение имеют ранняя диагностика и раннее хирургическое лечение, направленное на устранение препятствий току жидкости и создание искусственных путей оттока, т.к. главную роль здесь играет затруднение оттока внутриглазной жидкости.
Врожденная глаукома примерно в 15% случаев наследственная и часто сочетается с другими аномалиями развития глаза. Внутриутробная глаукома развивается при воздействии тератогенных факторов (рентгенологические исследования, гипоксия, авитаминоз, токсикозы, инфекционные заболевания).
Классификация врожденной глаукомы по Сидоренко Е.И.
1 — Начальная стадия — сагиттальный размер глаза и диаметр роговицы увеличен более, чем на 2 мм. Зрение и диск зрительного нерва не изменены.
2 — Развитая — сагиттальный размер и горизонтальный диаметр роговицы увеличены на 3 мм, снижение зрения на 50%, имеется патологическая экскавация диска зрительного нерва.
3 — Далеко зашедшая — размер глаза и роговицы увеличены на 4 мм, снижение зрения до светоощущения, выраженная глаукоматозная экскавация зрительного нерва.
4 — Терминальная — буфтальм, полная слепота, глаукоматозная экскавация зрительного нерва.
Цифры ВГД как у взрослых. Лечение врожденной глаукомы срочное хирургическое.
Вторичные врожденные глаукомы являются следствием других заболеваний. К ним относится аниридия (отсутствие радужки), синдром Ригера, который в 1935 году описал наследственную экто-мезодермальный дисгенез радужки, роговицы, угла передней камеры, смещение зрачка, сочетающиеся с аномалиями развития зубов и других органов. Глазные аномалии проявляются в наличии колобомы радужки или полном ее отсутствии, мегалокорнеа, а также тяжеподобных тканевых образований на передней поверхности радужки, задний эмбриотоксон и в изменении угла передней камеры с присоединением в разные сроки повышения ВГД.
Синдром Франка-Каменецкого наблюдается у мужчин, заболевание рецессивное, сцепленное с половой хромосомой. Гипоплазия радужки двухцветная: зрачковая зона в 1,5-2 мм сероватая, голубая или коричневая, цилиарная зона более широкая и выглядит шоколадно-коричневой из-за обнажения пигментного листка. Глаукома развивается на втором десятилетии жизни.
Вторичные врожденные синдромные глаукомы. Врожденная глаукома, осложненная факоматозами или аномалиями развития угла передней камеры развивается, как правило, медленнее и чаще у детей без признаков гидрофтальма. Обычно ее диагностируют у детей старше 5 лет. К факоматозам относятся нейрофиброматоз, болезнь Гиппель-Линдау, а также энцефало-тригеминальный синдром Стюрдж-Вебера (рис. 89 см. в Приложении).
Энцефало-тригеминальный синдром впервые описал в 1879 году английский врач Sturge W. и дополнили описание в 1922 году Weber H. и в 1934 году датский врач Krabbe. Характеризуется сочетанием кожного и мозгового ангиоматоза с глазными проявлениями.
Кожный ангиоматоз может быть от рождения или развиваться в раннем детстве в форме ангиом лица, чаще располагающихся на одной половине лица вдоль I и II ветви тройничного нерва. Он может захватывать часть шеи, грудной клетки, живота и даже конечностей, редко появляется на слизистой десен, рта, губ и носа. Окраска невуса в грудном возрасте имеет розовый, а затем приобретает синюшно-красный цвет. Ангиоматоз кожи лица часто распространяется на кожу век, конъюнктиву и склеру. Имеется также ангиома в сосудистой оболочке. Иногда офтальмоскопически изменений не видно, а они обнаруживаются с помощью флюоресцентной ангиографии.
Как правило, синдром сопровождается глаукомой, которая чаще протекает по типу детской глаукомы. Симптомы поражения мозга состоят в незначительной умственной отсталости, иногда полной идиотии, клонических судорог, эпилептифорных припадков, рецидивирующих гемипарезов или гемиплегий, появляющихся после эпилептических кризов.
Рентгенологически видны внутричерепные кальцификаты, чаще в височно-теменно-затылочной области на стороне кожной ангиомы. ЭЭГ показывает уменьшение биоэлектрической активности в кальцинированных зонах мозга.
Ангиография помогает установить место расположения мозговой ангиомы. Неврологические симптомы могут быть стертыми и превалировать сосудистые изменения. Отмечены также эндокринные расстройства, акромегалия, ожирение.
Разнообразие симптомов и течения заболевания зависят от размеров и локализации ангиом. Иногда больные доживают до зрелого и старого возраста, у них нет выраженных неврологических симптомов, но имеется глаукома на стороне ангиомы и часто к офтальмологу попадает больной в стадии терминальной глаукомы.
Для болезни Реклингаузена, которую в 1882 году описал Recklinghausen, характерно сочетание множественных кожных нейрофибром по ходу нервных стволов с кожными пятнами цвета «кофе с молоком», расположенными на груди, спине, животе и с различными аномалиями развития органов, как эктодермального, так и мезодермального листков. Со стороны глаз чаще встречается нейро-фиброматоз век и почти всегда верхних. Опухоли могут захватывать лоб, висок, орбиту. На коже лица и шеи могут быть мягкие опухолевидные образования. Часто поражение век сочетается с гипертрофией соответствующей половины лица и гидрофтальмом одноименного глаза. На конъюнктиве глазного яблока новообразования имеют вид отдельных узелков или узловатых тяжей в виде четок. В радужке могут появиться новообразования в виде узелков округлой формы, величиной с просяное зернышко, а в хориоидее серовато-беловатые полоски. На глазном дне может быть застойный сосок, связанный с изменением зрительного нерва. Иногда может быть гетерохромия, микрофтальм, микрокорнеа, вывих хрусталика, диспластичность в строении лица — гипертелоризм, аномалии развития глазных щелей, асимметрия разных отделов черепа, особенно лицевого, дефекты лобных, затылочных, височных костей и глазницы.
Может быть негрубо выраженная интеллектуальная недостаточность, эндокринные нарушения. Дифференцируют врожденную глаукому с конъюнктивитом, паренхиматозным кератитом, мегалокорнеа, ретинобластомой.
При конъюнктивите, как при врожденной глаукоме имеется блефароспазм, слезотечение, светобоязнь. Однако роговица не изменена, нет повышения офтальмотонуса. При паренхиматозном кератите размер роговицы, передней камеры нормален, зрачок сужен, офтальмотонус нормальный, положительны специфические серологические реакции. При мегалокорнеа у детей имеется только увеличенная роговая оболочка без изменения прозрачности, ВГД нормальное, зрительный нерв не изменен.
При ретинобластоме может быть растяжение глазного яблока, однако оно развивается через несколько месяцев после рождения, передняя камера бывает мелкая, имеется характерная картина изменений на глазном дне. Диагноз помогают уточнить данные эхобиометрии, диафаноскопии, лабораторных исследований и пробы с радиоизотопами.
Лечение врожденной глаукомы только хирургическое. Выбор операции зависит от формы, стадии и компенсации процесса. Своевременно проведенные операции могут сохранить зрение у многих детей на всю жизнь.
«Юношеская» глаукома охватывает ряд заболеваний, которые проявляются во втором-третьем десятилетии жизни, хотя бывает их начало в детском и подростковом возрасте. У части больных с глаукомой болезнь имеет ряд общих черт с первичной глаукомой пожилых, у ряда пациентов заболевание развивается на фоне аномалий развития. Среди заболеваний, являющихся пороками развития глаза, наиболее часто встречается синдром Франк-Каменецкого, синдром Ригера и Стюрдж-Вебера. Для больных молодого возраста с первичной глаукомой характерно существенное преобладание открытоугольной формы первичной глаукомы, которая встречается значительно чаще закрытоугольной. Для молодых людей характерна выраженная субъективная симптоматика, периодические приступы затуманивания зрения, радужные круги перед глазами при взгляде на источник света, чаще после работы и зрительного утомления: чувство тяжести, иногда боль в глазах, в области надбровий, висках, ощущение постороннего в глазах. Заболевание двустороннее, но может развиваться сначала на одном, затем на втором глазу, а может сразу на обоих. В 25% случаев открытоугольная глаукома бывает у родителей и родственников. Закрытоугольная глаукома возникает в том же возрасте.
Анатомическая устройство глаза (уменьшенный передне-задний размер, толстый хрусталик, мелкая передняя камера и т.д.) предрасполагают к развитию этой формы глаукомы. У большинства больных имеется выраженный микрофтальм, микрокорнеа, чаще гиперметропическая рефракция. Больные жалуются на периодически повторяющиеся затуманивания зрения, радужные круги или не резко выраженные боли в глазах и в окружающих их частях. Болезнь протекает подостро, торпидно. Постепенно наступает не функциональная, а органическая блокада дренажной зоны угла, образуются гониосинехии, ВГД становится стойко повышенным. Реже встречаются щелевидный зрачок, истинная и ложная поликория, корэктопия, врожденная катаракта и аномалии рефракции высокой степени. Отмечаются дефекты в костной системе, особенно зубов, аномалии развития лицевого скелета, верхней и нижней челюстей. Аномалии зубов проявляются в одонтии, олигодонтии, микродонтии, гипоплазии эмали зубов, пороками аркад зубов. Наследственность доминантная. Встречаются семейные случаи. Лечение хирургическое.
Вопросы:
1. Какую роль играет ВГД в физиологии глаза?
2. Назовите нормальные цифры «истинного» и «тонометрического» ВГД.
3. Как изменяется ВГД в течение суток?
4. Из каких структур состоит дренажная система глаза?
5. Какая из функций страдает в первую очередь при глаукоме?
6. В чем принципиальное различие течения глаукомы взрослых и врожденной?
7. Назовите классификацию глаукомы по состоянию угла передней камеры.
8. Какова клиника острого приступа глаукомы?
9. В чем состоит отличие приступа глаукомы от острого иридоциклита?
10. Перечислите препараты, применяемые для лечения острого приступа глаукомы.
11. Почему необходимо срочно оперировать врожденную глаукому?
12. Назовите принципы микрохирургических операций при глаукоме.
Источник
Врожденная глаукома бывает
а) первичная
1) ранняя врожденная (возникает в первые 3 года жизни)
2) инфантильная глаукома (появляется в детском возрасте)
3) ювенильная глаукома (появляется в юношеском возрасте)
б) сочетанная
в) вторичная
1. Первичная ранняя врожденная глаукома — наследственное заболевание. Патогенез: задержка развития и дифференцировки угла передней камеры и дренажной системы глаза. Клиника: повышение ВГД приводит к постепенному растяжению оболочек глаза, особенно роговицы; диаметр роговицы увеличивается до 12 мм и больше, уменьшается ее толщина и увеличивается радиус кривизны. Растяжение роговицы часто сопровождается отеком стромы и эпителия, разрывами десцементовой оболочки. Изменения роговицы служат причиной появления светобоязни, слезотечения и гиперемии глаз. Характерно углубление передней камеры и атрофия стромы радужки. Экскавация диска зрительного нерва развивается быстро, вначале она обратима и уменьшается при снижении ВГД, в поздней стадии глаз и особенно роговица значительно увеличены в размерах, роговичный лимб растянут, роговица мутная, проросшая сосудами («бычий глаз»). В дальнейшем возможно образование перфорирующей язвы роговицы.
2. Первичная инфантильная врожденная глаукома — возникает в возрасте 3-10 лет. Этиопатогенез: как и при ранней врожденной глаукоме. Клиника: роговица и глазное яблоко имеют нормальные размеры, симптомы, обусловленные отеком роговицы и растяжением отсутствуют. При гониоскопии обнаруживают симптомы дисгенеза угла передней камеры. Отмечаются изменения диска зрительного нерва, размеры и глубина экскавации диска могут уменьшаться при нормализации ВГД.
3. Первичная ювенильная глаукома — возникает в 11-34 года, часто сочетается с миопической рефракцией. Повышение ВГД обусловлено недоразвитием или поражением трабекулярных тканей. Симптомы такие же, как при первичной открытоугольной глаукоме.
4. Сочетанная — развивается так же, как и первичная врожденная, сочетается с микрокорнеа, аниридией, мезодермальным дисгенезом, факоматозами, синдромом Марфана.
5. Вторичная врожденная. Этиология: ретинобластома, травмы, увеиты и т.д. Патогенез: смещение кпереди иридохрустальной диафрагмы при возникновении закрытоугольной глаукомы, внутриглазные кровоизлияния и др. Основной клинический признак: увеличение размеров глазного яблока и роговицы.
Лечение: хирургическое срочное (немедленное), медикаментозная терапия применяется как дополнительная мера воздействия.
Методы:
а) гониотомия — очищение трабекулярной зоны с целью воссоздания дренажной системы в углу передней камеры. Наиболее эффективна в ранней стадии развития процесса.
б) гониопунктура — образование фистулы, наиболее показана при далеко зашедших стадиях
В тех случаях, когда гидрофтальм достигает почти абсолютной стадии, при полостных вмешательствах вероятны тяжелые осложнения. Во избежание их при этом проводят операции, направленные на уменьшение продукции внутриглазной жидкости — цикло-, ангио-, диатермо- или криокоагуляция.
Дата добавления: 2015-01-30; просмотров: 586; Опубликованный материал нарушает авторские права? | Защита персональных данных
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Как то на паре, один преподаватель сказал, когда лекция заканчивалась — это был конец пары: «Что-то тут концом пахнет». 8834 — | 8360 — или читать все…
Читайте также:
- Абсцесс ( определение, этиология,клиника, диагностика, лечение)
- Актиномикоз (определение, этиология,клиника, диагностика, лечение, классификация, профилактика.)
- Аллергические заболевания конъюнктивы. Их лечение и профилактика
- Амблиопия, сроки и методы лечения
- Анаэробная инфекция (определение, этиология,клиника, диагностика, лечение, профилактика)
- Арбовирусные инфекции. Этиология. Патогенез. Эпидемиология. Классификация. Диагностика. Лечение
- Б. При гиперфункции уровня. а) Испытывает особое влечение к разнообразным сенсорным впечатлениям и затрудняется в оценке собственных физиологических потребностей:
- Базисное (недифференцированное) лечение мозгового инсульта
- Бактериальный вагиноз. Клиника, диагностика и лечение
- Билет №17 Вопрос 1 Назначение, виды, область применения, состав огнетушащего вещества, маркировка огнетушителей, сроки перезарядки
- Билет №6 Вопрос 1 Комплект для резки электропроводов: назначение, сроки испытаний, критерии пригодности
- Билет №8 Вопрос 1 Лестница-палка: назначение, устройство, техническая характеристика, сроки и порядок испытания
Источник
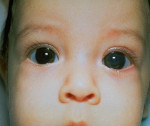
Врожденная глаукома – чаще наследственное заболевание, сопровождающееся постепенным увеличением внутриглазного давления и обусловленными этим сопутствующими зрительными нарушениями. К основным симптомам данной патологии относят увеличение размеров глаз (у грудных детей), болезненность, которая приводит к беспокойству и плаксивости ребенка, светобоязнь, миопию или астигматизм. Диагностика врожденной глаукомы производится на основании данных офтальмологического осмотра, изучения наследственного анамнеза пациента и течения беременности, генетических исследований. Лечение только хирургическое, причем оно должно быть выполнено как можно ранее до развития необратимых вторичных нарушений в органе зрения.
Общие сведения
Врожденная глаукома – генетическое, реже — приобретенное внутриутробно заболевание, которое характеризуется недоразвитием угла передней камеры глаза и трабекулярной сети, что в конечном итоге приводит к повышению внутриглазного давления. Это состояние считается в офтальмологии относительно редким и встречается примерно в одном случае на 10000 родов. Некоторые исследователи полагают, что данная статистика не совсем корректно отражает действительность, ведь некоторые формы врожденной глаукомы могут не проявлять себя вплоть до подросткового возраста. Несмотря на то, что патология наследуется по аутосомно-рецессивному механизму, среди больных несколько превалируют мальчики – половое распределение составляет примерно 3:2. По возрасту развития основных симптомов, а также наличию или отсутствию генетических дефектов выделяют несколько клинических форм этого заболевания. Важность своевременного обнаружения врожденной глаукомы обусловлена тем, что без проведенного лечения ребенок может ослепнуть через 4-5 лет после развития первых проявлений патологии.
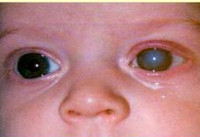
Врожденная глаукома
Причины врожденной глаукомы
Подавляющее большинство случаев врожденной глаукомы (не менее 80%) сопровождаются мутацией гена CYP1B1, который локализован на 2-й хромосоме. Он кодирует белок цитохром Р4501В1, функции которого на сегодняшний момент изучены недостаточно. Предполагается, что данный протеин каким-то образом участвует в синтезе и разрушении сигнальных молекул, которые принимают участие в формирование трабекулярной сети передней камеры глаза. Дефекты структуры цитохрома Р4501В1 приводят к тому, что метаболизм вышеуказанных соединений становится аномальным, что и способствует нарушению формирования глаза и развитию врожденной глаукомы. Сейчас известно более полусотни разновидностей мутаций гена CYP1B1, достоверно связанных с развитием этого заболевания, однако выявить взаимосвязь между конкретными дефектами гена и определенными клиническими формами пока не удалось.
Помимо этого, имеются указания на роль в развитии врожденной глаукомы другого гена – MYOC, расположенного на 1-й хромосоме. Продукт его экспрессии, протеин под названием миоциллин, широко представлен в глазных тканях и тоже участвует в формировании и функционировании трабекулярной сети глаза. Ранее было известно, что мутации этого гена являются причиной открытоугольной ювенильной глаукомы, однако при одновременном повреждении MYOC и CYP1B1 развивается врожденная разновидность этой патологии. Некоторые исследователи в области генетики полагают, что обнаружение мутации гена миоциллина на фоне дефекта CYP1B1 не играет особой клинической роли в развитии врожденной глаукомы и является просто совпадением. Мутации этих обоих генов наследуются по аутосомно-рецессивному механизму.
Кроме наследственных форм данной патологии примерно в 20% случаев диагностируется врожденная глаукома при отсутствии, как случаев заболевания, так и патологических генов у родителей. В таком случае причиной развития глазных нарушений могут выступать либо спонтанные мутации, либо же повреждение тканей глаза во внутриутробном периоде. Последнее может быть обусловлено заражением матери во время беременности некоторыми инфекциями (например, токсоплазмозом, краснухой), внутриутробными травмами плода, ретинобластомой, воздействием тератогенных факторов. Так как в такой ситуации не имеется генетического дефекта, такая патология носит название вторичной врожденной глаукомы. Кроме того, подобные нарушения органа зрения могут иметь место при некоторых других врожденных заболеваниях (синдром Марфана, ангидроз и другие).
Какой бы ни была причина врожденной глаукомы, механизм развития нарушений при этом состоянии практически одинаков. Из-за недоразвития угла передней камеры глаза и трабекулярной сети водянистая влага не может нормально покидать полость, происходит ее накопление, что сопровождается постепенным повышением внутриглазного давления. Особенностью врожденной глаукомы является тот факт, что ткани склеры и роговицы у детей обладают большей эластичностью, нежели у взрослых, поэтому при накоплении влаги происходит увеличение размеров глазного яблока (чаще всего двух сразу, очень редко только одного). Это несколько снижает внутриглазное давление, однако со временем и этот механизм становится недостаточным. Происходит уплощение хрусталика и роговицы, на последней могут появиться микроразрывы, ведущие к помутнению; повреждается диск зрительного нерва, истончается сетчатка. В конечном итоге может произойти ее отслоение – помутнение роговицы и отслойка сетчатой оболочки глаза являются ведущими причинами слепоты при врожденной глаукоме.
Классификация врожденной глаукомы
В клинической практике врожденную глаукому в первую очередь разделяют на три разновидности – первичную, вторичную и сочетанную. Первичная обусловлена генетическими нарушениями, наследуется по аутосомно-рецессивному механизму и составляет около 80% от всех случаев заболевания. Причина вторичной врожденной глаукомы заключается во внутриутробном нарушении формирования органов зрения различной негенетической природы. Сочетанная разновидность, как следует из названия, сопровождается наличием врожденной глаукомы на фоне иных наследственных заболеваний и состояний. Первичная форма, обусловленная генетическими дефектами, в свою очередь подразделяется на три клинические формы:
- Ранняя врожденная глаукома – при этой форме признаки заболевания выявляются при рождении, или они проявляются в первые три года жизни ребенка.
- Инфантильная врожденная глаукома – развивается в возрасте 3-10 лет, ее клиническое течение уже мало похоже на ранний тип и приближается к таковому у взрослых людей при других формах глаукомы.
- Ювенильная врожденная глаукома – первые проявления этой формы заболевания регистрируются чаще всего в подростковом возрасте, симптоматика очень схожа с инфантильным типом патологии.
Такой значительный разлет в возрасте развития врожденной глаукомы напрямую связан со степенью недоразвития трабекулярной сети глаза. Чем более выражены нарушения в этих структурах, тем ранее начинается накопление водянистой влаги с повышением внутриглазного давления. Если же недоразвитие угла передней камеры глаза не достигает значительных величин, то в первые годы жизни ребенка отток происходит вполне нормально, и нарушения развиваются намного позже. Попытки связать определенные клинические формы врожденной глаукомы с конкретными типами мутаций гена CYP1B1 на сегодняшний день не увенчались успехом, и механизмы развития того или иного типа заболевания до сих пор неизвестны.
Симптомы врожденной глаукомы
Наиболее своеобразными проявлениями характеризуется ранняя форма первичной врожденной глаукомы, что обусловлено анатомическими особенностями строения глаза у ребенка в возрасте до 3-х лет. В очень редких случаях глаукомные изменения можно заметить уже при рождении, чаще всего в первые 2-3 месяца жизни заболевание ничем себя не проявляет. Затем ребенок становится беспокойным, плохо спит, очень часто капризничает – это обусловлено неприятными и болезненными ощущениями, с которых дебютирует врожденная глаукома. Через несколько недель или месяцев начинается медленное увеличение размеров глазных яблок (реже — одного). Повышение внутриглазного давления и эластичность тканей склеры могут привести к значительному увеличению глаз, что внешне создает ложное впечатление красивого «большеглазого» ребенка. Затем к этим симптомам присоединяется отек, светобоязнь, слезотечение, иногда возникает помутнение роговицы.
Инфантильная и ювенильная формы врожденной глаукомы во многом очень схожи, различается только возраст развития первых проявлений заболевания. Увеличения размеров глазных яблок при этом, как правило, не происходит, патология начинается с ощущения дискомфорта и болезненности в глазах, головных болей. Ребенок может жаловаться на ухудшение зрения (появление ярких ореолов вокруг источников света, «мошки» перед глазами). Эти типы врожденной глаукомы часто сопровождаются другими нарушениями зрительного аппарата – косоглазием, астигматизмом, миопией. Со временем происходит сужение поля зрения (теряется возможность видеть предметы боковым зрением), нарушение темновой адаптации. Светобоязнь, отек и инъецирование сосудов склеры, характерные для ранней формы заболевания, при этих формах чаще всего не наблюдаются. При отсутствии лечения любая разновидность врожденной глаукомы со временем приводит к слепоте по причине отслойки сетчатки или атрофии зрительного нерва.
Диагностика врожденной глаукомы
Выявление врожденной глаукомы производится врачом-офтальмологом на основании данных осмотра, офтальмологических исследований (тонометрии, гониоскопии, кератометрии, биомикроскопии, офтальмоскопии, УЗ-биометрии). Также немаловажную роль в диагностике этого состояния играют генетические исследования, изучение наследственного анамнеза и течения беременности. При осмотре обнаруживаются увеличенные (при ранней форме) или нормальные размеры глаз, может также наблюдаться отек окружающих глазное яблоко тканей. Горизонтальный диаметр роговицы увеличен, на ней возможны микроразрывы и помутнение, склера истончена и имеет голубоватый оттенок, поражается при врожденной глаукоме и радужная оболочка – в ней возникают атрофические процессы, зрачок вяло реагирует на световые раздражители. Передняя камера глаза углублена (в 1,5-2 раза больше возрастной нормы).
На глазном дне длительное время не возникает никаких патологических изменений, так как за счет увеличения размеров глазного яблока внутриглазное давление поначалу не достигает значительных величин. Но затем довольно быстро развивается экскавация диска зрительного нерва, однако при снижении давления выраженность этого явления также уменьшается. По причине увеличения размеров глаз при врожденной глаукоме происходит истончение сетчатки, что при отсутствии лечения может привести к ее разрыву и регматогенной отслойке. Часто на фоне таких изменений обнаруживается миопия. Тонометрия показывает некоторое увеличение внутриглазного давления, однако этот показатель следует сопоставлять с передне-задним размером глаза, так как растяжение склеры сглаживает показатели ВГД.
Изучение наследственного анамнеза может выявить аналогичные изменения у родственников больного, при этом нередко удается определить аутосомно-рецессивный тип наследования – это свидетельствует в пользу первичной врожденной глаукомы. Наличие в ходе беременности инфекционных заболеваний матери, травм, воздействия тератогенных факторов указывает на возможность развития вторичной формы заболевания. Генетическая диагностика осуществляется посредством прямого секвенирования последовательности гена CYP1B1, что позволяет выявить его мутации. Таким образом, однозначно доказать наличие первичной врожденной глаукомы может только врач-генетик. Кроме того, при наличии такого состояния у одного из родителей или их родственников можно производить поиск патологической формы гена до зачатия или пренатальную диагностику путем амниоцентеза или других методик.
Лечение и прогноз врожденной глаукомы
Лечение врожденной глаукомы только хирургическое, возможно применение современных лазерных технологий. Консервативная терапия с использованием традиционных средств (капли пилокарпин, клонидин, эпинефрин, дорзоламид) является вспомогательной и может использоваться некоторое время в ходе ожидания операции. Хирургическое вмешательство сводится к формированию пути оттока водянистой влаги, что снижает внутриглазное давление и устраняет врожденную глаукому. Метод и схема проведения операции избирается в каждом конкретном случае строго индивидуально. В зависимости от клинической картины и особенностей строения глазного яблока могут выполняться гониотомия, синустрабекулэктомия, дренажные операции, лазерная циклофотокоагуляция или циклокриокоагуляция.
Прогноз врожденной глаукомы при своевременной диагностике и проведении операции чаще всего благоприятный, если же лечение произведено с опозданием, возможны различные по выраженности нарушения зрения. После устранения глаукомы необходимо не менее трех месяцев диспансерного наблюдения у офтальмолога.
Источник

