Капли для дегенерации сетчатки
Макулодистрофия (возрастная макулярная дистрофия, или дегенерация, ВМД) – заболевание, при котором наблюдается повреждение центрального или периферических отделов сетчатки глаза. Это приводит к ухудшению зрения. Патология чаще встречается у людей старше 50 лет и у беременных, распространенность – 15 случаев на 1 тыс. человек.
Лечение дистрофии сетчатки глаза
Цель лечения при таком заболевании – замедление развития дистрофии сетчатки глаза.
Тем самым удается приостановить прогрессирование макулодистрофии. У детей болезнь встречается редко. Лечение вне зависимости от возраста происходит по следующим схемам:
Форма возрастной дистрофии сетчатки | Особенности | Методы консервативного лечения | Методы оперативного лечения |
Сухая (неэкссудативная) |
|
|
|
Влажная (экссудативная) |
|
| Реваскуляризирующие и вазореконструктивные операции. |
Препараты для лечения возрастной макулярной дегенерации
Терапия возрастной дистрофии сетчатки проводится комплексно. Врачи назначают препараты в виде таблеток, инъекций, глазных капель. Некоторые лекарства вводят непосредственно в стекловидное тело. Основные группы применяемых препаратов:
Группа препаратов | Механизм действия | Примеры лекарств | Цена, рублей |
Вазодилаторы и ангиопротекторы | Расширяют и укрепляют кровеносные сосуды. | Но-шпа | 440 за 25 шт. |
Папаверин | 18 за 10 шт. | ||
Аскорутин | 34 за 50 шт. | ||
Полипептиды | Нормализуют работу сетчатки, восстанавливают проницаемость сосудов. | Ретиналамин | 4500 за 10 шт. |
Капли для глаз с витаминами и биологическими веществами | Способствуют репарации и улучшению обмена веществ. | Тауфон | 107 за 10 мл |
Эмоксипин | 179 за 5 мл | ||
Улучшающие микроциркуляцию | Улучшают кровоснабжение сетчатки. | Пентоксифиллин | 40 за 10 ампул |
Трентал | 160 за 5 ампул | ||
Антиагреганты | Уменьшают тромбообразование в сосудах. | Клопидогрел | 440 за 28 шт. |
Ацетилсалициловая кислота | 15 за 20 шт. | ||
Антихолестериновые | Снижают уровень холестерина. | Метионин | 120 за 60 шт. |
Симвастатин | 50 за 30 шт. | ||
Аторвастатин | 59 за 30 шт. | ||
Кровоостанавливающие | Рассасывают кровоизлияния в глаз. | Аминокапроновая кислота | 43 за 100 мл |
Проурокиназа | 515 за 5 ампул | ||
Этамзилат | 120 за 10 ампул |
Витамины
Лечение макулодистрофии сетчатки глаза обязательно включает витамины. Они необходимы для нормального функционирования органов зрения, улучшения питания их тканей и замедления прогрессирования дистрофических изменений. При таком заболевании полезны витамины А, Е, В. Для насыщения ими организма можно использовать следующие препараты:
- Лютеин Комплекс;
- Витрум Вижн;
- Компливит Офтальмо;
- Лютеин-Интенсив Эвалар.
Уколы в глаза
Чтобы предотвратить развитие новых кровеносных сосудов в органе, специальные препараты вводят непосредственно в стекловидное тело. Процедуру проводит врач-офтальмолог. Она занимает всего несколько минут и, судя по отзывам, не вызывает болевых ощущений. После инъекций патологические сосуды начинают распадаться, а аномальная жидкость рассасывается.
По статистике, у 30% пациентов после такой терапии восстанавливается определенная часть утраченного зрения. Для внутриглазных инъекций используются следующие препараты:
Наименование препарата | Способ применения | Противопоказания | Цена, рублей |
Lucentis (Луцентис) | Вводится инъекционно по 0,05 мл 1 раз в месяц. За один сеанс препарат вводят только в один глаз. |
| 47500 за 1 флакон 0,23 мл |
Eylea | Вводят в стекловидное тело по 50 мкл раствора в течение 3 месяцев. Далее делают инъекции по 1 каждые 8 недель. |
| 44000 за 0,278 мл |
Физиотерапия
Возрастная макулярная дегенерация несколько замедляется после прохождения курсов физиотерапии. Эффективными считаются следующие процедуры:
- Электрофорез. Проводится с Но-шпой, Гепарином, Никотиновой кислотой.
- Фотостимуляция органа. Это подача световых сигналов на каждый глаз, которые обеспечивают их тренировку.
- Внутривенное лазерное облучение крови. Предполагает воздействие световой энергии на системный кровоток глазного яблока.
- Магнитотерапия. Воздействие магнитного поля нормализует химический состав всех биологических жидкостей.
- Электростимуляция клетчатки. Импульсный электрический ток укрепляет двигательные мышцы глаза, улучшает нервно-мышечную передачу.
Лечение лазером
Основное преимущество лазеротерапии – возможность воздействовать на пораженные участки, не затрагивая здоровые ткани глаза. Из минусов выделяется возможность развития аллергической реакции, что приводит к воспалению и отеку конъюнктивы. Виды лазеротерапии:
- Лазерная стимуляция клетчатки. За счет воздействия лазером происходит активизация обменных процессов клетчатки. Курс такой стимуляции может на длительный срок приостановить макулодистрофию.
- Лазерная коагуляция. Заключается в запаивании проблемного района сетчатки. Вследствие этого он изолируется, что замедляет прогрессирование заболевания. Цена – 5-30 тыс. р.
Хирургическое лечение
Показание к хирургическому лечению – неэффективность консервативной и лазеротерапии. Все операции, производимые при возрастной дистрофии клетчатки, делятся на 2 вида:
Методы | Описание |
Реваскуляризирующие | Операции по полному уничтожению аномальных и максимальному раскрытию нормальных сосудов. |
Вазореконструктивные | Это операции по восстановлению нормального микрососудистого русла глаза при помощи трансплантатов. |
Лечение дистрофии сетчатки глаза народными средствами
Возрастная дистрофия сетчатки глаза – это тяжелое заболевание, поэтому народные средства могут применяться только в качестве дополнительного метода терапии. К немедикаметозному лечению относят соблюдение диеты с обилием овощей и фруктов. Из народных средств эффективными считаются рецепты:
- В 10 мл сока алоэ растворить 50 г мумие. Хранить полученный раствор в холодильнике. Закапывать в глаза ежедневно по пару капель, предварительно нагрев раствор до комнатной температуры. Лечение длится 9 дней.
- Домашнее козье молоко смешать напополам с водой. Закапывать в каждый глаз по 1 капле в течение 1 недели.
- Смешать шелуху репчатого лука, ягоды шиповника и хвою в пропорции 2:2:5. Залить литром воды, кипятить 10-15 мин., дать настояться. Пить ежедневно по 1 ст. 2 раза.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация,
представленная в статье, носит ознакомительный характер. Материалы статьи не
призывают к самостоятельному лечению. Только квалифицированный врач может
поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных
особенностей конкретного пациента.
Источник
По данным Всемирной Организации Здравоохранения, возрастная макулярная дегенерация является одной из наиболее частых причин слепоты и слабовидения у лиц старшей возрастной группы. Возрастная макулярная дегенерация — хроническое дегенеративное нарушение, которым чаще всего страдают люди после 50 лет. По официальным материалам Центра ВОЗ по профилактике устранимой слепоты, распространенность этой патологии по обращаемости в мире составляет 300 на 100 тыс. населения. В экономически развитых странах мира ВМД как причина слабовидения занимает третье место в структуре глазной патологии после глаукомы и диабетической ретинопатии. В США 10% лиц в возрасте от 65 до 75 лет и 30% старше 75 лет имеют потерю центрального зрения вследствие ВМД. Терминальная стадия ВМД (слепота) встречается у 1,7% всего населения старше 50 лет и около 18% населения старше 85 лет. В России заболеваемость ВМД составляет 15 на 1000 населения.
ВМД проявляется прогрессирующим ухудшением центрального зрения и необратимым поражением макулярной зоны. Макулодистрофия — двустороннее заболевание (примерно в 60% случаев поражаются оба глаза), однако, как правило, поражение более выражено и развивается быстрее на одном глазу, на втором глазу ВМД может начать развиваться через 5-8 лет. Зачастую пациент не сразу замечает проблемы со зрением, поскольку на начальном этапе всю зрительную нагрузку на себя берет лучше видящий глаз.
Как видит человек с макулярной дегенерацией сетчатки
Макулодистрофия

Нормальное зрение

ВАЖНО! При снижении остроты зрения как вдаль, так и на близком расстоянии; затруднениях, возникающих при чтении и письме; необходимости более сильного освещения; появлении перед глазом полупрозрачного фиксированного пятна, а также искажении контуров предметов, их цвета и контрастности — следует немедленно обратиться к офтальмологу. Диагноз «макулодистрофия» может быть установлен только врачом-специалистом. Однако, высокоинформативным является самоконтроль зрительных функций каждого глаза в отдельности при помощи теста Амслера.


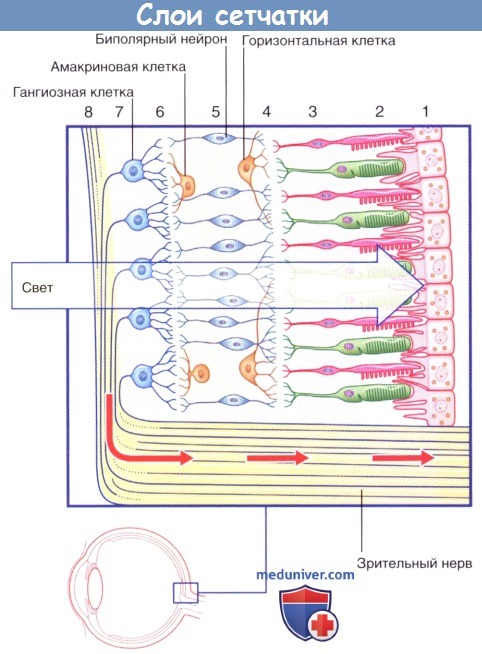
Механизм развития и формы возрастной макулярной дегенерации (ВМД)

- Макула – это несколько слоев специальных клеток. Слой фоторецепторов расположен над слоем клеток пигментного эпителия сетчатки, а ниже – тонкая мембрана Бруха, отделяющая верхние слои от сети кровеносных сосудов (хориокапиляров), обеспечивающих макулу кислородом и питательными веществами.

- По мере старения глаза накапливаются продукты обмена клеток, образуя так называемые «друзы» – желтоватые утолщения под пигментным эпителием сетчатки. Наличие множества мелких друз или одного (или нескольких) крупных друз считается первым признаком ранней стадии «сухой» формы ВМД. «Сухая» (неэкссудативная) форма наиболее часто встречается (примерно в 90% случаев).

- По мере накопления друзы могут вызывать воспаление, провоцируя появление эндотелиального фактора роста сосудов (Vascular Endothelial Grows Factor — VEGF) — белка, который способствует росту новых кровеносных сосудов в глазу. Начинается разрастание новых патологических кровеносных сосудов, этот процесс называется ангиогенезом.

- Новые кровеносные сосуды прорастают через мембрану Бруха. Так как новообразованные сосуды по природе своей патологические, плазма крови и даже кровь проходят через их стенки и попадают в слои макулы.

- С этого момента ВМД начинает прогрессировать, переходя в другую, более агрессивную форму – «влажную».Жидкость накапливается между мембраной Бруха и слоем фоторецепторов, поражает уязвимые нервы, обеспечивающее здоровое зрение. Если не остановить этот процесс, то кровоизлияния будут приводить к отслойкам и образованию рубцовой ткани, что грозит невосполнимой потерей центрального зрения.
«Влажная» (экссудативная) форма встречается значительно реже «сухой» (приблизительно в одном-двух случаях из 10), однако является более опасной – происходит стремительное прогрессирование и зрение ухудшается очень быстро.
Симптомы «влажной» формы ВМД
- Резкое снижение остроты зрения, отсутствие возможности улучшить зрение очковой коррекцией.
- Затуманенность зрения, снижение контрастной чувствительности.
- Выпадение отдельных букв или искривление строчек при чтении.
- Искажение предметов (метаморфопсии).
- Появление темного пятна перед глазом (скотома).
Цель лечения возрастной макулярной дегенерации
Возрастная макулярная дегенерация поддается лечению. Однако, еще не так давно существовал лишь один способ остановить «протекание» сосудов при влажной ВМД — лазерная коагуляция. Но этот метод не позволял устранить причину появления паталогических сосудов, и был лишь временной мерой.
В начале 2000-х годов было разработано более эффективное лечение под названием «прицельная терапия». Этот метод основан на воздействии специальными веществами именно на белок VEGF.

В настоящее время так называемая анти-VEGF терапия полностью изменила подходы к лечению ВМД, позволяя сохранить зрение и поддержать качество жизни миллионов людей во всем мире. Анти-VEGF терапия может не только уменьшить прогрессирование ВМД, но в некоторых случаях даже позволяет улучшить зрение. Лечение эффективно, но только в тех случаях, когда оно проведено до образования рубцовой ткани и до необратимой потери зрения.
Интравитреальные инъекции препаратов — Анти-VEGF терапия
Чтобы препараты, противодействующие развитию новых сосудов, эффективно воздействовали на макулу, необходимо провести инъекцию непосредственно в стекловидное тело глаза. Процедура выполняется в условиях стерильности операционного зала квалифицированным врачом-офтальмологом.

Процедура введения препарата занимает лишь несколько минут и не вызывает никаких болевых ощущений. По мере того, как анти-VEGF препарат проникает в ткани макулы, он снижает уровень активности белка, в результате останавливается рост патологических кровеносных сосудов, после чего эти сосуды начинают распадаться и регрессировать, а при постоянном лечении аномальная жидкость также рассасывается.
Контроль ангиогенеза и связанной с ним отечности стабилизирует зрительную функцию и предотвращает дальнейшее повреждение макулы. По данным клинических исследований приблизительно у 30% процентов пациентов получающих анти-VEGF терапию влажной ВМД определенная часть утраченного вследствие этого заболевания зрения восстанавливается.
Препараты для лечения возрастной макулярной дегенерации – ЛУЦЕНТИС (Lucentis) и ЭЙЛЕА (Eylea)
Первым препаратом для анти-VEGF терапии в виде интравитреальных инъекций, сертифицированным в России для применения в офтальмологии, был ЛУЦЕНТИС, совершивший настоящую революцию в лечении ВМД и ставший «золотым стандартом».. В июне 2006 года он был утвержден американским агентством по контролю за лекарственными средствами (FDA) как уникальное средство для лечения возрастной макулярной дегенерации, а в 2008 году был зарегистрирован и в России. С 2009 года офтальмологические клиники «ЭКСИМЕР» применяют препарат ЛУЦЕНТИС в клинической практике.
Ученые продолжали изыскания, чтобы создать препарат более пролонгированного действия, не уступающий по качественным результатам ЛУЦЕНТИСу. В ноябре 2011 года в США был одобрен для лечения влажной формы возрастной макулярной дегенерации сетчатки новый препарат ЭЙЛЕА. С марта 2016 года препарат зарегистрирован в России и начал применяться в офтальмологических клиниках «Эксимер».
Почему ЛУЦЕНТИС И ЭЙЛЕА эффективны?
До появления этих препаратов в качестве анти-VEGF терапии использовались средства, созданные для лечения онкологических заболеваний. ЛУЦЕНТИС (а впоследствии и ЭЙЛЕА) были специально разработаны для применения в офтальмологии, что обеспечивает их более высокую эффективность и безопасность.
В состав препарата ЛУЦЕНТИС входят молекулы действующего вещества — ранибизумаба, которое снижает избыточную стимуляцию ангиогенеза (роста патологических сосудов) при возрастной макулярной дегенерации и нормализует толщину сетчатки. ЛУЦЕНТИС быстро и полностью проникает во все слои сетчатки, уменьшает макулярный отек и предотвращает увеличение размера поражения, прогрессирование образования и прорастания сосудов и новые кровоизлияния.
ЭЙЛЕА — препарат, содержащий активное вещество — афлиберцепт, молекулы которого действуют как «ловушка», сращиваясь с молекулами не только эндотелиального фактора роста сосудов (VEGF), а также плацентарного фактора роста (PIFG). ЭЙЛЕА характеризуется более продолжительным внутриглазным действием, что позволяет проводить инъекции реже. Кроме того, этот препарат может применяться не только при «влажной» форме возрастной макулярной дегенерации, но и в случаях ухудшения зрения, вызванного диабетическим макулярным отеком и макулярным отеком вследствие окклюзии вен сетчатки.
Что показывают научные исследования?
Клиническая активность и безопасность препаратов были доказаны в ряде крупных международных испытаний. Результаты поистине впечатляют – у большинства пациентов не только остановилось прогрессирование заболевания и сохранилась острота зрения, но этот показатель значительно улучшился.

Толщина центральной зоны сетчатки до и после лечения
- В сравнении с лазерным лечением (фотодинамической терапией) препараты анти-VEGF терапии ощутимо превзошли результаты по получаемой остроте зрения: к 6 месяцам лечения инъекционная терапия давала ~8,5-11,4 буквы (по шкале ETDRS), тогда как в группе лазерного лечения – 2,5 буквы. К 52 неделе группы анти-VEGF приобрели 9,7-13,1 букв, тогда как группа лазерного лечения потеряла 1 букву.
- Через 52 недели лечения доли пациентов, сохранивших остроту зрения, в группах, которые принимали ЛУЦЕНТИС и ЭЙЛЕА, были 94,4% и 95,3% соответственно.
- Доли пациентов с увеличением остроты зрения на ≥15 букв по шкале ETDRS – с ЭЙЛЕА – 30,6%, с ЛУЦЕНТИСОМ – 30,9 %, а среднее значение улучшения остроты зрения – 7,9 букв и 8,1 буквы при лечении ЭЙЛЕА и ЛУЦЕНТИСОМ.
- Среднее изменение толщины центральной зоны сетчатки: -128,5 мкм (ЭЙЛЕА) и -116,8 мкм (ЛУЦЕНТИС).
Частота приема и дозировка
Препарат ЛУЦЕНТИС вводится в стекловидное тело в дозе 0,5 мг (0,05 мл). Сначала проводятся 3 последовательные ежемесячные инъекции Луцентиса (фаза «стабилизации»), затем количество инъекций рекомендует врач в зависимости от состояния зрительных функций и степени заболевания (фаза «поддержания»). Интервал между введениями доз составляет как минимум 1 месяц. После наступления фазы стабилизации лечение препаратом приостанавливается, но 2-3 раза в год пациентам необходимо проходить скрининг состояния зрительной системы.
Лечение препаратом ЭЙЛЕА начинают с трех последовательных инъекций в стекловидное тело в дозе 2 мг, затем выполняют по одной инъекции через 2 месяца, при этом дополнительных контрольных осмотров между инъекциями не требуется. После достижения фазы «стабилизации» интервал между инъекциями может быть увеличен лечащим врачом на основании результатов изменения остроты зрения и анатомических показателей.
, Ш. Светлана, Москва
Спасибо за оперативно проделанную и качественную работу . Сегодня сделали комплексный осмотр, так же укрепили сетчатку обоих глаз. Огромная благодарность доктору, человек своего дела (фамилию к сожалению забыла спросить ) принимала меня в 307а кабинете. Остались приятные впечатления;) Через некоторое время буду делать коррекцию зрения. Всем спасибо!
Актуальные вопросы
Ë
È
Помогает ли препарат Луцентис при разрыве сетчатки?
Препарат «Луцентис» не применяется при разрыве сетчатки, он эффективен при возрастной макулярной дегенерации.
Ë
È
У меня возрастная макулярная дегенерация. Можно ли как-то сохранить зрение?
Возрастная макулярная дегенерация, приводящая к значительному снижению центрального зрения, до сегодняшнего дня относилась к неизлечимым заболеваниям. Существовавшие ранее методы позволяли лишь замедлить процесс. Настоящим спасением стал препарат «Луцентис». В состав препарата Луцентис входят особые по своим свойствам молекулы действующего вещества — ранибизумаба, которые снижают избыточную стимуляцию ангиогенеза при возрастной макулярной дегенерации, уменьшают макулярный отек и предотвращают прогрессирование заболевания.
Ë
È
Сколько времени должно пройти между процедурой ППЛК и лазерной коррекцией зрения по методике ЛАСИК, можно ли их выполнить за одну неделю?
Между процедурой ППЛК (периферическая профилактическая лазерная коагуляция) и эксимер-лазерной коррекцией зрения по методике ЛАСИК должно пройти от 3 до 7 дней, если первоначально выполняется ППЛК и от 3 до 4 недель, если сначала выполняется ЛАСИК.
Ведущий офтальмохирург и медицинский директор клиник «Эксимер»,
врач высшей категории,
доктор медицинских наук, профессор,
академик РАЕН
Главный врач московской офтальмологической клиники «Эксимер»,
врач-офтальмохирург высшей категории,
доктор медицинских наук, доцент,
академик РАЕН
Зав. отделением лазерной терапии
врач-офтальмохирург высшей категории,
кандидат медицинских наук
Запишитесь в клинику «эксимер»
и узнайте больше о своём здоровье!
Вы можете позвонить по телефону: +7 (495) 620-35-55
Или нажать кнопку и заполнить форму заявки
Источник