Как называется лазерная коррекция близорукости
Близорукость, астигматизм, дальнозоркость — эти серьезные патологии значительно снижают качество жизни людей с подобными проблемами. Избавиться от них — мечта многих, тем более что лазерные операции становятся все более эффективными. Всем ли подходит лазерная коррекция? С какой близорукостью ее можно делать, а с какой нет?
Лазерная операция — эффективный способ исправления зрения
С развитием технологий контактной коррекции все больше людей исправляют близорукость и другие нарушения зрения линзами.
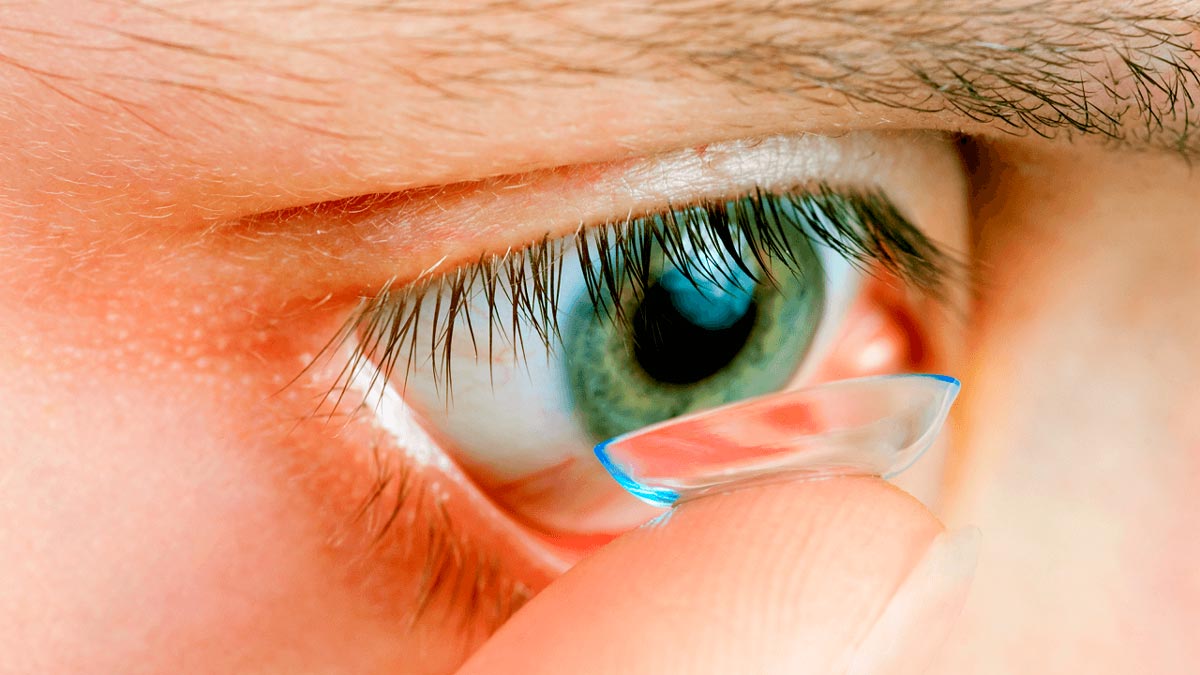
Это удобно, просто и комфортно, но все же имеются и существенные недостатки. Зрение без линз остается слабым, также при ношении контактных офтальмологических изделий присутствует ряд неприятных симптомов, особенно сильно они ощущаются людьми с чувствительными глазами.
Лазерная коррекция зрения (а это именно коррекция, а не лечение) позволяет на долгие годы забыть о нарушениях рефракции. Эффект после оперативного вмешательства длительный, а из немногочисленных осложнений преобладает только синдром «сухого глаза», который и так присутствует у многих людей с близорукостью. Поэтому операция является самым эффективным способом избавления от миопии, гиперметропии и позволяет вернуть нормальную остроту зрения. Только вот всем ли она подходит?
С какой близорукостью показана лазерная коррекция зрения?
Люди, страдающие даже небольшой близорукостью с самого детства, знают, насколько плохое зрение мешает в повседневной жизни.

Без очков или контактных линз невозможно найти необходимую вещь, лекарство, особенно, если степень близорукости высокая. Такие люди больше всего заинтересованы в коррекции лазерной, но именно в этой группе пациентов большой процент тех, у кого есть противопоказания. Это происходит потому, что высокая степень миопии зачастую сопровождается другими патологиями в виде тонкой роговицы, кератоконуса, дистрофии сетчатки. С какой близорукостью можно рассчитывать на лазерную коррекцию, кому показана такая операция?
Показания к лазерной коррекции зрения:
- дальнозоркость до +6D, астигматизм до ±3D;
- близорукость до минус 13-15 диоптрий;
- анизометропия — разная острота зрения левого и правого глаза;
- непереносимость очковой коррекции, выраженная астенопия при ношении очков;
- чувствительность глаз, невозможность носить контактные линзы;
- невозможность выполнения профессиональных обязанностей (служба в армии, работа спасателем и т.д.).

Перед операцией пациенту необходимо пройти полное офтальмологическое обследование. Это поможет полностью исключить наличие скрытых патологий, препятствующих проведению оперативного вмешательства.
Противопоказания к лазерной коррекции зрения
Противопоказания к операции условно делятся на временные, которые можно устранить, вылечить и т.д., и абсолютные — при таких противопоказаниях проводить лазерную коррекцию или невозможно, или не имеет смысла, так как эффективность вмешательства будет невысокой.
Лазерная коррекция — противопоказания:
- дистрофия сетчатки — у людей со средней и высокой степенью близорукости зачастую отмечаются изменения сетчатки, некоторые дегенерации можно устранить путем процедуры лазерной коагуляции;
- высокая степень близорукости — к сожалению, если близорукость выше -15, то операция лазерной коррекции будет малоэффективной, человеку все равно придется носить очки;
- офтальмологические патологии такие, как катаракта, глаукома, нистагм, кератоконус;
- системные и хронические заболевания;
- беременность и период лактации — это временное противопоказание, через полгода после прекращения лактации, операция возможна;
- тонкая роговица, не позволяющая выполнить коррекцию.
Офтальмологи рекомендуют делать операцию после 18-20 лет, даже если близорукость небольшая, так как глазное яблоко человека еще продолжает формироваться. Также для того, чтобы проведение лазерной коррекции зрения было возможным, зрение должно быть стабильным, то есть близорукость не должна прогрессировать в течение пары лет.
Лазерная коррекция — в чем суть операции?
Во время лазерной коррекции зрения создается новый профиль роговицы, которая будет обладать другими оптическими свойствами. Параметры профиля и глубина воздействия на роговицу рассчитываются заранее, а процесс оперативного вмешательства контролируется компьютерной программой, поэтому ошибки исключены. Новые лазерные методики предполагают использование фемтосекундного лазера и эксимерного. Первый вид лазера необходим для создания лоскута округлой формы, а второй непосредственно воздействует на более глубокие слои роговицы, испаряя клетки, в результате чего создается поверхность с заданными оптическими характеристиками. После этого лоскут возвращается на место без наложения швов.
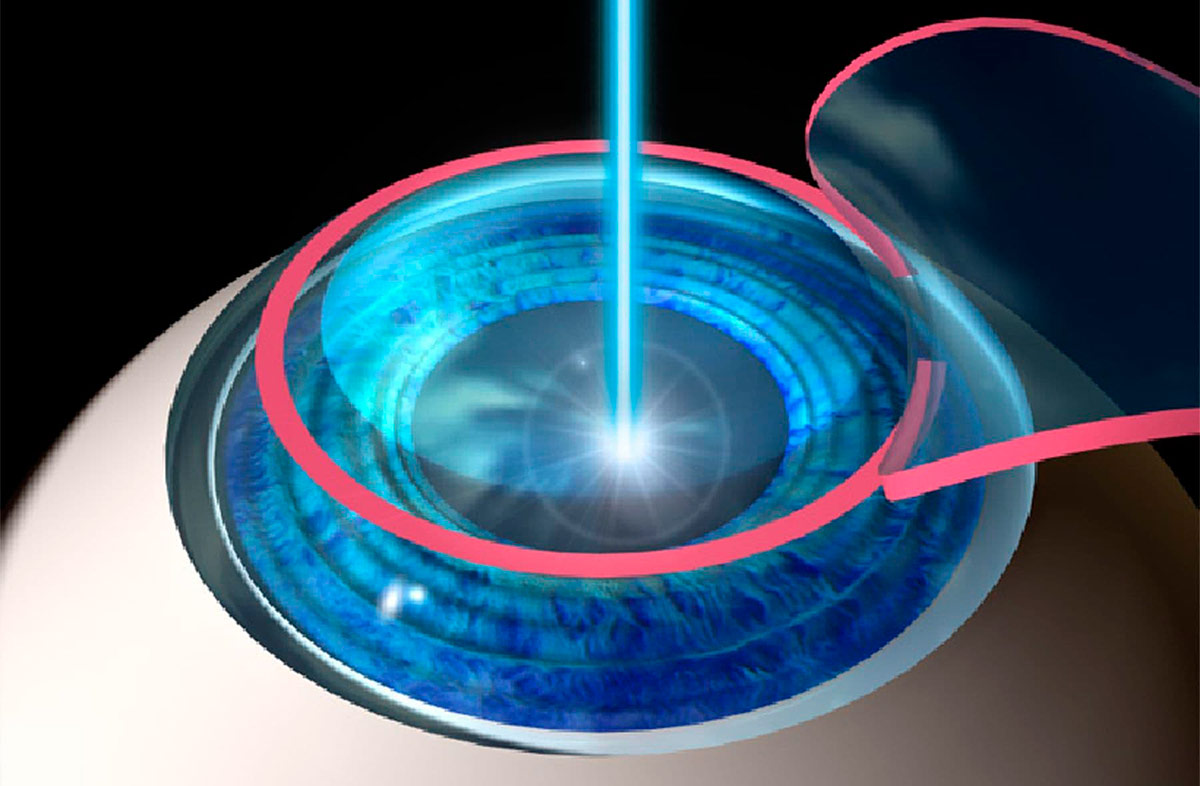
Лазерная коррекция — особенности основных методик
Острота зрения после проведения операции зависит от исходных данных. Многие пациенты после нее видят даже больше, чем на 100%, но обычно острота зрения после операции равна той, что была у пациента в очках или контактных линзах. Поэтому качество зрения не зависит от метода проведения операции. Методика оперативного вмешательства рекомендуется профильными специалистами с учетом особенностей имеющихся у пациента патологий зрения.
Лазерная коррекция — основные методики:
- SMILE — самый современный и максимально щадящий метод лазерной коррекции зрения, не предполагающий формирование лоскута, так как лазер действует внутри роговицы, меняя ее кривизну, не повреждая поверхность.
- LASIK — классическая лоскутная операция, при который новый профиль роговицы делают лазером на глубине 120 микрон, зрение восстанавливается на следующий день.
- FemtoLASIK — используется два вида лазера, лоскут формируется фемтолазером, а новый профиль роговицы эксимерным, цель такого метода лазерной коррекции зрения в том, чтобы избежать воздействия на верхние слои роговицы, где располагается множество нервных окончаний.
- ФРК — данная методика используется с 1985 года, сейчас применяется исключительно по показаниям, например, когда другие виды операций невозможны;
- LASEK — этот метод лазерной коррекции зрения является модификацией ФРК, эффективен при средней степени близорукости, лазер воздействует на поверхностные слои роговицы, после операции нужно носить защитную линзу.
Стоит заметить, что не все клиники располагают необходимым оборудованием и квалифицированным персоналом для проведения операций по новым, прогрессивным методикам, таким, как SMILE, FemtoLASIK. Пока в отечественных клиниках больше делают лазерную коррекцию зрения по методике LASIK.
Осложнения после операции
Количество осложнений после оперативного вмешательства невелико, но они все же есть. Зачастую появившиеся осложнения стали возможны из-за неполной диагностики, в ходе которой специалисты пропустили определенную патологию. Наименьший процент осложнений сейчас у новой методики SMILE — около 1%. На метод LASIK приходится до 6% осложнений, а на FemtoLASIK около 2%.
Какие осложнения могут быть после лазерной коррекции зрения:
- Синдром «сухого глаза» — некоторое время люди, решившиеся на операцию, могут испытывать неприятную симптоматику в виде сухости и жжения глаз, через пару месяцев такие симптомы проходят.

- Кератоконус — дистрофическое изменение роговицы, она деформируется и приобретает вид конуса, осложнение обычно связано с нарушением техники оперативного вмешательства (лоскут слишком толстый) или с не диагностированной до вмешательства патологией.
- Отслойка лоскута — такое осложнение обычно связано с травмами глаза, сильной нагрузкой, например, во время занятий контактными видами спорта, в случае с методикой SMILE лоскута нет вообще, поэтому и риски отслоения отсутствуют.
- Гало-эффекты — человек ощущает дискомфорт от источников света, так как видит ореолы вокруг них, это связано с особенностями роговицы, если она плоская в центре, или с ошибками специалистов при расчетах величины зоны коррекции.
Небольшие осложнения после операции редки и могут быть исправлены повторной коррекцией. Эффективность лазерной коррекции зрения высокая, операция позволяет вновь обрести мобильность и свободу от очков и контактных линз. Поэтому не нужно бояться делать лазерную коррекцию, так как плюсов, несомненно, больше, чем минусов.
Как корректируют миопию высокой степени
Одним из самых эффективных способов решения проблемы такого нарушения зрения, как миопия высокой степени, является имплантация факичных линз. Этот метод применяется при близорукости до минус 20 диоптрий. Если лазерную операцию проводить нецелесообразно, пациенту делают имплантацию искусственного хрусталика с необходимыми параметрами оптической силы.
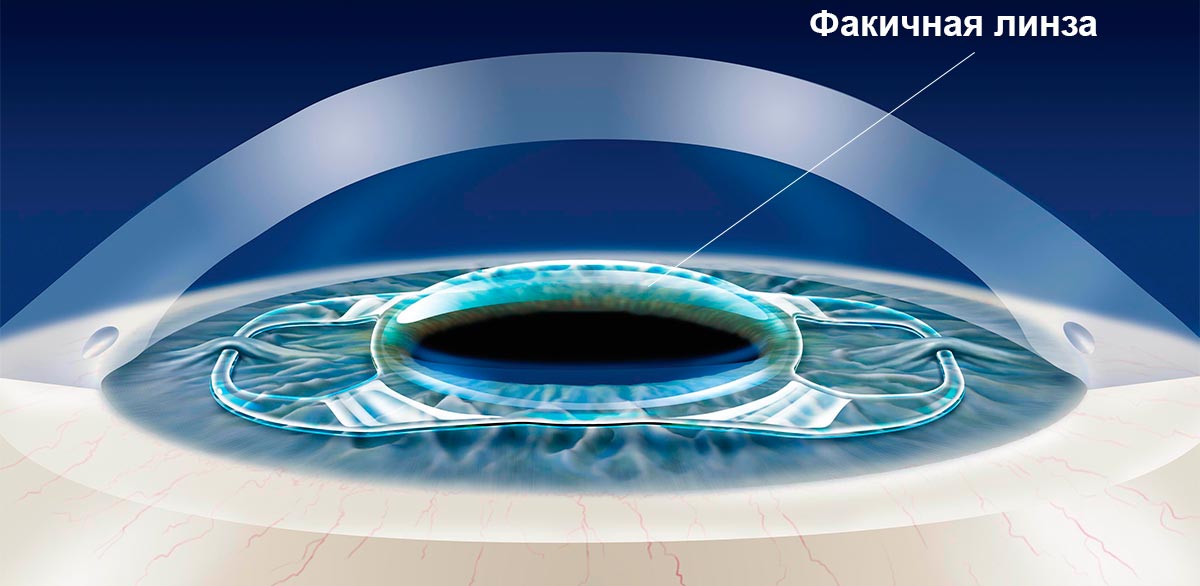
Преимущество методики в том, что она позволяет решить многие офтальмологические проблемы: избавить от катаракты, скорректировать астигматизм, близорукость, дальнозоркость, пресбиопию.
Производители интраокулярных линз предлагают широкий выбор искусственных хрусталиков, которые можно имплантировать через микроразрез, поэтому наложение швов не потребуется. Уже через несколько дней после того, как пациенту сделают коррекцию зрения, когда его мозг и глаза адаптируются к новым условиям, человек сможет с комфортом проводить время за чтением, просмотром передач, не пользуясь очками или контактными линзами.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 27 февраля 2019;
проверки требуют 7 правок.
Лазерная коррекция зрения (или рефракционная хирургия) — хирургическая коррекция с применением лазерных технологий следующих аномалий рефракции[1]:
- миопии (близорукости), световые лучи фокусируются перед сетчаткой.
- гиперметропии (дальнозоркости), световые лучи фокусируются за сетчаткой,
- астигматизма, световые лучи фокусируются в нескольких местах.
- пресбиопии, возрастное нарушение зрения вблизи.
Фоторефракционная кератэктомия (ФРК)
Наиболее распространены три типа лазерной коррекции зрения — фоторефракционная кератэктомия (ФРК), LASIK и ReLEx SMILE. Их основное различие состоит в том, что при ФРК воздействие производится непосредственно на внешнюю поверхность роговицы[2], при LASIK[3] — на внутренние слои, которые предварительно обнажаются касательным срезом хирургического инструмента и отгибанием полученного клапана, а при ReLEx SMILE[4] на внутренние слои через малый разрез, без формирования клапана.
Методика ФРК и методика LASIK не являются конкурирующими (если не принимать во внимание амбиции отдельных производителей и клиник), а взаимно дополняют друг друга. Поверхностными методами типа ФРК целесообразно выполнять операции по коррекции миопии и сложного миопического астигматизма, коррекция прочих рефракционных нарушений более эффективна при использовании клапанных технологий (LASIK).[источник не указан 1183 дня]
К модификациям ФРК можно отнести следующие методики: Opti-Q LASEK, Epi-Lasik, ASA, ТрансФРК.[источник не указан 1183 дня]
Наиболее рекламируемая на данный момент методика коррекции зрения — «полностью лазерная» модификация методики LASIK — «Фемто-LASIK», — коррекция зрения с помощью фемтосекундного и эксимерного лазера. Однако, как показывает практика, данный метод только удорожает лазерную коррекцию зрения, а результат не отличается от коррекции по методу, например стандартного LASIK c использованием микрокератома. [источник не указан 1183 дня]
Иногда встречается упоминание методов «Интра-ЛАСИК», «Супер-ЛАСИК» и «N.A.S.A. Lasik» — это не медицинские термины, а коммерческие названия, первое — «IntraLase» — торговая марка компании AMO, второе и третье употребляются в разных контекстах.[источник не указан 1183 дня]
С помощью технологии эксимерлазерной коррекции возможно также откорректировать возрастные рефракционные отклонения, которые возникают из-за пресбиопии («старческого зрения»). Первые оригинальную технологию коррекции пресбиопии создала немецкая компания Technolas Perfect Vision и приобрела название Супракор (SupraCor) – методика эксимерлазерной коррекции пресбиопии или возрастной дальнозоркости в основе которой лежит технология LASIK. Основное преимущество SupraCor – возможность восстановления зрения вблизи у пациентов с пресбиопией и одновременная коррекция близорукости[5] или дальнозоркости[6]
Ссылки[править | править код]
Лазерная коррекция зрения: плюсы и минусы
См. также[править | править код]
- Фоторефракционная кератэктомия
- LASIK
- ReLEx SMILE
Примечания[править | править код]
- ↑ Laser refractive surgery. www.uptodate.com. Дата обращения 21 октября 2016.
- ↑ Чупров, А. Д., Дурягина, М. Н. Анализ эффективности методов хирургической коррекции миопии высокой степени // Современные технологии в медицине. — 2010-01-01. — Вып. 4. — ISSN 2076-4243.
- ↑ Susana Marcos, Sergio Barbero, Lourdes Llorente, Jesús Merayo-Lloves. Optical Response to LASIK Surgery for Myopia from Total and Corneal Aberration Measurements // Investigative Ophthalmology & Visual Science. — 2001-12-01. — Т. 42, вып. 13. — С. 3349–3356. — ISSN 1552-5783.
- ↑ Walter Sekundo, Jana Gertnere, Thomas Bertelmann, Igor Solomatin. One-year refractive results, contrast sensitivity, high-order aberrations and complications after myopic small-incision lenticule extraction (ReLEx SMILE) (англ.) // Graefe’s Archive for Clinical and Experimental Ophthalmology. — 2014-03-20. — Vol. 252, iss. 5. — P. 837–843. — ISSN 1435-702X 0721-832X, 1435-702X. — doi:10.1007/s00417-014-2608-4.
- ↑ Анисимов, С. И., Анисимова, С. Ю. и соавт. Результаты билатеральной лазерной коррекции пресбиопии и миопии по методу «Миопический Супракор» // Современные технологии в офтальмологии. — 2016-01-01. — Вып. 4. — ISSN 2312-4911.
- ↑ Анисимова, С. Ю., Анисимов, С. И., Семенов, С. В., и соавт. Коррекция пресбиопии при различных видах аметропий // Современные технологии в офтальмологии. — 2016-01-01. — Вып. 4. — ISSN 2312-4911.
Источник
Äîáðîãî âðåìåíè ñóòîê. Äàííûé ïîñò íå ÿâëÿåòñÿ ýìîöèîíàëüíûì îïèñàíèåì â÷åðàøíåãî î÷êàðèêà î òîì, êàê åìó áûëî ñòðàøíî ïåðåä îïåðàöèåé è âî âðåìÿ íå¸, ýòî ïîñò î äðóãîì î ñóòè îïåðàöèè, î òîì, ÷òî, çà÷åì è êàê íóæíî ñäåëàòü ñ ãëàçîì, ÷òîáû îí ìîã âèäåòü. Ïîñòàðàþñü íå ëèòü ìíîãî âîäû, òîëüêî ñàìàÿ ñóòü è ìàêñèìàëüíî ïðîñòûì ÿçûêîì, ÿ íå âðà÷, è ðàññêàçûâàòü áóäó íå äëÿ âðà÷åé, ïîòîìó íåäîïîíèìàíèÿ âîçíèêíóòü íå äîëæíî.
 äàííîì ïîñòå áóäåò:
— Êðàòêîå îïèñàíèå ñòðîåíèÿ ãëàçà è åãî ðàáîòà (ìèíèìóì, òî, ÷òî íóæíî äëÿ ïîíèìàíèÿ ËÊ);
— Ñóòü áëèçîðóêîñòè/äàëüíîçîðêîñòè/àñòèãìàòèçìà;
— Ïàðó ñëîâ îá îòñëîåíèè ñåò÷àòêè;
— Ñóòü îïåðàöèè è òî, íàñêîëüêî ãëóáîêî îíà çàòðàãèâàåò ãëàç;
— Îïèñàíèå ðàçëè÷íûõ ñîâðåìåííûõ âèäîâ ëàçåðíîé êîððåêöèè;
— Âëèÿíèå îïåðàöèè íà íåðâíûå îêîí÷àíèÿ â ãëàçó;
— Íåãàòèâíûå ôàêòîðû;
— Îñíîâíûå âîïðîñû;
— Ëè÷íûé îïûò.
Íà÷íåì ìû, êàê è îáåùàë, ñî ñòðîåíèÿ ãëàçà, îáîçíà÷èâ òîëüêî òå åãî ýëåìåíòû, êîòîðûõ áóäåì êàñàòüñÿ â áóäóùåì è êîòîðûõ äîñòàòî÷íî äëÿ ïîíèìàíèÿ ñóòè ëàçåðíîé êîððåêöèè.
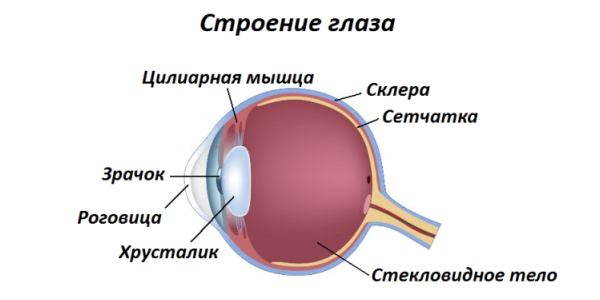
Ôóíêöèè çàòðàãèâàåìûõ íàìè ýëåìåíòîâ ãëàçà áóäóò îïèñàíû äàëåå ïî õîäó òåêñòà, ýòà êàðòèíêà íóæíà ëèøü äëÿ ïîíèìàíèÿ òîãî, ÷òî, ãäå íàõîäèòñÿ è êàê íàçûâàåòñÿ. Âû æå ïîìíèòå — íè÷åãî ëèøíåãî)
Âñïîìíèì îäíî çàóìíîå ñëîâî — àêêîìîäàöèÿ. ×òî ýòî? Ýòî ñïîñîáíîñòü ãëàçà ïðåëîìëÿòü ñâåòîâûå ëó÷è òàêèì îáðàçîì, ÷òîáû âèäåòü îäèíàêîâî õîðîøî íà ëþáûõ ðàññòîÿíèÿõ. ×åëîâå÷åñêèé ãëàç âèäèò îêðóæàþùèå åãî îáúåêòû áëàãîäàðÿ ëó÷àì ñâåòà, êîòîðûå îòðàæàþòñÿ îò ýòèõ îáúåêòîâ è âîñïðèíèìàþòñÿ ãëàçîì. Îáðàáîòêà ñâåòîâîãî ñèãíàëà íà÷èíàåòñÿ íà ñåò÷àòêå ãëàçà, íà êîòîðîé äîëæíû ôîêóñèðîâàòüñÿ ýòè ëó÷è (â ýòîì ïðåäëîæåíèè êðîåòñÿ ñóòü ïðîáëåìû, ñêîðî äîéäåì äî íå¸).
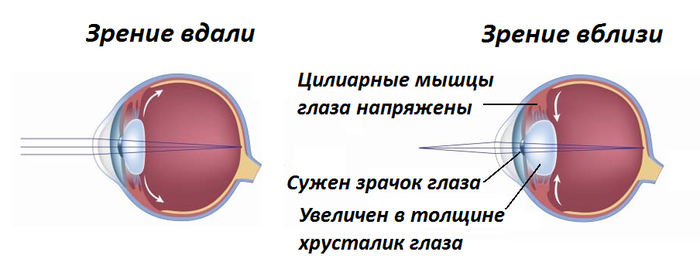
Ôîêóñèðîâêà èçîáðàæåíèÿ îáåñïå÷èâàåòñÿ çà ñ÷¸ò èçìåíåíèÿ êðèâèçíû õðóñòàëèêà, êîòîðàÿ ðåãóëèðóåòñÿ öèëèàðíîé ìûøöåé. Ïðè óâåëè÷åíèè êðèâèçíû õðóñòàëèê ñòàíîâèòñÿ áîëåå âûïóêëûì è ñèëüíåå ïðåëîìëÿåò ñâåò, íàñòðàèâàÿñü íà âèäåíèå áëèçêî ðàñïîëîæåííûõ îáúåêòîâ. Ïðè ðàññëàáëåíèè ìûøöû õðóñòàëèê ñòàíîâèòñÿ áîëåå ïëîñêèì, è ãëàç ïðèñïîñàáëèâàåòñÿ äëÿ âèäåíèÿ óäàë¸ííûõ ïðåäìåòîâ.
1. Ïåðâûé âàæíåéøèé ìîìåíò ÷òî òàêîå áëèçîðóêîñòü/äàëüíîçîðêîñòü ïî ñâîåé ñóòè. Ýòî èçìåíåíèå ôîðìû ãëàçà. Ó çäîðîâîãî ÷åëîâåêà ãëàç íàïîìèíàåò ñôåðó, â êîòîðîé ôîêóñèðîâêà ëó÷åé ñâåòà ïðîèñõîäèò íà ñåò÷àòêå. Ó áëèçîðóêîãî/äàëüíîçîðêîãî ÷åëîâåêà ãëàç âûòÿíóò/ñïëþñíóò è èç-çà ýòîãî ëó÷è ôîêóñèðóþòñÿ óæå íå íà ñåò÷àòêå, ïîòîìó ìû ïëîõî è âèäèì.
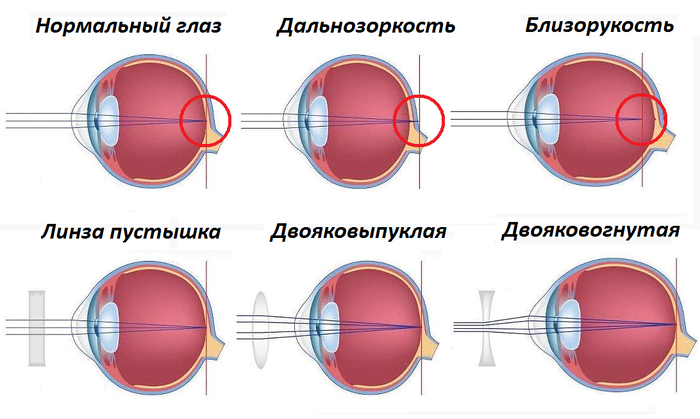
2. Êîíòàêòíûå ëèíçû/î÷êè êîððåêòèðóþò ýòè ëó÷è òàêèì îáðàçîì, ÷òîáû ôîêóñ áûë íà ñåò÷àòêå.
Äâîÿêîâûïóêëàÿ ëèíçà äëÿ äàëüíîçîðêîñòè è äâîÿêîâîãíóòàÿ äëÿ áëèçîðóêîñòè.
Åñòü åù¸ îäíî êðàéíå íåïðèÿòíîå ÿâëåíèå — àñòèãìàòèçì. Ïðè àñòèãìàòèçìå íàðóøåíèå ðàâíîìåðíîé êðèâèçíû ðîãîâèöû è/èëè õðóñòàëèêà ïðèâîäèò ê èñêàæåíèþ çðåíèÿ. Ñâåòîâûå ëó÷è â òàêîì ãëàçó ñõîäÿòñÿ íå â îäíîé òî÷êå, à êòî ãäå Òàêèì îáðàçîì èçîáðàæåíèå ïðåäìåòîâ ôîêóñèðóåòñÿ íå íà ñåò÷àòêå, à â ðàçëè÷íûõ òî÷êàõ ïåðåä èëè çà íåé.
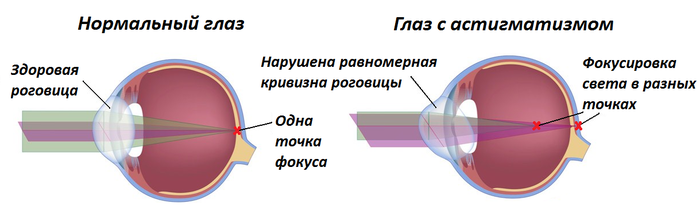
Òî åñòü ó áëèçîðóêîãî/äàëüíîçîðêîãî ÷åëîâåêà ïðîñòî ñìåùåí ôîêóñ, íî ëó÷è ïðîäîëæàþò ôîêóñèðîâàòüñÿ â îäíîé òî÷êå, à ïðè àñòèãìàòèçìå — â ðàçíûõ.
3. Çäåñü ñòîèò îòìåòèòü òðåòèé âàæíåéøèé ìîìåíò ñîñòîÿíèå ñåò÷àòêè ãëàçà.
Âûñîêàÿ ñòåïåíü áëèçîðóêîñòè íåðåäêî ïðèâîäèò ê îñëîæíåíèÿì, êîòîðûå âûðàæàþòñÿ â ïàòîëîãèÿõ ñîñóäîâ ãëàçíîãî ÿáëîêà èç-çà åãî âûòÿãèâàíèÿ. Ïðè ýòîì íàðóøàåòñÿ íîðìàëüíûé ðåæèì êðîâîîáðàùåíèÿ è îáìåíà âåùåñòâ, íà÷èíàåò ðàçâèâàòüñÿ äèñòðîôèÿ ñåò÷àòêè ãëàçà. Äèñòðîôèÿ ýòî ïîâðåæäåíèå êëåòîê ñåò÷àòêè ñ èõ ïîñëåäóþùèì «îòìèðàíèåì». Ñàìîå ñåðüåçíîå îñëîæíåíèå ýòî îòñëîåíèå ñåò÷àòêè ãëàçà è ïîëíàÿ ïîòåðÿ çðåíèÿ. Ïðè÷èíîé îòñëîåíèÿ ñ÷èòàþòñÿ ðàçðûâû ñåò÷àòîé îáîëî÷êè. Åñëè ðàçðûâ îáðàçîâàëñÿ, òî ÷åðåç íåãî æèäêîñòü èç ñòåêëîâèäíîãî òåëà ïðîíèêàåò ïîä ñåò÷àòêó è îòñëàèâàåò å¸ îò ñîñóäèñòîé îáîëî÷êè.
Äëÿ ëþäåé ñ ìèîïèåé âûñîêîé ñòåïåíè, ñóùåñòâóåò çíà÷èòåëüíîå êîëè÷åñòâî îãðàíè÷åíèé, ñâÿçàííûõ ñ ðèñêîì îòñëîåíèÿ ñåò÷àòêè.  ïåðâóþ î÷åðåäü ýòî îãðàíè÷åíèå ôèçè÷åñêîé àêòèâíîñòè, ïîäíÿòèå òÿæåñòåé, çàïðåò íà ìíîãèå âèäû ñïîðòà. Íå ñòîèò íûðÿòü è ïîãðóæàòüñÿ â âîäó, ïðûãàòü â íåå ñ âûñîòû, òàê êàê è áåç òîãî ïîâðåæäåííûå ñîñóäû ìîãóò íå âûäåðæàòü ðåçêèõ ïåðåïàäîâ äàâëåíèÿ. Ïðåæäå ÷åì ðåøèòüñÿ çàâåñòè ðåáåíêà, æåíùèíå ñ ìèîïèåé âûñîêîé ñòåïåíè íåîáõîäèìî ïðîéòè êîíñóëüòàöèþ âðà÷à. Òàê êàê ïðè ðîäàõ ñóùåñòâóåò ðèñê òîãî, ÷òî ïðîèçîéäåò îòñëîåíèå ñåò÷àòêè ãëàçà è íàñòóïèò ïîëíàÿ ïîòåðÿ çðåíèÿ.
È âñå ýòè îãðàíè÷åíèÿ íè êîèì îáðàçîì íå çàâèñÿò îò ïðèìåíÿåìîé êîððåêöèè çðåíèÿ áóäü òî î÷êè, ëèíçû èëè îïåðàöèÿ. Îãðàíè÷åíèÿ áûëè, åñòü è áóäóò ñ âàìè âñåãäà äî èëè ïîñëå îïåðàöèè, ïîòîìó êàê îíà íå çàòðàãèâàåò íèêàêèõ îòäåëîâ ãëàçà êðîìå ðîãîâèöû. Îá ýòîì äàëåå.
4. Âîò ìû è ïîäîøëè ê ñàìîé ñóòè îïåðàöèè. Âñ¸, ÷òî îíà äåëàåò, òàê ýòî ôîðìèðóåò íà ðîãîâèöå ãëàçà ïîñòîÿííóþ «ëèíçó», òî åñòü çàñòàâëÿåò ðîãîâèöó ïðåëîìëÿòü ñâåò òàê, ÷òîáû ôîêóñ áûë íà ñåò÷àòêå.
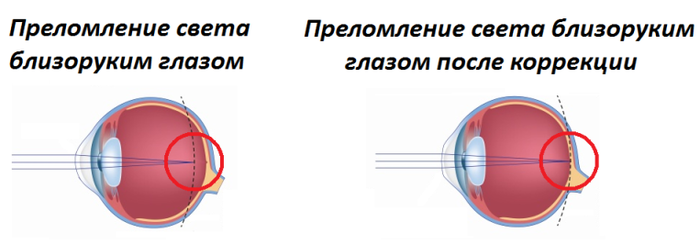
ÃËÀÇÀ ÎÑÒÀÞÒÑß ÁËÈÇÎÐÓÊÈÌÈ/ÄÀËÜÍÎÇÎÐÊÈÌÈ!
Òî åñòü îíè îñòàþòñÿ âûòÿíóòûìè/ñïëþñíóòûìè. Ðàçíèöû ìåæäó î÷êàìè, ëèíçàìè, êîððåêöèåé äëÿ ãëàçà íåò íèêàêîé, åìó íå âàæíî, êàêèì ñïîñîáîì ïðîèñõîäèò êîððåêöèÿ ïðåëîìëåíèÿ ñâåòà.
Äàâàéòå ïîñìîòðèì, êàêèå âñ¸-òàêè ýëåìåíòû ãëàçà çàòðàãèâàåò ñîâðåìåííàÿ ëàçåðíàÿ êîððåêöèÿ:
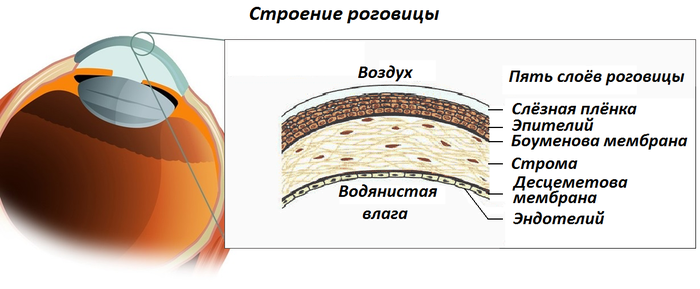
Ýïèòåëèé ðîãîâèöû ÿâëÿåòñÿ ìíîãîñëîéíîé ïëîñêîé òêàíüþ è ñîñòàâëÿåò îêîëî 10% âñåé òîëùèíû ðîãîâèöû. Êàê è îáû÷íûé ýïèòåëèé êîæè, îí îòëè÷íî ðåãåíåðèðóåò ïðè ïîâðåæäåíèÿõ, è â äàëüíåéøåì óäåðæèâàåò ïîâðåæäåííûå âî âðåìÿ îïåðàöèè òêàíè;
Áîóìåíîâà ìåìáðàíà — íåâåðîÿòíî òîíêèé ñëîé. Áîóìåíîâà ìåìáðàíà íå ìîæåò âîññòàíàâëèâàòüñÿ ïîñëå ïîâðåæäåíèÿ è ïðè ëþáîì ðåçå ÷åðåç áîóìåíîâó ìåìáðàíó, ìû ïåðåðåçàåì íåðâíûå îêîí÷àíèÿ îá ýòîì ÷óòü ïîçæå;
Óñòîé÷èâûé ýôôåêò ïðåëîìëåíèÿ ñâåòà äîñòèãàåòñÿ òîëüêî ïðè èçìåíåíèè ãåîìåòðèè ñòðîìû çäåñü è èäåò îñíîâíàÿ ðàáîòà íà ãëóáèíå îò 120 äî 150 ìèêðîí. Ñòðîìà ÿâëÿåòñÿ îñíîâíîé ÷àñòüþ ðîãîâèöû è çàíèìàåò ïðèáëèçèòåëüíî 90% åå òîëùèíû. Ñëåäóþùèå äâà ñëîÿ äåñöåìåòîâà ìåìáðàíà è ýíäîòåëèé ïðè ëàçåðíîé êîððåêöèè íå çàòðàãèâàþòñÿ.
5. Âèäû ëàçåðíîé êîððåêöèè çðåíèÿ ïî âîçðàñòàíèþ ñòîèìîñòè è ïðåäïî÷òèòåëüíîñòè.
LASIK/ÑÓÏÅÐ-LASIK
Ñ ïîìîùüþ ñïåöèàëüíîãî ëåçâèÿ ìèêðîêåðàòîìà ñðåçàåòñÿ âåðõíèé ñëîé ðîãîâèöû, çàòåì îí ïðèïîäíèìàåòñÿ êàê êðûøêà, è â ñòðîìå ñ ïîìîùüþ ýêñèìåðíîãî ëàçåðà (óëüòðàôèîëåòîâûé ãàçîâûé ëàçåð) âûïàðèâàåòñÿ ëèíçà, çàòåì êðûøêà êëàä¸òñÿ íà ìåñòî.
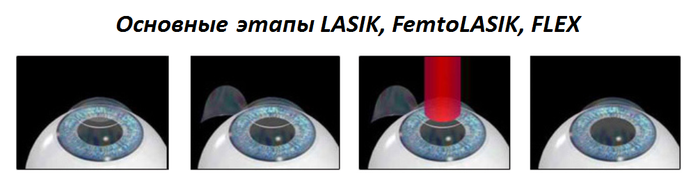
Ýòî êîìáèíàöèÿ ìåõàíè÷åñêîãî è ëàçåðíîãî âîçäåéñòâèÿ. Åñòü òåðìè÷åñêîå âîçäåéñòâèå. Îñíîâíûå îñëîæíåíèÿ ñâÿçàíû ñ íàëè÷èåì «êðûøå÷êè», êîòîðàÿ íèêîãäà íå ïðèðàñòàåò è äåðæèòñÿ òîëüêî çà ñ÷¸ò ýïèòåëèÿ.
FemtoLASIK
Ïðè äàííîì ìåòîäå «êðûøå÷êà» ôîðìèðóåòñÿ íå ìèêðîêåðàòîìîì, à ñ ïîìîùüþ åù¸ îäíîãî ëàçåðà ôåìòîñåêóíäíîãî, ÷òî ïîâûøàåò òî÷íîñòü âûêðàèâàíèÿ è ïîâûøàåò ïðî÷íîñòü ñîåäèíåíèÿ «êðûøå÷êè» è ëîæà â ðîãîâèöå. Åñòü òåðìè÷åñêîå âîçäåéñòâèå. Ëîñêóò òàêæå íèêîãäà íå ïðèðàñòàåò è ìîæåò áûòü îòêèíóò â ðåçóëüòàòå òðàâìû (äåðæèòñÿ, íà ïîâåðõíîñòíîì ýïèòåëèè è òîíêîé ñïàéêå-íîæêå). Íî îòîðâàòü åãî ïðè FemtoLASIK ñëîæíåå, ÷åì ïðè LASIK.
FLEX
Òîò æå FemtoLASIK, íî ñ âàæíûì îòëè÷èåì âìåñòî ýêñèìåðíîãî ëàçåðà äëÿ âûïàðèâàíèÿ ëèíçû èñïîëüçóåòñÿ ôåìòîñåêóíäíûé äëÿ å¸ ñâåðõòî÷íîãî âûðåçàíèÿ. Ïðîñòàÿ ãåîìåòðèÿ (îäèí ïî÷òè ðîâíûé ðàçðåç) îáåñïå÷èâàåò ñóùåñòâåííî ìåíüøóþ èíâàçèâíîñòü, â ãëàç ïðèõîäèò ìåíüøå ýíåðãèè. Íàãðåâà è âûïàðèâàíèÿ íåò ýòî ïëþñ îòíîñèòåëüíî ïðåäûäóùèõ äâóõ ìåòîäîâ, íî îñòàåòñÿ âñ¸ òà æå «êðûøå÷êà».
SMILE
Ìåòîä, ãäå ïðÿìî âíóòðè ðîãîâèöû ôåìòîñåêóíäíûì ëàçåðîì âûðåçàåòñÿ å¸ îáúåìíàÿ ÷àñòü, áåç ïðåäâàðèòåëüíîãî ñðåçà è ïîäíÿòèÿ âåðõíåãî ñëîÿ, çàòåì îíà èçâëåêàåòñÿ ïèíöåòîì ÷åðåç òîíêèé «òîííåëü» (íåáîëüøîé ðàçðåç øèðèíîé 2,0-2,5 ìì â ðîãîâèöå). Ïîñëå èçâëå÷åíèÿ ýòîé òàê íàçûâàåìîé ëåíòèêóëû ñòðîìà ñõëîïûâàåòñÿ è îñåäàåò, îáðàçóÿ íîâóþ ôîðìó ðîãîâèöû. Ñàìûé ìàëîèíâàçèâíûé ìåòîä, ñîõðàíÿåò Áîóìåíîâó ìåìáðàíó è 80% íåðâîâ â íåé (ïîâðåæäàþòñÿ òîëüêî òå, ÷åðåç êîòîðûå ïðîõîäèò ðàçðåç äëÿ èçâëå÷åíèÿ ÷àñòè ñòðîìû). Ñîõðàíÿåòñÿ êàðêàñ ðîãîâèöû.

6. Íå ëèøíèì áóäåò îòìåòèòü î ïîâðåæäåíèè íåðâîâ â îïåðèðóåìîé îáëàñòè ãëàçà è òðàâìèðîâàíèè áîóìåíîâîé ìåìáðàíû.
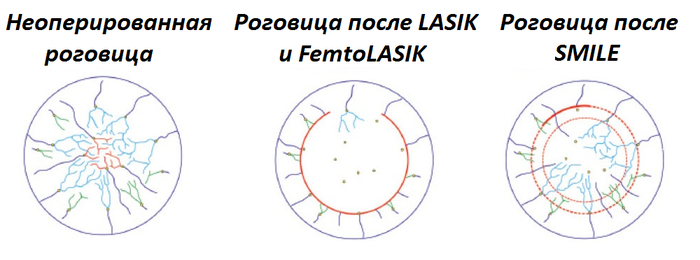
Ïðè ëþáîé ëàçåðíîé êîððåêöèè ÷àñòü íåðâîâ ïîñòðàäàåò è áóäåò îòñå÷åíà, è áîóìåíîâà ìåìáðàíà â ëþáîì ñëó÷àå áóäåò òðàâìèðîâàíà. Âîïðîñ â òîì, íàñêîëüêî ýòî áóäåò ñåðü¸çíî. Ðàçíèöà ïðèíöèïèàëüíàÿ 340 ãðàäóñîâ äóãè ðåçà èëè âñåãî îêîëî 10 ãðàäóñîâ äóãè äëÿ óäàëåíèÿ ëåíòèêóëû. Ïîâðåæäåíèÿ íàíîñèò íå òîëüêî ðàçðåç, íî è äîâîëüíî ñåðü¸çíûé íàãðåâ òêàíåé ãëàçà â íåïîñðåäñòâåííîé áëèçîñòè îò ëó÷à ëàçåðà, èñïàðÿþùåãî òêàíü ðîãîâèöû.
LASIK, FemtoLASIK è FLEX ïîâðåæäàåò îêîëî 75-90% ïîâåðõíîñòíûõ íåðâíûõ îêîí÷àíèé â ðîãîâèöå, îñòàâøèõñÿ åäâà õâàòàåò íà óïðàâëåíèå ïðîöåññîì ïèòàíèÿ êëåòîê, íî ýòî ëó÷øå, ÷åì âûæèãàòü âñþ ïîâåðõíîñòü. Äîñòàòî÷íî ñèëüíî òðàâìèðóåòñÿ Áîóìåíîâà ìåìáðàíà. Ïðè SMILE-ìåòîäå ïîâðåæäàåòñÿ òîëüêî îêîëî 10-15% íåðâíûõ îêîí÷àíèé.
Íó è ðàç óæ ïîøëà òàêàÿ ïüÿíêà, óïîìÿíåì î äðóãèõ íåãàòèâíûõ ôàêòîðàõ ëàçåðíîé êîððåêöèè.
Ïðè LASIK, FemtoLASIK èëè FLEX åñòü âåðîÿòíîñòü îòñëîåíèÿ íàäðåçàííîãî ðîãîâè÷íîãî ëîñêóòà. ×àùå âñåãî ýòî ïðîèñõîäèò ïðè LASIK èç-çà îñîáåííîñòåé ïðîâåäåíèÿ îïåðàöèè. Âîîáùå ëþáûå ëîñêóòíûå ìåòîäû êîððåêöèè ýòî ïðîòèâîïîêàçàíèå ê êîíòàêòíûì âèäàì ñïîðòà, òàê êàê óäàð ïî ëèöó ìîæåò ñïðîâîöèðîâàòü ñäâèã (ïðè ïîïàäàíèè â ãëàç). Ñ ãëàçîì ëîñêóò ñâÿçûâàåò òîíêàÿ ïåðåìû÷êà è íàðîñøèé ñâåðõó òîíêèé ñëîé ýïèòåëèÿ. Ëîñêóò íå ïðèðàñòàåò, è äåðæèòñÿ, íå îòêðûâàÿñü, òîëüêî ñ ïîìîùüþ ïîâåðõíîñòíîãî ýïèòåëèÿ ñâåðõó.  ñëó÷àå FemtoLASIK è FLEX ëîñêóò äåðæèòñÿ ïðî÷íåå, ÷àñòî åñòü ðóáöåâàíèå ïî êðàÿì.  ñëó÷àå SMILE ëîñêóòà íåò âîîáùå.
Òåïåðü ïîãîâîðèì ïðî ãàëî-ýôôåêò íèìá âîêðóã èñòî÷íèêîâ ñâåòà íî÷üþ. Åãî ìîæåò äàòü ëþáàÿ ëàçåðíàÿ êîððåêöèÿ. Çàâèñèò îí îò âåëè÷èíû çîíû êîððåêöèè ïî îòíîøåíèþ ê çðà÷êó. Îáû÷íàÿ çîíà êîððåêöèè 7 ìèëëèìåòðîâ. Çðà÷îê ó íåêîòîðûõ ëþäåé ðàñêðûâàåòñÿ äî 8 ìèëëèìåòðîâ â ïîëíîé òåìíîòå îò ýòîãî è ïîëó÷àåòñÿ íèìá.
7. Ïîñëåäíèé âàæíûé ìîìåíò — ëàçåðíóþ êîððåêöèþ äåëàþò òîëüêî òîãäà, êîãäà áëèçîðóêîñòü/äàëüíîçîðêîñòü ïåðåñòàëà ïðîãðåññèðîâàòü, è âîò ïî÷åìó — ïðîãðåññèðîâàíèå ýòèõ çàáîëåâàíèé âëå÷åò çà ñîáîé âñ¸ áîëüøóþ äåôîðìàöèþ ãëàçà. Òî åñòü ñäåëàåòå âû ñåáå îïåðàöèþ â 18 ëåò, ñôîðìèðóåòå ïîñòîÿííóþ ëèíçó â ðîãîâèöå, à ñåò÷àòêà èç-çà ïðîäîëæàþùåéñÿ äåôîðìàöèè ãëàçà îïÿòü óéäåò èç ôîêóñà íåêîòîðîå âðåìÿ âû áóäåòå õîðîøî âèäåòü, à ïîòîì ñíîâà óõóäøåíèå çðåíèÿ. ÍÅ ÈÇ-ÇÀ ÎÏÅÐÀÖÈÈ! Îïåðàöèÿ çäåñü íè ïðè ÷åì, à èç-çà ïðîãðåññèðîâàíèÿ áîëåçíè (áëèçîðóêîñòè).
Ñ îñîçíàíèåì âñåãî ýòîãî ïåðåéäåì ê ñòàíäàðòíûì âîïðîñàì:
— À ïîñëå îïåðàöèè, åñëè íàãðóçêè íà ãëàçà îñòàíóòñÿ òåìè æå, ÷òî áûëè äî îïåðàöèè, çðåíèå íå íà÷íåò îïÿòü óõóäøàòüñÿ?
Åñëè ïðè íàãðóçêàõ äî îïåðàöèè çðåíèå íå óõóäøàëîñü, òî è ïîñëå îïåðàöèè íå áóäåò, âû æå ýòè íàãðóçêè âîñïðèíèìàëè ÷åðåç î÷êè/ëèíçû? Òåïåðü áóäåòå âîñïðèíèìàòü ÷åðåç ðîãîâè÷íóþ ëèíçó.
— Îïåðàöèÿ êîíå÷íî êðóòàÿ. Íî âîò äëÿ ìåíÿ îñòà¸òñÿ âîïðîñîì îäíî: «åñëè ýòî âñ¸ òàê äåéñòâåííî è ñóïåð êðóòî, òî ïî÷åìó âðà÷è ñåáå òàêèõ îïåðàöèé íå äåëàþò?»
Îòêóäà ýòà ïîòðÿñàþùàÿ ñòàòèñòèêà? Ó âñåõ îôòàëüìîõèðóðãîâ ñïðàøèâàëè, íè îäíîãî íå ïðîïóñòèëè? Òîëüêî ïî Ðîññèè èëè çàðóáåæíûõ òîæå îõâàòèëè? Âûáîðêà áîëüøàÿ? Êîýôôèöåíò êîððåëÿöèè ïîñ÷èòàí ïî íåé?
1) Íå êàæäîìó ÷åëîâåêó ýòî íóæíî, äàæå ïðè íàëè÷èè âîçìîæíîñòè.
2) Ìîæåò ó íåãî óæå ñòàð÷åñêîå èçìåíåíèå çðåíèÿ, ñìåùàþùåå ôîêóñ îò ñåò÷àòêè â ðàçíûå ñòîðîíû.
3) Çàðïëàòà íåáîëüøàÿ?
4)  î÷êàõ îí ñåêñóàëüíåå.
— Ãäå ãàðàíòèÿ, ÷òî ÷åðåç 5-10 ëåò òû íå îñëåïíåøü? Ãäå ãàðàíòèÿ. ÷òî ïîñëå òàêèõ îïåðàöèé ìîæíî ëàçèòü â ãîðû è çàíèìàòüñÿ äàéâèíãîì? Ïî÷åìó-òî íèêòî íå äóìàåò î ïîñëåäñòâèÿõ è ïðîòèâîïîêàçàíèÿõ.
Åñëè êàêèå-òî ïðîòèâîïîêàçàíèÿ è áóäóò, òî òîëüêî ïî ÁËÈÇÎÐÓÊÎÑÒÈ â ïðèíöèïå, à íå èç-çà îïåðàöèè, òê èç-çà èçìåíåíèÿ ôîðìû ãëàçà íà ñåò÷àòêó âîçíèêàþò ïîâûøåííûå íàãðóçêè. Ñåò÷àòêà èç-çà âûòÿãèâàíèÿ ãëàçà ïîäâåðãàåòñÿ äåãåíåðàòèâíûì âîçäåéñòâèÿì è ïðè âûñîêèõ ñòåïåíÿõ áëèçîðóêîñòè âîçíèêàåò âïîëíå ñåáå ðåàëüíàÿ âåðîÿòíîñòü å¸ îòñëîåíèÿ. Òî åñòü îñëåïíóòü òû ìîæåøü, íî íå èç-çà îïåðàöèè, à èç-çà áëèçîðóêîñòè. È åñëè òàêàÿ âåðîÿòíîñòü åñòü, òî îíà íè â êàêóþ ñòîðîíó íå ñäâèíåòñÿ ïîñëå ïðîâåäåíèÿ îïåðàöèè, ïîòîìó ÷òî íà ñàì ãëàç íèêàêîãî ãëóáîêîãî âîçäåéñòâèÿ íå ïðîâîäèòñÿ.
— Ìîæíî ëè ïîñëå ýòîãî êàòàòü â äîòêó ÷àñîâ 5-7 ïîäðÿä êàæäûé äåíü? (Íåïðåðûâíî ó êîìïà íàõîäèòüñÿ)
Åñëè òåáå äî îïåðàöèè áûëî ïîôèãó íà çðåíèå, è îíî íå óõóäøàëîñü, òî ïîñëå îïåðàöèè ïî÷åìó âäðóã áóäåò âîëíîâàòü ýòîò âîïðîñ? Ïðîñòî âìåñòî î÷êîâ/ëèíç áóäåò ðîãîâè÷íàÿ ëèíçà.
— Êòî-òî ðàññêàçûâàë èëè ãäå-òî ÷èòàë, ÷òî ïîñëå ëàçåðíîé êîððåêöèè îñòàâøóþñÿ æèçíü íåëüçÿ ïîäíèìàòü òÿæåñòè áîëåå 5 êã. Ïðàâäà?
Îïÿòü-òàêè ýòî îãðàíè÷åíèå ïî áëèçîðóêîñòè, à íå ïî îïåðàöèè. Ñåò÷àòêà îòñëîèòñÿ ìîæåò ïðè âûñîêèõ ñòåïåíÿõ áîëåçíè.
— Ñóùåñòâóåò ïðîöåíò, è îí äîñòàòî÷åí, ÷òî ïëîõîå çðåíèå íå òîëüêî âåðíåòñÿ, íî è ñòàíåò õóæå.
Åñëè ïðîöåíò è ñóùåñòâóåò, òî â äèîïòðèÿõ ýòî áóäåò âûãëÿäåòü òàê
Áåç îïåðàöèè: -5 -8 -10 -20 -50
Ñ îïåðàöèåé: 0 -5 -8 -10 -20 -45
Âûâîä õîòü ñ îïåðàöèåé õîòü áåç íå¸, åñëè òàêîé ñôåðè÷åñêèé â âàêóóìå ïðîöåíò è ñóùåñòâóåò, òî îò îïåðàöèè îí íèêàê íå çàâèñèò õîòü êàêîå-òî âðåìÿ ÷åëîâåê ïðîæèâåò ñ õîðîøèì çðåíèåì.
— À êàêîé ïðîöåíò îñëîæíåíèé îò ýòèõ îïåðàöèé?
Îñëîæíåíèé ïðè LASIK äî 6%, íà FemtoLASIK è FLEX äî 2%, íà SMILE 0,5-1% (çàâèñèò îò ïîêîëåíèÿ ëàçåðîâ). Ñþäà æå âêëþ÷åíû ïîñëåîïåðàöèîííûå òðàâìû, ïðè êîòîðûõ ëîñêóò ñúåçæàë ñî ñâîåãî ìåñòà. Íóæíî áûòü îñòîðîæíåå, íå òîëüêî ïîñëå îïåðàöèè, íî è â ïðèíöèïå ïî îòíîøåíèþ ê ãëàçàì.
Äëÿ ñåáÿ ðåøèëà, ÷òî íå áóäó äåëàòü îïåðàöèþ ïî áëèçîðóêîñòè ïîäîæäó, ïîêà ñòàð÷åñêàÿ äàëüíîçîðêîñòü íå ïðèâåäåò ìîå çðåíèå â íîðìó.
Îäèí èç ñàìûõ ðàñïðîñòðàí¸ííûõ ìèôîâ, ÷òî ñ âîçðàñòîì «ìèíóñ» ïåðåéä¸ò â «ïëþñ».  ãëàçó åñòü äâå îñíîâíûå îïòè÷åñêè ñèëüíûå ëèíçû ðîãîâèöà è õðóñòàëèê. Çäîðîâàÿ ðîãîâèöà ïîñëå 18 ëåò ìåíÿåòñÿ íåçíà÷èòåëüíî è å¸ îïòè÷åñêóþ ñèëó ìîæíî ñ÷èòàòü ïîñòîÿííîé. Õðóñòàëèê ÿâëÿåòñÿ îñíîâíûì èíñòðóìåíòîì, ñ ïîìîùüþ êîòîðîãî ìû ðàññìàòðèâàåì ïðåäìåòû âäàëü è âáëèçè, ìåíÿÿ ôîêóñíîå ðàññòîÿíèå ãëàçà öèëèàðíîé ìûøöåé.  ìîëîäîñòè îí ðåàãèðóåò îòëè÷íî, à ñ âîçðàñòîì íà÷èíàåò ìåíÿòüñÿ è âîçðàñòíàÿ äàëüíîçîðêîñòü íà÷èíàåò ïîÿâëÿòüñÿ èç-çà èçìåíåíèÿ åãî ýëàñòè÷íîñòè óæå ïîñëå 40 ëåò. È áëèçîðóêèé ïåðåñòà¸ò âèäåòü åù¸ è âáëèçè. Íèêàêîãî óëó÷øåíèÿ çðåíèÿ âäàëü íå ïðîèñõîäèò.
 êîíöå õîòåëîñü áû íåìíîãî ðàññêàçàòü î ëè÷íîì îïûòå ëàçåðíîé êîððåêöèè, ïðîâåäåííîé áîëåå 4-õ ëåò íàçàä. Çà ýòî âðåìÿ áûëî ìíîãî èñïûòàíèé äëÿ ãëàç, êîòîðûå îíè ïðîøëè áåç ïðîáëåì áûëà è àðìèÿ (íå â øòàáå îòñèäåëñÿ) ñ å¸ íåñëàáûìè ôèçè÷åñêèìè íàãðóçêàìè è âûåçäû â ïîëÿ ñ àíòèñàíèòàðèåé è ïðîäîëæèòåëüíûì êîíúþíêòèâèòîì, ïîñòîÿííàÿ âåñåííÿÿ àëëåðãèÿ ñ ðàçäðàæåíèåì ñëèçèñòîé ãëàç è äàæå ïåðöîâûé áàëëîí÷èê, èñïîëüçîâàííûé ïðîòèâ ìåíÿ â óïîð. Ïîñëå âñåãî ýòîãî çðåíèå íè÷óòü íå óïàëî. Äåëàë ÿ FemtoLASIK è äà, òàê æå, êàê è ó âñåõ áûëà íåáîëüøàÿ ñóõîñòü ïåðâûå ìåñÿöû. Ïîòîì ïðîøëà, ãëàâíîå íå çàáûâàòü ÷àñòî ìîðãàòü è ïèòü äîñòàòî÷íîå êîëè÷åñòâî æèäêîñòè.
Âîò â ïðèíöèïå è âñ¸ ÷òî õîòåëîñü ðàññêàçàòü îá ýòîé ïîïóëÿðíîé íà ñåãîäíÿøíèé äåíü îïåðàöèè, âûçûâàþùåé ìàññó âîïðîñîâ, ìèôîâ è íàäóìàííûõ ñòðàõîâ. È äà, ïîìåíüøå ÷èòàéòå âñÿêèõ çíàòîêîâ â ýòèõ âàøèõ èíòåðíåòàõ, ëó÷øå ñõîäèòå íà êîíñóëüòàöèþ ê êâàëèôèöèðîâàííûì ïðîôåññèîíàëàì, ãäå âàì ðàññêàæóò âñ¸ î êîíêðåòíî âàøåì ñëó÷àå è ïîñîâåòóþò ñîîòâåòñòâóþùèå ýòîìó ñëó÷àþ ïóòè ðåøåíèÿ. Áóäüòå çäîðîâû!
Источник

