Как лечить рецидивирующую эрозию роговицы
Майчук Д.Ю.
В зависимости от причины возникновения, хронические эрозии можно разделить на две большие группы.
Первая группа – хронические персистирующие эрозии – это дефекты эпителия роговицы, которые постоянно присутствуют у
Согласно данным статистики, на долю заболеваний роговицы приходится около четверти всех глазных болезней. Современные подходы к диагностике и лечению этих заболеваний обсуждались на симпозиуме, проводимом при поддержке компании BAUSCH+LOMB/VALEANT во время научно —практической конференции «Белые ночи 2014».
Своими мнениями по этим вопросам поделились ведущие специалисты по проблемам переднего отрезка глаза: В.В. Бржеский, Д.Ю. Майчук и С.Ю. Астахов. пациента, несмотря на проводимое лечение.
К ним относятся:
• токсические (рис. 1);
• трофические (рис. 2);
• микозные эрозии (рис. 3).
Вторая группа – это собственно рецидивирующие эрозии, которые эпителизируются в результате лечения, а через некоторое время возникают вновь. К этому типу дефектов можно отнести:
• герпетические (рис. 4);
• посттравматические (рис. 5);
• постинфекционные (рис. 6);
• дистрофические эрозии (рис. 7).
Соответственно, клиническое отношение к этим двум видам эрозий должно быть различным.
Каждая разновидность эрозий имеет свои особенности терапии, однако основные принципы лечения одинаковы для любых хронических эрозий роговицы.
Терапия эрозий всегда должна состоять из следующих компонентов:
• антибактериальный;
• противовоспалительный;
• репаративный;
• противоотечный;
• защитный.
Слезозаместительная терапия
Лечение любой эрозии начинается с антибактериальной терапии.
Антибиотики назначают на срок до 7 дней, далее рекомендуется отмена препарата. Однако за это время дефект эпителия может не исчезнуть, а на открытую раневую поверхность легко присоединяется новая микрофлора. Поэтому после отмены антибиотиков необходим переход на антисептики (Витабакт) 3 —4 раза в день. Антисептики можно использовать длительно, до 3 —4 мес. в зависимости от течения заболевания.
В качестве противовоспалительной терапии эффект дает Офтан дексаметазон. Если требуется более длительное противовоспалительное лечение, через месяц можно перейти на циклоспорин А 2 раза в день, который может применяться до 6 мес. и более. Если использование стероидов противопоказано, то препаратами выбора могут быть и нестероидные противовоспалительные средства – Индоколлир, Диклоф, Неванак, Акьюлар. Допустимо их длительное применение более 3 мес.
Наилучшими репаративными свойствами обладает препарат Корнерегель (рис. 2). Его аналог – Солкосерил – по эффекту ему почти не уступает, но хуже переносится больными. Дело в том, что Солкосерил предназначен для ускорения регенерации ран кожи в общей хирургии, а Корнерегель создавался компанией BAUSCH+LOMB специально для глаз. В меньшей степени репаративным действием обладает Хилозар —Комод (за счет наличия в нем декспантенола) и Баларпан.
Современным препаратом с противоотечным эффектом является Хилопарин —Комод: за счет входящего в его состав гепарина он быстро улучшает прозрачность отечной роговицы. Кроме этого, отек тканей может уменьшиться при применении Арутимола и Баларпана. Офтальмоферон также в какой —то степени обладает противоотечными свойствами, но при эрозиях его нельзя применять более трех раз в день, так как этот препарат ухудшает репаративные свойства эпителия.
К защитным мероприятиям относятся закладывание на ночь Корнерегеля, Вит —А —Поса или Визмед —геля (0,3%), а также ношение контактных линз. Как правило, назначаются обычные однодневные линзы. Если пациент пользуется контактными линзами, то требуется обязательное параллельное применение антисептиков. Закапывать Витабакт в течение дня можно, не снимая линз; его инстилляции необходимы, чтобы не допустить накопления под линзой микрофлоры. Пользоваться гелевыми препаратами на ночь следует в течение года уже после полного заживления эрозии с целью предупреждения нового рецидива.
Слезозаместительная терапия требуется пациентам с хроническими эрозиями минимум на год, а лучше на 4 —5 лет после последней атаки эрозии. Для пациентов, у которых дефект роговицы эпителизовался, хороши гелевые формы препаратов (Видисик, Офтагель).
Если же эрозия относится к разряду хронических персистирующих, и дефект окончательно не заживает, то лучше использовать гиалуроновую кислоту повышенной концентрации (Оксиал, Визмед монодозы, Хиломакс —Комод, Хилабак). Присутствие консервантов в препаратах в данной ситуации является плюсом, так как они оказывают антисептический эффект и препятствуют присоединению вторичной инфекции в зоне эпителиального дефекта.
Помимо общих принципов, терапия каждой разновидности хронических эрозий имеет свои особенности.
Токсические эрозии развиваются, как правило, на фоне тяжелых хронических блефаритов, контагиозного моллюска, после витреоретинальных операций или как острая лекарственная аллергия. Естественно, что в этом случае нужно постараться устранить причину заболевания: провести лечение блефарита, заменить тяжелый силикон на легкий или удалить хирургическим путем контагиозного моллюска.
Этим пациентам необходима периодическая антибактериальная терапия (Флоксал или Офтаквикс – 7 дней), а затем проводится длительное применение антисептиков до достижения полной эпителизации, так как при токсическом поражении сохраняется высокая вероятность присоединения вторичной инфекции. Противовоспалительное лечение, как правило, в таких случаях требуется в течение долгого времени. Дексаметазон назначается на месяц, а после его отмены возможен переход на длительное применение Рестазиса 2 раза в день (до 6 мес.). При необходимости возможно парабульбарное введение кортикостероидов.
Трофические эрозии возникают при несмыкании век, выраженном отеке конъюнктивы, невралгии тройничного нерва. Полностью вылечить этот вид эрозии практически невозможно, однако при этом заболевании все же обычно имеется выстилание роговичного дефекта эпителиальными клетками. Инфицирование у таких пациентов происходит реже, поэтому им требуется только периодическое применения антибактериальных препаратов. Витабакт можно применять кратковременным курсом 4 раза в день в течение двух недель каждые 3 мес. Особое внимание при этом должно уделяться репаративным и защитным мероприятиям.
Микозные эрозии осложняют травмы глаз веткой или травой, могут развиваться при системных микозах и требуют системного применения противогрибковых препаратов. Дефект роговицы сопровождается субэпителиальным отеком, в последующем происходит разрыв эпителия и присоединяется вторичная бактериальная инфекция. Поэтому противомикозная терапия должна обязательно сопровождаться назначением антибиотиков. Практикующему врачу важно дифференцировать грибковое поражение с лентовидной дистрофией роговицы. При этом заболевании также возможно появление крошкообразного отделяемого, но у пациентов отсутствует болевой синдром, а хороший лечебный эффект дает противовоспалительная терапия вплоть до системного применения кортикостероидов.
Классические описания пациентов при собственно рецидивирующих эрозиях весьма характерны: проснулся от резкой боли; проснулся, открыл глаза – резкая боль; боль прошла к середине дня; боль становилась слабее в течение нескольких последних дней. Механизм образования этих эрозий таков: за счет несостоятельности слезной пленки ночью конъюнктива век адгезируется к поверхности роговицы, и в случае слабости связи эпителия со стромой роговицы при открывании век происходит отрыв эпителия (рис. 8). Из —за отека чувствительность проблемной зоны за несколько часов становится меньше, эрозия быстро эпителизируется, а через некоторое время атака вновь повторяется, так как причины заболевания не устранены.
Герпетическая эрозия проявляется либо рецидивом герпеса, либо выпадением поверхностных клеток эпителия, либо географическим кератитом. При малейшем подозрении на герпес необходимо направить пациента на вирусологическое исследование.
В комплекс терапии при герпетических эрозях нужно добавить противовирусный препарат. Поскольку
Ацикловир можно использовать не более пяти дней ввиду его токсичности, лучшим вариантом будет применение Зиргана, допустимое до трех недель. Чем дольше использование противовирусного препарата, тем выше шанс получить более длительную ремиссию. Параллельно необходимо использование антибиотиков, а после окончания курса Зиргана начинается длительное (минимум 2 мес.) применение Дексаметазона, затем возможен переход на Рестазис. В последующем проводится длительная защитная (Вит —А —Пос на ночь) и слезозаместительная терапия.
Дистрофические эрозии (например, нитчатый кератит), как правило, возникают на фоне ревматоидного артрита или тиреоидита и требуют одновременного лечения основного заболевания.
Точечные эрозии возникают при сочетании синдрома «сухого глаза» и любого кератита в анамнезе, поэтому основной упор в этом случае делают на слезозаместительную терапию. При наличии точечных эпителиальных вакуолей невозможно сразу сделать вывод о том, что они собой представляют: анатомическое образование, рецидивирующую эрозию или герпес. Поэтому даже при наличии мелких точечных вкраплений необходимо полноценное обследование на герпетическую инфекцию. При частых рецидивах возможно проведение фототерапевтической кератэктомии.
Кроме перечисленных мероприятий, пациентам с хроническими эрозиями желательно использовать в помещениях увлажнители воздуха.
Источник
Рецидивирующая эрозия роговицы встречается крайне редко. Данная патология может поражать как небольшие участки роговицы, так и практически всю ее поверхность.
Причина заболевания
Этиология этого заболевания не известна, однако некоторые данные свидетельствуют о том, что изменения в боуменовой мембране происходят вследствие заражения пациента вирусом герпеса. Так же, существуют предположения, что болезнь может развиться после перенесенной больным травмы, или на ее появление могут повлиять такие факторы, как ослабление иммунитета после простуды.

Люди, использующие для коррекции зрения контактные линзы, входят в группу повышенного риска по развитию рецидивирующей эрозии глаза.
Из-за длительного их ношения и не соблюдения правил гигиены, нарушается обмен слезы, что приводит к высыханию слизистой и повреждению роговицы. В таких случаях рекомендуют не пользоваться ими во время обострения заболевания.
Патогенез рецидивирующей эрозии роговицы
Болезнь возникает за счет патологических изменений в боуменовой мембране. На ее поверхности наблюдается повреждение эпителия, происходит отслоение клеток и образуется пузырек, наполненный жидкостью. Так как человек в ночное время не открывает веки, пузырек может приклеиться к их внутренней стороне, а при пробуждении больного и открывании глаза, происходит обрывание эпителия, вследствие чего возникает резкая и острая боль.
При использовании на ночь увлажняющих мазей, улучшения течения заболевания наступает примерно за 6-7 дней.
Но если болезнь полностью не вылечить или прервать применение капель и мазей, она может возобновиться вновь. Дефекты обычно не оставляют после себя никаких следов, но после повторного заживления эрозии, могут образоваться полупрозрачные, тонкие рубцы.
Симптомы рецидивирующей эрозии роговицы
Симптомы заболевания весьма характерны: возникает чувство присутствия в глазу соринки. Когда человек просыпается, открывание глаз сопровождается резкой и сильной болью. Появляется слезотечение, покраснение глаз и светобоязнь. В зависимости от течения и обширности поражения роговицы выраженность этих симптомов различна.

Рецидивирующая эрозия роговицы – это хроническое заболевания. Поэтому при нем периоды бессимптомного течения (ремиссия) сменяются периодами обострения.
Диагностика
Для тщательного обследования проводят биомикроскопию, при которой уточняют локализацию ограниченных дефектов эпителия роговицы и его отечности. Чаще всего дефекты эпителия составляют от 1 до 3 миллиметров в диаметре. Самые маленькие повреждения роговицы часто могут не увидеть при обычном осмотре, поэтому используют специальные средства для окраски роговицы и исследуют ее при помощи щелевой лампы (специального микроскопа).
Лечение рецидивирующей эрозии роговицы
Первым делом, любое лечение начинают после посещения больным офтальмологического кабинета, где устанавливается точный диагноз и выбирается тактика и способы его лечения. В основном курс лечения направлен на защиту эрозивной поверхности от инфекций и для улучшения ее эпителизации. В обязательном порядке назначают мази с веществами улучшающими обменные и трофические процессы.

Так как нервные окончания высыхают и подвержены раздражению, человек чувствует острую боль при моргании, поэтому применение мазей является крайне необходимым не только для лечения, но и для уменьшения болевых ощущений.
При закладывании глазной мази на ночь, лечение становится наиболее эффективным, так как при этом роговица за время ночного сна хорошо увлажняется и дезинфицируется. Так же мазь предотвращает эпителий от смещения при моргательных движениях веками и предотвращает разрыв пузырьков и приклеивания их к внутренней поверхности век.
Помимо этого назначают витаминную терапию и иммуномодуляторы, т.к. хроническое течение нередко обусловлено снижением защитных сил организма больного. Лечение болезни нужно производить сразу, при появлении первых ее признаков, это поспособствует скорейшему выздоровлению и сократит появление других сопутствующих заболеваний.
Источник
Это повторяющееся повреждение эпителия, наблюдающееся при нарушениях в базальной мембране эпителиального слоя роговицы.
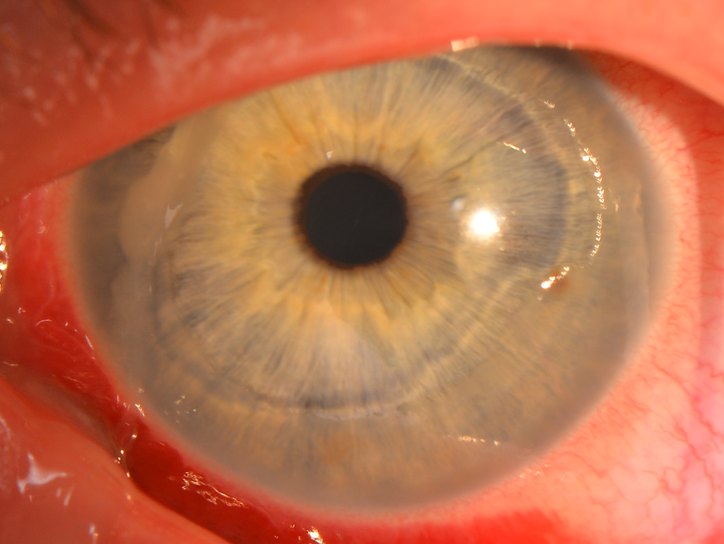
Рецидивирующая эрозия роговицы – это повторяющееся повреждение эпителия, наблюдающееся при нарушениях в базальной мембране эпителиального слоя роговицы.
Роговица глаза человека состоит из пяти слоев. Самый наружный слой носит название эпителий роговицы, он состоит из 5-6 слоев клеток, выполняет защитную функцию и достаточно хорошо восстанавливается при повреждении. Эпителий располагается на, так называемой базальной мембране, которая регулирует восстановление эпителия и его структуру. Под ней располагается тонкая мембрана, которая называется боуменовой оболочкой – это плотная ткань, которая служит опорой для эпителия. Глубже нее лежит строма, составляющая большую часть объема роговицы, которая состоит из особых клеток – кератоцитов, расположенных в строгом порядке, что обеспечивает прозрачность роговицы. Строма сзади прилежит к самой прочной ткани роговицы – десцеметовой оболочке – плотной мембране, выполняющей защитную функцию. Последний слой – эндотелий, представляет собой слой из одного ряда клеток, выполняющих функцию насоса, контролирующего обмен жидкостью и питательными веществами между роговицей и влагой передней камеры глаза.
Причины возникновения рецидивирующей эрозии роговицы
Рецидивирующая эрозия роговицы возникает, как правило, после травмы поверхностного слоя роговицы, то есть эрозии роговицы, при которой повреждается базальная мембрана эпителиального слоя. За счет повреждения базальной мембраны, происходит нарушение структуры вновь образованных эпителиальных клеток, также могут формироваться мельчайшие полости под эпителием, при легком давлении на которые пласт эпителиальных клеток отслаивается, образуя эрозивную поверхность. Затем постепенно этот дефект зарастает и покрывается эпителием, но в виду того, что базальная мембрана по-прежнему имеет нарушенную функцию, эрозия в дальнейшем также может рецидивировать.
Кроме того, возможно возникновение рецидивирующей эрозии, как следствие дистрофического процесса в роговице глаза. Это возможно как при дистрофии, непосредственно, базальной мембраны эпителия, так и при выраженном отеке роговицы, когда могут формироваться большие наполненные жидкостью пузыри или буллы, при разрыве которых возникает обширная эрозия роговицы.
Симптомы
Проявления эрозии роговицы при рецидивирующем процессе обнаруживаются внезапно, чаще утром, только открыв глаза. Это объясняется тем, что ночью контакт век с эпителием роговицы становится более плотным, а из-за нехватки увлажнения поверхности роговицы, при движении век вместе с ним отрывается и участок эпителиального слоя, доставляя значительные неудобства пациенту.
Болевой синдром в глазу возникает сразу после появления эрозии и связан с обнажением многочисленных нервных окончаний роговицы, затем при восстановлении повреждения чувство боли может переходить в ощущение инородного тела.
Покраснение глаза является проявлением реагирования местных сосудов на выраженное раздражение нервных окончаний или быть признаком начинающегося воспалительного процесса при осложнении эрозии инфекцией.
Одновременно с болью появляется обильное слезотечение из-за болевого синдрома и раздражения нервных окончаний.
Светобоязнь также является проявлением сильной боли в глазе.
Снижение зрения может быть при центральном расположении эрозии или очень большом размере поврежденной поверхности, так как окружающая ткань роговицы часто отекает и снижается ее прозрачность.
Диагностика
Производится тщательное офтальмологическое обследование. Производится осмотр всей поверхности роговицы с помощью микроскопа, так называемой щелевой лампы. Небольшие эрозии могут быть пропущены, поэтому дополнительно производится окрашивание роговицы красителем, например раствором флуоресцеина, благодаря этому удается выявить даже самые незначительные участки повреждения.
Лечение
Для снижения неприятных симптомов эрозии роговицы пациентам назначаются препараты искусственной слезы, а также глазные капли, гели и мази, которые восстанавливают эпителиальный слой роговицы. Препараты искусственной слезы и увлажняющие капли назначаются этой группе пациентов на длительное время, для того, чтобы снизить вероятность рецидива.
Для снижения неприятных симптомов и улучшения восстановления эпителия роговицы могут применяться также мягкие лечебные контактные линзы.
Для профилактики вторичной инфекции роговицы назначается антибактериальный препарат в виде капель или мази.
В тяжелых случаях, при частых рецидивах заболевания возможно проведение эксимерлазерной операции – фототерапевтической кератэктомии, суть которой заключается в удалении с помощью лазера поврежденной базальной мембраны эпителиального слоя, за счет чего в последующем исключаются рецидивы эрозии роговицы.
Источник


