Эрозия роговицы глаза степень тяжести
Актуальность.
Повреждения
органа зрения и их последствия остаются
в числе главных причин слепоты и
инвалидности.
Частота
повреждений глаз с учетом обращаемости
в лечебные учреждения РСФСР составляла
в среднем 1145 случаев на 100 тыс. населения,
а число травм, требующих госпитализации,
— примерно 40 на 100 тыс. населения. Ежегодно
в нашей стране в пределах СНГ получили
повреждения глаз 1 млн 596 тыс. человек.
За
последнее десятилетие зафиксировано
значительное утяжеление травмы, а также
увеличение в 2-3 раза тяжелых контузий,
ожоговой травмы, числа комбинированных
ранений, особенно сочетание ожоговой
и контузионной травм в результате
неконтролируемого распространения
газового и пневматического оружия, а
также различных видов огнестрельного
оружия и оружия взрывного действия.
В
офтальмотравматологии, как и в общей
травматологии, существует два очень
близких, но принципиально различных
понятия – «травматизм» и собственно
«травма». При анализе травматизма
исследуют статистические показатели,
характеризующие условия, способствующие
травме.
Глазной
травматизм подразделяется на: (Р.А.
Гундорова, 1984)
производственный
бытовой
детский
спортивный
военный
Кроме
того, реалии настоящего заставляют
выделить новые группы:
криминогенный
травматизм,травматизм
при экстремальных ситуациях (катастрофы,
стихийные бедствия, локальные военные
конфликты)
проник. | контузия | ожог | ||||
без | прямая | кислотный | ||||
и. | не | непрямая | без | щелочной | ||
метал | с | t | ||||
немагнитное | деление | УФ | ||||
магнитное | лазерный | |||||
локализация | деление | |||||
с | ||||||
без | ||||||
Двойное
прободное
Травматические
повреждения тканей глаза при контузии
зависят от двух основных факторов: силы
и направления удара, а также особенностей
анатомической структуры глаза. При
ударе более эластичные оболочки
(сетчатка) растягиваются, а менее
растяжимые (сосудистые ткани, десцеметова
оболочка) – рвутся.
КОНТУЗИОННАЯ
ТРАВМА ГЛАЗА
Классификация,
предложенная Г.А. Петропавловской
(1975), с учетом современных данных о сути
гипотензивного синдрома и стойкой
гипертензии после контузии модифицирована
(Р.А. Гундорова)
I степень (легкая)
Обратимые
изменения придатков глаза и глазного
яблока, не вызывает снижения зрения при
выздоровлении: субконъюнктивальные
кровоизлияния; легкий отек и эрозии
роговицы; небольшие гифемы; кольцо
Фоссиуса; спазм аккомодации; ВГД без
изменений.
II степень (средней тяжести)
Вызывает
стойкое снижение зрения за счет изменения
структур глаза с незначительными
необратимыми изменениями. Глубокие
эрозии роговицы, гифема, парез внутриглазных
мышц, надрыв зрачкового края радужки,
ограниченный отек радужки (берлиновское
помутнение). ВГД – гипотония или
гипертензия, купируемые медикаментозно.
III степень (тяжелая)
Снижение
зрения до 0,5 и ниже, значительный разрыв
или отрыв век с рвано-ушибленными краями;
пропитывание роговицы кровью; разрыв
склеры; обширный разрыв или отрыв
радужки; подвывих или вывих хрусталика;
гемофтальм, частичное кровоизлияние;
разрыв или отслойка сосудистой оболочки
или сетчатки; повреждения зрительного
нерва; перелом костной стенки глазницы.
ВГД – стойкая гипотония или гипертензия,
требующая хирургического вмешательства.
IV степень (особо тяжелая)
Отсутствие
зрения, размозжение глазного яблока,
отрыв (разрыв, сдавление в костном
канале) зрительного нерва. ВГД – стойкая
гипотония.
По
механизму действия:
прямая
– непосредсвенное воздействие
повреждающего фактора на глаз;непрямая
– повреждающий агент воздействует на
окружающие глаз ткани (кости черепа,
лица и т. д.)
Алгоритм
диагностики контузионной травмы глаза:
• исключить
разрыв наружных оболочек глазного
яблока (роговица, склера, конъюнктива);
• диагностика
повреждений внутренних оболочек и сред
глаза;
• диагностика
повреждений придаточного аппарата
глаза (веки и слезные органы);
• диагностика
повреждений орбиты.
Методы:
Визометрия,
биомикроскопия, биомикрогониоскопия
(УЗ), офтальмоскопия, периметрия, в том
числе статическая, УЗ-диагностика,
ЭФИ-ЭРГ, ФАГ при прозрачности оптических
сред, КТ.
Патология | Основные | Возможные | Неотложная |
Контузия | Проявляются Кровоизлияния Наличие | Кровоизлияния Полный Необходима | |
Контузионные | Разнообразные | При При | |
Контузионная | Наличие | Имбибиция |
|
Субконъюнктивальный
разрыв склеры.
При
объективном осмотре:
Отек
конъюнктивы и субконъюнктивальная
гематома над областью разрыва склеры.
Типичная зона контузионных
подконъюнктивальных разрывов склеры
— верхние ее отделы (обычно концентрично
лимбу). Иногда – выпадение в рану
содержимого глазного яблока — части
сосудистого тракта, стекловидного тела,
хрусталика.
Осложнения:
ирит
и иридоциклит, изменения офтальмотонуса,
субатрофия глазного яблока.

Первая
помощь:
Инстилляция
антибактериальных капель (Альбуцид,
Ципролет, Тобрекс) .Бинокулярная
стерильная повязка.Введение
противостолбнячной сыворотки по
Безредке или анатоксина.Антибиотики
широкого спектра внутримышечно или
внутрь ( Цефатоксим, Цефтриаксон,
Цефазолин 1,0 г в/м) на выбор.Анальгетики
при необходимостиСрочная
госпитализация в офтальмологический
стационар.
В
стационаре: необходимые диагностические
мероприятия + хирургическая обработка
с ушиванием раны.
Что
касается поражения хориоидеи и сетчатки,
то их изменения можно разделить на
ранние и поздние.
Контузия
сосудистой оболочки.
Наиболее
часто встречаются разрывы сосудистой,
сопровождающиеся кровоизлияниями под
сетчатку и, нередко,— в стекловидное
тело. Сопровождается внезапным и
значительным ухудшением зрения. Диагноз
устанавливается офтальмоскопически.
При контузии ресничного тела возможна
его отслойка и разрывы.
Осложнения:
атрофические
изменения в хориоидее, нарушения
офтальмотонуса.
Первая
помощь:
Постельный
режим.Сосудоукрепляющие
средства (аскорутин, дицинон 12,5% -4,0 в/в)
внутрь.Средства,
ускоряющие рассасывание кровоизлияний
(йодистый калий 3%, эмоксипин 1% и др.).Госпитализация
в специализированное отделение.
Контузионный
гемофтальм – пропитывание
кровью стекловидного тела.
Падение
остроты зрения, отсутствие рефлекса с
глазного дна, характерная УЗ-картина.
Осложнения:
атрофические
изменения
в
хориоидее, нарушения офтальмотонуса.
Первая
помощь и лечение:
Постельный
режим, холод на область глаза на 2 часа
(в свежих случаях).Сосудоукрепляющие
и гиперкоагулирующие средства (аскорутин
внутрь; дицинон 12,5%-0,5 мл парабульбарно,
2 мл внутривенно; 1 неделяГепарин
700-750 Ед в 0,1- 0,2 мл; Иммобилизированная
стрептокиназа от 15000 до 45000 фЕ в 0,1 – 0,2
мл с дексаметазоном 0,1% — 0,3 мл;Рассасывающие
средства (йодид калия 3% в каплях,
эмоксипин 1%-0,5 парабульбарно, фибринолизин
400-600 Ед парабульбарно)Госпитализация
в стационар.
ОСЛОЖНЕНИЕ
ГЕМОФТАЛЬМА:
швартообразование с тракционной
отслойкой сетчатки.
Учитывая
низкую эффективность консервативного
лечения патологии стекловидного тела,
многие авторы высказывают предположение
о необходимости более широкого применения
хирургических методов лечения:
витреогемэктомия и витреошвартэктомия.
Вмешательства выполняются с помощью
витреотомов, снабженных волоконным
осветителем, аспирационно-ирригационной
и режущей системами.
Контузионные
изменения сетчатки.
Берлиновское
помутнения
— резкое падение зрения после контузии
(в случае локализации в макулярной
области). Офтальмоскопически через
несколько часов после ушиба могут
обнаружиться молочно-белые или серые
очаги в различных отделах глазного дна.
Как правило, исчезают через 7-10 дней.

Контузионное
кровоизлияние
в сетчатку проявляется ухудшением
зрения при локализации в области желтого
пятна.
Лечение:
Постельный
режим.Сосудоукрепляющие
средства (аскорутин, дицинон, хлористый
кальций) внутрь или парентерально.Средства,
ускоряющие рассасывание кровоизлияний
(йодистый калий 3%, эмоксипин 1% и др.).Госпитализация
в специализированное отделение.
Ранения
век.
При
объективном осмотре:
Ранения
век выглядят различно в зависимости от
характера повреждающего фактораи
места его приложения (от небольших
кровоизлияния под кожу до обширных
отрывов и разрывов век). Нередко –
сочетание с повреждением окружающих
частей лица, костей глазницы и глазного
яблока.
Раны
век могут быть поверхностными
(несквозными), захватывающими только
кожу или кожу вместе с мышечным слоем,
или же глубокими (сквозными),
распространяющимися на все слои века,
в том числе на хрящ и конъюнктиву.
Размер
и внешний вид раны века могут не
соответствовать тяжести сопутствующего
повреждения глубжележащих отделов.
Необходим тщательный осмотр для выявления
скрытых нарушений. Обязательно
исследование остроты зрения, прозрачных
сред и глазного дна. Повреждение век
часто сопровождается отеками и гиперемией
кожи и подкожным кровоизлиянием.Иногда
появляются ссадины или раны.
Осложнения:
инфицирование
раны, косметические дефекты.

Неотложная
помощь:
Введение
противостолбнячной сыворотки (1500—3000
ЕД) по Безредке или анатоксина.Очищение
раны пинцетом и влажным банничком от
загрязняющих ее посторонних частиц;
смазывание ее окружности 1% спиртовым
раствором бриллиантового зеленого.Инстилляции
антибактериальных капель в конъюнктивальный
мешок (Альбуцид, Тобрекс, Ципролет) на
выбор.Анальгетики.
Хирургическая
обработка (за исключением несквозных
ранений незначительной протяженности
(до 1 см), которые хорошо заживают и без
сопоставления краев, особенно если
линия повреждения совпадает с направлением
волокон круговой мышцы век).
Алгоритм
хирургической обработки сквозных ран
века с повреждением ресничного края:
-местная
инфильтрационная анестезия
—
наложение шва на межреберный край века
в месте разрыва
—
послойное ушивание
—
наложение повязки
Ранения
конъюнктивы.
Размер
и внешний вид раны конъюнктивы могут
не соответствовать тяжести сопутствующего
повреждения глубжележащих отделов.
Каждого обращающегося за помощью по
поводу любого повреждения конъюнктивы
необходимо тщательно осмотреть для
выявления скрытых нарушений. Зияние
раны слизистой оболочки свидетельствует
о сопутствующем повреждении эластичной
теноновой капсулы. При этом необходимо
осуществить ревизию раны, чтобы выяснить,
не повреждена ли склера.
Осложнения:
инфекционные.
Неотложная
помощь:
Инстилляции
антибактериальных капель в конъюнктивальный
мешок (Альбуцид, Тобрекс, Ципролет) на
выбор.На
раны конъюнктивы склеры и сводов
небольших размеров (менее 5 мм) с хорошей
адаптацией краев швы можно не накладывать
– заложить бактерицидную мазь
(тетрациклиновую 1%, эритромициновую
1%) и наложить на глаз повязку.Хирургическая
обработка в остальных случаях (с
обязательной ревизией склеры)
Инородные
тела конъюнктивы век и глазного яблока.
Симптомы:
ощущение
инородного тела, боль, усиливающаяся
при мигании, роговичный синдром
Осложнения:
травматизация роговицы.
Неотложная
помощь:
Удаление
инородного тела влажным тампоном,
пинцетом или иглой после предварительной
инстилляционной анестезии.Антибактериальные
капли Альбуцид 30%, (3-4 раза в день).Антибактериальная
мазь Тетрациклиновая 1%, (1-2 раза в день)
на 3-4 дня.
Эрозия
(царапина) роговицы.
Симптомы:
значительные болевые ощущения,
слезотечение, светобоязнь, блефароспазм.
Дефект эпителия роговицы окрашивается
2% раствором флюоресцеина в зеленый
цвет.
Неотложная
помощь:
Инстилляции
антибактериальных капель (Альбуцид
30%, или Тобрекс, Ципролет) (3-4 раза в день),
закладывание антибактериальной мази
Тетрациклиновая 1% (1-2 раза в день) в
течение 3-4 дней.
Инородное
тело роговицы.
Симптомы:
роговичный синдром (значительные болевые
ощущения, ощущение инородного тела,
слезотечение, светобоязнь, блефароспазм).
Инородное тело визуализируется методом
фокального освещения или при биомикроскопии.
Нередко вокруг металлического инородного
тела виден ободок ржавого цвета.
Осложнения:
инфицирование.
Неотложная
помощь:
Удаление
инородного тела с помощью копьевидной
или желобоватой иглы после предварительной
инстилляционной анестезии (вместе с
ржавым ободком вокруг).Инородные
тела в глубоких слоях, особенно с
частичным проникновением в переднюю
камеру, требуют удаления в условиях
стационара.Инстилляции
антибактериальных капель (Альбуцид
30%, или Тобрекс, Ципролет) (3-4 раза в
день), закладывание антибактериальных
мазей (1-2 раза в день) в течение 3-4 дней.
Проникающие
ранения глаза – нарушение
целостности наружной оболочки глаза
(роговицы, склеры) во всю толщину.
Сквозное
ранение
– ранящее тело дважды пободает оболочки
глаза, образуя в них входное и выходное
отверстия.
Разрушение
глазного яблока
– все оболочки глаза повреждены так
сильно, а потери глазных сред настолько
значительны, что практически невозможно
восстановить форму глазного яблока при
хирургической обработке.
Абсолютные
признаки проникающих ранений:
Рана,
проходящая через все слои роговицы или
склерыВыпадение
радужки, цилиарного тела или стекловидного
в рануПузырек
воздуха в стекловидном телеНаличие
раневого канала в хрусталикеОбнаружение
инородного тела внутри глаза
Относительные
признаки:
Неравномерная,
мелкая или ненормально глубокая передняя
камераНадрыв
зрачкового края радужкиВыраженная
гипотония глаза

Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Роговая оболочка глаза принимает на себя основную защитную функцию органов зрения и нередко не выдерживает воздействия внешних факторов. Ее поверхностное повреждение известно в офтальмологии под названием эрозия роговицы глаза. Заболевание сопровождается очаговым слущиванием эпителия — рогового слоя, который защищает внутренние структуры глаз от агрессивного влияния среды. Образовавшаяся язвочка становится «воротами» для инфекций, которые могут перейти на стекловидное тело, хрусталик и глазное дно. При отсутствии лечения эрозия способна привести к необратимой потере зрения.
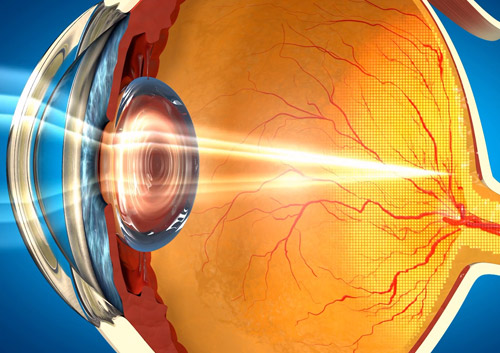
Строение роговицы глаза
Внешняя оболочка глаза или роговица представляет собой многослойную линзу, которая выполняет роль экрана, защищающего органы зрения от механических, химических и температурных воздействий, а также является основной оптической преломляющей линзой. Состоит она из пяти слоев:
- Поверхностный или эпителиальный — состоит из нескольких рядов эпителиальных клеток, которые способны быстро делиться.
- Боуменова мембрана — опорный слой, поддерживающий наружный эпителий. В ней меньше рядов клеток, но расположены они плотнее.
- Строма — самая толстая часть роговицы, состоящая из кератоцитов, обеспечивающая прозрачность оболочки глаза.
- Десмецетов слой — каркас роговицы, состоящий из эпителия. Самый жесткий и прочный слой.Внутренний слой — эндотелий, прилегающий к поверхности передней камеры глаза, состоит из видоизмененного эпителия. Он обеспечивает обменные процессы между внутренней средой органов зрения и наружными слоями роговицы.
Для заболевания характерно поражение только наружного эпителиального слоя. Однако в ряде случаев патологический процесс затрагивает глубокие слои оболочки, провоцируя ее помутнение и инфицирование передней камеры глазного яблока.
Основные причины эрозии
Эрозия наружного слоя роговицы может возникать на фоне инфекционных или неинфекционных процессов. Причинами инфекционного повреждения являются:
- поражение оболочки глаза вирусом герпеса;
- обсеменение грибками;
- хламидиоз глаз;
- бактериальные конъюнктивиты, спровоцированные синегнойной палочкой, стрептококком, стафилококком.
Неинфекционные эрозии роговой оболочки обусловлены ее дистрофией, которая развивается на фоне недостаточности местного иммунитета, травматического повреждения. Наиболее распространенными причинами неинфекционных форм заболевания служат:
- нарушения правил ношения контактных линз;
- синдром сухого глаза;
- попадание в глаз инородных предметов или химических веществ;
- повреждение роговицы в процессе хирургического вмешательства на глазах;
- травмы глаза.
Также патология возникает из-за аутоиммунных заболеваний, гормональных и эндокринных нарушений: атопического дерматита, ревматоидного артрита, сахарного диабета и т. д. На фоне этих заболеваний нередко развивается рецидивирующая, то есть повторяющаяся патология.
Важно! Неинфекционная и травматическая эрозия роговицы может осложниться присоединением инфекции. Так как оба вида требуют специфической терапии, при диагностике запущенного процесса врачу важно установить истинные причины болезни.
Симптомы
Клинические проявления эрозивного повреждения роговицы специфичны, поэтому поставить предварительный диагноз можно уже на этапе опроса пациента. Первый признак патологии — острая, иногда непереносимая боль в одном глазу. По ощущениям она схожа с попаданием в глаз острого инородного предмета или песка. Спустя 1-2 суток после начала разрушения роговицы возникает реактивное слезотечение, появляется отечность век, в 80% случаев больные сталкиваются с блефароспазмом: неспособностью открыть глаз и нормально моргать.
Для инфекционной эрозии характерно наличие дополнительных симптомов:
- покраснение и отечность слизистых оболочек глаза с первых суток заболевания;
- выделение из глаза гноя;
- светобоязнь (усиление неприятных ощущений при попытке посмотреть на источник света).
Если бактериям удалось повредить центральную часть роговицы, наблюдается заметное снижение остроты зрения.
При рецидивирующей форме эрозии роговицы глаза на оболочке формируются рубцовые ткани, которые почти не пропускают свет. Кроме того, эрозии при такой форме болезни перерастают в язвы — более глубокие очаги дистрофии роговицы. При тяжелом течении они могут достигать передней камеры глаза и служить воротами для инфекций. Такая форма болезни чаще всего заканчивается потерей зрения.
Диагностика
Для диагностики эрозивного повреждения роговицы используются методы детальной визуализации. Осмотр глаз с помощью специальных инструментов помогает определить причину недомогания:
- обнаружить инородные предметы в конъюнктивальном мешке;
- увидеть опухолевые изменения слизистых оболочек;
- визуализировать экссудат при инфекционных заболеваниях глаз.
После простого визуального осмотра проводится биомикроскопия глаза — детальный осмотр роговицы с помощью специального оптического прибора. Процедура помогает визуализировать эрозию, определить ее размер и степень проникновения в роговицу.
Полезно знать! Если врач видит внешние признаки эрозии, но не может обнаружить патологический очаг из-за его небольших размеров, он использует флуоресцеин — специальный краситель, который «подсвечивает» даже микроскопические повреждения на роговой оболочке глаз.
Для выявления причин заболевания используют дополнительные исследования:
- диафаноскопию или измерение внутриглазного давления;
- офтальмоскопию и ультразвуковую диагностику для выявления внутриглазных патологий;
- бактериологические и цитологические анализы мазка с конъюнктивы.
Пациентам, которые носят контактные линзы, придется сдать их для проверки под микроскопом. Дело в том, что на них могут быть микроскопические трещины и шероховатости, способные повредить роговицу. На основании полученных в процессе диагностики данных врач назначает лечение.
Методы лечения
Первым этапом терапии эрозии на роговице неинфекционного происхождения становится туширование дефекта раствором бриллиантовой зеленой или йода. Это препятствует дальнейшему распространению деструктивного процесса вглубь и вширь. При стремительном развитии дегенеративного процесса врач может применить лазерную коагуляцию границ эрозии.
После очищения патологического очага лечение эрозии продолжают с применением физиотерапии:
- ультрафонофорез — введение лекарственных растворов в роговицу посредством ультразвуковых волн;
- электрофорез — введение медицинских препаратов с помощью воздействия электрических волн;
- магнитотерапию — воздействие на ткани глаза магнитным полем.
Для ускорения заживления эрозии используются кератопротекторы — средства, ускоряющие регенерацию эпителиального слоя оболочки глаза. К ним относятся препараты «Керакол», «Визитил», «Дакролюкс». Они содержат гипромеллозу и схожие с ней органические соединения, которые образуют на поверхности роговой оболочки тонкую пленку, защищают от внешних воздействий. Помимо этого, в состав кератопротекторов включают соединения, стимулирующие регенерацию тканей, восстанавливающие кровоснабжение органов зрения.
Для уменьшения симптоматики, защиты поверхности глаза от трения, устранения раздражений используют увлажняющие капли в глаза: «Систейн Ультра», «Визин», «Офтагель» и их аналоги.
Если консервативная терапия не может сдержать распространение эрозии или дефект стремительно углубляется и распространяется вширь, используют кератопластику — микрохирургическое восстановление роговицы.
При инфекционной эрозии, помимо перечисленных препаратов, используют лекарства, соответствующие выявленному возбудителю: антибиотики, противогрибковые, противовирусные или противопаразитарные средства. Для ослабления воспалительного процесса, который обязательно сопутствует инфекционной эрозии, применяют:
- антигистаминные препараты;
- иммуномодуляторы;
- противовоспалительные средства.
Их используют в форме мазей, капель в глаза (инстилляций), внутриглазных (парабульбарных) инъекций. Длительность их применения зависит от тяжести патологического процесса.
Заживает эрозия роговой оболочки в течение нескольких недель. На ее месте может образоваться рубцовая ткань, вызывающая ухудшение зрения. Если со временем она не замещается здоровыми тканями, проводят микрохирургическую операцию — лазерную абляцию. Хирург-офтальмолог удаляет поверхностные слои роговой оболочки, после чего на их месте формируется здоровая ткань.
Во время лечения эрозии на роговице не рекомендуется использовать местные анестетики и анальгетики. Они нарушают заживление и могут спровоцировать истончение роговицы.
Возможные осложнения и прогноз
При своевременном выявлении и адекватном лечении эрозия бесследно исчезает за 2-4 недели. Повторное появление дефекта или рубцевание при правильной терапии маловероятны.
Запоздалая диагностика и лечение чреваты многочисленными осложнениями:
- Неоваскуляризацией роговицы — образованием дополнительных сосудов, проникающих в роговую оболочку, которые снижают остроту зрения. Устранить осложнение можно только хирургическим методом.
- Прободной язвой с десцеметоцеле — выпячиванием внутрь глазного яблока. Через отверстие язвы может вытекать наружу содержимое глазного яблока, в некоторых случаях происходит ущемление радужки. Со временем патология приводит к глаукоме или атрофии зрительного нерва.
- Инфицированием стекловидного тела с образованием гнойного экссудата. Осложнение заканчивается распространением инфекции на головной мозг, кровеносную систему, другие органы.
Избежать осложнений можно, обращаясь к офтальмологу сразу после появления неприятных симптомов и соблюдая предписания врача.
Источник

