Эрозией или язвой роговицы
Роговая оболочка глаза принимает на себя основную защитную функцию органов зрения и нередко не выдерживает воздействия внешних факторов. Ее поверхностное повреждение известно в офтальмологии под названием эрозия роговицы глаза. Заболевание сопровождается очаговым слущиванием эпителия — рогового слоя, который защищает внутренние структуры глаз от агрессивного влияния среды. Образовавшаяся язвочка становится «воротами» для инфекций, которые могут перейти на стекловидное тело, хрусталик и глазное дно. При отсутствии лечения эрозия способна привести к необратимой потере зрения.
Строение роговицы глаза
Внешняя оболочка глаза или роговица представляет собой многослойную линзу, которая выполняет роль экрана, защищающего органы зрения от механических, химических и температурных воздействий, а также является основной оптической преломляющей линзой. Состоит она из пяти слоев:
- Поверхностный или эпителиальный — состоит из нескольких рядов эпителиальных клеток, которые способны быстро делиться.
- Боуменова мембрана — опорный слой, поддерживающий наружный эпителий. В ней меньше рядов клеток, но расположены они плотнее.
- Строма — самая толстая часть роговицы, состоящая из кератоцитов, обеспечивающая прозрачность оболочки глаза.
- Десмецетов слой — каркас роговицы, состоящий из эпителия. Самый жесткий и прочный слой.Внутренний слой — эндотелий, прилегающий к поверхности передней камеры глаза, состоит из видоизмененного эпителия. Он обеспечивает обменные процессы между внутренней средой органов зрения и наружными слоями роговицы.
Для заболевания характерно поражение только наружного эпителиального слоя. Однако в ряде случаев патологический процесс затрагивает глубокие слои оболочки, провоцируя ее помутнение и инфицирование передней камеры глазного яблока.
Основные причины эрозии
Эрозия наружного слоя роговицы может возникать на фоне инфекционных или неинфекционных процессов. Причинами инфекционного повреждения являются:
- поражение оболочки глаза вирусом герпеса;
- обсеменение грибками;
- хламидиоз глаз;
- бактериальные конъюнктивиты, спровоцированные синегнойной палочкой, стрептококком, стафилококком.
Неинфекционные эрозии роговой оболочки обусловлены ее дистрофией, которая развивается на фоне недостаточности местного иммунитета, травматического повреждения. Наиболее распространенными причинами неинфекционных форм заболевания служат:
- нарушения правил ношения контактных линз;
- синдром сухого глаза;
- попадание в глаз инородных предметов или химических веществ;
- повреждение роговицы в процессе хирургического вмешательства на глазах;
- травмы глаза.
Также патология возникает из-за аутоиммунных заболеваний, гормональных и эндокринных нарушений: атопического дерматита, ревматоидного артрита, сахарного диабета и т. д. На фоне этих заболеваний нередко развивается рецидивирующая, то есть повторяющаяся патология.
Важно! Неинфекционная и травматическая эрозия роговицы может осложниться присоединением инфекции. Так как оба вида требуют специфической терапии, при диагностике запущенного процесса врачу важно установить истинные причины болезни.
Симптомы
Клинические проявления эрозивного повреждения роговицы специфичны, поэтому поставить предварительный диагноз можно уже на этапе опроса пациента. Первый признак патологии — острая, иногда непереносимая боль в одном глазу. По ощущениям она схожа с попаданием в глаз острого инородного предмета или песка. Спустя 1-2 суток после начала разрушения роговицы возникает реактивное слезотечение, появляется отечность век, в 80% случаев больные сталкиваются с блефароспазмом: неспособностью открыть глаз и нормально моргать.
Для инфекционной эрозии характерно наличие дополнительных симптомов:
- покраснение и отечность слизистых оболочек глаза с первых суток заболевания;
- выделение из глаза гноя;
- светобоязнь (усиление неприятных ощущений при попытке посмотреть на источник света).
Если бактериям удалось повредить центральную часть роговицы, наблюдается заметное снижение остроты зрения.
При рецидивирующей форме эрозии роговицы глаза на оболочке формируются рубцовые ткани, которые почти не пропускают свет. Кроме того, эрозии при такой форме болезни перерастают в язвы — более глубокие очаги дистрофии роговицы. При тяжелом течении они могут достигать передней камеры глаза и служить воротами для инфекций. Такая форма болезни чаще всего заканчивается потерей зрения.
Диагностика
Для диагностики эрозивного повреждения роговицы используются методы детальной визуализации. Осмотр глаз с помощью специальных инструментов помогает определить причину недомогания:
- обнаружить инородные предметы в конъюнктивальном мешке;
- увидеть опухолевые изменения слизистых оболочек;
- визуализировать экссудат при инфекционных заболеваниях глаз.
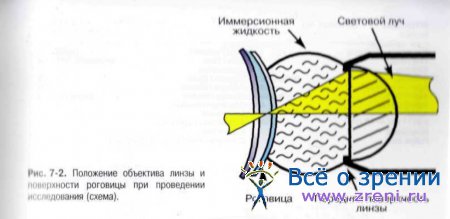
После простого визуального осмотра проводится биомикроскопия глаза — детальный осмотр роговицы с помощью специального оптического прибора. Процедура помогает визуализировать эрозию, определить ее размер и степень проникновения в роговицу.
Полезно знать! Если врач видит внешние признаки эрозии, но не может обнаружить патологический очаг из-за его небольших размеров, он использует флуоресцеин — специальный краситель, который «подсвечивает» даже микроскопические повреждения на роговой оболочке глаз.
Для выявления причин заболевания используют дополнительные исследования:
- диафаноскопию или измерение внутриглазного давления;
- офтальмоскопию и ультразвуковую диагностику для выявления внутриглазных патологий;
- бактериологические и цитологические анализы мазка с конъюнктивы.
Пациентам, которые носят контактные линзы, придется сдать их для проверки под микроскопом. Дело в том, что на них могут быть микроскопические трещины и шероховатости, способные повредить роговицу. На основании полученных в процессе диагностики данных врач назначает лечение.
Методы лечения
Первым этапом терапии эрозии на роговице неинфекционного происхождения становится туширование дефекта раствором бриллиантовой зеленой или йода. Это препятствует дальнейшему распространению деструктивного процесса вглубь и вширь. При стремительном развитии дегенеративного процесса врач может применить лазерную коагуляцию границ эрозии.
После очищения патологического очага лечение эрозии продолжают с применением физиотерапии:
- ультрафонофорез — введение лекарственных растворов в роговицу посредством ультразвуковых волн;
- электрофорез — введение медицинских препаратов с помощью воздействия электрических волн;
- магнитотерапию — воздействие на ткани глаза магнитным полем.
Для ускорения заживления эрозии используются кератопротекторы — средства, ускоряющие регенерацию эпителиального слоя оболочки глаза. К ним относятся препараты «Керакол», «Визитил», «Дакролюкс». Они содержат гипромеллозу и схожие с ней органические соединения, которые образуют на поверхности роговой оболочки тонкую пленку, защищают от внешних воздействий. Помимо этого, в состав кератопротекторов включают соединения, стимулирующие регенерацию тканей, восстанавливающие кровоснабжение органов зрения.
Для уменьшения симптоматики, защиты поверхности глаза от трения, устранения раздражений используют увлажняющие капли в глаза: «Систейн Ультра», «Визин», «Офтагель» и их аналоги.
Если консервативная терапия не может сдержать распространение эрозии или дефект стремительно углубляется и распространяется вширь, используют кератопластику — микрохирургическое восстановление роговицы.
При инфекционной эрозии, помимо перечисленных препаратов, используют лекарства, соответствующие выявленному возбудителю: антибиотики, противогрибковые, противовирусные или противопаразитарные средства. Для ослабления воспалительного процесса, который обязательно сопутствует инфекционной эрозии, применяют:
- антигистаминные препараты;
- иммуномодуляторы;
- противовоспалительные средства.
Их используют в форме мазей, капель в глаза (инстилляций), внутриглазных (парабульбарных) инъекций. Длительность их применения зависит от тяжести патологического процесса.
Заживает эрозия роговой оболочки в течение нескольких недель. На ее месте может образоваться рубцовая ткань, вызывающая ухудшение зрения. Если со временем она не замещается здоровыми тканями, проводят микрохирургическую операцию — лазерную абляцию. Хирург-офтальмолог удаляет поверхностные слои роговой оболочки, после чего на их месте формируется здоровая ткань.
Во время лечения эрозии на роговице не рекомендуется использовать местные анестетики и анальгетики. Они нарушают заживление и могут спровоцировать истончение роговицы.
Возможные осложнения и прогноз
При своевременном выявлении и адекватном лечении эрозия бесследно исчезает за 2-4 недели. Повторное появление дефекта или рубцевание при правильной терапии маловероятны.
Запоздалая диагностика и лечение чреваты многочисленными осложнениями:
- Неоваскуляризацией роговицы — образованием дополнительных сосудов, проникающих в роговую оболочку, которые снижают остроту зрения. Устранить осложнение можно только хирургическим методом.
- Прободной язвой с десцеметоцеле — выпячиванием внутрь глазного яблока. Через отверстие язвы может вытекать наружу содержимое глазного яблока, в некоторых случаях происходит ущемление радужки. Со временем патология приводит к глаукоме или атрофии зрительного нерва.
- Инфицированием стекловидного тела с образованием гнойного экссудата. Осложнение заканчивается распространением инфекции на головной мозг, кровеносную систему, другие органы.
Избежать осложнений можно, обращаясь к офтальмологу сразу после появления неприятных симптомов и соблюдая предписания врача.
Источник

Самая наружная оболочка глаза, в норме совершенно прозрачная, не содержащая кровеносных сосудов, за которой можно видеть зрачок, называется роговица.
Заболевания роговицы занимают ведущее место по частоте встречаемости у мелких домашних животных.
К одним из наиболее распространенным патологиям роговицы относятся кератит — воспаление роговицы.
Кератит бывает поверхностный, сопровождающийся образованием эрозий и язв роговицы, и глубокий (паренхиматозный). Отдельно выделяют кератиты, специфичные для определенных пород (хронический кератит овчарок, или паннус; хронический язвенный кератит боксеров; кератит такс), пигментный кератит и др.
В этой статье речь пойдет о поверхностном кератите.
Причины поверхностного кератита.
Любые внешние раздражители: механические (травма роговицы кошачьим когтем, веткой дерева, сухой остью травы и пр.; заворот век, неправильный рост ресниц и многое другое), термические (ожог роговицы горячим предметом, водой), химические (ожог роговицы каким-либо препаратом, средством бытовой химии и пр.), микробные (герпесвирус и др.), а также недостаточная секреция (образование) слезы, снижение иммунитета.
Симптомы поверхностного кератита.
Собака часто прищуривает глаз (блефароспазм), наблюдается светобоязнь, слезотечение или другие выделения из глаз- слизистые, гнойные, если заболевания длится уже не первый день, покраснение глаза.
Ведущий симптом: потеря прозрачности роговицы, то есть ее помутнение различной формы и размера — сероватого или бело-голубого или белого цвета, поверхность роговицы часто неровная.
Помутнение роговицы может происходить вследствие отека роговицы или воспаления, часто связано с наличием поверхностного дефекта – эрозия роговицы, а при продолжительном воздействии раздражающего агента и отсутствии лечения дефект углубляется и появляется язва роговицы.
Важно! При подозрении на кератит (эрозии, язвы роговицы) следует незамедлительно показать вашего питомца ветеринарному врачу-офтальмологу! При несвоевременном лечении заболевание может привести к потере зрения, а в тяжелых случаях и глаза.
Диагностика.
Диагноз ставится на основании осмотра питомца с использованием метода биомикроскопии (осмотр глаза специальным увеличивающим прибором), проведении флуоресцинового теста: дефекты роговицы окрашиваются специальным диагностическим красителем (флуоресцином) в зеленый цвет и др. По показаниям также проводится тест Ширмера – определение количества вырабатываемой слезы.
Лечение.
При наличии слизистых, гнойных выделений перед инстилляцией (закапыванием) глазных капель рекомендовано механическое очищение глаз путем промывания растворами антисептиков.
Используются:
- капли и глазные мази с антибиотиками широкого спектра действия.
- препараты для заживления эрозий и язв роговицы.
- при глубоких и хронических незаживающих язвах капли для обезболивания и заживления роговицы.
- в тяжелых случаях требуется хирургическое лечение.
Длительность курса лечения определяет ветеринарный врач, в среднем он составляет от 7 до 14 дней.
Важно! При наличии эрозий и язв роговицы нельзя применять препараты, содержащие гормоны, так как с одной стороны они препятствуют процессу заживления, с другой – будут способствовать увеличению площади и глубины имеющегося поражения, а также приводить к появлению новых язв роговицы.
Статью подготовила ветеринарный врач Чистова Т.И.
Источник
Эрозия и язва роговицы – это очень распространенные патологии глаз у животных. Клинические признаки данных патологий схожи: у животных наблюдается слезотечение, блефароспазм, гиперемия конъюнктивы, отек роговицы. Однако тактика лечения и прогноз относительно состояния глаза и зрения могут сильно варьироваться в зависимости от диагноза и сопутствующих условий.
Анатомия
Роговица – прозрачная часть наружной фиброзной оболочки глазного яблока, она является одной из пропускающих и преломляющих свет сред глазного яблока. В норме роговица целостна, прозрачна, без сосудов, пигмента, включений. Толщина роговицы у собак в центральной части 0,6-1,0 мм (в зависимости от размера животного), у кошек – 0,8-1,0 мм.
Роговица кошек и собак состоит из 4 слоев: эпителий, строма, десцеметова мембрана, эндотелий. С поверхности эпителий роговицы покрыт слезной пленкой, которая выполняет защитную функцию и поддерживает влажность роговицы.
Эпителий роговицы многослойный плоский неороговевающий состоит из слоя базальных клеток, лежащих на базальной мембране, 2-3 слоев крыловидных клеток и 2-3 слоев плоских клеток.
Строма роговицы составляет 90% толщины роговицы и состоит из параллельно расположенных коллагеновых волокон, формирующих пластины, и кератоцитов.
Десцеметова мембрана – эластичная бесклеточная коллагеновая мембрана, разделяющая строму и эндотелий.
Эндотелий роговицы – однослойная структура из шестиугольных клеток, выстилающая внутреннюю поверхность роговицы, функция данного слоя – поддержание стромы роговицы в умеренно дегидратированном состоянии, что обеспечивает ее прозрачность.
Патологии
Эрозия роговицы – поражение роговицы, сопровождающееся потерей эпителия без вовлечения в процесс стромы.
Причины эрозии могут быть механические (травма), химические (шампунь), термические, инфекционные (герпесвирус у кошек), физические (высыхание роговицы при сухом кератоконъюнктивите, лагофтальме).
Для диагностики применяют осмотр при помощи щелевой лампы – визуализируют поверхностный дефект, разнообразный по форме и размеру, а также флюоресцеиновый тест – в конъюнктивальный мешок капают раствор флюоресцеина: место на роговице, лишенное эпителия, впитывает краситель и имеет ярко-зеленое окрашивание. Предварительно по показаниям проводят тест Ширмера для определения количества слезной жидкости и взятие материала из конъюнктивального мешка для исследований на инфекции (кошки).
После того как выявлена эрозия роговицы, проводят тщательный осмотр краев век и конъюнктивального мешка для исключения возможных причин эрозии: эктопические ресницы, агрессивно растущие жесткие дистихиазные ресницы, новообразования век, инородные тела в конъюнктивальном мешке.
При обнаружении и ликвидации причины эрозия закрывается эпителием уже через несколько дней (48-72 часа). Помимо специфического лечения, направленного на устранение причины, применяют антимикробные капли и увлажнители (гели) в конъюнктивальный мешок в течение 5-7 дней.
Отдельно стоит рассмотреть хроническую незаживающую эрозию роговицы у собак (язва боксеров, индолентная эрозия, спонтанный хронический эпителиальный дефект). Подвержены собаки породы боксер, таксы, бульдоги и многие другие породы, чаще всего собаки старше 5-6 лет. Данный тип эрозии роговицы характеризуется тем, что дефект не заживает неделями или даже месяцами несмотря на отсутствие видимых причин и применение препаратов. Причина такого состояния в нарушении контакта эпителиальных клеток с подлежащей базальной мембраной, это приводит к тому, что нормально регенерирующий эпителий не закрепляется на мембране и слущивается, в результате эрозия не может закрыться. Хроническая эрозия имеет характерный вид при осмотре щелевой лампой: край дефекта обычно неровный и приподнят над стромой, при окрашивании флюоресцеином видно подтекание красителя под неплотно прилегающие края эпителия, площадь окрашивания больше, чем площадь роговицы, лишенной эпителия.
Терапевтические методики лечения при хронической эрозии не являются эффективными, так как не решают проблему прикрепления эпителиальных клеток. Есть несколько методов лечения хронической эрозии:
1) снятие неприкрепленного эпителия ватной палочкой (дефект, который обнажается после этого, обычно больше по площади, чем исходный) с последующим применением антимикробных капель и гелей. Данная процедура проходит с использованием местной анестезии – глазные капли, занимает 3-5 минут. Эффективность данной процедуры низка: требуются повторные обработки не менее 2-3 раз, заживление протекает медленно, часто с формированием грубого рубца.
2) Точечная/решетчатая кератотомия – метод, при котором инсулиновой иглой наносят точечные или линейные насечки на поверхность роговицы, формируя углубления в поверхностной строме. Данная процедура может проводиться с использованием местной анестезии только очень спокойным животным (большинству животных требуется седация), процедуру часто совмещают с укрытием глаза фартуком третьего века, что способствует лучшему заживлению. Эффективность кератотомии составляет 60-80%.
3) Обработка патологического участка алмазным бором. Алмазный бор – специальный прибор для скарификации роговицы, позволяющий снять неприкрепленный эпителий и создать поверхность для хорошего приживления нового эпителия. Плюсом данной методики является возможность провести процедуру без применения общей анестезии, только с использованием местного анестетика. Иногда требуется повторить процедуру через 7-14 дней, возможно формирование грубого рубца при заживлении дефекта.
4) Эффективным методом решения проблемы является поверхностная кератэктомия – хирургическая операция, при которой снимается поверхностный слой роговицы, включая участок базальной мембраны и поверхностную часть стромы; сформированный дефект заживает за счет полной регенерации поверхностного слоя, а не только за счет эпителия.
Процедура проводится с использованием общей анестезии, после кератэктомии глаз защищают с помощью временного фартука третьего века или частично сшивают края верхнего и нижнего века. В послеоперационный период используют антимикробные капли в конъюнктивальный мешок, рекомендовано ношение защитного воротника. Через 14 дней временные швы с век снимают, к этому моменту дефект полностью эпителизирован. Эффективность данной процедуры – 100%, дефект заживает с умеренным формированием фиброза роговицы, который через 3-6 месяцев практически незаметен.
Важно понимать, что, поскольку данный тип эрозии вызван патологией контакта между клетками и базальной мембраной, есть риск возникновения хронической эрозии на участках, соседних с хирургически обработанным, или на втором глазу.
Язва роговицы – дефект в роговице с вовлечением стромы. Глубина язвы может быть различна: язвы с потерей менее ½ толщины стромы могут считаться неглубокими, с потерей более ½ толщины – глубокие, язва с потерей всей толщи стромы, доходящая до десцеметовой оболочки – десцеметоцеле, при потере всей толщи роговицы – сквозная язва роговицы (перфорация).
Причины возникновения язв роговицы схожи с причинами возникновения эрозий, однако в случае язвы состояние осложнено агрессивной вторичной микрофлорой, отсутствием адекватной регенерации (например, при применении стероидных гормонов), патологией вспомогательного аппарата глазного яблока (лагофтальм, заворот век, патологические ресницы, сухой кератоконъюнктивит).
Диагностические методы при язве роговицы включают в себя осмотр при помощи щелевой лампы, который позволяет определить глубину дефекта, оценить состояние передней камеры глаза (прозрачность жидкости, глубину передней камеры), флюоресцеиновый тест, тщательное обследование краев век и конъюнктивального мешка. Дополнительное использование УЗИ глазного яблока рекомендовано при инфицированных язвах и/или сильном отеке роговицы для обнаружения передних синехий, патологии хрусталика и оценки состояния заднего сегмента (стекловидного тела и сетчатки). Проводить УЗИ желательно после седации животного с целью исключения риска травмирования глаза при сопротивлении животного.
Неглубокие язвы роговицы, протекающие без расплавления роговицы (кератомаляции), при отсутствии патологических ресниц или инородных тел в конъюнктивальном мешке и не имеющие осложняющих факторов (сухой кератоконъюнктивит, лагофтальм), могут потребовать только терапевтического лечения: антимикробные капли и увлажняющие гели в конъюнктивальный мешок 3-4 раза в день, защитный воротник.
В случае, если на контрольном приеме отмечена положительная динамика, терапевтическое лечение продолжают до заживления язвы с формированием фиброза роговицы, который через 3-6 месяцев становится малозаметным. В случае отсутствия улучшений на контрольном приеме рекомендовано прибегнуть к хирургическому методу лечения: хирургической обработке язвы роговицы (очистка дна язвы от некротических тканей и обновление ее краев) с последующим укрытием глаза временным фартуком третьего века или временным сшиванием краев верхнего и нижнего век. Осуществляется хирургическая обработка с использованием общей анестезии, непосредственно перед обработкой проводят тщательную ревизию конъюнктивального мешка под операционным микроскопом. После операции животное должно системно получать антимикробный препарат, носить защитный воротник, также закапывают в конъюнктивальный мешок капли с антибиотиком, поскольку даже после закрытия глаза временными швами остается пространство для инстилляции капель. Швы с век снимают на 10-14-й день: к этому моменту происходит заживление дефекта с формированием умеренного фиброза роговицы.
Глубокие язвы роговицы, а также язвы, осложненные агрессивной микрофлорой, протекающие с кератомаляцией, гипопионом, миозом, требуют хирургического лечения.
Операция проводится с применением общей анестезии, перед процедурой тщательно обследуется конъюнктивальный мешок. Суть операции – очистить дно и края язвы от мертвых тканей и укрыть сформировавшийся дефект «заплаткой», которая может состоять из конъюнктивы самого животного, донорской роговицы или специальных синтетических материалов. Использование «заплатки» позволяет заместить потерянную толщину роговицы и снизить риск ее перфорации, а также ускорить заживление дефекта. Одним из надежных методов является фиксация лоскута конъюнктивы животного (ткань берут с глазного яблока или с третьего века) к роговице при помощи швов, впоследствии конъюнктива прирастает к дну дефекта.
После конъюнктивальной пластики проводят укрытие глаза фартуком третьего века или временно сшивают края век. Послеоперационный уход включает системные и местные антимикробные препараты, использование мидриатиков и/или препаратов с антипротеазной активностью; обязательно ношение защитного вороника. На 14-й день швы с век снимают, область роговицы, укрытая конъюнктивальным лоскутом, остается непрозрачной, покрытой сосудами. Через 4-6 месяцев после операции конъюнктивальный лоскут бледнеет, становится более гладким, возможна его частичная прозрачность.
Десцеметоцеле – очень глубокая язва, при которой происходит полная потеря толщины стромы роговицы, а целостность глазного яблока поддерживает лишь десцеметова мембрана и эндотелий.
При осмотре с помощью щелевой лампы десцеметоцеле имеет характерные признаки: десцеметова мембрана слегка выступает вперед со дна язвы (растягивается под действием внутриглазного давления), и данная область выглядит более темной (из-за прозрачности десцеметовой оболочки относительно периферической роговицы, имеющей нормальную или даже большую толщину из-за отека.
Также особенностью десцеметоцеле является то, что десцеметова мембрана гидрофобна и не впитывает раствор флюоресцеина, а периферическая строма роговицы гидрофильна и приобретает зеленый цвет, таким образом, дефект окрашивается кольцевидно.
Десцеметоцеле – неотложное состояние глаза, так как велик риск перфорации глазного яблока при перепаде ВГД, фиксации животного, самотравмировании. Лечение десцеметоцеле хирургическое, заключается в очистке дефекта от мертвых тканей (необходимо соблюдать осторожность, чтобы избежать интраоперационной перфорации) и восполнении толщи роговицы за счет изолированного лоскута конъюнктивы, собственной роговицы животного, донорской роговицы, синтетических материалов. Материал фиксируют к краям дефекта швами, проводят закрытие глаза фартуком третьего века. Послеоперационный уход аналогичен таковому при глубоких язвах.
Сквозная язва роговицы (перфорация) – состояние полного разрушения роговицы на всю толщину, сопровождающееся разгерметизацией передней камеры, резким снижением внутриглазного давления, истечением внутриглазной жидкости, может быть осложнено выпадением в образованное отверстие радужной оболочки (пролапс радужки), проникновением внутрь глазного яблока микрофлоры с последующим развитием панофтальмита.
В анамнезе пациента со сквозной язвой характерно предварительное наличие язвы роговицы, не отвечающей на терапию, причем от возникновения первых симптомов до перфорации может пройти от 2-3 дней, также владелец может отмечать внезапное обильное истечение «слезы» из глаза питомца, сопровождающееся сильной болезненностью. Клинические признаки перфорации: выраженный блефароспазм, гипотоничность глазного яблока, мелкая передняя камера, миоз, наблюдаемое истечение жидкости из передней камеры глаза (можно подтвердить пробой Зейделя: концентрированный флюоресцеин наносят на язву и наблюдают истечение внутриглазной жидкости прозрачно-зеленого цвета). На прием может поступить животное с перфорацией, но без активного истечения внутриглазной жидкости, это возможно при пролапсе радужки (механически закрывает отверстие), уже сформированной передней синехии или при закупорке отверстия роговицы фибриновым сгустком.
Свежая перфорация – острое состояние, требующее неотложной хирургической герметизации, чаще всего замещают утраченную толщину роговицы изолированным конъюнктивальным лоскутом. В случае пролапса радужной оболочки проводят его вправление, в случае формирования прочной синехии и невозможности вправления отсекают некротизированную ткань радужки. Перед пришиванием к роговице конъюнктивального лоскута осуществляют промывание передней камеры, возвращая ей объем. Послеоперационное лечение включает в себя использование местных и системных антибиотиков, местных и системных противовоспалительных препаратов, местных мидриатиков, препаратов с антипротеазной активностью. Ношение защитного воротника обязательно, противопоказана жесткая фиксация, сдавливание шеи, надавливание в области глаза.
Осложнения, связанные с потерей целостности глазного яблока, включают в себя формирование передней синехии – спайки радужки с роговицей в месте перфорации, при небольших синехиях зрительная функция не снижается. Серьезное осложнение перфорации – размножение во внутриглазных тканях агрессивной микрофлоры, приводящее к воспалению всех тканей глаза – панофтальмиту. Данное состояние приводит к потере зрительной функции и может угрожать жизни животного. Причины панофтальмита: отсутствие своевременного хирургического лечения сквозной язвы и последующей антимикробной терапии или устойчивость микрофлоры к используемому антимикробному препарату. Для диагностики применяют осмотр при помощи щелевой лампы, тестируют реакцию на ослепляющий свет («dazzle» рефлекс), делают УЗИ глазного яблока. При отсутствии реакции на ослепляющий свет и обнаружения при УЗИ гиперэхогенного содержимого в стекловидном теле и передней камере глаза, а также отслойки сетчатки рекомендовано проведение энуклеации глазного яблока.
Итоги:
- В случае эрозии роговицы необходимо максимально быстро выявить причину ее возникновения и ликвидировать ее, в этом случае эрозия заживет в течение нескольких дней без следов и влияния на зрительную функцию.
- В случае хронической эрозии эффективны хирургические методики, позволяющие роговице зажить быстро, а помутнение, которое возникает после заживления, минимально и с течением времени становится еще менее выраженным, зрительная функция не ухудшается.
- В случае язвы роговицы проводят ее оценку по глубине, наличию сопутствующих осложняющих условий, тщательную ревизию конъюнктивального мешка; по результатам обследования выбирают надежную тактику лечения (терапевтическую или хирургическую). Некоторые типы язв роговицы (язва с кератомаляцией, десцеметоцеле, сквозная язва) являются неотложными состояниями, требующими хирургического лечения и агрессивной послеоперационной терапии. Прозрачность роговицы после заживления неглубоких язв удовлетворительная для нормальной ориентации животного в пространстве; в случае замещения толщины роговицы каким-либо материалом прозрачность и зрительная функция могут быть как удовлетворительными, так и существенно сниженными в зависимости от глубины, площади, локализации повреждения, а также от типа материала, которым проводилось укрытие дефекта.
Источник