Эпителиально эндотелиальная дистрофия роговицы мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Прогноз
Названия
Название: Эндотелиальная дистрофия роговицы.
Эндотелиальная дистрофия роговицы (дистрофия Фукса)
Описание
Эндотелиальная дистрофия роговицы. Это заболевание органа зрения, причиной которого является отмирание клеток заднего эпителия роговой оболочки. Клинически проявляется снижением остроты зрения в утреннее время, фотофобией, гиперемией, повышенным слезотечением, болевым синдромом. Диагностика эндотелиальной дистрофии роговицы включает в себя проведение наружного осмотра, конфокальной микроскопии, биомикроскопии, пахиметрии, визометрии. Симптоматическая терапия основывается на инстилляции гипертонических солевых растворов. Хирургическая тактика – проведение сквозной или послойной кератопластики.
Дополнительные факты
Эндотелиальная дистрофия роговицы или дистрофия Фукса – это патологическое состояние в офтальмологии, характеризующееся нарушением трофики с последующей дегенерацией роговой оболочки. Первое описание первичной эндотелиальной дистрофии роговицы было представлено австрийским ученым Э. Фуксом в начале ХХ века. Исследователь считал, что патология развивается вследствие нарушения регионального кровоснабжения или иннервации, гормонального дисбаланса. Заболевание может быть первичным или вторичным, ранним или поздним. При раннем варианте эндотелиальную дистрофию роговицы можно диагностировать у детей до 3 лет. Клиника позднего варианта наблюдается у пациентов в возрасте старше 45 лет. Ранние дистрофии с одинаковой частотой встречаются среди мужчин и женщин. Поздняя форма заболевания более распространена среди лиц женского пола.
Причины
Первичная эндотелиальная дистрофия роговицы – это генетически детерминированное заболевание. Установлен аутосомно-доминантный тип наследования с неполной или высокой пенетрантностью. При ранней форме возникает мутация гена COL8A2, при поздней – SLC4A11 или ZEB1. В то же время, у 50% пациентов болезнь развивается спорадически. Реже триггером выступает дисфункция митохондрий эндотелиоцитов, что ведет к их недостаточности. Патологический процесс локализируется во внутреннем слое роговой оболочки, эндотелиоциты которого в последующем не могут делиться и регенерировать. Этиологической роли факторов внешней среды и системных патологий в развитии данного заболевания не установлено.
Наиболее распространённая причина возникновение вторичной эндотелиальной дистрофии роговицы – травматическое повреждение органа зрения. Ятрогенный фактор реализуется при проведении оперативного вмешательства. Хроническое течение кератита при отсутствии своевременного лечения способствует дегенерации роговой оболочки, что обусловлено повреждением эндотелия. При данной патологии воспалительный процесс является не этиологическим фактором, а лишь предпосылкой к развитию эндотелиальной дистрофии роговицы у генетически скомпрометированных лиц.
Компенсаторная гиперфункция эндотелиоцитов при прогрессировании заболевания не может обеспечить выведение избытка жидкости и поддержание прозрачности роговицы. Это связано с пропотеванием водянистой влаги передней камеры глаза через дефекты в эндотелии в строму роговой оболочки. Выраженная отечность приводит к эндотелиальной дистрофии роговицы. При распространении отека на наружный слой возникает буллезная кератопатия. Проведение оперативных вмешательств на роговой оболочке в связи с выраженным истончением эндотелия часто осложняется отеком, что усугубляет деструктивные процессы.
Симптомы
С клинической точки зрения выделяют первичную и вторичную формы эндотелиальной дистрофии роговицы. Первичное поражение роговой оболочки является врождённым. Первые проявления ранней дистрофии обнаруживаются при рождении или в раннем детском возрасте, но этот тип заболевания встречается крайне редко. Поздний вариант первичной эндотелиальной дистрофии Фукса чаще развивается у лиц после 45 лет. Для данного типа патологии характерно бинокулярное, но асимметричное течение. Вторичная дистрофия – это приобретённое заболевание, при котором наблюдается монокулярное поражение. В зависимости от степени тяжести патологии клиника эндотелиальной дистрофии роговицы может характеризоваться латентным течением или проявлениями буллезной кератопатии.
Симптомы заболевания медленно прогрессируют, поэтому с момента появления первых признаков до формирования развернутой клинической картины может пройти около 20 лет. На первой стадии эндотелиальной дистрофии роговицы морфологические изменения затрагивают только центральные отделы роговой оболочки. При этом появляются специфические коллагеновые образования (гутты) каплевидной, бородавчатой и грибовидной формы. Жалобы отсутствуют. Единственным симптомом заболевания является незначительное снижение остроты зрения в утреннее время.
На второй стадии количество эндотелиоцитов уменьшается, развивается отек роговицы, появляются одиночные буллы. Ощущение инородного тела сменяется снижением чувствительности роговой оболочки из-за дегенерации нервных окончаний. Специфические симптомы этой стадии эндотелиальной дистрофии роговицы представлены фотофобией, гиперемией глаз, снижением остроты зрения в утреннее время с последующим восстановлением к вечеру. Это связано с тем, что из-за сомкнутых глаз в период сна должным образом не осуществляется испарение влаги с роговой оболочки, что приводит к депонированию жидкости. Днем испарение влаги способствует уменьшению отечности и возобновлению зрительных функций.
Диагностика
Диагностика эндотелиальной дистрофии роговицы основывается на результатах наружного осмотра, конфокальной микроскопии роговицы, биомикроскопии, пахиметрии, визометрии. При наружном осмотре выявляется помутнение роговицы, возможна конъюнктивальная инъекция сосудов. Метод конфокальной микроскопии роговой оболочки является золотым стандартом в диагностике данной патологии. Помимо детального изображения эндотелия, измеряется плотность клеток и их средний диаметр на единицу площади. Степень снижения размера и количества клеточных элементов при эндотелиальной дистрофии роговицы зависит от тяжести заболевания. Также выявляются специфические образования (гутты) в виде капель темного цвета с яркой центральной частью и околоклеточной локализацией. В начале развития диметр гутты меньше эндотелиоцита, в последующем они сливаются и имеют вид крупных пятен.
Методом пахиметрии определяют толщину роговой оболочки. Дегенеративные процессы при эндотелиальной дистрофии роговицы приводят к ее истончению (менее 0,49 мм), но при появлении отека ее толщина может превышать референсные значения (0,56 мм). При проведении биомикроскопии со щелевой лампой визуализируются локальные зоны дегенерации эндотелиального слоя, отечность. При распространении отека на наружный слой определяются специфические буллы на поверхности роговой оболочки, что указывает на развитие буллезной кератопатии. При помощи визометрии измеряется степень снижения остроты зрения. Для получения достоверного результата и косвенного определения степени выраженности отека пациентам с эндотелиальной дистрофией роговицы рекомендовано проводить исследования в утреннее и вечернее время.
Лечение
Симптоматическая терапия эндотелиальной дистрофии роговицы включает в себя проведение инстилляций гипертонических солевых растворов с целью уменьшения отечности. Выведение с роговой оболочки избыточной жидкости улучшает остроту зрения. С целью купирования болевого синдрома показан пероральный прием анальгетиков или их инстилляция. Для коррекции остроты зрения можно использовать только мягкие контактные линзы или очки. Также в лечении эндотелиальной дистрофии роговицы применяется роговичный кросс-линкинг, в основе которого лежит фотополимеризация волокон стромы при помощи совместного воздействия фотосенсибилизирующего препарата и ультрафиолетового излучения.
Тяжелое течение эндотелиальной дистрофии роговицы, сопровождающееся выраженным снижением остроты зрения, сильным истончением роговицы по данным пахиметрии и низкой плотностью клеток на единицу площади по результатам конфокальной микроскопии, является показанием к проведению кератопластики. Сквозной вариант хирургического вмешательства показан при тотальном дистрофическом процессе. Послойная кератопластика рекомендована пациентам в случае повреждения одного или нескольких слоев роговой оболочки. При этом зачастую выполняется трансплантация десцеметовой мембраны совместно с эндотелием.
Профилактика
Специфических мер по профилактике эндотелиальной дистрофии роговицы не разработано, поскольку заболевание генетически детерминированное. Неспецифические превентивные меры сводятся к предупреждению травматических повреждений у генетически скомпрометированных лиц, скринингу у новорожденных, своевременной диагностике и лечению офтальмологической патологии. Всем пациентам с установленным диагнозом эндотелиальная дистрофия роговицы необходимо 2 раза в год проходить обследование у офтальмолога.
Прогноз
Прогноз при ранней диагностике и лечении для жизни и трудоспособности благоприятный. Отсутствие терапии может привести к полной утрате зрения и инвалидизации пациента.
Источник
Дистрофия роговицы глаза: что это такое? Код по МКБ 10

Дистрофия роговицы — заболевание наследственного характера, при котором происходит нарушение прозрачности роговой оболочки глаз, что приводит к ухудшению зрения.
По МКБ 10 это заболевание имеет коды Н18 и Н18.5, куда входят, болезни глаза, в частности, дистрофии роговицы, которые имеют наследственный характер.
Роговая оболочка зрительного органа не имеет в своём строении кровеносные сосуды, она наделена высокой чувствительностью из-за наличия гладкой и прозрачной эпителиальной ткани и требует постоянного увлажнения. Поэтому часто возникают условия для вовлечения её в патологические процессы, одним из которых выступает дистрофия.
Внимание! Медики связывают развитие дистрофии глаз с расстройством обменных процессов в органах и тканях организма. На начальном этапе развития помутнение роговицы наблюдается незначительное.
Заболевание имеет хроническую природу, при этом в органах зрения отсутствуют воспалительные процессы. Изменения в роговице происходят из-за накопления в её тканях солей молочной кислоты, холестерина, липидов и кальция.
Разновидности заболевания
Роговица имеет пять элементов в своём строении, в зависимости от месторасположения нарушений выделяют следующие разновидности болезни:
Эпителиальная

Появляются в результате дегенеративно-дистрофических патологий эпителиальных клеток, что провоцирует нарушение защитной функции глаза.
Задняя её часть приобретает вид запотевшего стекла.
Обычно это тип заболевания поражает оба зрительных органа, но сначала патология развивается в том глазу, который был травмирован.
К данной группе болезней относят ювенильную дистрофию Меесмана.
Дистрофия базальной мембраны Боумена
Характеризуется образованием эрозий, помутнением мембраны, которая приобретает серый оттенок и полигональную форму.
Стромальная или решетчатая
Развивается вследствие нарушения обмена веществ в строме и стенках сосудов, что приводит к структурным изменениям в клетках. К данной группе относят гранулярную, пятнистую, решетчатую и прочие. В последнем случае наблюдается отслоение сетчатки и изменение вещества стекловидного тела.
Эндотелиальная Фукса
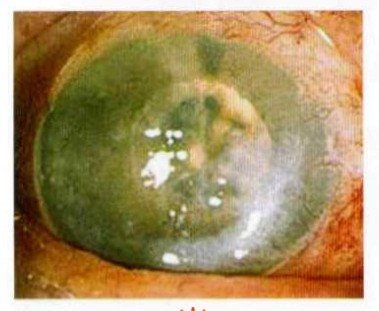
Характеризуется поражением эндотелия. В этом случае начинает накапливаться жидкость, что провоцирует помутнение роговицы, она приобретает вид матового стекла. К данной группе относят Фукса, причиной развития которой выступает снижение защитной функции эпителиальных клеток.

Фото 1. Глаз с птеригиумом и эндотелиальной дистрофией роговицы: характеризуется помутнением и приобретением вида матового стекла.
Лентовидная
Появляется в слепых или плохо видящих глазах поле глаукомы или сильных повреждений. При этом у человека возникает невольное движение глазных яблок и нарушение метаболизма в органах зрения.
Краевая
Появляется на обоих глазах. Она характеризуется истончением роговицы, нарушением её окружности.
Внимание! Каждый вид заболевания формируется вследствие патологического изменения определённого гена человека.
Причины развития недуга
Патология может быть спровоцирована многими причинами: наследственностью, аутоиммунными болезнями, биохимическими и нейротрофическими нарушениями.

А также травмами, воспалениями и так далее. Причина развития патологии может оставаться неизвестной.
В зависимости от причин появления, заболевание бывает следующих видов:
- Первичная (наследственная) дистрофия — возникает в результате генетической предрасположенности.
- Вторичная (приобретённая) — образуется из-за травматизации роговицы, воспалительных процессов в органах зрения, склеритов или увеитов.
Первичные дистрофии развиваются из-за наследственных дегенераций роговицы. Проявляется патология в детском возрасте и медленно прогрессирует. Разновидности первичных дистрофий разнятся между собой формой и локализацией очагов изменений в роговице. Выделяют узелковые, решетчатые, пятнистые и смешанные дистрофии.
Вторичные могут появиться в результате травм, например, она часто возникает в том глазу, куда помещён искусственный хрусталик.
Вам также будет интересно:
Общая симптоматика

Все виды недуга проявляются следующими признаками:
- ощущение присутствия инородного тела в глазу;
- болевой синдром из-за повреждения эпителия (эрозии);
- отёк роговицы;
- покраснение глаз;
- развитие светобоязни и слезотечения, блефароспазма;
- развитие воспаления и кератита в результате присоединения вторичной инфекции;
- снижение зрения;
- нарушение прозрачности роговицы.
В центральном отделе глаза заметны помутнения в виде узелков небольшого размера, полосок или пятен. Постепенно роговая оболочка становится шероховатой и сухой. В тяжёлых случаях наблюдается окостенение хориоидеи.
Диагностические мероприятия
Точный диагноз ставится только после комплексного обследования. При первичном осмотре и изучении анамнеза заболевания устанавливается время проявления патологии, возможные причины её развития. При осмотре глаз под микроскопом (биомикроскопия) врач устанавливает разновидность болезни. При установлении наследственного фактора развития патологии, требуется проведение обследования всех членов семьи.

Фото 2. Процедура биомикроскопии у офтальмолога необходима для установления возможных причин развития дистрофии роговицы.
Методы терапии
Терапия заболевания включает медикаментозное лечение и хирургическое вмешательство. В первом случае выписываются лекарства, которые способны восстанавливать эпителий. И кератопротекторы в виде капель, мазей — для увлажнения поверхности роговицы. Закапывать глаза рекомендуется на протяжении дня, мазь используют на ночь. Кроме того, возможно назначение ношения специальных контактных линз для устранения боли и чувства присутствия инородного тела.
Внимание! Медикаментозная терапия способна только на время устранить симптоматику болезни. Обычно лекарства только останавливают развитие недуга, но не излечивают его.
Основным методом терапии выступает хирургическое вмешательство:

Лазеротерапия с целью удаления патологического участка.
- Кератопластика — в случае поражения глубоких слоёв. Во время операции врач удаляет патологический участок, затем проводится пересадка донорской ткани.
Она выполняет функцию аномальных клеток, что способствует возрождению прозрачности роговицы.
- Кератэктомия—удаление небольших участков помутнения, что располагается на поверхности роговицы в центральной её части. Операция осуществляется при помощи лазера или скальпеля. Данный метод используют редко, так как такие патологии встречаются нечасто.
- Кератопротезирование выполняется при невозможности достичь прозрачного приживления при пересадке трансплантата. Мутную роговицу заменяют биологическим материалом. Такая операция может спровоцировать осложнения, поэтому пациент находится под постоянным наблюдением врача.
Полезное видео
Из видео можно узнать о причинах, по которым проявляется помутнение роговицы глаза.
Заключение
Причины развития патологии могут быть разными. Чаще всего заболевание имеет наследственный характер. Медикаментозное лечение не даёт эффективных результатов, оно способно лишь на время приостановить прогрессирование патологии. Обычно пациентам назначают операцию. Но, несмотря на это, через несколько лет заболевание может снова появиться. В этом случае проводят повторное хирургическое вмешательство.
Источник
Поражения роговицы в структуре заболеваний глаза рассматриваются в связи с нарушением тканей и падением зрения. Развитие дистрофических процессов роговицы имеет широкую природу, характерную обусловленность и специфику в своем проявлении.
Что это такое?
Особенности физиологии роговицы (отсутствие сосудов, высокая чувствительность вследствие гладкости и прозрачности эпителиальной ткани, необходимость в постоянном увлажнении) создают условия для ее легкого вовлечения в патологические процессы.

Один из таких процессов, наряду с воспалениями, опухолями, аномалиями величины, – дистрофия роговицы (ДР).
Дистрофию всегда связывают с нарушением обмена веществ в органах и тканях.
В случае с роговицей такое нарушение обладает следующими характеристиками:

- хроническая природа заболевания;
- нарушение обмена веществ может наблюдаться на местном (органы зрения) и общем (весь организм) уровне;
- воспалительные явления либо отсутствуют, либо выражены в весьма незначительной форме.

История болезни в ходе ДР для многих пациентов имеет похожие показатели: накапливаясь в тканях роговицы соли молочной кислоты, кальция или холестерина, а также липиды, вызывают пагубные изменения в тканях (результат нарушения обменных процессов).
Из-за медленного прогрессирования болезнь на начальной стадии бывает совсем незаметной, помутнение проявляется незначительно, как и ухудшение зрения.
Исходя из природы возникновения дистрофия роговицы подразделяется на:
- Первичную или наследственно-семейную. Формируется вследствие генетической предрасположенности.
- Вторичную или приобретенную. Является следствием травмирующих роговицу воздействий, иридоциклитов (воспаление радужки или глазного яблока), склеритов (воспаление глубинных слоев склеры), увеитов (воспаление сосудистой оболочки глаза) и т.п.
Код по МКБ-10
В структуре классификатора заболеваний МКБ-10 ДР представлена в классе Н18 «другие болезни роговицы».
По большей части ДР упомянута в разделе Н18.5 – «наследственные дистрофии роговицы», где приведены 2 группы болезни: дистрофия роговицы и дистрофия Фукса.
Первая группа, в свою очередь, имеет 4 разновидности:
Вторая группа – дистрофия роговицы Фукса, редко возникает до 50-летнего возраста.
Для этой дистрофии характерно:
- наличие центрального эпителиального отека;
- рубцовые изменения субэпителия;
- складки (пузыри) пограничной мембраны стромы и роговицы (десцеметовая мембрана);
- расплывчатость зрения (от напряжения глаза могут возникать боли).
Причины возникновения
Разнообразие проявлений ДР заставляет подробнее рассмотреть причины возникновения данной патологии.
В основном приводят такие:
- генетические (наследственные) факторы;
- заболевания иммунной системы;
- нейротрофические патологии;
- травмы роговицы (органа зрения) и их последствия;
- результаты офтальмологического оперативного вмешательства.
Хотя к одной из особенностей ДР относят невозможность однозначного определения начального звена нарушения трофических процессов в роговице.
Виды
Общей классификации дистрофии в специализированной литературе не приводится – каждый автор описывает определенные виды исходя из своего основания.

Дистрофия роговицы глаза: фото
Но существует несколько наиболее распространенных видов ДР, которые отмечаются в большинстве источников:
- Узелковая ДР (Гренува). В слое роговицы возникают мелкие серые узелки, меняются свойства роговицы – она теряет свою чувствительность и прозрачность. При возникновении еще в детском возрасте, данный вид ДР становится наиболее выраженным после 40 лет.
- Микрокистозная эпителиальная ДР Когана. При ней формируются мелкие кисты, различить которые возможно при свете щелевой лампы. Боковой свет показывает кисты как мелкие пятнышки со светлым центром, которые словно мигрируют по роговице (ее поверхности). Острота зрения почти не теряется.
- Лентовидная известковая ДР. Возникает вследствие перенесенных травм, иридоциклитов, хориоидитов (воспаление сосудистой оболочки глаза), при саркоидозе (новообразования, опухоли). На роговице появляется лентовидное помутнение, в эпителии образуется отложение солей кальция, чувствительность тканей нарушается.
- Эндотелиально-эпителиальная ДР. Является вторичной, возникает после хирургического вмешательства с целью избавления от глаукомы, катаракты, перенесенных воспалительных процессов органов зрения. Помутнение роговицы хоть и медленное, но прогрессирующее. Ткани роговицы утолщаются, мутнеют, теряют чувствительность (вплоть до полной ее потери).
- Эндотелиальная ДР. Проявляется как наследственная врожденная форма дистрофии. Возникает отек роговицы, которая имеет помутневший вид и серо-голубой оттенок. Острота зрения зависит от состояния самой роговицы.
Специфичным видом ДР считается пеллюцидная маргинальная дегенерация роговицы, проявляющаяся через ее двустороннее поражение, которое сопровождается утончением ткани роговицы. Дебют этой формы ДР приходится на молодой возраст. Сопровождается снижением зрения и на стадии активного развития – болевым синдромом.
Симптомы
Как правило, симптоматика дистрофии роговицы диагностируется в возрастной период 10-40 лет и позже.

При всем многообразии видов и форм, жалобы и отзывы о симптомах касаются в основном следующего:
- ощущение инородного тела в глазу, которое может сопровождаться болью (происходит из-за нарушения эпителия роговицы) – т.наз., роговичный синдром;
- отечность роговицы (при чрезмерном поступлении и накапливании жидкости);
- отслаивание эпителия роговицы и образование булл (мелких пузырьков, наполненных жидкостью);
- снижение зрения (его качество ухудшается из-за нарушения прозрачности и отека роговицы) – причем, в утренние часы качество заметно хуже (присутствует отечность после сна), к вечеру зрение немного улучшается (сходит отек);
- нетерпимость к яркому свету («засветы» в глазах, когда пациент смотрит на источник света).
Лечение
При постановке диагноза «дистрофия роговицы глаза» лечение подбирается исходя из конкретного вида патологии роговицы и тяжести его проявления.
Терапия может проводиться в различных вариантах:
- Симптоматическая медикаментозная. Назначаются препараты против отеков (глицерин, глюкоза), витамины (в каплях), медикаменты, повышающие трофические функции тканей (глекомен, тауфон, баларпан). Антибактериальные лекарства (капли и мази) назначаются уже после уменьшения степени отека (когда он достигает эпителия роговицы).
 Также показаны средства, улучшающие регенерацию эпителиальной ткани (масляный раствор токоферола, гелевые составы – актовегина, солкосерила, витаминные мази).
Также показаны средства, улучшающие регенерацию эпителиальной ткани (масляный раствор токоферола, гелевые составы – актовегина, солкосерила, витаминные мази). - Лазерная стимуляция. Воздействие на роговицу проводится лучом лазера без фокусировки (гелий-неонового). Низкоэнергетическая лазерная терапия запускает восстановительный эффект.
- Хирургическое воздействие – кератопластика. Предполагает вживление донорской ткани (трансплантата) в определенные участки роговицы, пострадавшие наиболее сильно.
 Природные свойства роговицы при этом должны восстанавливаться. Рекомендована подобная операция в случае серьезных травм роговицы, крайней степени дистрофии – приобретенной или врожденной, когда присутствует выраженное бельмо роговицы.
Природные свойства роговицы при этом должны восстанавливаться. Рекомендована подобная операция в случае серьезных травм роговицы, крайней степени дистрофии – приобретенной или врожденной, когда присутствует выраженное бельмо роговицы.
Два первых направления лечения считаются консервативными, позитивный эффект от них носит временный характер, поэтому офтальмологам рекомендуют периодическое повторение лечебных процедур.
Профилактические меры, способствующие недопущению патологии трофических процессов роговицы, должны включать не только заботливое отношение к органам зрения, но и внимание к ежедневному рациону питания, включающему все микроэлементы, витамины и полезные продукты.

Источник