Из чего развивается роговица глаза
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 15 июля 2019;
проверки требует 41 правка.
Рогови́ца, роговая оболочка (лат. cornea)[2] — передняя наиболее выпуклая прозрачная часть фиброзной оболочки глазного яблока, одна из светопреломляющих сред глаза.
Строение[править | править код]
Основное вещество роговицы состоит из прозрачной соединительнотканной стромы и роговичных телец. Спереди и сзади стромы прилегают две пограничные пластинки. Передняя пластинка, или боуменова оболочка, является производным основного вещества роговицы. Задняя, или десцеметова, оболочка является производным эндотелия, покрывающего заднюю поверхность роговицы, а также всю переднюю камеру глаза. Спереди роговица покрыта многослойным эпителием. В роговице человеческого шесть слоёв:
- передний эпителий,
- передняя пограничная мембрана (Боуменова),
- основное вещество роговицы, или строма
- слой Дюа — тонкий высокопрочный слой, открытый в 2013 году,
- задняя пограничная мембрана (Десцеметова оболочка),
- задний эпителий, или эндотелий роговицы.
Роговица у человека занимает примерно 1/6[3] площади наружной оболочки глаза. Она имеет вид выпукло-вогнутой линзы, обращённой вогнутой частью назад. Диаметр роговицы варьируется в очень незначительных пределах и составляет 10±0,56 мм, однако вертикальный размер обычно на 0,5—1 мм меньше горизонтального. Толщина роговицы в центральной части 0,52—0,6 мм, по краям — 1—1,2 мм. Радиус кривизны роговицы составляет около 7,8 мм.
Диаметр роговицы незначительно увеличивается с момента рождения до 4 лет и с этого возраста является константой. То есть рост размеров глазного яблока опережает возрастное изменение диаметра роговицы. Поэтому y маленьких детей глаза кажутся больше, чем y взрослых.
У многих млекопитающих (кошек, собак, волков и других хищников)[4] Боуменова мембрана отсутствует.[5]
В роговице в норме нет кровеносных и лимфатических сосудов[2], питание роговицы осуществляется омывающими её водянистой влагой передней камеры глаза (задняя поверхность роговицы) и слёзной жидкостью (передняя наружная поверхность роговицы). Место перехода роговицы в склеру называется лимбом роговицы.
Физиология[править | править код]
Показатель преломления вещества роговицы 1,376, преломляющая сила — 40 дптр.
В норме у человека роговица смачивается слёзной жидкостью при моргании.
Заболевания роговицы[править | править код]
- Кератит
- Кератоконъюнктивит
- Кератоконус
- Кератоглобус
- Кератомаляция
- Буллёзная кератопатия
- Дистрофии роговицы
- Ленточная кератопатия
- Ксерофтальмия
- Пеллюцидная краевая дегенерация
- Вторичная эктазия роговицы
Роль роговицы при доставке лекарств в глаз[править | править код]
Благодаря своей многослойной структуре, роговица является малопроницаемой по отношению даже к малым молекулам лекарств. Некоторые вещества, содержащиеся в составе глазных капель, могут усиливать проникновение лекарств через роговицу. Такие вещества принято называть усилителями проницаемости. Примерами усилителей проницаемости являются циклодекстрины, ЭДТА, поверхностно-активные вещества и желчные кислоты.[6]
Роговица при просмотре щелевой лампой: cлева белесоватая дугообразная — толща роговицы
Строение роговицы
См. также[править | править код]
- Пахиметрия
- Глазная тонометрия
- Контактная линза
- Кератомилёз
- Кератотомия
- Лазерная коррекция зрения
- Кератопластика
- KERA
- Кератин 3, Кератин 12
- Кератансульфаты
- Мигательная перепонка
Примечания[править | править код]
- ↑ 1 2 Foundational Model of Anatomy
- ↑ 1 2 Синельников Р. Д., Синельников Я. Р., Синельников А. Я. Атлас анатомии человека. Учебное пособие. / В 4 т. Т. 4, 7-е изд. перераб. // М.: РИА Новая волна / Издатель Умеренков. — 2010. — 312 с., ил. ISBN 978-5-7864-0202-6 / ISBN 978-5-94368-053-3. (С. 245-246).
- ↑ Глазные болезни. Основы офтальмологии / Под редакцией профессора В. Г. Копаевой. — М.: ОАО «Издательство «Медицина», 2012. — С. 37. — ISBN 978-5-225-10009-4.
- ↑ Merindano Encina, María Dolores; Potau, J. M.; Ruano, D.; Costa, J.; Canals, M. A comparative study of Bowman’s layer in some mammals Relationships with other constituent corneal structures (англ.) // European Journal of Anatomy : journal. — 2002. — Vol. 6, no. 3. — P. 133—140.
- ↑ Dohlman, Claes H.; Smolin, Gilbert; Azar, Dimitri T. Smolin and Thoft’s The cornea: scientific foundations and clinical practice (англ.). — Hagerstwon, MD: Lippincott Williams & Wilkins (англ.)русск., 2005. — ISBN 0-7817-4206-4.
- ↑ Vitaliy V. Khutoryanskiy, Fraser Steele, Peter W. J. Morrison, Roman V. Moiseev. Penetration Enhancers in Ocular Drug Delivery (англ.) // Pharmaceutics. — 2019/7. — Vol. 11, iss. 7. — P. 321. — doi:10.3390/pharmaceutics11070321.
Литература[править | править код]
- Каспаров А. А. Роговица // Большая медицинская энциклопедия, 3-е изд. — М.: Советская энциклопедия. — Т. 22.
Источник
Орган зрения — глаз. Развитие глаза. Рецепторный аппарат глаза.
Орган зрения — глаз — представляет собой периферическую часть зрительного анализатора. Посредством органа зрения человек получает 80-85% информации об окружающем мире. Зрение — важнейший физиологический процесс, с помощью которого создается представление о величине, форме и цвете предметов, о взаимном их расположении и расстоянии. Эта информация позволяет человеку ориентироваться в окружающем пространстве.
Орган зрения состоит из глазного яблока и вспомогательного аппарата (веки, слезные железы, глазодвигательные мышцы). В глазном яблоке различают три оболочки: наружная — склера и прозрачная ее часть — роговица; средняя — сосудистая оболочка с ее производными — ресничным (цилиарным) телом и радужной оболочкой; внутренняя — сетчатая оболочка (или сетчатка). Кроме того, в глазном яблоке имеются хрусталик, стекловидное тело, жидкость передней и задней камер глаза.
В функциональном отношении выделяют несколько аппаратов: рецепторный (сетчатая оболочка), диоптрический, или светопреломляющий (роговица, хрусталик, стекловидное тело, жидкость передней и задней камер глаза), аккомодационный (радужная оболочка, ресничное тело) и вспомогательный аппарат.
Развитие глаза.
Глаз развивается из нескольких источников. Сетчатка и зрительный нерв формируются из нервного и нейроглиального материала выпячиваний стенки переднего мозга, которые имеют вид глазных пузырей, позднее преобразующихся в глазные бокалы. Хрусталик развивается из эктодермального материала хрусталиковой плакоды. Сосудистая оболочка и ее производные — радужка и ресничное тело, а также собственное вещество роговицы и склера развиваются из мезенхимы.
Мышцы, расширяющие и суживающие зрачок, образованы мионейральной тканью. Большую роль в процессах развития глаза играют индуктивные взаимодействия материала различных эмбриональных зачатков.
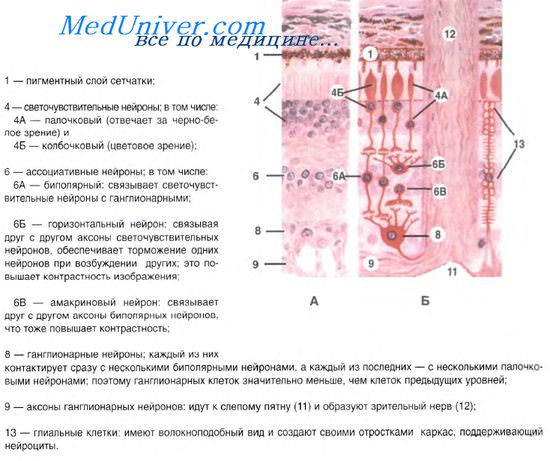
Рецепторный аппарат глаза.
Сетчатка развивается из стенки глазного бокала. Это внутренняя оболочка глаза, состоящая из светочувствительного и пигментного листков, соответствующих внутреннему и наружному листкам стенки глазного бокала. По своему происхождению сетчатка является специализированной частью мозговой коры, вынесенной на периферию. На 4-й неделе эмбриогенеза зачаток сетчатки состоит из однородных малодифференцированных клеток.
На 5-й неделе появляется разделение сетчатки на два слоя: наружный (от центра глаза) — ядерный, и внутренний слой, не содержащий ядер. Наружный ядерный слой выполняет роль матричной зоны, где наблюдаются многочисленные митозы. В начале 6-й недели из матричной зоны начинают выселяться нейробласты, образующие внутренний слой. В конце 3-го месяца четко дифференцируется слой крупных ганглиозных нейронов. Отростки последних проникают в краевую зону, образуя самый внутренний слой нервных волокон, которые врастают в глазной стебелек и формируют зрительный нерв.
В последнюю очередь в сетчатке дифференцируется наружный слой, состоящий из палочковидных и колбочковидных зрительных клеток. Происходит это незадолго до рождения. Помимо нейробластов в матричном слое сетчатки образуются глиобласты — источники развития клеток глии. Высоко дифференцированными среди них становятся мюллеровы волокна, пронизывающие всю толщу сетчатки.
— Также рекомендуем «Строение глаза. Структура органа зрения — глаза.»
Оглавление темы «Нервная система. Строение глаза.»:
1. Периферические нервы. Строение переферических нервов.
2. Отделы вегетативной нервной системы. Строение вегетативной нервной системы.
3. Регенерация в нервной системе. Сенсорный комплекс органов.
4. Орган зрения — глаз. Развитие глаза. Рецепторный аппарат глаза.
5. Строение глаза. Структура органа зрения — глаза.
6. Механизм фоторецепции. Диоптрический аппарат глаза. Роговица.
7. Хрусталик. Стекловидное тело. Сосудистая оболочка.
8. Аккомодационный аппарат глаза. Радужка. Ресничное, или цилиарное, тело.
9. Вспомогательный аппарат глаза. Слезные железы. Мышцы глаза.
10. Орган обоняния. Развитие органа обоняния. Строение обоняния.
Источник
 Форма роговицы, наружной оболочки глазного яблока — шар, пять шестых которого составляет склера. Это плотная сухожильная ткань, со скелетными функциями.
Форма роговицы, наружной оболочки глазного яблока — шар, пять шестых которого составляет склера. Это плотная сухожильная ткань, со скелетными функциями.
Роговица глаза, занимает 1/6 часть передней фиброзной оболочки и является главной преломляющей средой оптической системы органа зрения, ее оптическая сила составляет примерно 44 диоптрии.
Такие свойства возможны за счет особенностей строения роговицы, которая представляет собой прозрачную бессосудистую ткань, имеющую упорядоченное строение и строго определенное содержание воды. В норме, роговичная ткань сферичная, прозрачная, блестящая и гладкая, с высочайшей чувствительностью.
Строение роговицы
Величина диаметра роговицы составляет в среднем 11,5 мм по вертикали и до 12 мм по горизонтали, его толщина неоднородна: в центре она имеет примерно 500 микрон, а на периферии, может достигать 1 мм.
Роговая оболочка включает 5 слоев: передний слой эпителия, боуменову оболочку, строму, десцеметову оболочку и слой внутреннего эндотелия.
- Передний эпителиальный слой представляет собой плоский многослойный неороговевающий эпителий, наделенный функцией защиты. Он устойчив к механическим воздействиям, быстро восстанавливается при повреждении. В связи со способностью эпителия к быстрой регенерации на нем не образуется рубцов.
- Боуменова оболочка, является бесклеточным слоем поверхности стромы. Ее поврежденная поверхность подвергается рубцеванию.
- Строма – роговичная ткань, занимающая около 90% ее толщины. Составляют ее правильно ориентированные коллагеновые волокна, в которых межклеточное пространство заполнено кератансульфатом и хондроитинсульфатом.
- Десцеметова оболочка – это базальная мембрана роговичного эндотелия, представляющая собой сеть тонких коллагеновых волокон. Служит надежным барьером для проникновения инфекции.
- Эндотелий роговицы – монослой клеток, имеющих гексагональную форму. Он выполняет одну из основных ролей в питании и поддержании функций роговицы, предотвращает набухание ее под влиянием ВГД. Не обладает способностью к регенерации. С возрастом, число его клеток постепенно уменьшается.

В иннервации роговицы принимают участие окончания первой ветви тройничного нерва. Процесс питания роговицы осуществляется за счет сети сосудов, а также нервов, слезной пленки и влаги передней камеры.
Защитная функция роговицы
Роговица – наружная защитная оболочка глаза, а потому, первая подвергается вредному воздействию окружающей среды: попаданию на ее поверхность механических частиц, влиянию взвешенных в воздухе химических веществ, движению воздуха, воздействию температур и пр.
Свойства защитной функции роговицы определяются ее высокой чувствительностью. Малейшее раздражение ее поверхности, к примеру частичкой пыли, вызывает у человека мгновенный безусловный рефлекс, выражающийся в смыкании век, усиленном слезотечение и светобоязни. Подобным образом, роговица защищает глаз от возможных повреждений. При закрывании век, глазные яблоки одновременно закатываются вверх и происходит обильное выделение слез, которые смывают мелкие механические частицы либо химические вещества с поверхности глаза.
Видео о строении роговицы глаза
Симптомы поражения роговицы при различных заболеваниях
Изменение формы роговицы и ее преломляющей силы
- Близорукость делает форму роговицы более крутой, по отношению к норме, это обуславливает большую ее преломляющую способность.
- Дальнозоркость, наоборот, уплощает роговицу и оптическая сила ее уменьшается.
- Астигматизм сопутствует неправильной форме роговицы, проявляясь в различных плоскостях.
- Существуют врожденные изменения роговичной формы — мегалокорнеа и микрокорнеа.
Повреждения поверхности роговичного эпителия:
- Точечные эрозии – небольшие по размеру дефекты эпителия, выявляемые при окрашивании флюоресцеином. Этот неспецифический признак заболеваний роговицы может наблюдаться при весеннем катаре, синдроме «сухого глаза», неадекватном подборе контактных линз, кератите, лагофтальме, иногда его вызывает токсическое действие местных офтальмологических препаратов.
- Отек эпителия роговицы — свидетельство повреждения эндотелиального слоя либо быстрого и значительного подъема ВГД.
- Точечный эпителиальный кератит — проявление вирусных инфекций глазного яблока. Для него характерны зернистые набухшие клетки эпителия.
- Нити – тонкие, в форме запятой, слизистые тяжи, связанные одной стороной с поверхностью роговицы. Выявляются при кератоконъюнктивите, синдроме сухости глаз, рецидивирующей эрозии роговой оболочки.
Повреждения роговичной стромы:
- Инфильтраты, представляют собой участки активного процесса воспаления в роговице. Могут иметь, неинфекционную (при ношении контактных линз) и инфекционную природу – бактериальные, грибковые, вирусные кератиты.
- Отек стромы, проявляющийся увеличением толщины роговой оболочки и снижением ее прозрачности. Наблюдается при кератитах, дистрофии Фукса, кератоконусе, повреждении эндотелия вследствие офтальмологических операций.
- Врастание сосудов (васкуляризация), становится проявлением исхода перенесенного воспалительного заболевания роговицы глаза.
- Повреждения десцеметовой оболочки.
- Складки – результат хирургической травмы.
- Разрывы могут появляться при травме роговицы, встречаются также при кератоконусе.
Диагностика патологий роговицы
- Биомикроскопия – осмотр роговой оболочки в свете щелевой лампы, позволяющий выявлять практически весь спектр заболеваний.
- Пахиметрия – измерение величины роговицы посредством ультразвукового прибора.
- Зеркальная микроскопия – фотографическое сканирование слоя роговичного эндотелия с подсчетом количества клеток и анализом его формы. В норме, плотность клеток составляет – 3000 на 1мм2.
- Кератометрия – исследование кривизны передней роговичной поверхности.
- Топография – компьютерное исследование, касающееся всей роговичной поверхности, с точным анализом ее формы и возможностями преломляющей силы.
- Микробиологические исследования — соскоб с поверхности (под капельной анестезией). При непоказательных результатах соскоба может быть выполнена биопсия роговицы.
Лечения заболеваний роговицы
При изменениях формы, а также преломляющей силы роговицы сопровождающих близорукость, дальнозоркость, астигматизм, должна проводиться коррекция зрения посредством очков, контактных линз либо рефракционных операций.
Стойкие помутнения, бельма роговицы устраняются проведением операции кератопластики, пересадки роговичного эндотелия.
В случае инфекции роговицы могут применяться антибактериальные, противовирусные или противогрибковые препараты, в зависимости от природы инфекционного агента. Кроме того, рекомендованы местные глюкокортикоиды, подавляющие воспалительную реакцию с ограничением процесса рубцевания. При поверхностных повреждениях роговой оболочки необходимы также препараты, ускоряющие регенерацию. При истощении слезной пленки используют увлажняющие и слезозаменяющие средства.
Источник
Быстрое развитие и усложнение организации зрительного анализатора в эмбриональном периоде составляет один из наиболее интересных разделов теоретической биологии. В практическом отношении этот вопрос важен с точки зрения выяснения причинной обусловленности организации в пространстве элементов структуры оптико-физиологической системы глаза, определяющих его основные характеристики: преломляющую способность (рефракцию) и остроту зрения.
С точки зрения морфогенеза и формообразования преломляющая способность глаза представляет собой систему наиболее тонкой сопряженности элементов структуры. Можно полагать, что данная характеристика обусловлена основополагающими биологическими законами развития, так как именно категория оптической сопряженности органа зрения составляет первичную основу для последующего его функционального развития.
Увидеть — значит своевременно обнаружить всю совокупность объектов в пространстве в их взаимоотношениях друг с другом. Другие органы чувств выполняют те же функции, но менее быстро и с несравненно более близких дистанций. Таким функциональным назначением зрительный анализатор выдвинут на передние рубежи эволюционного процесса, что должно способствовать накоплению в его основе наиболее качественного генофонда.
Орган зрения, как и все другие органы чувств, в ходе филогенетического развития претерпел сложную эволюцию, которая шла в направлении большего и лучшего приспособления глаза к восприятию окружающего мира. Простейшей формой зрения следует считать начало реакции на свет. Почти все живущее чувствительно к свету. У растений световая реакция проявляется гелиотропизмом (листья растений расположены перпендикулярно солнечному свету, головки цветущего подсолнуха в течение всего дня повернуты к солнцу). У некоторых животных зрительные органы не локализованы, покровы их обладают общей раздражимостью по отношению к свету. Простейший орган зрения присущ дождевому червю – отдельные светочувствительные клетки, расположенные изолированно в эпидермисе животного. Они способны различать только свет и его направление. Глаза простейших животных значительно эволюционируют, заметно усложняясь. Моллюск, стоящий еще на достаточно низкой ступени развития, имеет глаз, который напоминает глаз высших животных. Клетки нейроэпителия обращены не к свету, не к центру глаза, а от света. Возникает тип перевернутой сетчатки, что характеризует глаза высших животных. В глазу моллюска уже есть подобие линзы. Фоторецепторы скрываются в углублениях, где они защищены от яркого света, уменьшающего способность улавливать движущуюся тень. Линза выполняет функцию прозрачной защитной мембраны. Постепенно начинает совершенствоваться защитный аппарат глаза.
Глаз человека по структуре представляет собой типичный глаз позвоночных, однако имеет существенные функциональные отличия. Он развивается из разных тканевых источников.

Сетчатка и зрительный нерв формируются из эктоневральной закладки центральной нервной системы.
 На 2-й неделе эмбриональной жизни, когда мозговая трубка еще не замкнута, на дорсальной поверхности медуллярной пластинки появляются два углубления – глазные ямки. На вентральной стороне им соответствует выпячивание. При замыкании мозговой трубки ямки перемещаются, принимают боковое направление. Эта стадия носит название первичного глазного пузыря.
На 2-й неделе эмбриональной жизни, когда мозговая трубка еще не замкнута, на дорсальной поверхности медуллярной пластинки появляются два углубления – глазные ямки. На вентральной стороне им соответствует выпячивание. При замыкании мозговой трубки ямки перемещаются, принимают боковое направление. Эта стадия носит название первичного глазного пузыря.
С конца 4-й недели развития возникает хрусталик. Вначале он имеет вид утолщения покровной эктодермы в том месте, где первичный глазной пузырь начинает превращаться во вторичный. Быстро растущие задние и боковые области обрастают передние и нижние части. Однослойный первичный глазной пузырь на полой ножке превращается во вторичный пузырь, состоящий из двух слоев – глазной бокал. При образовании глазного бокала возникает зародышевая щель, которая заполняется прилежащей мезодермой. Между зачатком хрусталика и внутренней стенкой бокала формируется первичное стекловидное тело. В возрасте 6 недель зародышевая щель глаза и зрительного нерва закрывается, начинает дифференцироваться ножка глазного бокала, образуется a. hyaloidea, питающая стекловидное тело и хрусталик. Наружный листок бокала в дальнейшем превращается в пигментный слой сетчатки, из внутреннего же развивается собственно сетчатка. Края глазного бокала, прорастя впереди хрусталика, образуют радужную и ресничную части сетчатки. Ножка, или стебелек, глазного бокала удлиняется, пронизывается нервными волокнами, теряет просвет и превращается в зрительный нерв.
Из мезодермы, окружающей глазной бокал, очень рано начинает дифференцироваться сосудистая оболочка и склера. В мезенхиме, которая прорастает между эктодермой и хрусталиком, появляется щель – передняя камера. Мезенхима, лежащая перед щелью, вместе с эпителием кожи превращается в роговицу, лежащая сзади – в радужку. К этому времени начинается постепенное запустевание сосудов стекловидного тела. Сосудистая капсула хрусталика атрофируется. Внутри хрусталика образуется плотное ядро, объем хрусталика уменьшается. Стекловидное тело приобретает прозрачность. Веки развиваются из кожных складок. Они закладываются кверху и книзу от глазного бокала, растут по направлению друг к другу и спаиваются своим эпителиальным покровом. Спайка эта исчезает к 7 месяцу развития. Слезная железа возникает на 3-м месяце развития, слезный канал открывается в носовую полость на 5-м месяце.
К моменту рождения ребенка весь сложный цикл развития глаза не всегда оказывается полностью завершенным. Обратное развитие элементов зрачковой перепонки, сосудов стекловидного тела и хрусталика может происходить и в первые недели после рождения. Величайшая потребность новорожденного в совершенной и быстрой адаптации к внешним условиям, правильному развитию и росту, что в большой мере может быть обусловлено безупречным функционированием оптико-вегетативной системы, ведет к наиболее быстрому формированию, прежде всего зрительного анализатора. Рост и развитие глаза у ребенка в основном завершаются к 2-3 годам, а последующие 15-20 лет глаз изменяется меньше, чем за первые 1-2 года. Глаз новорожденного существенно отличается по размерам, массе, гистологической структуре, физиологии и функциям от глаза взрослого.
После рождения зрительный анализатор проходит определенные этапы развития, среди которых можно выделить следующие.
- Морфологическое формирование в течение первого полугодия жизни области желтого пятна и центральной ямки сетчатки. Из десяти слоев остается в основном четыре слоя; в их числе зрительные клетки, их ядра и бесструктурные пограничные мембраны.Формирование и совершенствование функциональной мобильности зрительных путей в течение первого полугодия жизни.
- Морфологическое и функциональное совершенствование зрительных клеточных элементов коры большого мозга и корковых зрительных центров в течение первых 2 лет жизни.
- Формирование и укрепление связей зрительного анализатора и его взаимосвязей с другими анализаторами в течение первых лет жизни.
- Морфологическое и функциональное развитие черепных нервов в первые (2-4) месяцы жизни.
Эмбриогенез глаза
Гестационный возраст эмбриона или плода | Длина передне-задней оси, мм | Состояние глаза |
3 нед | 1,5-4,5 | Возникновение глазных ямок и их переход в глазные пузыри. Образование эктодермальной пластинки — зачатка линзы. Появление открытой ножки глазного пузыря. |
4 нед | 4,5-7,5 | Образование глазного бокала, хрусталиковой ямки. Врастание артерии стекловидного тела в зародышевую щель глазного бокала. Дифференцирование сетчатки на два слоя вблизи заднего полюса. Образование примитивного диска зрительного нерва. |
5 нед | 7,5-12 | Образование хрусталикового пузырька — капсулы линзы, волокон и капсульного эпителия. Возникновение сосудистой сумки линзы, сосудистой сети хориодеи, примитивного нейроэпителия |
6 нед | 12-17 | Возникновение капсулозрачковой мембраны, собственных сосудов первичного стекловидного тела, мезодермального стекловидного тела, слоев ганглиозных клеток. Формирование слоев роговицы |
7 нед | 17-24 | Возникновение зачатка век. Формирование передних и задних ресничных артерий. Вхождение нервных волокон от ганглиозных клеток в канал зрительного нерва. Развитие стромы радужки. Образование слезных канальцев в виде эпителиальных тяжей |
8 нед | 24-31 | Развитие склеры. Возникновение эмбрионального ядра хрусталика. Развитие частичного перекреста нервных волокон в хиазме. Появление зрительного тракта. Формирование орбитальной части слезной железы |
9 нед | 31-40 | Срастание краев век. Исчезновение собственных сосудов стекловидного тела. Появление вторичного стекловидного тела |
10 нед | 40-49 | Возникновение палочек и колбочек в виде нитевидных отростков |
11 нед | 49-50 | Образование глиозного отростка на диске зрительного нерва. Возникновение эктодермальной части радужки, ресничного тела |
12 нед | 59-70 | Формирование зародышевого ядра хрусталика с ламбдовидными швами. Конец эмбрионального периода развития |
4 мес | 70-110 | Образование сосудистого кольца зрительного нерва (цинново сосудистое кольцо). Возникновение влагалища глазного яблока (тенонова капсула). Формирование мышцы, поднимающей верхнее веко. Появление артерий сетчатки в зоне вокруг диска зрительного нерва. |
5 мес | 110—160 | Открытие слезных путей в носовую полость |
6 мес | 160-200 | Формирование глиальных чехлов вокруг артерии стекловидного тела |
7 мес | 200-240 | Исчезновение межзрачковой мембраны и облитерация артерии стекловидного тела. Разъединение сращенных век |
8 мес | 240-250 | Развитие решетчатой пластинки зрительного нерва. Исчезновение задней сосудистой сумки линзы |
9 мес | Развитие хиазмы и зрительного нерва. Исчезновение сосудов стекловидного тела |
Глазное яблоко (bulbus oculi) по своей форме приближается к шаровидной. По данным эхобиометрии, средний переднезадний размер его равен 16,2 мм. К первому году жизни ребенка этот размер увеличивается до 19,2 мм, к 3 годам – до 20,5, к 7 – до 21,1, к 11 – до 22, к 15 – до 23 и к 20-25 годам он составляет примерно 24 мм.
Наружная фиброзная оболочка, или капсула, глаза представлена плотной и ригидной тканью 9/10 ее составляет непрозрачная часть – склера и 1/10 – прозрачная часть – роговица. Капсула по своей структуре аналогична твердой мозговой оболочке. Она выполняет защитную роль, обусловливает постоянство формы, объема и тонуса глазного яблока, является остовом для прикрепления глазодвигательных мышц; ее прободают сосуды и нервы, и в том числе зрительный нерв.
Источник


