Хориоретинальная дистрофия сетчатки мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Дифференциальная диагностика
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Хориоретинальная дистрофия.
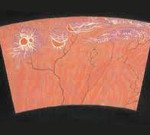
Хориоретинальная дистрофия
Описание
Это (сенильная макулодистрофия, центральная дисииформная дистрофия типа Кунта — Юниуса и ) — представляет собой двусторонний хронический дистрофический процесс с преимущественным поражением хориокапиллярного слоя хориоидеи, стекловидной мембраны Бруха (пограничной пластины между сетчаткой и хориоидеей) и слоя пигментного эпителия сетчатки. Распространенность в общей популяции увеличивается с возрастом: 1,6% в возрасте 51 —64 лет, 11 % в возрасте 65— 74 года и 27,9% у лиц старше 75 лет, чаще встречается у женщин; является основной причиной необратимой потери центрального зрения во второй половине жизни.
Симптомы
При неэкссудативной форме сначала жалоб либо нет, либо могут отмечаться метаморфопсии (искривление прямых линий), острота зрения долго остается неизмененной; затем развивается центральная скотома (т. Е. Участок выпадения поля зрения внутри его границ) из-за атрофии хориокапиллярного слоя и пигментного эпителия, проявляющаяся некоторой «стушеванностью» предметов в центре поля зрения; острота центрального зрения значительно понижается. Объективно при офтальмоскопии под сетчаткой макулярной и парамакулярной области видны множественные мелкие, округлые или овальные, слегка выступающие очажки белого или желтого цвета, иногда окаймленные пигментным ободком, местами сливающиеся в желтовато-белые конгломераты, разделенные коричневыми глыбками пигмента. Процесс может стабилизироваться. На парном глазу может развиться экссудативная форма ЦХРД.
Экссудативная форма ЦХРД проходит в своем развитии 5 стадий: 1) стадия экссудативной отслойки пигментного эпителия — острота центрального зрения остается высокой (0,8—1,0), возможна преходящая слабая гиперметропия или астигматизм; в некоторых случаях появляются жалобы на искривление, волнистость прямых линий, ощущение взгляда «через слой воды» (метаморфопсии), полупрозрачное единичное пятно или группа темных пятен перед глазом (относительная положительная скотома), вспышки света (фотопсии). Сетчатка в области желтого пятна слегка приподнята в стекловидное тело в виде купола с четкими желтоватыми границами, друзы становятся невидимыми; возможно самостоятельное прилегание отслойки; 2) стадия экссудативной отслойки нейроэпителия — зрение снижено в большей степени, остальные жалобы те же, однако четкость границ отслойки уменьшается, приподнятая сетчатка отечна; 3) стадия неоваскуляризации — резкое снижение остроты зрения до 0,1—0,2 или до сотых, утрата способности читать и писать; офтальмоскопически область сетчатки в области желтого пятна приобретает грязно-серый цвет, появляется кистевидный отек нейроэпителия и кровоизлияния под сетчаткой или в стекловидном теле; исследование ФАГ фиксирует флюоресценцию новообразованных сосудов (субретинальная неоваскулярная мембрана) в виде «кружева»; 4) стадия экссудативно-геморрагической отслойки пигментного и нейроэпителия — зрение остается низким, в макулярной области сформировался дисковидный очаг величиной до нескольких диаметров диска зрительного нерва бело-розового или серо-коричневого цвета с отложениями пигмента и новообразованными сосудами, кистевидно перерожденной сетчаткой, с четкими границами и проминенцией в стекловидное тело; 5) рубцовая стадия характеризуется развитием фиброзной ткани.
Диагноз устанавливают на основании характерных жалоб пациента (искривление прямых линий и другие виды метаморфопсий), исследования зрительных функций (острота центрального зрения, кампиметрия, тест «девяти точек» или сетка Амслера), офтальмоскопии, флюоресцентной ангиографии глазного дна.
Заболевание обычно проявляется после 60 лет, сначала в одном глазу, а примерно через 4 года развиваются аналогичные изменения в парном глазу. Клиническое течение хроническое, медленно прогрессирующее. Тяжесть заболевания определяется двусторонним поражением, центральной локализацией процесса на глазном дне и серьезным снижением качества жизни из-за утраты возможности читать и писать.
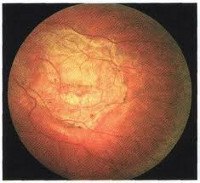
Хориоретинальная дистрофия
Дифференциальная диагностика
Иногда требуется проведение дифференциального диагноза с меланосаркомой хориоидеи.
Причины
Этиология неизвестна, хотя установлен семейный, наследственный характер процесса с аутосомно-доминантным типом наследования. Факторами риска являются атеросклероз и ультрафиолетовая радиация, ведущая к накоплению токсических продуктов метаболизма (свободных радикалов) в эпителии сетчатки и формированию коллоидных друз.
Центральную хориоретинальную дистрофию (ЦХРД) можно отнести к амилоидозам заднего сегмента глаза: дистрофический процесс начинается с появления скоплений твердого или мягкого коллоидного вещества (так называемые друзы) между мембраной Бруха и пигментным эпителием сетчатки в области желтого пятна и в парамакулярной зоне. Пигментный эпителий в местах контакта с твердой коллоидной субстанцией истончается, теряет пигмент, а в соседних участках происходит его утолщение и гиперплазия. Мембрана Бруха неравномерной толщины с кальцификацией ее эластических и коллагеновых волокон, а в хориокапиллярном слое подлежащей хориоидеи происходит утолщение и гиалинизация стромы (неэкссудативная, атрофическая или сухая форма ЦХРД). «Мягкие» друзы могут вызвать экссудативную отслойку пигментного эпителия, а затем и нейроэпителия сетчатки (экссудативная или дисциформная форма ЦХРД). Дальнейшее развитие процесса при этом варианте патологии сопровождается развитием под сетчаткой мембраны из новообразованных сосудов и переходом заболевания в экссудативно-геморрагическую стадию с появлением кровоизлияний под пигментным эпителием, в субретинальном пространстве или (редко) в стекловидном теле. В последующем наступает резорбция геморрагии и развитие фиброзной рубцовой ткани.
По патогенезу различают следующие формы ЦХРД: неэкссудативную (сухую, атрофическую) — 10—15% случаев и экссудативную (дисциформную) — 85—90% случаев. Стадии клинического течения экссудативной ЦХРД различают в зависимости от типа отслоившегося эпителия сетчатки (пигментный или нейроэпителий) и характера субэпителиального содержимого (экссудат, неоваскулярная мембрана, кровь, фиброзная ткань) — подробнее в описании симптоматики.
Лечение
Лечение может быть медикаментозным, лазерным и, реже, хирургическим. Оно направлено на стабилизацию и компенсацию процесса, поскольку полное восстановление нормального зрения невозможно. При атрофической неэкссудативной форме назначают дезагреганты, ангиопротекторы, антиоксиданты и сосудорасширяющие препараты (кавинтон) по 2 курса в год — (весной и осенью), проводят стимуляцию сетчатки расфокусированным лучом гелийнеонового лазера. При экссудативной дисциформной ЦХРД назначается местная и общая дегидратационная терапия, лазерная коагуляция сетчатки и субретинальных неоваскулярных мембран предпочтительно криптоновым лазером. Хирургические методы лечения направлены либо на улучшение кровоснабжения заднего сегмента глаза (реваскуляризация, вазореконструкция при неэкссудативной форме), либо на удаление субретинальных неоваскулярных мембран. Если макулодистрофия сочетается с катарактой, удаление мутного хрусталика проводится по известной методике, но вместо обычного искусственного хрусталика можно имплантировать специальные интраокулярные линзы, которые смещают изображение на непораженный участок сетчатки (сферопризматические линзы) или дают увеличенное изображение на сетчатке (бифокальные линзы).
Критическая острота зрения, благоприятная для лечения, — 0,2 и выше. В целом прогноз в отношении зрения неблагоприятный.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Категории МКБ:
Периферические ретинальные дегенерации (H35.4)
Разделы медицины:
Офтальмология
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
№23 от 12.12.2013
Периферическая хориоретинальная дегенерация — хориоретинальные изменения на периферии глазного дна, когда в процесс вовлечена только сетчатка и сосудистая оболочка. Может встречаться как у близоруких и дальнозорких людей, так и у лиц с эмметропической рефракцией.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Периферическая хориоретинальная дегенерация
Код протокола:
H35.4 – периферическая хориоретинальная дегенерация
Сокращения, используемые в протоколе:
ПХРД – периферическая хориоретинальная дегенерация
ДЗН – диск зрительного нерва
ЗВП- зрительные вызванные корковые потенциалы
ИФА – иммуноферментный анализ
ЭКГ- электрокардиография
ВИЧ- вирус иммунодефицита человека
ЭРГ – электроретинограмма
Дата разработки протокола – 2013 г.
Категория пациентов – больные с периферической хориоретинальной дегенерацией.
Пользователи протокола – врач-офтальмолог поликлиники и стационара.
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Клиническая классификация
По виду разделяют на:
1. Решетчатая дистрофия – наиболее часто является причиной отслойки сетчатки. Предполагается семейно-наследственная предрасположенность к данному виду дистрофий с большей частотой встречаемости у мужчин. Как правило, обнаруживается на обоих глазах. Наиболее часто локализуется в верхне-наружном квадранте глазного дна экваториально или кпереди от экватора глаза. При осмотре глазного дна решетчатая дегенерация выглядит как ряд узких белых как бы ворсистых полос, образующих фигуры, напоминающие решеточку или веревочную лестницу. Так выглядят облитерированные сосуды сетчатки. Между этими измененными сосудами, возникают розовато-красные очаги истончения сетчатки, кисты и разрывы сетчатки. Характерные изменения пигментации в виде более темных или более светлых пятен, пигментация вдоль сосудов. Стекловидное тело как бы фиксировано к краям дистрофии, т.е. образуются «тракции» — тяжи, тянущие сетчатку и легко приводящие к разрывам.
2. Дистрофия по типу «следа улитки». На сетчатке обнаруживаются белесоватые, слегка поблескивающие, штрихообразные включения с наличием множества мелких истончений и дырчатых дефектов. Дегенеративные очаги сливаются и образуют лентовидные зоны, которые по внешнему виду напоминают след улитки. Чаще располагаются в верхне-наружном квадранте. В результате такой дистрофии могут образовываться большие круглые по форме разрывы.
3. Инееподобная дистрофия — это наследственное заболевание периферии сетчатки. Изменения на глазном дне, как правило, двусторонние и симметричные. На периферии сетчатки имеются крупные желтовато-белые включения в виде «снежных хлопьев», которые выступают над поверхностью сетчатки и обычно располагаются у утолщенных частично облитерированных сосудов, могут быть пигментные пятна. Инееподобная дегенерация прогрессирует в течение длительного времени и не так часто приводит к разрывам, как решетчатая и «след улитки».
4. Дегенерация по типу «булыжной мостовой» расположена, как правило, далеко на периферии. Видны отдельные белые очаги, слегка вытянутой формы, около которых иногда определяются мелкие глыбки пигмента. Чаще обнаруживается в нижних отделах глазного дна, хотя могут определяться по всему периметру.
5. Кистовидная (мелкокистозная) дистрофия сетчатки располагается на крайней периферии глазного дна. Мелкие кисты могут сливаться, формируя более крупные. При падениях, тупых травмах возможны разрывы кист, которые могут приводить к формированию дырчатых разрывов. При осмотре глазного дня кисты выглядят как множественные круглые или овальные ярко-красные образования.
6. Ретиношизис — расслоение сетчатки — может быть врожденным и приобретенным. Чаще это наследственная патология — порок развития сетчатки. К врожденным формам ретиношизиса относятся врожденные кисты сетчатки, Х-хромосомный ювенильный ретиношизис, когда у больных, помимо периферических изменений, часто обнаруживаются дистрофические процессы в центральной зоне сетчатки, приводящие к снижению зрения.
Приобретенный дистрофический ретиношизис чаще всего возникает при миопии, а также в пожилом и старческом возрасте.
Смешанные формы – сочетание различных видов дегенераций.
Периферические хориоретинальные дегенерации могут приводить к возникновению разрывов сетчатки. По виду разрывы сетчатки подразделяют на дырчатые, клапанные и по типу диализа.
Дырчатые разрывы чаще всего возникают в результате решетчатой и кистовидной дистрофий, отверстие в сетчатке зияет.
Клапанным называют разрыв, когда участок сетчатки прикрывает место разрыва. Клапанные разрывы, как правило, являются результатом витреоретинальной тракции, которая «тянет» за собой сетчатку. При формировании разрыва область витреоретинальной тракции будет являться вершиной клапана.
Диализ представляет собой линейный разрыв сетчатки вдоль зубчатой линии – место прикрепления сетчатки к сосудистой оболочке. В большинстве случаев диализ связан с тупой травмой глаза.
Разрывы на глазном дне выглядят как ярко-красные, четко очерченные очаги разнообразных форм, сквозь них виден рисунок сосудистой оболочки. Особенно заметны разрывы сетчатки на сером фоне отслойки.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Перечень обязательных диагностических мероприятий до плановой госпитализации на медикаментозное и лазерное лечение:
1. Консультация офтальмолога
2. Визометрия
3. Биомикроскопия
4. Офтальмоскопия
5. Тонометрия
6. Циклоскопия
7. Периметрия
8. Эхобиометрия
9. Промывание слезных путей
10. Лор, стоматолог, терапевт
11. Консультация узких специалистов (фтизиатр, кардиолог, эндокринолог, эпид. окружение и т.п.) при наличии сопутствующей патологии.
12. Клинико-лабораторные исследования: общий анализ крови, общий анализ мочи, анализ крови на сахар, исследование кала на яйца гельминтов, флюорография, ЭКГ, коагулограмма, анализ крови на свертываемость, микрореакция, кровь ВИЧ, биохимический анализ крови (АЛТ, АСТ, электролиты, билирубин, креатинин, мочевина), ИФА крови на маркеры гепатита.
Перечень основных диагностических мероприятий:
1. Консультация офтальмолога
2. Визометрия
3. Биомикроскопия
4. Офтальмоскопия
5. Тонометрия
6. Циклоскопия
7. Периметрия
8. Эхобиометрия
9. Кераторефрактометрия
Перечень дополнительных диагностических мероприятий:
1. Ультразвуковая доплерография для выявления степени снижения кровотока в сосудах глаза
2. А, В скан для определения передне-заднего и поперечного размера глазного яблока и для исключения отслойки сетчатки
3. Электрофизиологические исследования – ЭРГ и ЗВП для дифференциальной диагностики с другими заболеваниями
Диагностические критерии
Жалобы и анамнез
Периферические хориоретинальные дегенерации опасны тем, что практически бессимптомны. Чаще всего их находят случайно при осмотре. При наличии факторов риска обнаружение дистрофии может быть результатом тщательного прицельного обследования. Жалобы на появление молний, вспышек, внезапного появления большего или меньшего количества плавающих мушек, что может указывать уже на разрыв сетчатки. Отягощенный наследственный анамнез в отношении миопии.
Уровень артериального давления (для профилактики возникновения геморрагий при проведении лазерных вмешательств)
Лабораторные исследования: не информативны.
Инструментальные исследования:
— Визометрия: снижение остроты зрения
— Биомикроскопия: деструкция стекловидного тела различной степени выраженности
— Офтальмоскопия: дегенеративные изменения сетчатки в центральной зоне при наличии миопии различных степеней:
1 стадия: начальные изменения у диска зрительного нерва в виде склерального кольца, образования конусов до ¼ ДД, реже больших размеров, при нормальной офтальмоскопической картине жѐлтого пятна в обычном и бескрасном свете
2 стадия: начальные нарушения пигментации глазного дна, изменение формы и окраски диска зрительного нерва, конусы разной величины, чаще до 1/2 ДД, исчезновение фовеолярных рефлексов. При бескрасной
офтальмоскопии жѐлтое пятно оранжево-жѐлтого цвета, нормальной формы, без рефлексов.
3 стадия: выраженные нарушения пигментации глазного дна, увеличение промежутков между сосудами хориоидеи, большие конусы – до 1,0 ДД. В обычном свете макулярная область «паркетного» типа или тѐмно-пигментированная. В бескрасном свете определяется деформированное жѐлтое пятно со светло-желтыми очагами или белыми вкраплениями на оранжево – жѐлтом фоне.
4 стадия: депигментация, конусы более 1 ДД, истинная стафилома. Жѐлтое пятно в обычном свете напоминает ткань, разъеденную молью. Возможны атрофические очаги вне макулярной области. В бескрасном свете жѐлтое пятно обесцвечено, резко деформировано и напоминает светло-жѐлтую кляксу.
5 стадия: обширный конус более 1 ДД, истинная стафилома. В макулярной области атрофический очаг, иногда сливающийся с конусом. В бескрасном свете жѐлтая окраска отсутствует или определяется в виде отдельных островков. При отсутствии миопии изменений в центральной зоне не будет.
— Тонометрия: повышение ВГД выше толерантного уровня;
— Периметрия: сужение периферических границ поля зрения,
I. Хориоретинальные изменения в области экватора.
1. Решѐтчатая дистрофия.
2. Патологическая гиперпигментация
3. Разрывы сетчатки с клапанами и крышечками.
II. Хориоретинальные изменения в области зубчатой линии
1. Кистовидная дистрофия
2. Ретиношизис
3. Хориоретинальная атрофия
III. Смешанные формы
— Эхобиометрия: определение поперечного и продольного размера глаза
Показания для консультации специалистов:
При наличии сопутствующей общей патологии необходимо заключение соответствующего специалиста об отсутствии противопоказаний к хирургическому лазерному лечению. В обязательном порядке заключение оториноларинголога и стоматолога на предмет отсутствия хронических очагов инфекции.
Дифференциальный диагноз
Дифференциальный диагноз при наличии миопии проводится между периферической хориоретинальной дегенерацией миопического генеза и периферической пигментной дегенерацией.
| Показатели | Осложненная миопия | Периферическая пигментная дегенерация |
| Острота зрения | С коррекцией зрения улучшается | С коррекцией зрение не меняется |
| Поле зрения | Небольшое сужение по периферии | Концентрическое сужение поля зрения |
| Глазное дно | Хориоретинальные изменения в виде решѐтчатой дистрофии, кистовидной дистрофии, ретиношизиса. В виде смешанных форм | Перераспределение пигмента в виде «костных телец», может и отсутствовать |
Лечение
Стабилизация дегенеративных изменений на сетчатке и остроты зрения, профилактика отслойки сетчатки
Немедикаментозное лечение:
— режим – общий,
— диета – стол №15,10, обогащенная витаминами и минералами,
— назначение светопроцедур,
— физиопроцедур гелий- неоновым лазером №5-7 со стимулирующей целью (по показаниям).
— Ограничение физической нагрузки
— Очковая коррекция
А) гимнастика по Аветисову –Мац
В) гимнастика по Дашевскому
Г) электростимуляция
Д) компьютерные программы «Relax», «Eye»
Е) Амблиокор
Медикаментозное лечение
Курс поддерживающей терапии проводится 2 раза в год:
Мидриатики и циклоплегики:
тропикамид 0,5;1%- для расширения зрачка 2 капли 2 раза в день
Атропина сульфат 1% по 2 кап х 2 раза в день
Трофическая терапия:
Натрия хлорид – разведение препаратов 200,0 мл.
Винпоцетин – улучшение трофики тканей 1 таб. 3 раза в день 1 месяц; 2,0 – 4,0 мл. в/в на физ. растворе №10
Циннаризин – улучшение трофики тканей по 1 таб – 3 раза в день 1 месяц
Ретинопротекторы (милдронат, ретиноламин 1 таб. 3 раза в день 1 месяц; 0,5 п/б№ 10.
Церебролизин — лимфотропный препарат 2,0 мл. внутримышечно; 0,5 мл. парабульбарно
Эмоксипин – антиоксидант 0,5 мл. парабульбарно; 2,0 внутримышечно №10, или капельно 1 капля 4 раза в день, контактные глазные плѐнки №10.
Ретинола ацетат/ пальминат + Токоферола ацетат – антиоксидант 1 таб. 2 раза в день.
Сосудорасширяющие препараты:
Ангиопротекторные препараты
Цианокобаломин – витаминотерапия 1,0 мл. внутримышечно
Пиридоксина гидрохлорид – витаминотерапия 1,0 мл. внутримышечно.
Аскорбиновая кислота — сосудоукрепляющее –5% — 2,0мл №10 в/м
Таурин 0,5 мл п/б №10;
Хирургическое лечение (в амбулаторных условиях)
Лазеркоагуляция зон периферической дегенерации
Профилактические мероприятия
Антибактериальная и противовоспалительная терапия для профилактики постоперационных воспалительных осложнений
Ограничение физических нагрузок
— В течение 7-10 дней после лазерного вмешательства инстилляция противовоспалительных и антибактериальных препаратов
— Офтальмоскопия ициклоскопия 2 раза в год
— Курсы медикаментозной терапии 2 раза в год.
Индикаторы эффективности лечения:
— стабилизация зрительных функций,
— стабилизация и отграничение дегенеративных очагов и разрывов на сетчатке.
Госпитализация
Показания к госпитализации
— ухудшение зрительных функций,
— прогрессирование дегенеративных состояний на периферии глазного дна.
Тип госпитализации — плановая.
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. Джек Дж. Кански [и др.]. Заболевания глазного дна /; под ред. С.Э. Аветисова. — М.: МЕД- пресс-информ, 2008. — 424 с.
2. Л.В. Дравица [и др.]. Состояние парного глаза у пациентов с односторонней отслойкой сетчатки // Ars Medica. — 2010. — № 13(33). — С. 162-164.
3. American Academy of Ophthalmology [Electronic resource]. — 2008. — Mode of access: https:// one.aao.org/CE/PracticeGuidelines/PPP.aspx. — Date of access: 10.08.2011.
4. M. Bonnet, P. Aracil, F. Carneau. Нegmatogenous retinal detachment after prophylactic argon laser photocoagulation / / Graefes Arch Clin Exp Ophthalmol. — 1987. — № 225. — P. 5-8.
5. Brinton,D.A.RetinalDetachment:PrinciplesandPractice-3 rd edition.- Oxford University Press in cooperation with the American Academy of Ophthalmology, 2009. — 258 p.
6. Byer, N.E. Lattice degeneration of the retina // Surv Ophthalmol. — 1979. — Vol. 23. — № 4 .-P. 213-248.
7. Byer, N.E. Long-term natural history of lattice degeneration of the retina // Ophthalmology. — 1989.-V ol. 96. — № 9. — P. 1396-1401.
8. Byer, N.E. Natural history of posterior vitreous detachment with early management as the premier line of defense against retinal detachment // Ophthalmology. — 1994. — Vol. 1 0 1 .-№ 9 .-P. 1503-1514.
9. Byer, N.E. The long-term natural history of senile retinoschisis with implications for management / / Ophthalmology. — 1986. — Vol. 93. — № 9. — P. 1127-1137.
10. Byer, N.E. The natural history of asymptomatic retinal breaks / /
10. Ophthalmology. — 1982. — Vol. 89. — № 9. — P. 1033-1039.
11. Byer, N.E. What happens to untreated asymptomatic retinal breaks, and are they affected by posterior vitreous detachment? / / Ophthalmology. — 1998. — Vol. 105. — № 6. — P. 1045-1050.
12. M.C. Sharma [et al]. Determination of the incidence and clinical characteristics of subsequent retinal tears following treatment of the acute posterior vitreous detachment-related initial retinal tears / / Am J Ophthalmol. — 2004. — № 138. — C. 280-284.
13. D.S. Chauhan [et al]. Failure of prophylactic retinopexy in fellow eyes w ithout a posterior vitreous detachment / // Arch Ophthalmol. — 2006. — № 124. — C. 968-971.
14. M.R. Dayan [et al]. Flashes and floaters as predictors of vitreoretinal
15. pathology: is follow-up necessary for posterior vitreous detachment? // Eye. — 1996. — № 10. — C. 456-458.
16. J.C. Folk, E.L. Arrindell. The fellow eye of patients with phakic lattice retinal detachment // Ophthalmology. — 1989. — № 96. — P. 72-79.
17. R. Sarrafizadeh [et al]. Incidence of retinal detachment and visual outcome in eyes presenting with posterior vitreous separation and dense fundus-obscuring vitreous hemorrhage / // Ophthalmology.- 2 0 0 1 .-V ol. 108, № 10. — P. 2273-2278.
18. Kreis, A..W.Aylward, J. G. Wolfensberger, T.J . Prophylaxis for retinal detachment Evidence or Eminence Based? // Retina. — 2007. — № 27. — P. 468-472.
19. Lewis, H. Peripheral retinal degenerations and the risk of retinal detachment // Am J. Ophthalmol. — 2003. — № 136. — P. 155-160.
20. Schroeder W, Baden H. Retinal detachment despite preventive coagulation // Ophthalmologe. — 1996. — № 93. — P. 144-148.
21. Singh, AJ. Seemongal-Dass R.R. Natural history of posterior vitreous detachment with early management as the premier line of defense against retinal detachment / / Eye. — 2 0 0 1 .-№ 1 5 .-P. 152-154.
22. R.E. Coffee [et al]. Symptomatic posterior vitreous detachment and the incidence of delayed retinal breaks: case series and meta-analysis / // Am J
23. Ophthalmol. — 2007. — № 144. — C. 409-413.
24. 22. K.A. Overdam [et al]. Symptoms predictive for the later development of retinal breaks / // Arch. Ophthalmol. — 2001.-№ 119.-C . 1483-1486.
25. 23. Williamson, Т.Н. Vitreoretinal Surgery / Т.Н. Williamson. — Berlin Heidelberg: Springer-Verlag,
26. 2008. — 227 p.
- 1. Джек Дж. Кански [и др.]. Заболевания глазного дна /; под ред. С.Э. Аветисова. — М.: МЕД- пресс-информ, 2008. — 424 с.
Информация
III ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
Кенжебаева Камила Сейткамаловна – д.м.н., врач высшей категории
Бегимбаева Гульнара Енбековна – д.м.н., врач высшей категории
Рецензенты:
д.м.н., профессор Имантаева М.Б.
Указание на отсутствие конфликта интересов — отсутствуют
Указание условий пересмотра протокола: Пересмотр протокола через 5 лет после его вступления в действие и/или при появлении новых методов диагностики/лечения с более высоким уровнем доказательности
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник

