Хламидийный конъюнктивит синдром рейтера
Глава 4.2. Хламидийные конъюнктивиты
Хламидийные конъюнктивиты протекают в виде трахомы, хламидийного конъюнктивита взрослых (паратрахома взрослых), хламидийной офтальмии новорожденных (конъюнктивит с включениями новорожденных, паратрахома новорожденных), эпидемического хламидийного конъюнктивита, хламидийного конъюнктивита при болезни Рейтера.
Наиболее часто встречается хламидийный конъюнктивит (ХК) взрослых, инкубационный период которого составляет 5-14 дней (иногда до 30 дней). При этом в 65% случаев отмечают острую форму и в 35% – хроническую.
Распространенность ХК имеет стойкую тенденцию к росту, поэтому данная патология продолжает оставаться одной из актуальных проблем современной офтальмологии. По данным ВОЗ, в мире ежегодно ХК заболевают более 25 млн человек. Частота ХК варьирует, составляя от 10 до 20% всех конъюнктивитов у взрослого населения (Астахов Ю.С. с соавт., 2002). В Республике Башкортостан (РБ) среди больных, обратившихся в глазные кабинеты лечебно-профилактических учреждений в 2001 г. (около 500 тысяч человек), выявлено 59 тысяч пациентов с конъюнктивитами. При этом заболеваемость ХК у взрослых была равна 3,2 случая (в городах – 2,7, сельской местности – 3,9) на 10 000 населения. Среди детей, родившихся от матерей, страдающих хламидиозом, ХК обнаруживается у 20-50% новорожденных (Балашевич Л.И. с соавт., 1998).
Хламидии – грамотрицательные бактерии, существующие в двух формах и различающиеся по морфологическим и биологическим свойствам: высокоинфекционные спороподобные внеклеточные элементарные тельца и вегетативные внутриклеточные ретикулярные тельца. Возбудитель хламидийных инфекций относится к семейству Chlamydiaceae, роду Chlamydia. В пределах этого рода выделяют 4 вида хламидий: Сhl. trachomatis, Сhl. pneumоniae – патогенные для человека; Chl. psittaci и Chl. pecorum, преимущественно поражающие птиц и домашних животных.
У людей Chl. trachomatis вызывает такие заболевания, как трахома, паратрахома новорожденных и взрослых, хламидийный конъюнктивит при синдроме Рейтера, увеит хламидийной этиологии, а также урогенитальный хламидиоз, венерический лимфогранулематоз, пневмонию и др. Серотипы А, В, С считаются возбудителем трахомы, серотипы от D до К, в частности, вид Сhl. trachomatis, вызывают хламидийный конъюнктивит (или паратрахому).
Методом количественной полимеразно-цепной реакции (ПЦР) в реальном времени в образцах конъюнктивы больных ХК может обнаруживаться ДНК не только Chl. trachomatis, но также Chl. psittaci и Chl. pneumoniae, что свидетельствует об их участии в развитии заболевания и объясняет неудачи в лечении, направленном только на Chl. trachomatis. Свидетельством этиологической роли указаных выше хламидийных агентов в патогенезе заболевания являются наличие жизнеспособных бактерий поодиночке или всех вместе, их взаимосвязь с тяжестью воспаления, а появление IgG к хламидийному белку теплового шока Hsp60 в сыворотке крови и слезной жидкости связывают с воспалением и рубцеванием (Dean D. et al., 2008).
Возбудитель хламидийной инфекции преимущественно поражает клетки цилиндрического эпителия конъюнктивы, цервикального канала, уретры, передней стенки носоглотки и др. Основной путь инфицирования конъюнктивы – окулогенитальный. При этом перенос возбудителя в глаз осуществляется загрязненными руками из инфицированных мочеполовых органов больного или его сексуального партнера, может иметь место заражение детей через родовые пути матери, инфицированные хламидиями. Сопутствующая урогенитальная хламидийная патология выявляется более чем в половине случаев у пациентов с ХК.
Передача инфекции возможна и в водных резервуарах общественного пользования (бани, бассейны), при посещении глазного кабинета, через недезинфицированные тонометры, в случае ношения контактных линз при несоблюдении элементарных гигиенических правил. Следует отметить, что ХК часто является показателем хронически протекающей урогенитальной инфекции, заболеваний верхних дыхательных путей и желудочно-кишечного тракта той же этиологии. Лица, страдающие хламидиозом, в 40% случаев могут являться причиной инфицирования остальных членов семьи. ХК чаще встречается среди молодых людей 16-30 лет (до 46%), ведущих активную сексуальную жизнь.
Клиника хламидийного конъюнктивита. Заболевание у взрослых протекает остро с давольно четким сроком инкубационного периода (7-10 дней) и сопровождается формированием фолликулов в нижнем своде. По данным Ю.Ф. Майчука и Е.С. Ваховой (1993), в области нижней переходной складки происходит образование крупных рыхлых фолликулов, располагающихся в 2-3 ряда и позже сливающихся в виде валиков. Пик своего развития заболевание достигает через 15-20 дней. При этом на верхнем веке часто наблюдается папиллярная гипертрофия конъюнктивы.
У взрослых выделяют три клинические формы ХК – папиллярную (встречается в 26% случаев), инфильтративную (в 27%) и фолликулярную (в 47%), протекающие остро или хронически. Острое течение ХК (до 2 месяцев) имеет место у 40% больных, хроническое (более 2 месяцев) – у 60%, в т.ч. более года – у 26%. В большинстве случаев (в 62,8%) наблюдается одностороннее поражение глаз.
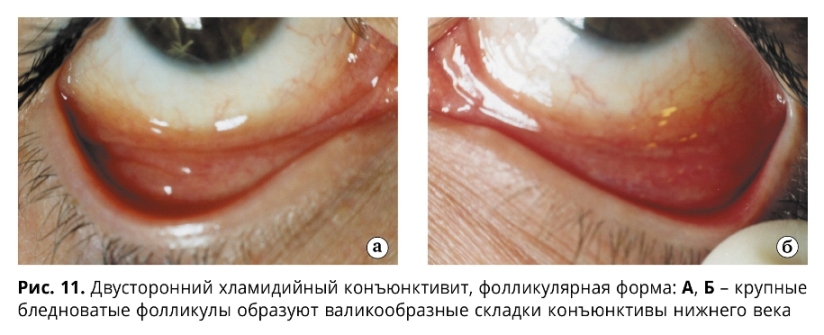
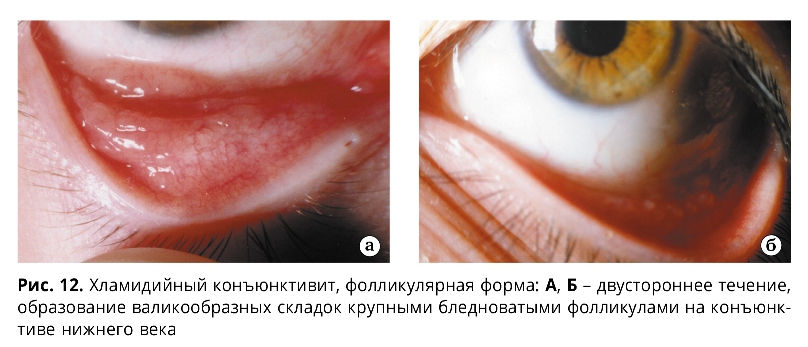
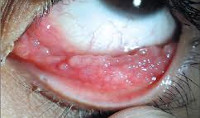
Для фолликулярной формы острого течения ХК характерна резкая гиперемия, отек, инфильтрация конъюнктивы преимущественно нижнего века и нижней переходной складки, иногда субконъюнктивальные кровоизлияния (обнаруживаются в 13%) и хемоз слизистой оболочки. Отделяемое вначале незначительное, слизисто-гнойного характера, затем с развитием заболевания становится обильным и гнойным. В ряде случаев при ХК отмечается выраженный отек век в виде одностороннего блефароптоза и сужения глазной щели. На фоне оте-ка, гиперемии, инфильтрации конъюнктивы век на 2-3 неделе болезни наблюдается появление фолликулов (рис. 11, 12), сначала в наружном секторе и далее по всему нижнему своду (в виде сероватых, нерезко контурированных образований округлой формы).
На фоне диффузной или точечной кератопатии более чем в 50% случаев обнаруживается поражение лимба (гиперемия, отек, инфильтрация, васкуляризация), а у трети больных – роговицы в виде мелкоточечных субэпителиальных или крупных инфильтратов (иногда с изъязвлением), которые чаще располагаются в ее верхней трети. Редко имеют место помутнение роговицы и сосудистый паннус. Позднее на стадии резорбции фолликулов конъюнктивы в центральной зоне роговицы на фоне отека ее стромы наблюдаются рецидивирующие точечные эпителиальные инфильтраты (Bialasiewiticz, 1985; Hardten D.R. et al., 1992). Фолликулы регрессируют постепенно в течение 3-6 месяцев и, как правило, исчезают бесследно, однако в ряде случаев могут сформироваться нежные рубцы конъюнктивы век.
У некоторых больных ХК на 3-5 день заболевания диагностируется регионарная предушная аденопатия, в ряде случаев могут быть явления евстахиита или среднего отита на стороне пораженного глаза.
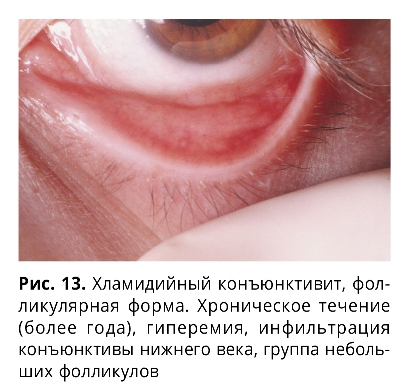
Хроническое течение фолликулярного ХК характеризуется более частым поражением обоих глаз (в 83% случаев) с умеренно выраженными симптомами воспаления слизистой (рис. 13), длительным и упорным течением, развитием осложнений, распространением инфекционного процесса на другие оболочки глазного яблока и его придатков, склонностью к частым рецидивам и развитию токсико-аллергических реакций.
При папиллярной форме ХК обычно с первых дней или к концу первой недели болезни происходит развитие сосочковой гипертрофии конъюнктивы нижнего и верхнего века, с бесследным рассасыванием после клинического выздоровления. Через 4-6 недель происходит заметное уменьшение инфильтрации, сглаживание и частичная регрессия сосочков с купированием воспалительного процесса к концу третьего месяца (Кудояров Г.Х., 1959). К этому сроку в 10% случаев могут наблюдаются рецидивы ХК с переходом в хроническую фолликулярную форму. В структуре ХК папиллярную форму диагностировали только у 8% больных (Завьялова Н.С., 1974).
Инфильтративная форма ХК характеризуется относительно невыраженным развитием инфильтрации и гиперемии конъюнктивы век и сводов. Как правило, она ошибочно диагностируется как конъюнктивит вирусной, бактериальной, аллергической или другой этиологии. Данная форма ХК отличается склонностью к частым рецидивам (в 34,5%), развитием осложнений (в 74%) и двусторонним поражением глаз (в 72%), разрешается она в течение 15-30 дней. Изменения роговицы характеризуются поверхностными инфильтратами, которые довольно быстро исчезают бесследно (Кудояров Г.Х., 1959). Инфильтративная форма ХК офтальмологами поликлиник часто не диагностируется, и поэтому длительное, неадекватное лечение нередко способствует переходу заболевания в хроническую форму.
Вследствие широкого и длительного применения антибиотиков тетрациклинового ряда и макролидов первого поколения (в частности, эритромицина) в последние годы наблюдается развитие к ним резистентности, часто отмечаются аллергические реакции и другие побочные эффекты. Отмечено, что лечение острого ХК новорожденных препаратами тетрациклинового ряда в течение 3 недель оказалось эффективным лишь у 50% детей (Schachier, 1978).
Э.А. Латыпова (2000) у 43,3% больных ХК обнаружила осложненное его течение, протекающее в виде следующих клинических форм: острой, тетрациклинрезистентной, стероидоосложненной и связанной с длительным применением противовирусных препаратов.
Острая осложненная форма ХК (в 11%) всегда сопровождалась поражением роговицы.
На фоне выраженной инфильтрации, отека, гиперемии конъюнктивы век и нижней переходной складки с обильным слизисто-гнойным отделяемым, в средних и глубоких слоях роговицы выявляются крупные гнойного характера, иногда с изъязвлением, инфильтраты, локализующиеся чаще по периферии, реже – в оптической зоне роговицы. В подавляющем большинстве случаев (в 80%) процесс двусторонний, часто сопровождающийся снижением остроты зрения.
Тетрациклинрезистентная форма ХК (в 21,5%) наблюдается при длительном и неэффективном применении тетрациклиновой мази. У трети больных имеет место токсико-аллергический дерматоконъюнктивит, характеризующийся отеком, гиперемией конъюнктивы и кожи век. Обильное слизистое отделяемое вызывает мацерацию кожи по углам глазной щели и сопровождается сильным зудом век. У 30% больных отмечается рецидивирующее течение ХК (частота – 3,6±1,4 обострений в год), возникающее обычно через 1,5-3 месяца после прекращения лечения.
Стероидоосложненная форма (в 30%) возникает вследствие длительного применения кортикостероидов, приводящих к затяжному течению ХК или к обострению заболевания. При этом рецидивы ХК протекают длительно (до 3-4 и более месяцев) и могут носить многолетний характер с кратковременными периодами ремиссии. В данной группе больных ХК нередко осложняется развитием увеита, эписклерита и стромального кератита. На фоне кератопатии могут наблюдаться стромальные инфильтраты (чаще в области лимба), краевое помутнение, нередко с сосудистым паннусом.
Осложненная форма ХК (в 37,5%), вызванная длительным применением противовирусных средств (ИДУ, зовиракс и др.), характеризуется инфильтрацией, гиперемией, появлением фолликулов, частым рецидивирующим течением с крат-ковременными периодами ремиссии, развитием токсико-аллергического конъюнктивита и дерматита, а также воспалительных заболеваний век в виде чешуйчатого блефарита, рецидивирующих ячменей, халязионов.
В основе изменений клинической картины ХК, наблюдаемых у больных в последние годы, по всей вероятности, лежат установленные нами нарушения иммунного статуса пациентов, характеризующиеся как временный вторичный иммунодефицит по клеточному типу. При ХК наблюдается сбой фагоцитарного звена иммунитета, активация лимфоцитов крови за счет изменения фенотипа последних в сторону увеличения количества клеток, экспрессирующих поверхностные антигены: HLA-DR, CD71+ и CD95+. В зависимости от характера экспрессии антигенов, активации и других показателей иммунограммы больных ХК нами выявлено 2 типа иммунного статуса, отражающих степень их дисбаланса соответственно тяжести течения этого заболевания: I тип – активированный (52%), сопровождающийся высокой экспрессией Fas, HLA-DR и CD71±рецепторов; II тип – супрессорный (48%), характеризующийся снижением числа CD4-позитивных лимфоцитов, NK-клеток при нормальных значениях числа лимфоцитов, экспрессирующих антигены активации. Осложенное течение заболевания ассоцировалось с более высоким количеством CD95±лимфоцитов и IL-4 в крови, что имеет прогностическое значение (Бикбов М.М., Шевчук Н.Е., Мальханов В.Б., 2008).
Хламидийную инъекцию глазной поверхности у детей Л.Н. Тарасова (1986) подразделяет на следующие типы: паратрахома новорожденных, хронический фолликулярный конъюнктивит у детей 1-14 лет, эпидемический острый конъюнктивит, хламидионосительство. Основным источником конъюнктивитов хламидийной этиологии у детей является хламидийная инфекция урогенитального тракта, выявляемая среди беременных матерей (в 3,6%). Дети, рожденные женщинами с острой хламидийной инфекцией, инфицированы в 63,3% случаев (Евсюкова И.И. с соавт., 1998). Возможно трансплацентарное заражение конъюнктивы хламидиями (Shariat H. с соавт., 1992).
Клиническое течение ХК у новорожденных может осложниться чешуйчатым блефаритом, стенозом слезно-носовых путей, иногда рубцеванием конъюнктивы верхнего и нижнего век (Тарасова Л.Н., 1986). Характеризуется ХК появлением через 5-14 дней после рождения слизисто-гнойного отделяемого из конъюнктивальной полости, отека век и конъюнктивы, хемоза, псевдомембраны, в некоторых случаях – точечных помутнений роговицы и микропаннуса. В более чем 50% случаев развивается системная хламидийная инфекция (пневмония, назофарингеальная инфекция, отит).
Эпидемический хламидийный конъюнктивит («банный конъюнктивит» или «конъюнктивит купальщиков») возникает в виде вспышек у посетителей бань, бассейнов, у взрослых и детей (чаще в возрасте 8-14 лет, реже – 3-5 лет), преимущественно в детских домах и в домах ребенка. Обычно он протекает в более легкой форме, чем паратрахома, причем в процесс, как правило, вовлекается только один глаз, а роговая оболочка поражается редко. Все конъюнктивальные явления на фоне лечения проходят через 2-3 недели и заканчиваются бесследным выздоровлением.
Конъюнктивит при синдроме Рейтера (конъюнктивально-уретросиновиальный синдром) протекает с поражением глаз, мочевыводящих путей и крупных суставов ног (Майчук Ю.Ф., Вахова Е.С., 1993). Заболевание начинается с явлений острого неспецифического уретрита, к которому через 6-10 дней присоединяются конъюнктивит и позже (через 1-2 месяца) – олиго- или чаще полиартрит. Поражение глаз протекает по типу двустороннего фолликулярного конъюнктивита, реже подострого воспаления со слизисто-гнойным отделяемым и небольшим отеком век. В дальнейшем конъюнктивит может либо исчезнуть (даже без лечения), либо перейти в хроническую форму.
Достаточно редко в тяжелых случаях могут развиваться эписклерит, склерит, эпителиальный или язвенный кератит, тенонит, у 8-20% больных – ирит или иридоциклит. Дебютом хронического конъюнктивита при синдроме Рейтера может быть увеит (Ченцова О.Б., Межевова И.Ю., 2001; Бойко Э.В. с соавт., 2008).
Следует отметить, что далеко не у всех пациентов наблюдается классическая триада. По мере увеличения длительности заболевания признаки артрита выявляются у 94% больных, уретрита – у 75%. У 19% больных периодически появляются язвочки на слизистой полости рта, у 20% – кожные изменения в виде эритематозной или папулезной сыпи, в ряде случаев имеют место диспептические расстройства. Процесс характеризуется асимметричным поражением суставов нижних конечностей, затем воспалительный процесс поднимается выше, захватывая все новые суставы и позвоночник (спондилоартрит).
Синдром Рейтера может протекать в виде венерической, кишечной, спондилоартрической или респираторной форм. Наблюдается он преимущественно у молодых мужчин (сексуально активного возраста), хотя описаны случаи заболевания у детей, подростков, пожилых мужчин и женщин. Соотношение женщин и мужчин составляет 1:20 и даже к 100.
Болезнь Рейтера – мультифакторное (полиэтиологическое) заболевание, ассоциируется в начале своего развития с некоторыми микроорганизмами, участвующими лишь в запуске патогенеза аутоиммунных нарушений. Так, его спорадическая форма обычно возникает как осложнение хламидиоза половых путей, а эпидемическая, которую часто называют постдизентерийной, – как последствие кишечных инфекций, вызванных Yersinia spp., Campylobacter spp. и Shigella spp. В патогенезе данного синдрома важное значение имеют реакции клеточного иммунитета, которые приводят к появлению васкулитов и периваскулитов.
Страницы: 1 2 3 4 5 6 7 8 9 10
Источник
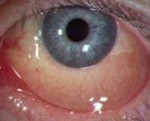
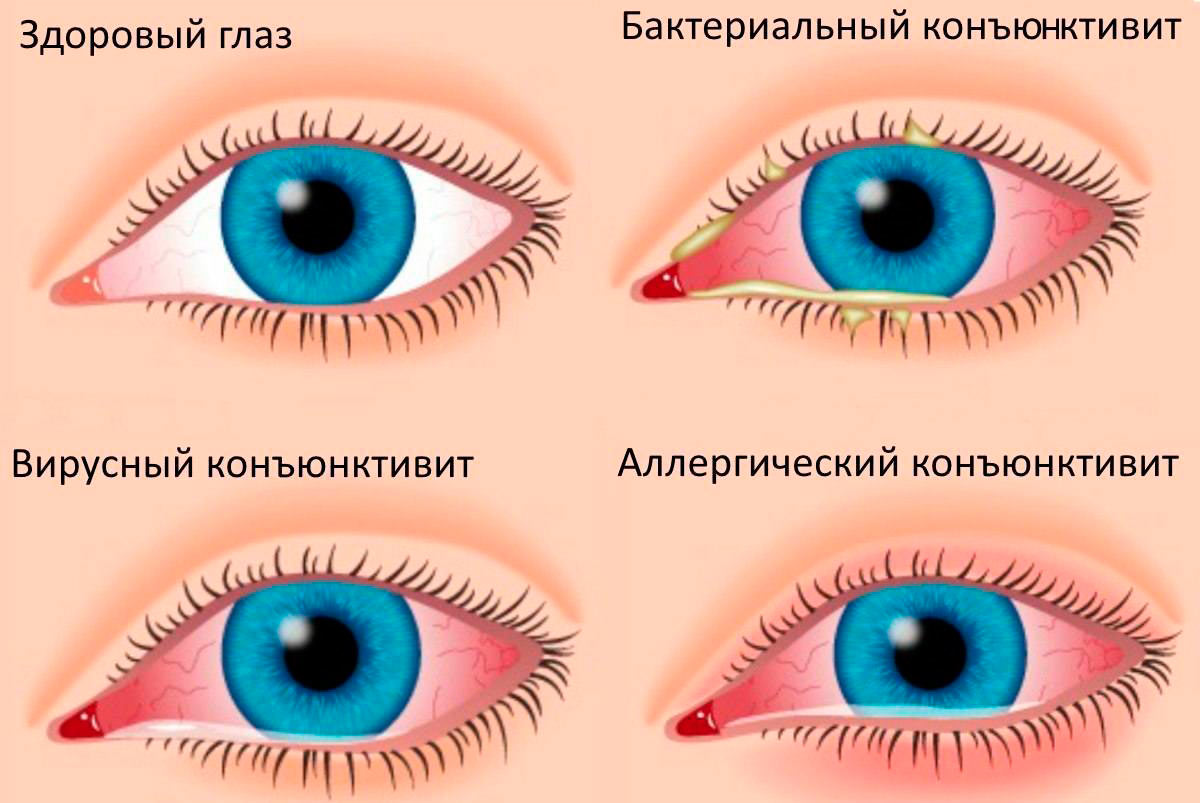
Хламидийный конъюнктивит – это инфекционное поражение слизистой глаз хламидиями, сопровождающееся острым или хроническим воспалением конъюнктивы. Хламидийный конъюнктивит протекает с отеком конъюнктивы и переходных складок, гнойным отделяемым из глаз, слезотечением, резью в глазах, фолликулярными высыпаниями на нижнем веке, околоушной аденопатией, явлениями евстахиита. Диагностика хламидийного конъюнктивита заключается в проведении биомикроскопии, цитологического, культурального, иммуноферментного, иммунофлюоресцентного, ПЦР- исследований для определения хламидий. Лечение хламидийного конъюнктивита проводится с помощью антибиотиков тетрациклинового ряда, макролидов и фторхинолонов до полного клинико-лабораторного выздоровления.
Общие сведения
Хламидийный конъюнктивит (офтальмохламидиоз, хламидиоз глаз) составляет 3-30% от числа конъюнктивитов различной этиологии. Хламидиоз глаз чаще встречается у лиц в возрасте 20-30 лет, при этом женщины заболевают хламидийным конъюнктивитом в 2 – 3 раза чаще, чем мужчины. Хламидийный конъюнктивит возникает, главным образом, на фоне урогенитального хламидиоза (уретрита, кольпита, цервицита), который может протекать в стертой форме и не беспокоить пациента. Поэтому хламидийные инфекции входят в сферу внимания офтальмологии, венерологии, урологии, гинекологии.
Хламидийный конъюнктивит
Причины
Характеристика возбудителя
Хламидийные конъюнктивиты вызываются внутриклеточным микроорганизмом Chlamydia trachomatis, проявляющим свойства бактерий и вирусов. Образуя так называемые L-формы, хламидии способны к длительному паразитированию внутри клеток в неактивном, «спящем» состоянии. При различного рода неблагоприятных условиях (приеме антибиотиков, переохлаждении, ОРВИ, перегревании), в период иммуносупрессии, происходит «пробуждение» (реверсия) хламидий из L-форм и активное размножение с развитием клинической симптоматики.
Разные антигенные серотипы хламидии вызывают различные поражения: так, серотипы A, B, Ba и C приводят к развитию трахомы; серотипы D — K – к возникновению паратрахомы взрослых, эпидемического хламидийного конъюнктивита, урогенитального хламидиоза; серотипы L1-L3 – к развитию пахового лимфогранулематоза.
Пути заражения
В большинстве случаев хламидийный конъюнктивит возникает на фоне хламидиоза мочеполового тракта: по статистике, около 50% пациентов с офтальмохламидиозом имеют также урогенитальную форму инфекции. У взрослых глазной хламидиоз развивается в результате заноса возбудителя в конъюнктивальный мешок с половых органов через загрязненные выделениями предметы гигиены и руки. При этом носитель мочеполового хламидиоза может инфицировать не только свой орган зрения, но и глаза своего здорового партнера. Нередко хламидийный конъюнктивит является следствием орально-генитальных половых контактов с инфицированным партнером.
Известны случаи профессионального заражения хламидийным конъюнктивитом среди акушеров-гинекологов, венерологов, урологов-андрологов, офтальмологов, обследующих больных с различными формами хламидиоза.
Заражение хламидийным конъюнктивитом возможно через воду при посещении публичных бассейнов и бань. Такая форма заболевания получила название «бассейнового» или «банного» конъюнктивита и зачастую может принимать характер эпидемических вспышек.
Хламидийный конъюнктивит у новорожденных может развиваться вследствие внутриутробного (трансплацентарного) заражения или инфицирования глаз во время родов от больной хламидиозом матери. Хламидийная глазная инфекция встречается у 5-10% новорожденных.
Группы риска
Повышенный риск развития хламидийного конъюнктивита имеют:
- сексуально активные мужчины и женщины;
- пациенты с хламидиозом урогенитального тракта; члены семей (включая детей), где есть больные половым или глазным хламидиозом;
- медицинские специалисты;
- лица, посещающие общественные бани, сауны, бассейны;
- дети, рожденные от страдающих хламидиозом матерей.
Классификация
Хламидийное поражение конъюнктивы глаз может протекать в форме:
- Трахомы
- Хламидийного конъюнктивита взрослых (паратрахомы)
- Хламидийного конъюнктивита новорожденных (бленнореи)
- Бассейнового конъюнктивита
- Эпидемического хламидийного конъюнктивита детей
- Хламидийного конъюнктивита при синдроме Рейтера
- Хламидийного конъюнктивита (мейбомита) зоонозной природы.
Кроме этого, в офтальмологии выделяют и другие формы офтальмохламидиоза: хламидийный кератит, хламидийный увеит, хламидийный эписклерит и др.
Симптомы хламидийного конъюнктивита
Клинические проявления хламидийного конъюнктивита развиваются по истечении инкубационного периода (5-14 дней). Как правило, вначале поражается один глаз, двустороннее инфицирование встречается у 30% пациентов. В 65% случаев хламидийный конъюнктивит протекает в форме острой или подострой глазной инфекции, в остальных случаях — в хроническом варианте.
При хроническом течении отмечаются вялотекущие, часто рецидивирующие блефариты или конъюнктивиты с умеренно выраженной симптоматикой: незначительным отеком век и гиперемией ткани конъюнктивы, слизистыми выделениями из глаз.
Острый хламидийный конъюнктивит и обострение хронических форм сопровождается выраженной отечностью и инфильтрацией слизистой глаз и переходных складок, светобоязнью и слезотечением, резью в глазах, обильным отделением склеивающего веки слизисто-гнойного или гнойного секрета из глаз. Патогномонично развитие на стороне поражения безболезненной региональной предушной аденопатии, а также евстахеита, характеризующегося болью и шумом в ухе, снижением слуха.
При визуальном осмотре глаз на конъюнктиве определяются множественные фолликулы, нежные фибринозные пленки, которые, как правило, рассасываются без рубцевания. Острая фаза хламидийного конъюнктивита длится от 2-х недель до 3-х месяцев.
У новорожденных и детей раннего возраста, кроме ярко выраженной глазной симптоматики, нередко развивается хламидийная пневмония, назофарингит, ринит, острый отит, евстахиит. Нередки осложнения в виде стеноза слезно-носовых путей, рубцевания конъюнктивы.
Хламидийный конъюнктивит может сопровождать течение аутоиммунного заболевания — синдрома Рейтера, однако патогенез офтальмохламидиоза при данной патологии до конца не изучен. Поражение глаз при синдроме Рейтера может протекать в форме хламидийного конъюнктивита, кератита, иридоциклита, хориоидита, ретинита.
Диагностика
Диагностическая тактика при подозрении на хламидийный конъюнктивит предусматривает проведение офтальмологического обследования, лабораторных анализов, консультаций смежных специалистов (венеролога, гинеколога, уролога, ревматолога, отоларинголога).
- Офтальмологическая диагностика. Биомикроскопия глаза с использованием щелевой лампы выявляет характерный отек, инфильтрацию и васкуляризацию лимба. Для исключения поражения роговицы проводится инстилляционная флюоресцеиновая проба. С целью оценки состояния сетчатки и увеального тракта используется офтальмоскопия.
- Лабораторная диагностика. Ведущая роль в подтверждении диагноза хламидийного конъюнктивита принадлежит лабораторным исследованиям. Оптимальным является сочетание различных методов выделения хламидий в соскобе с конъюнктивы (цитологического, иммунофлюоресцентного, культурального, ПЦР) и антител в крови (ИФА). При необходимости пациентам назначается обследование на урогенитальный хламидиоз.
Хламидиоз глаз необходимо дифференцировать от бактериального и аденовирусного конъюнктивита.
Лечение хламидийного конъюнктивита
Препаратами этиотропного действия при хламидийном конъюнктивите являются антибиотики: фторхинолоны, макролиды, тетрациклины. Местная терапия включает инстилляции антибактериальных глазных капель (р-р офлоксацина, р-р ципрофлоксацина), мазевые аппликации за веки (тетрациклиновая мазь, эритромициновая мазь), применение противовоспалительных капель (р-р индометацина, р-р дексаметазона).
Системное лечение хламидиоза проводится по схеме терапии ИППП. Критериями излеченности хламидийного конъюнктивита служат: регрессия клинической симптоматики, отрицательные данные лабораторных тестов, проведенных через 2-4 недели после окончания курса лечения и трех последующих анализов, взятых с интервалом в один месяц.
Прогноз и профилактика
Последствия перенесенного хламидийного конъюнктивита могут быть различными. При рациональной терапии заболевание, как правило, завершается полным выздоровлением. Довольно часто хламидийный конъюнктивит приобретает рецидивирующее течение. Исходом рецидивирующих форм офтальмохламидиоза может являться рубцевание конъюнктивы и роговицы глаз, ведущее к снижению зрения.
Профилактика хламидийного конъюнктивита требует своевременного выявления и лечения урогенитального хламидиоза у взрослых (в т. ч. беременных), использования индивидуальных предметов гигиены в семье, защиты глаз очками при плавании в бассейне, использования средств защиты медицинским персоналом.
Источник