Глаукома при ударе головой
Глаукома получила такое название в связи с изменением цвета зрачка при патологии глаз. В период наивысшего развития патологического процесса зрачок становится зеленоватого или бирюзового оттенка, поэтому все заболевания с таким изменением получили название глаукома (в переводе с греческого «глаукома» переводится как бирюза, лазурь, а с немецкого — зеленая вода). На самом деле глаукома это не отдельное заболевание, а целая группа схожих патологических процессов, со схожими проявлениями.
Среди них наиболее характерными являются:
- Изменения внутриглазного давление, которое возникает периодически или присутствует на постоянной основе, процесс носит хронический прогрессирующий характер;
- Постепенные процессы атрофии зрительного нерва;
- Нарушение оттока внутриглазной жидкости;
- Нарушения зрительных функций по определенной схеме;
- Постепенное развитие углубления в области диска зрительного нерва.
Наиболее часто глаукома возникает в старшей возрастной группе, но это не означает, что она не может возникнуть и в молодом возрасте или даже младенчестве. Изредка регистрируются случаи врожденного заболевания. Но все же основную группу занимают люди старше 60 лет.
Причины посттравматической глаукомы
Видов глаукомы очень много, но одна из самых опасных форм этого заболевания — посттравматическая глаукома, в связи с тем, что она в большинстве случаев приводит к инвалидности и полной слепоте.
Очень частая причина этого вида глаукомы — любое механическое или химическое воздействие на глаз — ранение, удар, химический ожог, в результате которых возникают изменения в передней камере глаза и сосудисто-нервном пучке глазного яблока. В связи с повреждением внутренних структур глаза нарушается отток внутриглазной жидкости, возникают препятствия (сращения) в передней камере, которые не дают возможности свободно циркулировать внутриглазной влаге.
Кроме того, причиной может послужить смещение хрусталика глаза или изменение его формы, что ведет к блокировке оттока жидкости. Вследствие травмы может произойти выпячивание хрусталика в переднюю камеру, он набухает и затрудняет передвижение влаги. Глаукомы, вызванные травмой хрусталика, называют факогенными.
Иногда посттравматическая глаукома развивается при разрастании соединительной ткани в передней камере глаза, которая проросла по ходу раневого канала. При глубоком повреждении слоев глаза заживление происходит замещением грубой рубцовой тканью блокирующей радужно-роговичный угол. И еще одна причина, которая может привести к подобной патологии — металлические инородные тела, длительно пребывающие в глазе. В них происходят окислительные процессы, выделяются различные соединения металла, они оседают в перегородках передней камеры глаза и затрудняют отток жидкости.
Следует четко понимать, что именно состояние угла передней камеры играет основную роль в циркуляции влаги внутри глаза, и степень открытия угла оказывает влияние на формирование повышенного внутриглазного давления. Чем меньше открыт радужно-роговичный угол, тем сильнее повышается внутриглазное давление. Почти в 100% случаев именно этот механизм приводит к развитию глаукомы.
Виды посттравматической глаукомы
В настоящий момент имеется много разновидностей классификации заболевания, но по типу возникновения нарушений различают:
- Контузионную посттравматическую глаукому;
- Раневую;
- Ожоговую.
В любом случае, какая бы причина у заболевания ни была, существуют наиболее характерные симптомы:
- Различной степени интенсивности помутнение в роговице;
- Атрофические процессы в радужной оболочке и разной степени деформация зрачка;
- Полное или частичное смещение хрусталика глаза;
- Снижение остроты зрения, которое возникает в различные сроки с момента начала заболевания;
- Застойные явления и изъязвления глазного яблока.
В качестве осложнений могут возникать сопутствующие заболевания — афакия, отслоение сетчатки глаза, кровоизлияния в глазное яблоко.
Контузионной посттравматической глаукоме присуща блокада угла передней камеры, она запирается стекловидным телом или рубцовой тканью (гониосинехии, шварты). Также механическая закупорка может произойти хрусталиком глаза, остатками свернувшейся крови. В этом случае затрудняется отток и повышается внутриглазное давление из-за грыжевого выпячивания стекловидного тела и деформации угла передней камеры.
 При механической травме или проникающем ранении может произойти кровоизлияние в переднюю камеру глаза (гифема) или стекловидное тело (гемофтальм). Однако гифема образуется в первые же часы после получения травмы, а гемофтальм, как правило, формируется постепенно, через значительный промежуток времени (через несколько дней и даже недель) после травмы.
При механической травме или проникающем ранении может произойти кровоизлияние в переднюю камеру глаза (гифема) или стекловидное тело (гемофтальм). Однако гифема образуется в первые же часы после получения травмы, а гемофтальм, как правило, формируется постепенно, через значительный промежуток времени (через несколько дней и даже недель) после травмы.
В случае вывиха хрусталика при травме, вторичная посттравматическая глаукома развивается через несколько лет после получения травмы, когда разрушенные массы хрусталика блокируют отток жидкости из глаза.
После проникающих ранений глаза, следствием которых может быть вытекание водянистой влаги из передней камеры или ранение хрусталика, также происходят изменения внутриглазного давления. Однако в случае вытекания внутриглазной жидкости, давление резко снижается, а вот при ранении хрусталика наблюдается его отек, набухание, что приводит к резкому повышению давления в передней камере и развивается закрытоугольная глаукома.
Если же травма глаза не была вызвана проникающим ранением, но при этом в глазное яблоко попало значительное количество инородных тел, глаукома может развиваться по типу острого глаукоматозного приступа, при котором требуется немедленная офтальмологическая помощь. В противном же случае пострадавший может полностью лишиться зрения.
При химических ожогах наиболее часто возникают временные глаукоматозные состояния. Повышение внутриглазного давления при этом вызвано повреждением сосудов эписклеры (слой соединительной ткани между конъюнктивой и склерой, очень богат кровеносными сосудами), в результате происходит выброс простагландинов, повышающих внутриглазное давление.
И еще одна особенность посттравматической глаукомы — она имеет обратный суточный ритм колебаний внутриглазного давления. Максимальное давление в глазу при этом заболевании наблюдается в вечерние и ночные часы, в то время как в норме максимальное давление в глазу в утреннее время и днем, а по вечерам и ночам оно минимально.
Лечение посттравматической глаукомы
При увеличении внутриглазного давления обязательно требуется проведение гипотензивной терапии, направленной на нормализацию давления и циркуляции влаги. На ранних этапах посттравматической глаукомы рекомендованы тимолол, диакарб и клофелин. В поздние сроки применяют миотические препараты — пилокарпин в виде глазных капель, фосфакол, тосмилен. Фосфакол можно чередовать с пилокарпином или ацеклидином.
 Однако консервативная терапия при посттравматической глаукоме не всегда оказывает положительный эффект и тогда возникает необходимость в хирургической коррекции оттока жидкости. К наименее травматичным операциям относятся криохирургия, лазерная иридэктомия или трабекулопластика.
Однако консервативная терапия при посттравматической глаукоме не всегда оказывает положительный эффект и тогда возникает необходимость в хирургической коррекции оттока жидкости. К наименее травматичным операциям относятся криохирургия, лазерная иридэктомия или трабекулопластика.
Кроме того, могут применяться методы витрэктомии или циклокриокоагуляции. Суть витрэктомии состоит в удалении стекловидного тела, что облегчает движение внутриглазной жидкости. Витрэктомия применяется при отслоении сетчатки глаза, если кровоизлияние в глаз не рассосалось самостоятельно. Также она показана в тех случаях, когда произошел вывих или подвывих хрусталика в стекловидное тело, в этом случае не только производят витрэктомию, но и удаление хрусталика.
Операций, при посттравматической глаукоме, разработано достаточно много, но офтальмолог выбирает наиболее приемлемый метод в каждом случае отдельно. А для профилактики развития этого заболевания рекомендуется своевременно обрабатывать рану в глазу, применять рациональную терапию при контузиях, которая должна быть направлена на снижение болевых ощущений, отечности в области раны и устранение кровоизлияния.
Loading …
Источник
Результаты лечения посттравматической глаукомы. Рекомендации по выбору тактики
Вторичная посттравматическая глаукома была причиной госпитализации у 217 больных с последствиями травмы органа зрения.
Всем больным проводили гипотензивные мероприятия с учетом индивидуальных особенностей течения глаукоматозного процесса. Консервативное лечение с индивидуальным подбором режима закапываний включало применение бета-блокаторов (тимолол малеалат), ингибиторов карбоангидразы (азопт, трусопт), миотиков (пилокарпин), в ряде случаев при открытоугольной глаукоме ксалатана. Данная терапия оказалась эффективной только у 46 пациентов (21,2 % больных), обеспечив нормализацию внутриглазного давления в пределах 17— 24 мм рт. ст. Это были пациенты с ангулярной и рецессионной формой глаукомы (37 глаз).
Для лечения ранних стадий адгезивной формы вторичной посттравматической глаукомы были применены лазерные анатомо-реконструктивные операции, позволяющие устранить сравнительно свежие (до 3 мес) посттравматические сращения в передней камере глаза и в области зрачка при условии отсутствия облитерации передней камеры. Они выполнены нами у 23 больных с наличием сращенного рубца роговицы. Давность травмы у этих больных не превышала 1 года. Длительность существования глаукомы у 70 % больных не превышала 3 мес. У половины больных (48,8 % группы) сохранялась удовлетворительная острота зрения — выше 0,3. Средние цифры ВГД у исследованных больных составили 31,8 ± 2,72 мм рт. ст.
Данные тонографии свидетельствуют о ретенционном характере адгезивной глаукомы у всех больных. Средние значения коэффициента легкости оттока — 0,127 ± 0,0316 мм/мин/мм рт. ст., минутного объема камерной влаги — 2,475 ± 0,795 в мм/мин. Каких-либо послеоперационных осложнений мы не наблюдали.
Непосредственно после операции во всех случаях мы наблюдали нормализацию ВГД, однако при осмотре через 1 мес у 5 больных выявлено повышение ВГД до 28—35 мм рт. ст. Назначение медикаментозной терапии обеспечило нормализацию давления у 4 больных. В отдаленные сроки гипотензивный эффект сохранялся у 17 больных (73 % оперированных). Анализ результатов тонографии показал достоверное увеличение коэффициента легкости оттока после произведенной операции. Через 6 мес после лазерной реконструкции передней камеры средний коэффициент легкости оттока составил 0,243 ± 0,0363 мм/мин/мм рт. ст.
В 154 случаях при неэффективности консервативного и лазерного лечения выполнялись различные оперативные вмешательства.
В ходе операций были отмечены геморрагические осложнения у 47 больных (30,5 % операций). Других осложнений не наблюдали.
Гифема зафиксирована в 36 случаях (23,4%) при следующих операциях: реконструкция передней камеры (29 операций — 70,7 %), иридоциклоретракция (2 случая из 5 операций), круговой гониоспазис (5 случаев из 8 операций). Гифема во всех случаях была эвакуирована в ходе операций. В послеоперационном периоде рецидив ее наблюдался у 12 больных после реконструкции передней камеры.
Острый гемофтальм, который не удалось ликвидировать в ходе операции, отмечен в 6 случаях (3,9 % операций): у 5 больных при выполнении реконструкции передней камеры (12,2 % операций) и у 1 больного при удалении хрусталика с одномоментной витрэктомией и гониоспазисом (12,5 % операций).

Экспульсивная геморрагия отмечена у 5 больных (3,2 % операций), причем в 3 случаях при реконструкции передней камеры (7,3 % данных операций) и в 2 случаях из 7 операций при удалении хрусталика из стекловидного тела с одномоментной витрэктомией по поводу факотопической глаукомы (28,6 % операций).
В послеоперационном периоде выявлены следующие осложнения раннего послеоперационного периода: гифема, постоперационный гемофтальм, экссудативная реакция, ЦХО.
Гифема была отмечена в 24 случаях (15,6 % оперированных) в основном после реконструкции передней камеры (14 больных, т. е. 29,3 % этих операций). Еще у 2 больных послеоперационная гифема отмечена после иридоциклоретрак-ции (1 глаз) и после синусотрабекулэктомии (1 глаз). Кроме того, в 8 случаях после вымывания гифемы по поводу геморрагической глаукомы на 1—4-й день после операции произошел рецидив (28,6 % этих операций).
Постоперационный гемофтальм наблюдался в 4 случаях (2,6 % оперированных): у 1 больного после реконструктивной операции (2,4 % этих операций) и у 3 больных после витрэктомии по поводу факотопической (2 глаза, или 11,1 % операций этой группы) или витреотопической глаукомы (1 глаз, или 6,7 % операций).
В 5 случаях после реконструкции передней камеры (12,2 % этой группы) отмечалась выраженная экссудативная реакция с формированием гониосинехий и последующей частичной облитерацией угла передней камеры, что способствовало повторному повышению ВГД у этих больных.
У 4 больных после реконструкции передней камеры (9,8 % этой группы) через 5—14 дней выявлена отслойка цилиарного тела. После выполнения задней трепанации склеры с выпусканием субхориоидальной жидкости отслойка прилегла, однако спустя 2—4 нед в 2 случаях отмечен ее рецидив с последующим развитием субатрофии глазного яблока на фоне гипотонии.
В целом, несмотря на тяжесть и полиморфизм внутриглазных изменений, результаты хирургического вмешательства следует расценивать как удовлетворительные. Нормализация ВГД в первые дни после операции отмечена у 149 больных (96,8 % оперированных). В сроки до 6 мес удалось проследить 112 пациентов (72,7 % оперированных) из 154. При этом нормальный уровень ВГД сохраняется у 83 больных (74,1 % от числа прослеженных пациентов). Средний уровень ВГД составил 19,4 ±4,17 мм рт. ст. При этом у всех пациентов выявлено достоверное повышение коэффициента легкости оттока, составившего в среднем 0,236 ± 0,0634 мм/мин/мм рт. ст.
Острота зрения после операции не изменилась у 74 больных. У 57 пациентов зрение повысилось до 0,1—0,3 и выше, у 23 — острота зрения снизилась до светоощущения с неправильной проекцией света.
Адекватную оценку динамики полей зрения после операции удалось провести только у 13 больных с ангулярной и рецессионной формами глаукомы. При исследовании через 3 мес выявлено расширение границ поля зрения у 11 пациентов. В остальных случаях при других формах глаукомы травматические изменения оптических сред и радужки исключали репрезентативность подобной оценки. Выраженной динамики электрофизиологических показателей после проведенного лечения нам установить не удалось.
Таким образом, полученные результаты позволяют сделать следующие выводы:
• Несмотря на успехи медикаментозного лечения первичной глаукомы, при посттравматической глаукоме консервативное лечение остается малоэффективным (только у 21,2 % больных). Удовлетворительные результаты удалось получить только у пациентов без грубой травматической патологии (при ангулярной и рецессионной формах).
• Доказана высокая эффективность лазерных анатомо-реконструктивных вмешательств при адгезивной глаукоме (73 % оперированных) при условии адекватной оценки тяжести спаечного процесса для определения показаний к данному виду лечения.
• Доказана актуальность патогенетически ориентированного подхода к лечению посттравматической глаукомы, обеспечивающего нормализацию внутриглазного давления у 74,1 % оперированных (по результатам отдаленных наблюдений) за счет достоверного повышения ретенции камерной влаги.
— Также рекомендуем «Результаты лечения субатрофии глазного яблока и цилиохориоидальной отслойки (ЦХО). Рекомендации по выбору тактики»
Оглавление темы «Лечение травм глаза»:
- Результаты лечения посттравматической афакии. Особенности
- Результаты лечения артифакии после травмы глаза. Рекомендации по выбору тактики
- Результаты лечения внутриглазных инородных тел. Рекомендации по выбору тактики
- Результаты лечения травматической отслойки сетчатки. Рекомендации по выбору тактики
- Результаты лечения посттравматического бельма роговицы. Рекомендации по выбору тактики
- Результаты лечения травматического гемофтальма. Рекомендации по выбору тактики
- Результаты лечения посттравматической глаукомы. Рекомендации по выбору тактики
- Результаты лечения субатрофии глазного яблока и цилиохориоидальной отслойки (ЦХО). Рекомендации по выбору тактики
- Частота травм глаза у детей. Эпидемиология
- Частота травм глаза в результате насилия над ребенком. Особенности
Источник
Глаукома – это повышение давления в глазу, что может привести к повреждению зрительного нерва. Каковы симптомы различных типов глаукомы?
Давайте рассмотрим, как проводится диагностика и каковы методы медикаментозного и хирургического лечения патологии зрительного аппарата.
Что такое глаукома
Услышав слово «глаукома», можно сразу подумать об опухоли. На самом деле, термином глаукома обозначают заболевание глаз, обусловленное увеличением внутриглазного давления связанное с увеличением объема глазной жидкости (водянистая жидкость).
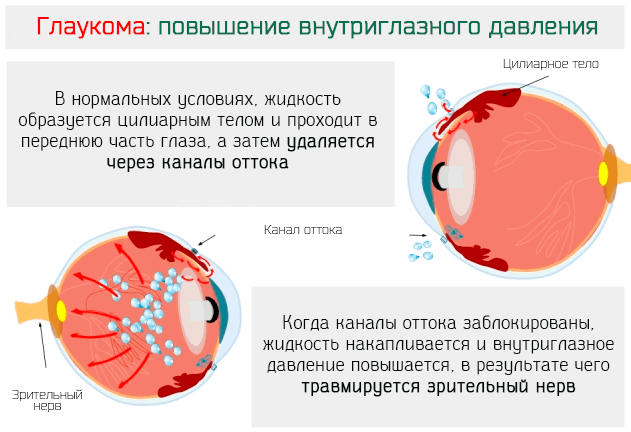
Водянистая жидкость, которая циркулирует в глазах, выделяется из цилиарного тела, что находится позади радужной оболочки. Она проходит к передней части глаза, где её излишек вытекает через клапан оттока на роговице.
Когда каналы для оттока закупориваются, жидкость не может покинуть глаза, она накапливается, а внутриглазное давление увеличивается.
Физиологически внутриглазное давление имеет значение в диапазоне между 10 и 20 мм.рт.ст., если значение выше этого диапазона, то сдавливается зрительный нерв и развивается глаукома.
Это патология дегенеративного тип, то есть, если её не лечить вовремя и должным образом, может привести к травме зрительного нерва, человек потеряет способность видеть должным образом, вплоть до потери зрения.
Типы глаукомы глаз
Глаукома является очень распространенным заболеванием, от неё страдают почти 100 миллионов человек во всем мире, из которых более двух миллион только в России.
Существует несколько типов глаукомы. Представим наиболее распространенные:
- Открытоугольная: представляет наиболее частую форму глаукомы. Характеризуется умеренным повышением внутриглазного давления, вызванного частичной обструкцией путей оттока. По всей видимости, она имеет сильный наследственный компонент и, как правило, поражает лиц в возрасте от 40 до 50 лет. Это очень коварная форма глаукомы, так как часто протекает бессимптомно, и пациент замечает проблемы только тогда, когда зрительный нерв поврежден.
- Закрытоугольная: является второй по распространенности формой глаукомы. Она проявляется острой симптоматикой, когда неожиданно закупоривается канал оттока внутриглазной жидкости. Внутриглазное давление быстро повышается, а пациент жалуется на боль в глазу, сильное воспаление и внезапное падение зрения. Проявляется, как правило, по 50 лет, и риск увеличивается с возрастом, но иногда может проявляться даже у детей и становится причиной детской слепоты.
- Низкого давления: это вариант открытоугольной глаукомы, но с низким давлением. Появляется, примерно, у 10-30% пациентов с первичной глаукомой и, как правило, влияет на оба глаза.
- Пигментная: форма открытоугольной глаукомы, при которой закупорка канала оттока происходит из-за пигментных гранул.
- Врожденная: проявляется, преимущественно, у детей в возрасте от 0 до 2 лет , и вызвана нарушениями формирования структуры глаза, что не позволяет глазной жидкости правильно стекать.
- Вторичная: развивается как следствие других заболеваний глаз, которые приводят к изменениям в путях оттока водянистой влаги. Может иметь острый характер или протекать в хронической форме.
Причины и факторы риска глаукомы
Основной причиной глаукомы является повышение внутриглазного давления, которое определяется дисбалансом между производством водянистой влаги, то есть жидкости, которая находится внутри глаза, и её дренажем.
Почему возникает такое состояние на сегодняшний день точно неизвестно, однако, существуют факторы риска, которые могут предрасполагать человека к появлению глазной гипертензии и, как следствие, глаукомы.
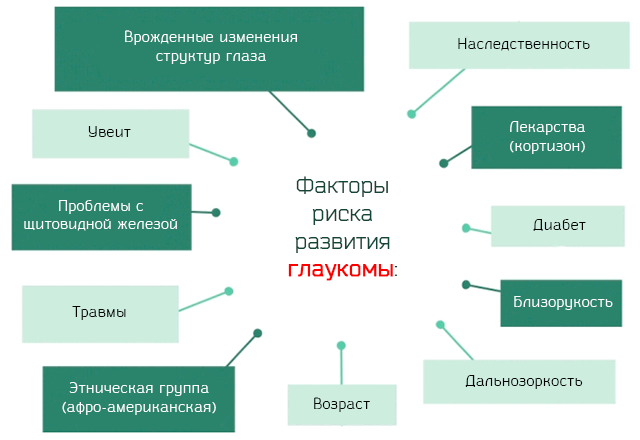
Среди факторов риска мы имеем:
- Возраст: хотя некоторые формы глаукомы проявляются с самого раннего детства, риск развития этой патологии увеличивается с возрастом, достигая максимума в после 60 лет, когда вероятность заболеть глаукомой увеличивается в шесть раз по сравнению с людьми моложе этого возраста.
- Наследственность: наследование патологии – один из самых важных факторов риска. Иными словами, те кто имеет в семье предков, страдающих или страдавших от глаукомы, имеют больше шансов столкнуться с данной патологией.
- Врожденные факторы: некоторые люди имеют врожденные изменения структуры глаз, которые могут предрасполагать к глаукоме. Например, лицам, которые имеют тонкую роговицы (тоньше 500 мкм), имеют повышенный риск развития этого заболевания.
- Лекарства: некоторые категории лекарственных препаратов, в частности, кортикостероиды, то есть лекарства на основе кортизона, используемые как системно, так местно, являются одним из факторов риска увеличения внутриглазного давления.
- Травмы: травматическая глаукома является следствием травмирования глаза, например, это может произойти при занятиях спортом (бокс, теннис, бейсбол) или при ударе головой во время падения или в случае автомобильной аварии.
- Этническое происхождение: по всей видимости, принадлежать к определенной этнической группе увеличивает риск развития глаукомы. В частности, наиболее подвержены глаукоме представители афро-американской группы.
- Проблемы с глазами: дальнозоркость или близорукость могут способствовать развитию глаукомы. Так же глаукома может быть связана с воспалительными заболеваниями глаз, такими как увеит.
- Системные заболевания: те, кто страдает от таких заболеваний, как сахарный диабет или проблемы с щитовидной железой, находится в зоне риска развития глаукомы. Сахарный диабет является одним из наиболее распространенных заболеваний обмена веществ, предрасполагающих к развитию данной патологии, в частности, диабетики часто страдают от диабетической ретинопатии, а это состояние может увеличить риск глаукомы.
Симптомы глаукомы – не всегда ясны
Некоторые формы глаукомы развиваются совершенно бессимптомно и, следовательно, представляют собой серьезную опасность, так как пациент замечает проблему слишком поздно.
Другие формы имеют достаточно явные симптомы, которые включают:
- Мидриаз: расширение зрачка, которое происходит преимущественно в случаях острой глаукомы. Часто сопровождается снижением зрачковых рефлексов. Результат – ухудшение зрения, появление «пятен» вокруг источников света.
- Уменьшение поля зрения: один из важных симптомов глаукомы – снижение периферического зрения, то есть пациент не видит происходящего по бокам.
- Головная боль: ухудшение зрения и повышение внутриглазного давления может привести к появлению очень сильной головной боли, что сопровождается чувством тошноты и иногда рвотой.
- Воспаление и жжение глаз: некоторые формы глаукомы приводят к воспалению и покраснению глаз (глаза могут быть «налитыми кровью»), и пациент жалуется на мучительную боль.
Диагностика глаукомы – сочетание исследований
Диагностика глаукомы проводится врачом-офтальмологом после выполнения офтальмологических исследований.
В частности, для диагностики глаукомы могут быть проведены следующие исследования:
- Измерение внутриглазного давления: это первое исследование, которое выполняется офтальмологом, чтобы оценить показатели внутриглазного давления.
- Офтальмоскопия: выполняется с помощью офтальмоскопа, необходима для оценки наличия повреждения зрительного нерва в точке соединения с глазным яблоком. Во время этого исследования так же можно оценить состояние сетчатки.
- Периметрия: исследование для оценки поля зрения пациента, позволяет выявить проблемы в периферическом зрении.
- Гониоскопия: исследование, которое определяет структуру канала в стока глазной жидкости.
- Томография диска зрительного нерва: это исследование, которое используется для оценки формы зрительного нерва и состояния нервных волокон и нервных клеток. Полезно для обнаружения повреждений зрительного нерва на ранних стадиях.
- Измерение толщины роговицы: также называется пахиметрия роговицы, это исследование служит для оценки толщины роговицы, принимая во внимание, что роговицы с толщиной менее 500 мкм увеличивает риск развития глаукомы.
Лечение глаукомы и снижение глазного давления
Установив диагноз, Вы можете предотвратить дальнейшую потерю зрения. Цель терапии, в первую очередь, состоит в том, чтобы остановить прогрессирование глаукомы и снизить внутриглазное давление.
Лекарства от глаукомы
В настоящее время используются следующие препараты:
- Бета-блокаторы: основные препараты для лечения глаукомы, особенно открытоугольной. Они снижают производство водянистой влаги и, соответственно, снижают внутриглазное давление. Могут быть приняты в устной форме или в форме глазных капель, рекомендуется второй вариант (например, бетаксолол и метопролол).
- Аналоги простагландинов: используются в том случае, если пациенту нельзя принимать бета-блокаторы. Они способствуют оттоку жидкости и, следовательно, понижают внутриглазное давление. Однако, могут привести к гиперпигментации радужки, когда их принимают в виде глазных капель. Примерами таких лекарств являются латанопрост и травопрост.
- Ингибиторы ангидразы углерода используются в качестве альтернативы бета-блокаторам. Они так же подавляют образование внутриглазной жидкости. Принимают в виде глазных капель (ацетазоламид и дорзоламид).
- Симпатомиметики: эти препараты имитируют активность катехоламинов, таких как адреналин, с целью снизить внутриглазное давление. Применяются в виде глазных капель и могут быть альтернативой бета-блокаторам. Примерами являются пилокарпин и бримодинин.
Хирургическое вмешательство
Возможным средством лечения глаукомы является использование лазерной хирургии, чей тип зависит от типа глаукомы.
В частности:
- Для открытоугольной глаукомы: используется тип процедура, который называется трабекулопластика, с использованием аргонового лазера. Терапия имеет целью расширить пути оттока глазной жидкости.
- Для закрытоугольной глаукомы: используется процедура, называемая иридектомия, с помощью YAG-лазера, который позволяет делать микро-разрезы, по которым происходит циркуляция внутриглазной жидкости. Этот тип лазерной терапии можно использовать для профилактики глаукомы у лиц, которые имеют изменения внутриглазного давления.
Природные средства – профилактика глаукомы
Природные «методы лечения глаукомы» являются, скорее, мерами профилактики, и основываются на использовании диеты, специй, лекарственных растений.
- Диета: тем, кто страдает от глаукомы, следует избегать некоторых продуктов, в том числе кофе, пиво и чай, так как они содержат вещества, такие как кофеин и теин, которые вызывают сужение сосудов и, следовательно, препятствует оттоку внутриглазной жидкости. Кроме того, не следует принимать много жидкостей, таких как молоко, соки и воды, так как по мере увеличения количества жидкости в организме растет и давление в глазах.
- Специи, такие как паприка, могут быть использованы для улучшения оттока жидкости в глазу. Ибо содержит капсаицин, который является сосудорасширяющим веществом: увеличивает кровоснабжение глаз, расширяет сосуды и способствует оттоку жидкости.
- Растения: фенхель, очанка, чайное дерево могут быть использованы в случае глаукомы.
- Витамины: вы можете также использовать добавки витаминов, особенно витамина C и витамины группы B, так как они наиболее полезны для снижения внутриглазного давления.
Источник


