Глаукома и заболевания сердечно сосудистой системы
Собянин Н.А., Агафонова Т.Ю.
Актуальность. Сосудистые нарушения, которые могут способствовать развитию глаукомной нейрооптикопатии (ГОН), изучаются на протяжении более чем 150 лет. H.A. Quigley (2005) обнаружил, что у пациентов старшего возраста артериальная гипертензия являлась значимым фактором риска первичной открытоугольной глаукомы (ПОУГ). С другой стороны, применение некоторых местных гипотензивных препаратов при лечении ПОУГ может влиять на основные показатели центральной гемодинамики, способствуя тем самым развитию артериальной гипотонии и прогрессированию ГОН. К сосудистым факторам риска ПОУГ относился и атеросклероз, однако сравнительно недавно в литературе появились данные, опровергающие данное утверждение. В исследовании, проведенном группой исследователей во главе c H.J. Kaiser (1993), было обнаружено преобладание «немой» ишемии миокарда у пациентов с ПОУГ. B.E. Klein и соавторы (1994) обнаружили, что частота встречаемости ПОУГ была заметно выше у пациентов с сахарным диабетом 2 типа, при этом, по данным Voogd S. и соавторов (2006), сахарный диабет не являлся фактором риска развития ПОУГ. Коморбидная патология предъявляет требования к медикаментозной терапии глаукомы: сочетание сердечно-сосудистой патологии и глаукомы с применением антагонистов кальция способствует нейропротекции (Егоров Е.А., 2013).
Целью исследования явилась оценка частоты встречаемости сочетанной сердечно-сосудистой патологии у больных ПОУГ и адекватности медикаментозной терапии изучаемой коморбидной патологии.
Материал и методы. Обследовано 90 пациентов с ПОУГ в сочетании с гипертонической болезнью в возрасте от 47 до 92 лет (средний возраст 74,1 года), из них 43 мужчины (46,7 %), состоящих на диспансерном учете в глаукомном кабинете городской поликлиники № 2 г. Перми. Пациентам проводилось клиническое интервью для выявления сочетанной коморбидной сосудистой патологии (гипертонической болезни, мозгового инсульта и клинических форм ИБС: постинфарктного кардиосклероза и стенокардии напряжения) и получаемой по поводу нее медикаментозной терапии, у больных также определялись острота зрения, ВГД, поля зрения и осматривалось глазное дно. Данные представлены в виде М±m2.
Результаты и обсуждение. По результатам клинического интервью пациенты были разделены на 2 группы: 1 – пациенты с одной нозологической формой сосудистой патологии (гипертоническая болезнь), 41 чел. (из них 22 мужчины, 54 %); 2 – пациенты с сочетанием 2-4 нозологических форм сосудистой патологии (49 чел., 21 мужчина, 43 %), группы сопоставимы по полу. Возраст пациентов 1-й группы составил 70,0±1,25 лет, 2-й группы – 77,6±1,4, р<0,05. Клинические формы ИБС были представлены стенокардией напряжения II функционального класса (ф.кл.) в 47 % случаев, III ф.кл. – в 35 %, инфарктом миокарда (ИМ) – в 25 %, мозговым инсультом – в 22 %, причем сочетание 2 нозологических форм было выявлено у 76 % пациентов, 3 – у 20 % пациентов, 4 – у 4 % пациентов. Длительность заболевания ПОУГ была больше у пациентов 2-й группы (1-й группа: 18,1±1,5 лет, 2-й группа: 23,3±2,3 лет, р<0,05), что объяснимо их более старшим возрастом. Острота зрения в 1-й группе составила 0,29±0,4, во 2-й – 0,24±0,3, разница недостоверна. ВГД в 1-й группе составило 21,2±0,4мм рт. ст., во второй 20,7±0,4мм рт. ст., р<0,05. В 1-й и 2-й группах соответственно наблюдались следующие стадии глаукомы: I – 44 % и 25 % (р<0,05), II – 27 % и 29 %, III – 15 % и 27 %, IV – 15 % и 16 %. Обнаружена корреляция остроты зрения и наличия ИБС (r=-0,27) у обследованных в целом, а также длительности анамнеза ИБС (r=-0,32) и функционального класса стабильной стенокардии (r=-0,29) во 2-й группе, р<0,05. Сахарный диабет 2 типа зарегистрирован у 15 % пациентов 1-й группы и 18 % 2-й группы, следовательно, он не оказывал влияние на статистическую разницу в характеристиках обследованных лиц. В 1-й группе 17 % пациентов перенесли хирургическое лечение ПОУГ, во 2-й – 18 %. При анализе объема терапии, получаемой по поводу сердечно-сосудистой патологии выявлено, что монотерапия встречалась только в 1-й группе (ингибиторы АПФ) в 24 % случаев, в этой же группе в большинстве случаев наблюдалось сочетание 2-3 пероральных гипотензивных препаратов. Во 2-й группе объем терапии составлял от 2 до 5 гипотензивных и антиангинальных препаратов (двухкомпонентную терапию получал 41 % пациентов, пятикомпонентную – 2 %), причем антагонисты кальция назначались соответственно в 7 % и 14 % случаях.
Заключение
Таким образом, у пациентов с ПОУГ и коморбидной сосудистой патологией более чем в половине случаев (54 %) наблюдается сочетание 2-4 нозологических форм сердечно-сосудистых заболеваний. Данная закономерность ярче проявляется с увеличением возраста наблюдаемых, что закономерно, учитывая прогрессирование атеросклеротических изменений и появление клинически ассоциированных состояний. В итоге пациентам назначается все более «агрессивная» терапия коморбидной патологии, что, вероятно, и объясняет более низкие уровни ВГД, сохранность зрительных функций и умеренные темпы стадийного прогрессирования, несмотря на достоверно более длительный анамнез ПОУГ. Возможно, некоторую роль играет и выбор лекарственных препаратов для лечения сочетанной сердечно-сосудистой патологии: антагонисты кальция, обладающие нейропротекторным, сочетанным антигипертезивным и антиангинальным эффектом, назначаются в данном случае в 2 раза чаще, нежели у пациентов, имеющих единственное коморбидное сердечно-сосудистое заболевание – гипертоническую болезнь.
Источник
1. Шальнова С.А., Конради А.О., Карпов Ю.А., Концевая А.В., Деев А.Д., Капустина А.В., Худяков М.Б., Шляхто Е.В., Бойцов С.А. Анализ смертности от сердечно-сосудистых заболеваний в 12 регионах Российской федерации, участвующих в исследовании «Эпидемиология сердечно-сосудистых заболеваний в различных регионах России». Российский кардиологический журнал 2012; 5(97): 6-11
2. Беленков Ю.Н., Оганов Р.Г. Кардиология. Национальное руководство. Москва: Гэотар-Медиа; 2012. 848 с
3. Егоров Е.А., Астахов Ю.С., Щуко А.Г. Национальное руководство (путеводитель) по глаукоме для поликлинических врачей. Москва, Столичный бизнес, 2008; 136 c
4. Saxena R., Prakash J., Gupta S. Pharmacotherapy of glaucoma. Indian Journal of Pharmacology 2002; 34: 71-85.
5. Nieminen T., Lehtimki T., Mäenpää J., Ropo A., Uusitalo H., Kähönen M. Ophthalmic timolol: plasma concentration and systemic cardiopulmonary effects. Scand J Clin Lab Invest 2007; 67(2): 237-245.
6. Goldberg I., Moloney G., McCluskey P. Topical ophthalmic medications: what potential for systemic side effects and interactions with other medications. Med J Aust 2008; 189(7): 406-407.
7. Клиническая фармакология по Гудману и Гилману / Под ред. А.Г. Гилмана. М.: Практика; 2006. 2850 с.
8. Zimmerman F.H., Cameron A., Fisher L.D., Ng G. Myocardial infarction in young adults: angiographic characterization, risk factors and prognosis (Coronary Artery Surgery Study Registry). J Am Coll Cardiol 1995; 26(3): 654-661.
9. Müskens R.P., Wolfs R.C., Witteman J.C., Hofman A., de Jong P.T., Stricker B.H., Jansonius N.M. Topical beta-blockers and mortality. Ophthalmology 2008; 115(11): 2037-2043.
10. Ergin A., Ornek K., Giillii R., Bulcun E., Ekici M., Ekici A. Effects of timolol and latanoprost on respiratory and cardiovascular status in elderly patients with glaucoma. J Ocul Pharmacol Ther 2009; 25(5): 463-466.
11. Waldock A., Snape J., Graham C.M. Effects of glaucoma medications on the cardiorespiratory and intraocular pressure status of newly diagnosed glaucoma patients. Br J Ophthalmol 2000; 84(7): 710-713.
12. Stewart W.C., Stewart J.A., Jackson A.L. Cardiovascular effects of timolol maleate, brimonidine or brimonidine/timolol male-ate in concomitant therapy. Acta Ophthalmol Scand 2002; 80(3): 277-281.
13. Krasińska B., Karolczak-Kulesza M., Krasiński Z., Pawlaczyk-Gabriel K., Lopatka P., Głuszek J., Tykarski A. Effects of the time of antihypertensive drugs administration on the stage of primary open-angle glaucoma in patients with arterial hypertension. Blood Press 2012; 21(4): 240-248.
14. Grunwald J.E., DuPont J., Dreyer E.B. Effect of chronic nitrate treatment on retinal vessel caliber in open-angle glaucoma. Am J Ophthalmol 1997; 123(6): 753-758.
15. Wizemann A.J., Wizemann V. Organic nitrate therapy in glaucoma. Am J Ophthalmol 1980; 90(1): 106-109.
16. Marcus M.W., Müskens R.P., Ramdas W.D., Wolfs R.C., de Jong P.T., Vingerling J.R., Hofman A., Stricker B.H., Jansonius N.M. Antithrombotic medication and incident open-angle glaucoma. Invest Ophthalmol Vis Sci 2012; 53(7): 3801-3805.
17. Кукес В.Г., Грачев С.В., Сычев Д.А., Раменская Г.В. Метаболизм лекарственных средств: научные основы персонализированной медицины. М.: ГЭОТАР-Медиа; 2008; 304 с.
18. Курышева Н.И., Брежнев А.Ю., Капкова С.Г. Распространенность псевдоэксфолиативной глаукомы в Центральном и Центрально-Черноземном регионах России. Глаукома 2008; 3: 11-15
19. Авдеев Р.В., Александров А.С., Басинский А.С., Блюм Е.А., Брежнев А.Ю., Волков Е.Н. и др. Клинико-эпидемиологическое исследование факторов риска развития и прогрессирования глаукомы. Российский офтальмологический журнал 2013; 6(3): 4-11
20. Egorov E., Ropo A., Erichev V., Astakhov Y., Alekseev V., Takhchidi K., et al. Adjunctive use of tafluprost with timolol provides additive effects for reduction of intraocular pressure in patients with glaucoma. Eur J Ophthalmol 2009; 19(2): 214-222
Источник
Содержание
- Внутриглазное давление
- Формы глаукомы
- Жалобы
- Диагностика
- Лечение
- Cтоимость приема
- Для взрослых
- Для детей
- Врачи занимающиеся лечением
- Записаться на прием
Термин «глаукома» используется для обозначения группы заболеваний, для которых характерны поражение (нейропатия) зрительного нерва и изменение (выпадение) полей зрения, обычно сочетающиеся с повышенным внутриглазным давлением. Поражение зрительного нерва приводит к необратимой потере зрения, поэтому очень важны ранняя диагностика и своевременное лечение глаукомы.
Глаукома — одна из ведущих причин слепоты. Поздняя диагностика является основной причиной слепоты при глаукоме.
Внутриглазное давление
Основной фактор риска глаукомы — это повышение внутриглазного давления. В норме внутриглазное давление составляет 11—21 мм рт. ст., в среднем — 15,5 мм рт. ст. По-видимому, риск слепоты прямо пропорционален степени и длительности повышения внутриглазного давления. Однако до 20% больных с характерными изменениями зрительного нерва и полей зрения имеют нормальное внутриглазное давление. По-видимому, повреждению зрительного нерва у этих больных способствуют другие факторы, например спазм сосудов.
На уровень внутриглазного давления влияет множество факторов. Внутриглазное давление меняется в течение суток и часто бывает выше по утрам. Эти колебания внутриглазного давления зависят от индивидуальных суточных ритмов и могут сильно отличаться у разных людей. Внутриглазное давление слегка повышается, когда человек лежит на спине.
При артериальной гипертонии внутриглазное давление повышается лишь незначительно, однако его можно снизить, назначив гипотензивные средства, например бета-адреноблокаторы и антагонисты кальция. Относительно действия кофеина, курения и физических упражнений на внутриглазное давление единого мнения нет. Существует также небольшая группа лиц с повышенной чувствительностью к глюкокортикоидам. У них внутриглазное давление может значительно повыситься в ответ на системное или местное (в составе глазных капель) применение глюкокортикоидов. Изредка такую реакцию вызывает и нанесение кремов или мазей, содержащих глюкокортикоиды, на кожу вокруг глаз.
Другие факторы риска
На сегодняшний день очевидна роль наследственности в развитии многих видов глаукомы, и любой человек с глаукомой у ближайших родственников (родителей, братьев и сестер) должен быть отнесен к группе риска, особенно после 40 лет. Кроме того, риск глаукомы повышается при сахарном диабете, близорукости высокой степени, артериальной гипертонии, сердечно-сосудистых заболеваниях.
Жалобы
Ранняя и умеренная первичная открытоугольная глаукома часто протекает бессимптомно. Только при выраженном поражении зрительного нерва больные иногда отмечают нечеткость или затуманивание зрения. В редких случаях они замечают потерю периферического зрения; чтобы обнаружить дефект поля зрения, обычно необходимо закрыть лучше видящий глаз. Больные с перемежающейся закрытоугольной глаукомой могут жаловаться на боль в глазу или радужные круги вокруг источников света. Кроме того, приступ закрытоугольной глаукомы может сопровождаться тошнотой и рвотой.
Поскольку некоторые симптомы могут быть слабо выраженными, отсутствовать или маскироваться общими симптомами, важен тщательный офтальмологический осмотр.
Диагностика
1. Измерение внутриглазного давления. Внутриглазное давление измеряется путем определения силы, необходимой для вдавления роговицы. Чаще всего его измеряют бесконтактным воздушно-струйным тонометром. К достоинствам данного метода относятся отсутствие необходимости в анестезии и малая вероятность переноса инфекции, поскольку роговицы касается лишь струя воздуха.
2. Исследование полей зрения. Чтобы выявить сужение полей зрения, необходимо специальное оборудование. Офтальмологи часто применяют автоматизированные периметры, при использовании которых больному предъявляют источники света с регулируемой яркостью в стандартно заданных позициях полей зрения.
3. Изменения диска зрительного нерва. Диск зрительного нерва можно разглядеть с помощью прямого офтальмоскопа, даже без расширения зрачка.
Формы глаукомы
Первичная (хроническая) открытоугольная глаукома — наиболее распространенная форма глаукомы. Вначале заболевание течет бессимптомно, лишь в далеко зашедшей стадии можно выявить выпадение полей зрения. Лечение начинают с лекарственных средств для местного применения (глазных капель), затем, в зависимости от общего состояния больного и побочного действия препаратов, могут понадобиться назначение лекарственных средств внутрь, лазерная хирургия или фистулизирующая операция.
Закрытоугольная глаукома обычно развивается при дальнозоркости. Без лечения острый приступ глаукомы может привести к слепоте вследствие серьезного повреждения зрительного нерва. Первоочередная задача лечения — как можно быстрее снизить внутриглазное давление, в этой ситуации требуется немедленно обратиться за услугой офтальмолога в Москве
Лечение
При всем многообразии глаукомы известно лишь несколько способов снижения внутриглазного давления. Их применяют последовательно по мере усугубления заболевания.
Начинают с использования глазных капель, снижающих внутриглазное давление. Эти препараты подавляют выработку или увеличивают отток водянистой влаги. Иногда используют комбинацию нескольких препаратов. Часто назначаемые бета-адреноблокаторы могут оказывать побочное действие на сердечно-сосудистую систему и бронхи.
Когда лекарственные препараты перестают снижать внутриглазное давление, прибегают к трабекулопластике с помощью аргонового лазера. Вмешательство проводят амбулаторно. В первый раз оно дает эффект почти у 80% больных. К сожалению, через 5 лет примерно у половины успешно леченных больных внутриглазное давление опять повышается.
Операции, создающие пути оттока водянистой влаги из передней камеры глаза под конъюнктиву, эффективно снижают внутриглазное давление. Операция бывает успешной в 85—90% случаев, но иногда вызывает тяжелые осложнения, в том числе формирование катаракты. Хирургическое лечение позволяет снизить дозу лекарственных средств или отменить их. Кроме того, эффективность такого лечения не зависит от того, насколько добросовестно больной выполняет предписания врача. Хирургическое лечение чаще всего проводится при безуспешности медикаментозного и лазерного лечения.
Источник

Глаукома – одно из наиболее тяжелых глазных заболеваний, характеризующееся быстрым прогрессированием и приводящее к необратимой слепоте. Глаукома включает не одно, а группу различных поражений зрительного органа, при которых отмечается постоянное или периодическое повышение внутриглазного давления (ВГД), снижение остроты зрения и атрофия нерва (оптическая нейропатия).
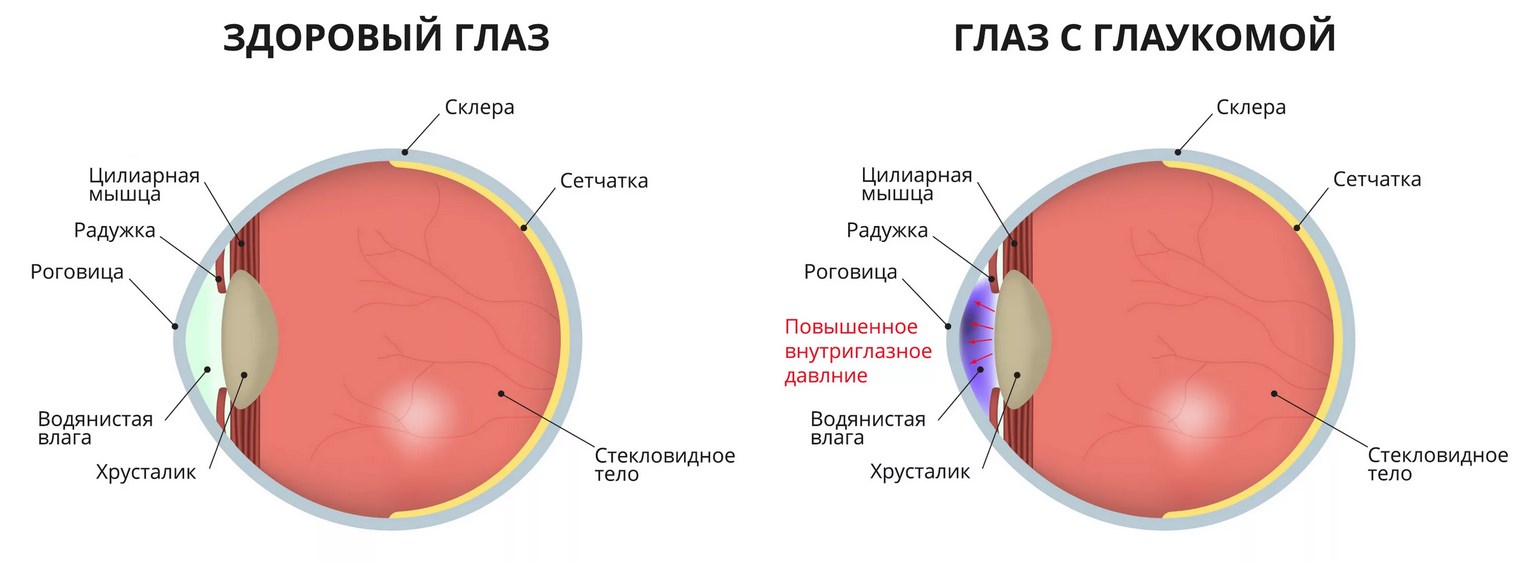
Патологический процесс начинается с ухудшения бокового (периферического) зрения. При дальнейшем повышении ВГД и отсутствии лечения происходит отмирание зрительного нерва, что приводит к резкому снижению или полной утрате зрения.
Довольно часто диагностика глаукомы проводится уже при значительном ухудшении зрения или после его утраты. Связано это с тем, что, как правило, заболевание на ранних этапах никак себя не проявляет.
Иногда при глаукоме возникают острые боли в глазу, однако такие признаки не относятся к специфическим симптомам глаукомы и могут возникать при других офтальмологических заболеваниях.
Основные причины заболевания
Внутриглазное давление является основным аспектом оценки здоровья пациентов, которые находятся в группе риска глаукомы. В норме давление в глазу составляет 18-24 мм рт. ст. за счет баланса формирования внутриглазной жидкости и ее оттока. При глаукоме данный процесс нарушается, в результате образовывающаяся жидкость накапливается, вследствие чего ВГД повышается.
Повышенное давление негативно влияет на зрительный нерв, ухудшается его кровоснабжение, спустя некоторое время нерв отмирает.
Вначале патологические изменения отражаются на боковом зрении, которое начинает резко снижаться. Со временем ухудшается острота зрительной функции и развивается необратимая слепота.
Только раннее диагностирование заболевания позволяет провести эффективное лечение и предотвратить развитие слепоты.
Факторы риска развития глаукомы
Чаще глаукому диагностируют при наличии следующих неблагоприятных факторов:
- пожилой возраст (после 70-ти);
- дальнозоркость;
- периодически повышающееся ВГД;
- низкое артериальное давление;
- сахарный диабет;
- дисфункции гормональной и нервной систем;
- заболевания сердечно-сосудистой системы;
- повреждения глаз;
- хирургическое вмешательство и перенесенные в прошлом воспалительные процессы;
- наличие глаукомы у родственников;
- длительный прием гормональных препаратов.
Согласно данным ВОЗ глаукома является ведущей патологией зрительного аппарата, приводящая к потере зрительной функции. Более 14% людей во всем мире, страдающие слепотой, утратили зрение вследствие глаукомы.
Клинические признаки глаукомы
Поражение зрительного органа может проявиться одним или несколькими симптомами. Важно вовремя обратиться к офтальмологу для осмотра и проведения комплексной диагностики.
Признаки глаукомы:
- периодически возникающее чувство рези, болезненности и тяжести в области пораженного глаза;
- уменьшение поля зрения;
- туман перед глазами;
- цветные пятна и круги при взгляде на источник яркого света;
- снижение зрения в сумерках (вечером и ночью);
- влажность глаз;
- периодически возникающая легкая болезненность;
- гиперемия глазного яблока.
Формы заболевания
Различают две основных формы глаукомы, имеющие свои особенности:
- Открытоугольная – встречается в 90% случаев и характеризуется открытым (широким) радужно-роговичным углом, но с расстройством его функционирования, может происходить повышение давления. При открытоугольной форме симптоматические признаки никак не проявляются, поэтому уменьшение радиуса поля зрения происходит незаметно, может длится до двух-трех лет. Реже пациенты жалуются на туманную пелену перед глазами или цветные пятна, возникающие при взгляде на яркий источник света. Человек может случайно обнаружить, что один глаз видит только частично. Иногда появляются признаки усталости при напряженной зрительной работе.
- Закрытоугольная – встречается редко, преимущественно у людей, страдающих дальнозоркостью после 35-ти лет. Отмечается резкое повышение ВГД, что приводит к развитию характерных симптомов: острая боль в пораженном глазу, мигрень, гиперемия глазного яблока, отечность, снижение зрения, вплоть до полной его утраты, зрачок расширяется и не реагирует на свет. Иногда возникает оптический феномен – при взгляде на источник света пациент видит вокруг ореол (светящееся кольцо).
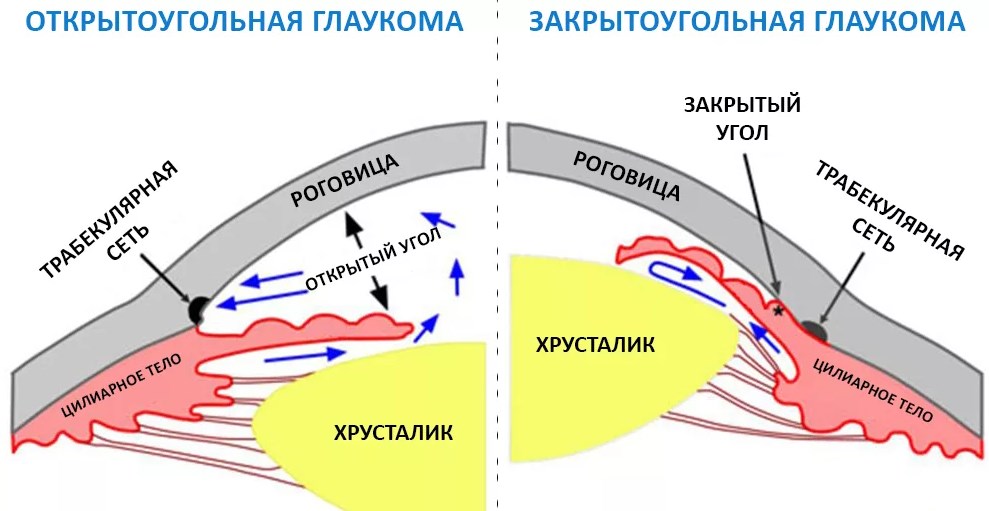
Закрытоугольная форма, как правило, протекает остро. Острые приступы могут стать причиной резкой потери зрения.
Методы диагностики
Для раннего выявления патологических процессов проводится измерение ВГД, с помощью специальных приборов исследуют глазное дно и диск зрительного нерва, проводится исследование поля зрения для выявления дефектов центрального и периферического зрения.
Для диагностики глаукомы назначается комплексное обследование, включающее рефрактометрию, автоматизированную периметрию, тонометрию, УЗИ, оценка глубины передней камеры, определение толщины и диаметра хрусталика, гониоскопию (изучение угла между роговицей и радужной оболочкой), определение толщины роговицы.
Лечение
Полностью избавиться от глаукомы на сегодняшний день не представляется возможным, но при корректном и своевременном лечении удается замедлить прогрессирование болезни. Выбор метода терапии напрямую зависит от тяжести патологических изменений, присутствующих симптомов, формы глаукомы и заключается в применении медикаментозных средств, хирургического вмешательства или лазерной терапии.
Основной задачей проводимого лечения является снижение внутриглазного давления, нормализация кровоснабжения зрительного нерва, улучшение метаболических процессов в тканевых структурах глазного яблока.
Консервативное (медикаментозное) лечение включает применение глазных капель с разными эффектами:
- средства для улучшения оттока жидкости внутри глаза;
- лекарства, угнетающие выработку внутриглазной жидкости;
- комбинированные препараты.
При острой закрытоугольной форме проводятся экстренные мероприятия, направленные на снижение внутриглазного давления. В дальнейшем для нормализации оттока жидкости проводится корректирующая иридоэктомия (частичное удаление радужной оболочки).
Пройдите полное обследование зрения
в глазной клинике «Леге Артис»
Пора исправить зрение!
Запись на прием по телефону:
Прогноз и профилактика
Очень важно начать лечение болезни на ранних стадиях, когда патологические изменения, происходящие в структурах зрительного аппарата, можно скорректировать и достичь максимально положительных результатов.
При самопроизвольном течении глаукомы, отсутствии адекватной терапии прогноз заболевания неблагоприятный, в скором времени это приводит к частичной или полной слепоте.
Профилактика глаукомы заключается в ранней диагностике, для этого необходимо регулярно посещать офтальмолога людям в возрасте после 40-ка лет, а также тем, кто находится в зоне риска. При наличии глаукомы пациент проходит осмотр у офтальмолога раз в 6 месяцев и получает рекомендации по лечению.
Источник


