Гипоксия сетчатки глаза у новорожденных
Патоморфология гипоксии новорожденного. Нарушение зрительного анализатора
Изменения мозга в острый и отдаленный периоды кислородного голодания различны. Если ребенок погибает от асфиксии в первые дни жизни, при макроскопическом исследовании обнаруживают отек мозга, расширение сосудов, переполнение их кровью. Микроскопически — периваскулярный и перицеллюлярный отек, микрогеморрагии. Отек и тканевая гипоксия вызывают различные изменения в тканях мозга: исчезновение нейронов, глиоз, набухание и размягчение тела нервной клетки и ее отростков, растворение нисслевской субстанции. Поэтому в мозге детей, перенесших асфиксию и умерших в более позднем возрасте, обнаруживают дистрофические изменения, вызванные циркуляторными расстройствами: очаговый глиоз, кистозные полости, обызвествление ганглиозных клеток, нарушение процессов миелинизации.
В. A. Benker, J. С. Zarroshe (1962) полагают, что для гипоксии, наиболее характерны размягчение перивентрикулярного белого» вещества и диффузная потеря клеток. Нарушение целостности corona radiata является причиной дефекта полей зрения.
Неврологические проявления у новорожденных зависят от степени тяжести и длительности кислородного голодания при рождении, наличия или отсутствия внутриутробной гипоксии, а также от особенностей формирования нервной системы во внутриутробный период.
Неврологические симптомы у детей, родившихся в асфиксии, условно можно подразделить на две группы. К первой относят локальные признаки, связанные со структурными нарушениями мозга. У новорожденных наиболее четко выявляются неврологические изменения, обусловленные поражением стволовых образований, поскольку к моменту рождения они являются наиболее зрелыми. Другую группу симптомов составляют неспецифические общемозговые нарушения, связанные с расстройством гемо- и ликвородинамики.
Нарушение функции черепномозговых нервов. Поражение черепномозговых нервов у детей, родившихся в асфиксии, наблюдается довольно часто. Оно может быть следствием отека мозга, локальной ишемии, повреждения ядер и нервных стволов.
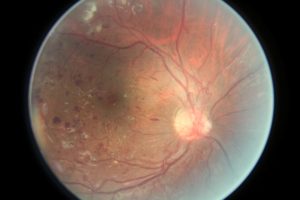
Нарушение зрительного анализатора возникает в результате кровоизлияний в сетчатую оболочку глаза, которые можно обнаружить при офтальмоскопическом обследовании уже в родильном доме. Кровоизлияния, чаще мелкоточечные, располагаются по ходу артериол, реже они бывают крупными и имеют вид полос или пятен. Иногда наблюдаются геморрагии в зрительный нерв. Рассасываются кровоизлияния к концу первой недели жизни, иногда наблюдаются повторные эпизоды на 7—9-й день.
Ретинальные кровоизлияния могут быть причиной снижения зрения, косоглазия, нистагма, дегенеративных изменений в сетчатке.
Глазодвигательные нарушения наблюдаются у 37% детей, родившихся в асфиксии. Они проявляются преимущественно сходящимся косоглазием. Это связано с анатомической локализацией отводящего нерва, который на большом протяжении проходит на основании мозга и чаще травмируется. Реже наблюдается расходящееся косоглазие вследствие поражения глазодвигательного нерва. Косоглазие может быть легким, преходящим, обусловленным общемозговыми нарушениями.
Грубое, постоянно выраженное косоглазие в сочетании с другими неврологическими симптомами свидетельствует о тяжелом поражении нервной системы.
Наряду с косоглазием иногда отмечается смещение глазных яблок вниз (симптом Грефе). Между верхним веком и радужной оболочкой видна широкая полоса склеры. Симптом Грефе указывает на повышение внутричерепного давления.
Анизокория бывает преходящей в результате отека мозга. Постоянная анизокория наблюдается при поражении глазодвигательного нерва, его вегетативных ядер, цилиоспинального центра и связанных с ним симпатических волокон.
Вялая реакция зрачков на свет или ее резкое угнетение в сочетании с миозом или мидриазом бывает при тяжелом поражении мозга с утратой сознания и нарушением жизненно важных функций организма.
Птоз как изолированный признак при асфиксии наблюдается редко. Он входит в симптомокомплекс поражения глазодвигательного нерва или его ядра. В меньшей степени он выражен при синдроме Клода Бернара-Горнера. У новорожденных птоз значительно чаще связан с врожденной аплазией ядер глазодвигательного нерва.
Нистагм у детей, родившихся в асфиксии, может быть горизонтальным, вертикальным и ротаторным. Непостоянный, мелкоразмашистый горизонтальный нистагм, выявляющийся при крайних отведениях глазных яблок, наблюдается при легких степенях асфиксии и прогностически благоприятен. Грубо выраженный постоянный нистагм может быть связан с повреждением вестибулярных ядер ствола, заднего продольного пучка, лабиринтов.
Периферический парез лицевого нерва у детей, родившихся в асфиксии, обусловлен, как правило, его травматическим повреждением при наложении полостных щипцов. При легких парезах мышцы лица страдают минимально, сосание не нарушено. Выраженные парезы сопровождаются асимметрией лица и расстройством акта сосания. Восстановление функции паретичных мышц при травматических повреждениях лицевого нерва наступает обычно в первые 2—3 нед. В редких случаях восстановительный период может быть более длительным. Центральные парезы лицевого нерва при асфиксии наблюдаются редко.
— Также рекомендуем «Бульбарный синдром при гипоксии. Нарушение мышечного тонуса»
Оглавление темы «Пороки развития нервной системы. Гипоксия новорожденного»:
1. Морфология нервной системы. Пороки развития нервной системы
2. Спинномозговые грыжи. Закрытое расщепление позвонков
3. Диастематомиелия. Нейроэнтеральные кисты
4. Микроцефалия. Лизэнцефалия у детей
5. Порэнцефалия. Гидранэнцефалия у детей
6. Гидроцефалия. Частота гидроцефалии у детей
7. Клиника гидроцефалии у детей. Диагностика гидроцефалии
8. Синдром Мебиуса. Асфиксия новорожденного
9. Патоморфология гипоксии новорожденного. Нарушение зрительного анализатора
10. Бульбарный синдром при гипоксии. Нарушение мышечного тонуса
Источник
Сетчатка – это светочувствительная нервная прослойка, примыкающая к сосудистой оболочке на склере глаза. Фоторецепторы сетчатки улавливают световые волны и передают их частоты на нервные клетки. Нервные окончания образуют один канал (зрительный нерв), по которому сигнал поступает в мозг. Здесь происходит его обработка и трансформация в изображение. Нарушения крообращения в сетчатке вызывают снижение остроты зрения, вплоть до ретинопатии и ангиопатии сетчатки. Внимательное отношение со стороны взрослых к ребенку помогает заметить проблему и своевременно начать лечение.
Причины появления
Ангиопатия означает расстройство в работе нервно-регуляторной системы, вызывающее нарушение кровоснабжения органов.
В случае с сетчаткой глаза причинами патологии могут быть:
- повышенное давление;
- гипотония;
- сахарный диабет;
- юношеская;
- травма глаза;
- травма грудной клетки, шеи, головы;
- заболевания крови.
Гипертония у детей возникает по разным причинам. Она может быть вызвана ожирением, приемом сосудорасширяющих средств в нос, лекарствами от насморка. Вегето-сосудистая дистония – предшественник повышения давления. Хронические заболевания почек, щитовидной железы, надпочечников, оказывают влияние на работу сосудистой системы, являясь причиной развития гипертонии.
Возможно, вас также сможет заинтересовать информация о том, как выглядит пресбиопия ангиопатия сетчатки.
На видео – причины появления:
Пониженное давление у детей является следствием артериальной гипотензии по причине сердечной недостаточности (из-за порока сердца, осложнений после инфекционных заболеваний).
Сахарный диабет оказывает влияние на мелкие кровеносные сосуды, где происходит обмен веществ. Диабетическая ангиопатия – это начальная стадия, переходящая без лечения в ретинопатию.
Причины возникновения юношеской ангиопатии не известны. Ею поражаются мальчики и молодые мужчины от 16 до 25 лет.
Травматическое поражение глаза вызывает кровоизлияние в кровеносных сосудах, питающих сетчатку и их отек.
При резком сдавливании грудной клетки нарушается кровоснабжение, наступает гипоксия сосудов сетчатки.
Также стоит обратить своё внимание на то, как выглядит гипертоническая ангиопатия сетчатки.
При анемии и лейкозе сетчатка испытывает кислородное голодание, что ведет к отслоению сетчатки и к атрофии зрительного нерва.
Симптомы нарушения кровоснабжения сетчатки
При повышенном давлении характерным признаком является расширение вен, суженность и извитость артерий. У гипотоников наблюдается обратная картина: сужение и извитость вен при расширении артерий. В первом случае имеет место спазм артериол глазного дна, во втором – сниженный тонус мелких глазных сосудов.
- Первый признак гипертонической ангиопатии у детей – красные глаза у ребенка (оба сразу) после физической нагрузки, при перемене погоды, нервно-эмоциональных напряжениях. Затем могут появиться жалобы на мушки и нечеткость видения. А вот какую мазь для глаз от воспаления и покраснения стоит применять в первую очередь, узнайте в данном материале.
- Гипотония сопровождается быстрой утомляемостью, головными болями, жалобами ребенка на размытость изображения.
- Одним из симптомов сахарного диабета является характерное видоизменение сосудов глазного дна: микроаневризмы (местное расширение) артерий, их извитость. В результате аневризм нарушается кровоснабжение нервной прослойки и ее сдавливание. Могут происходить кровоизлияния мелких капилляров. Красные глаза, снижение, как центрального, так и периферического зрения являются сопутствующими проявлениями эндокринного заболевания.
- Болезнь Илза вызывает воспаление сосудов глазного дна, что приводит к снижению остроты зрения. В дальнейшем происходят кровоизлияния в сетчатку, что приводит к ее отслоению.
- Ушибы глаз сопровождаются разрывом кровеносных сосудов и кровоизлиянием в глаз. Кровь может просочиться между сетчаткой и пигментным слоем и вызвать ее отслоение . Покраснение и отек глаза зависят от степени ушиба. Травмированный глаз видит хуже или может не видеть совсем. Узнайте, что делать, если отекло верхнее веко на одном глазу по ссылке.
- В результате травмы грудной клетки (шеи, головы) в обоих глазах развивается кровоизлияние из-за разрыва капилляров. Причина этого явления – резкий перепад давления в кровеносных сосудах. Как и в случае с контузией глаза скопившаяся кровь может послужить причиной отслоения сетчатки.
- При анемии сосуды глаз бледные, расширенные. Наблюдаются кровоизлияния, чаще всего в наружном слое сетчатки. Причина – гипоксия сосудистых тканей. Тяжелые формы анемии вызывают отслоение сетчатки. Почему лопаются сосуды в глазах и что делать с такой проблемой, поможет понять данная статья.
Симптомы лейкоза – отек сетчатки, извитые вены, бледный цвет сосудов, кровоизлияния. Острота зрения на начальных стадиях болезни не снижена. При распространении очагов кровоизлияния на центральную область происходит ухудшение зрения. При длительном течении болезни развивается анемия.
Лечение
Важно! Ангиопатия – это не болезнь, а симптом заболевания.
Консультация у офтальмолога должна определить причину возникновения патологии. Для этого проводятся исследования глазного дна с помощью офтальмоскопии, КТ, флуоресцентной ангиографии УЗИ с допплеровским разрешением.
Лечение назначается комплексное, в первую очередь болезни, вызвавшей нарушение кровоснабжения глазных сосудов.
Развитие ангиопатии зависит от эффективности лечения основного заболевания.
При гипер- и гипотонии назначаются физиотерапевтические процедуры. Меняется режим питания, бодрствования и отдыха ребенка, чтобы избавится от признаков вегето-сосудистой дистонии и переедания.
Как происходит лечение фоновой ангиопатии сетчатки, поможет понять данная ссылка.
В случае серьезных нарушений в состоянии сетчатки применяются лекарственные препараты:
- для улучшения кровообращения и циркуляции при гипотонии;
- с целью снижения давления при гипертонии.
Лечение сахарного диабета заключается в соблюдении диеты и приеме инсулина. При ранней диагностике и лечении заболевания удается избежать развития диабетической ретинопатии.
Терапия анемии заключается в специальной диете и приеме железосодержащих препаратов. Такое лечение эффективно, если анемия не является следствием внутренних кровотечений, злокачественных опухолей. Отслоение сетчатки при излечении или улучшении состояния рассасывается самостоятельно. Каковы симптомы рака сетчатки глаза и что можно сделать с такой проблемой, узнайте тут.
Лечение лейкоза и его результаты для состояния сетчатки аналогичны терапии анемии.
Для снятия симптомов травматической ангиопатии назначаются препараты, улучшающие микроциркуляцию, проницаемость стенок сосудов, витамины. Какие бывают японские глазные капли с витаминами и какой они имеют эффект, поможет разобраться информация по ссылке.
Ангиопатия у новорожденных
За симптом ангиопатии у новорожденных принимается полнокровность вен и бледная окраска сосудов глазного дна. В настоящее время, с совершенствованием инструментария, такой диагноз ставится все реже.
При подозрении на нарушение кровоснабжения соблюдается наблюдательная тактика.
Наполненность кровеносных сосудов может меняться в зависимости от положения и состояния ребенка.
Такой диагноз имеет место у недоношенных детей, родившихся с массой до 1.5 кг и сроком до 31 недели. Причина нарушения – недоразвитие сетчатки. Требуется время для ее доформирования, во время которого необходим зрительный покой и гликолиз (отсутствие кислорода в тканях). Выдержать такой режим невозможно из-за необходимости кислородной стимуляции для выхаживания недоношенных детей.
Как правильно делать массаж при дакриоцистите новорожденных, указано в статье.
Важно! Группы риска находятся под наблюдением офтальмолога, начиная с 3 недель.
Каждые 2 недели ребенка необходимо показывать врачу до момента завершения формирования сетчатки. Врожденная ангиопатия в дальнейшем может стать причиной близорукости, косоглазия, амблиопии.
В случае сохранения симптомов ангиопатии назначаются препараты для кровообращения (в целом и для микроциркуляции). При осложнении в виде отслоения сетчатки применяется лазерная коагуляция.
Доктор Комаровский о красных глазах у детей
По мнению доктора Комаровского, родители не должны легкомысленно относиться к покраснению глаз у ребенка. В первую очередь они должны выяснить, не было ли травмы глаза. Первая помощь в таких случаях – это покой, холодные примочки из отвара ромашки или чая, компрессы, закапывание глазных капель.
Если краснота не проходит, то без офтальмолога не обойтись: необходимо посетить врача и установить причину воспаления в глазах.
Ангиопатия сетчатки у детей является признаком заболевания, за исключением механического повреждения глазного яблока или травмы шейно-грудного отдела. Диагноз может поставить офтальмолог после обследования глазного дна. Лечение в первую очередь должно быть направлено на основное заболевание. Терапия сетчатки заключается в приеме лекарственных средств, улучшающих кровообращение в глазу. Как происходит лечение дистрофии сетчатки глаза народными средствами, можно узнать здесь.
Источник
К сожалению, почти каждый пятый недоношенный ребенок страдает заболеванием глаз — ретинопатией недоношенных (РН), и 8% из них — тяжелыми формами.
Ретинопатия недоношенных — это заболевание глаз, возникающее вследствие нарушения развития сетчатки (светочувствительной области глаза) у недоношенных малышей. Заболевание может привести к полной потере зрения.
Причины
В 1951 году была установлена связь между нарушением роста сосудов и высокой концентрацией кислорода в кювезах. В сетчатке обменные процессы осуществляются не посредством дыхания, а гликолиза — это означает, что источником энергии служит расщепление глюкозы, протекающее без потребления кислорода. Под воздействием кислорода гликолиз угнетается, и сетчатка гибнет, заменяясь соединительной и рубцовой тканью. Поэтому относительно недавно единственной причиной ретинопатии недоношенных считалась высокая концентрация кислорода в инкубаторах. Однако ограничение его использования после этого открытия хотя и привело к снижению частоты заболевания, но повлияло на рост смертности от респираторного дистресс-синдрома и на количество тяжелых последствий гипоксии у выживших.
В настоящее время считается, что ретинопатия недоношенных — это мультифакториальное заболевание, то есть оно может возникнуть под действием многих факторов. К группе риска по возникновению ретинопатии относятся недоношенные дети с массой тела при рождении менее 2000 грамм и сроком гестации до 34 недель. Причем риск значительно увеличивается при проведении искусственной вентиляции легких более 3-х дней и кислородотерапии более 1 месяца.
К числу дополнительных факторов риска относят:
- тяжелые внутриутробные инфекции;
- гипоксия (ишемия) мозга, кровоизлияния в мозг возникшие в результате осложнений беременности и родов.
- Одним из важных факторов, возможно влияющим на развитие РН, является световое воздействие на незрелую сетчатку, так как в естественных условиях образование сосудов сетчатки завершается внутриутробно, при отсутствии света. Недоношенный ребенок попадает в условия избыточной освещенности.
- Существует теория о генетической предрасположенности к заболеванию.
Что происходит?
В основе болезни ретинопатии недоношенных лежит незавершенность формирования глазного яблока, сетчатки и ее сосудистой системы. Васкуляризация (формирование сосудов) сетчатки плода начинается на 16 неделе беременности — от центра диска зрительного нерва к периферии — и заканчивается к моменту рождения доношенного ребенка. Соответственно, чем раньше родился ребенок, тем меньше площадь сетчатки, покрытая сосудами, и более обширные бессосудистые, или аваскулярные зоны. У 7-месячного плода — концентрическое недоразвитие сосудов сетчатки: ее центральный отдел кровоснабжается, а на периферии кровеносные сосуды отсутствуют. После рождения у недоношенного ребенка на процесс образования сосудов действуют различные патологические факторы — внешняя среда, свет, кислород, которые могут привести к развитию ретинопатии.
Основным проявлением ретинопатии недоношенных является остановка нормального образования сосудов, прорастание их непосредственно внутрь глаза в стекловидное тело. Вслед за этим начинается новообразование соединительной ткани за хрусталиком, которое вызывает натяжение и отслойку сетчатки.
Начало заболевания приходится на 4-ю неделю жизни, а пик — на 8-ю (время рождения доношенного ребенка). Заболевание поражает обычно оба глаза, но на одном может быть выражено в большей степени.
Классификация
Ретинопатию недоношенных классифицируют:
по локализации патологического процесса (по отношению к зрительному нерву);
по распространенности поражения. Окружность глаза можно разделить, как циферблат, — на 24 часа. Распространенность ретинопатии определяется по количеству пораженных «часов».
по стадии. Ретинопатия недоношенных — прогрессирующее заболевание. Начинается оно постепенно, обычно на 4-10-й неделе жизни, и может прогрессировать быстро или медленно от 1-й до 5-й стадии. 3 стадия носит название «пороговой» и служит показанием для проведения коагуляции сетчатки. 5 стадия характеризуется тотальной отслойкой сетчатки и полной потерей зрения. ;
по активности течения: активную (острую) и рубцовую фазы.
У 60-80% детей развивается самопроизвольный регресс заболевания, причем в 55-60% без остаточных изменений на глазном дне. В остальных случаях заболевание протекает более тяжело и прогрессирует до рубцовых стадий.
В 75% случаев РН течет по “классическому” типу проходя последовательно все 5 стадий, однако различают также такую форму ретинопатии как “плюс”-болезнь (или Rush-болезнь, молниеносная РН), характеризующуюся быстрым, злокачественным течением.
Ретинопатия недоношенных часто сопровождается развитием осложнений :
- близорукостью (миопией) и астигматизмом;
- косоглазием и амблиопией («ленивый глаз»);
- глаукомой;
- катарактой;
- отслойкой сетчатки. Она может возникнуть в подростковом возрасте как результат растягивания рубцовой ткани при интенсивном росте глазного яблока.
Диагностика
Обследование недоношенного ребенка на ретинопатию начинают проводить, начиная с 32-34 недели развития (обычно через 3-4 недели после рождения). Далее офтальмологи осматривают младенца каждые 2 недели вплоть до завершения васкуляризации (образования сосудов сетчатки). При появлении первых признаков ретинопатии осмотр проводят еженедельно до полного регресса заболевания или стихания активности процесса. При “плюс”-болезни – 1 раз в 3 дня.
Обследование глазного дна проводят с помощью непрямой бинокулярной офтальмоскопии. Осмотр проводят с обязательным расширением зрачка (с закапыванием атропина) и применением специальных детских векорасширителей. Первое обследование обычно проводится в отделении интенсивной терапии новорожденных под контролем мониторов.
Дополнительно для диагностики и контроля за эффективностью лечения применяют ультразвуковое исследование глаз. Для проведения дифференциальной диагностики между ретинопатией и другими заболеваниями, вызывающими нарушение функции зрительного анализатора у недоношенных детей – частичной атрофией зрительного нерва, аномалиями развития зрительного нерва и др. применяют регистрацию зрительных вызванных потенциалов (ЗВП), электроретинограмму (ЭРГ).
В случае регресса ретинопатии новорожденных ребенка следует обследовать у офтальмолога один раз в 6-12 месяцев вплоть до 18 лет — на предмет исключения сопутствующих ретинопатии осложнений (в частности, отслойки сетчатки в подростковом возрасте).
Лечение
Лечение 3 стадии ретинопатии («пороговой») проводится с помощью лазеркоагуляции либо криокоагуляции аваскулярной (бессосудистой) зоны сетчатки, причем вмешательство должно быть проведено не позднее 72 часов от момента ее констатации. На более поздних стадиях применяется хирургическое лечение — циркулярное пломбирование склеры и транцилиарная витрэктомия.
Криокоагуляцию чаще проводят под наркозом, реже — под местной анестезией. Техника ее заключается в замораживании аваскулярной (бессосудистой) части сетчатки. В случае успеха процедуры (то есть в 50-80% случаев) прекращается развитие рубцовой ткани и патологический процесс останавливается. В тоже время процедура сопряжена с определенным риском — может возникнуть падение сердечной деятельности и нарушение дыхания. Поэтому во время проведения криокоагуляции необходим постоянный мониторинг больного. По завершении процедуры вокруг глаз ребенка появляются отеки, гематомы, покраснения, которые проходят в течение недели.
Большинство офтальмологов в настоящее время отдают предпочтение лазеркоагуляции бессосудистой сетчатки (так называемой транспупиллярной лазеркоагуляции), поскольку она менее травматична, более эффективна, дает меньшее количество побочных реакций, и позволяет точнее контроливать процесс вмешательства. Другие преимущества лазерной коагуляции:
- процедура безболезненна, поэтому нет необходимости в обезболивании ребенка;
- после процедуры практически отсутствует отек ткани;
- воздействие на сердечную и дыхательную системы минимально.
При неэффективности криотерапии и лазера, прогрессировании отслойки или переходе ретинопатии из 3-й в 4-ю и 5-ю стадии на помощь приходит хирургия.
Хирургическая техника, именуемая склеропломбировкой (циркулярное пломбирование склеры), достаточно эффективна при лечении отслойки сетчатки, особенно если отслойка небольшая. При склеропломбировке с внешней стороны глаза вставляется «заплатка» в месте отслойки и подтягивание ее до тех пор, пока сетчатка не соприкоснется с местом отслойки. Исследования показали, что данная методика хороша даже на последних стадиях. Зрение, после удачной склеропломбировки улучшается значительно. При неудаче склеропломбировки или при невозможности ее проведения применяется витрэктомия.
Витрэктомия («витреум» — стекловидное тело, «эктомия» — удаление) — это хирургическая операция, цель которой — удаление измененного стекловидного тела и рубцовой ткани с поверхности сетчатки для устранения ее натяжения и отслоения. В случае частичной отслойки сетчатки операция дает шанс сохранить зрение. В случае полной отслойки — прогноз неблагоприятный.
Источник