Гиперметропия с астигматизмом по мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: H52,0 Гиперметропия.
Механизм развития дальнозоркости
Описание
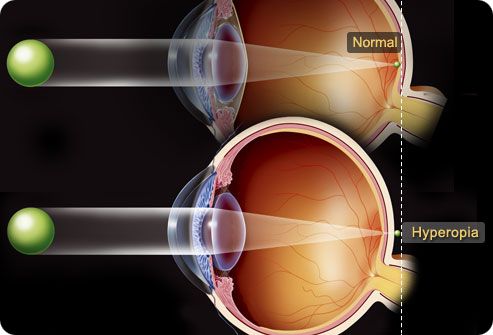
Дальнозоркость (гиперметропия). Такое рефракционное нарушение, при котором изображения предметов фокусируются не на сетчатке, а в плоскости, расположенной за ней. При дальнозоркости значительно ухудшается способность различать объекты, находящиеся вблизи. Кроме этого, дальнозоркость сопровождается повышенным зрительным утомлением, головными болями, жжением в глазах; высокие степени гиперметропии — плохим зрением вдаль. Обследование при дальнозоркости включает определение остроты зрения, рефрактометрию, офтальмоскопию, скиаскопию, биомикроскопию, УЗИ глазного яблока. Лечение дальнозоркости зависит от степени нарушения рефракции и может заключаться в оптической коррекции, применении аппаратных методов (видеокомпьютерной коррекции, лазерстимуляции), лазерной коррекции (LASIK, термокератопластика), термокератокоагуляции, гиперфакии, гиперартифакии и тд.
Дополнительные факты
Распространенность дальнозоркости среди взрослых лиц старше 18 лет составляет около 35-45%. У детей в возрасте до 7-12 лет гиперметропическая рефракция носит физиологический характер: она встречается у 90% детей до 3-х лет и 35% детей в возрасте 13-14 лет. Дальнозоркость характеризуется слабостью рефракции, что требует напряжения аккомодации даже при дальнем зрении. При дальнозоркости воспринимаемые глазом лучи света сходятся в фокусе позади сетчатки. Поэтому гиперметроп видит изображение предмета в нечетком, слегка размытом виде.
Научное название дальнозоркости — гиперметропия, принятое в офтальмологии, происходит от греческих слов hyper – «сверх», metron – «мера» и ops – «глаз».
Причины
Как и в случае с близорукостью (миопией), при дальнозоркости имеет место несоответствие силы преломляющего аппарата передне-заднему размеру глаза. Однако при дальнозоркости это происходит либо в силу относительной слабости преломляющего аппарата глаза, либо укороченной передне-задней оси (ПЗО) глазного яблока. Оба эти механизма могут приводить к тому, что преломленные лучи фокусируются в точке позади плоскости сетчатки. У части гиперметропов недостаточная оптическая сила роговицы и хрусталика сочетается с укороченной продольной осью глазного яблока.
Физиологическая дальнозоркость (+2+4 дптр) характерна для новорожденных и объясняется небольшим продольным размером глазного яблока (длина ПЗО = 16-17 мм). Дальнозоркость 4 дптр характеризует зрелость плода; увеличение степени гиперметропии обычно наблюдается при микрофтальме и сочетается с другими врожденными аномалиями глаза (катарактой, колобомами ДЗН и сосудистой оболочки, аниридией, лентиконусом, предрасположенностью к глаукоме ), а также другими пороками развития (заячьей губой, волчьей пастью, аномалиями пальцев рук и ног, ушей и пр. ).
По мере роста ребенка размеры глазного яблока также увеличиваются до нормы (ПЗО = 23-25 мм), что в большинстве случаев, приводит к исчезновению дальнозоркости к 12 годам и формированию соразмерной рефракции (эмметропии). При прогрессировании роста глаза развивается близорукость (миопия), при задержке его роста – дальнозоркость. К моменту завершения роста организма дальнозоркость отмечается у 50% людей, у остальной половины имеется эмметропия и близорукость.
Отчего происходит отставание роста глазного яблока – неизвестно. Тем не менее, большинству дальнозорких людей до 35-40 лет удается полностью компенсировать слабость рефракции постоянным напряжением цилиарной мышцы глаза, которая позволяет удерживать хрусталик в выпуклом состоянии, увеличивая тем самым его преломляющую способность. Однако в дальнейшем происходит снижение способности к аккомодации, и примерно к 60 годам компенсаторные возможности исчерпываются полностью, что приводит к устойчивому снижению четкости зрения и вдаль, и вблизи. Таким образом, развивается, так называемая, старческая дальнозоркость, или пресбиопия. Восстановление зрения в этом случае возможно только с помощью постоянного использования очков с собирающими линзами, поэтому дальнозоркость принято обозначать в положительных диоптриях.
Кроме этого, дальнозоркостью характеризуется афакия – врожденное или приобретенное состояние, при котором отсутствует хрусталик. Чаще всего афакия связана с удалением хрусталика в ходе экстракции катаракты или травмами (вывихом хрусталика). При афакии преломляющая сила глаза снижена значительно, острота зрения составляет порядка 0,1 и требует заместительной коррекции сильными положительными линзами или имплантации интраокулярной линзы.
Классификация
В зависимости от механизма развития гиперметропии различают осевую или аксиальную дальнозоркость, связанную с укороченной ПЗО глазного яблока, и рефракционную, обусловленную уменьшением преломляющей способности оптического аппарата.
В том случае, если имеющаяся аномалия рефракции компенсируется за счет напряжения аккомодации, говорят о скрытой дальнозоркости; при невозможности самокоррекции и необходимости использования convex-линз, гиперметропия расценивается как явная. С возрастом скрытая дальнозоркость, как правило, переходит в явную.
В зависимости от возраста выделяют естественную физиологическую дальнозоркость у детей, врожденную дальнозоркость (при врожденная слабости рефракции), возрастную дальнозоркость (пресбиопию).
По степени требуемой коррекции в диоптриях и на основании данных рефрактометрии принято разделение дальнозоркости на три степени:
• слабая — до +2 дптр.
• средняя – до +5 дптр.
• высокая – свыше +5 дптр.
Симптомы
Слабые степени дальнозоркости в молодом возрасте протекают без каких-либо симптомов: за счет напряжения аккомодации сохраняется хорошее зрение как вблизи, так и вдаль. При дальнозоркости средней степени дальнее зрение практически не нарушено, однако во время работы на близком расстоянии отмечается быстрая утомляемость глаз, боль в глазных яблоках, в области надбровья, лба, переносицы, зрительный дискомфорт, ощущение расплывчатости или слияния строчек и букв, потребность в отдалении рассматриваемого объекта от глаз и более ярком освещении рабочего места. Высокие степени дальнозоркости сопровождаются выраженным снижением зрения вблизи и вдаль, астенопическими симптомами (чувством распирания и «песка» в глазах, головной болью, быстрой зрительной утомляемостью). При дальнозоркости средней и высокой степеней выявляются изменения глазного дна – гиперемия и нечеткие границы ДЗН.
У детей с врожденной некорригированной дальнозоркостью свыше +3 дптр высока вероятность развития содружественного (сходящегося) косоглазия. Этому способствует необходимость постоянного напряжения глазодвигательных мышц и сведение глаз к носу для того, чтобы добиться большей отчетливости зрения. По мере прогрессирования дальнозоркости и косоглазия возможно развитие амблиопии.
Диагностика
Обычно дальнозоркость выявляется офтальмологом в ходе проверке остроты зрения. Визометрию при гиперметропии проводят без коррекции и с использованием пробных плюсовых линз (тест на преломление).
Диагностика дальнозоркости предполагает обязательное исследование рефракции (скиаскопия, компьютерная рефрактометрия). Для выявления скрытой дальнозоркости у детей и молодых пациентов рефрактометрию рекомендуется проводить в условиях индуцированной циклоплегии и мидриаза (после закапывания в глаза сульфата атропина).
С целью определения передне-задней оси глазного яблока выполняется УЗИ глаза и эхобиометрия. Для выявления сопутствующей дальнозоркости патологии проводится периметрия, офтальмоскопия, биомикроскопия с линзой Гольдмана, гониоскопия, тонометрия и тд При косоглазии выполняются биометрические исследования глаза.
Лечение
Методы лечения дальнозоркости объединены в консервативные (очковая или контактная коррекция), лазерные (LASIK, SUPER LASIK, LASEK, EPI-LASIK, ФРК, Femto LASIK) и хирургические (ленсэктомия, гиперфакия, гиперартифакия, термокератопластика и тд ). Главными условиями коррекции гиперметропии являются своевременность и адекватность.
При отсутствии астенопических жалоб, остроте зрения обоих глаз не менее 1,0 и устойчивом бинокулярном зрении коррекция не показана.
Основным способом коррекции детской дальнозоркости служит подбор очков. Дети дошкольного возраста с дальнозоркостью более +3 дптр нуждаются в назначении очков для постоянного ношения. При отсутствии тенденции к развитию косоглазия и амблиопии к 6-7 годам, очковая коррекция отменяется. При астенопии подбирают «плюсовые» очки или корректирующие контактные линзы с учетом индивидуальных данных и сопутствующих заболеваний. В ряде случаев, при гиперметропии до +3 дптр, используются ночные ортокератологические линзы. При высоких степенях дальнозоркости могут выписываться сложные очки или две пары очков (для работы на близком и дальнем расстоянии).
При дальнозоркости рекомендуется курсовое аппаратное лечение (Амблиокор, Амблиотренер, Синоптофор, программно-компьютерное лечение, «Ручеек» и тд ), физиотерапия (массаж шейно-воротниковой зоны, лазеротерапия, магнитотерапия и тд ), курсы витаминотерапии и биодобавок. При просмотре телевизора целесообразно использовать перфорационные очки, уменьшающие напряжение аккомодации.
С возраста 18 лет возможно проведение лазерной коррекции дальнозоркости до +6 дптр. Наиболее популярными лазерными методиками являются LASIK, LASEK, intraLASIK, Super LASIK, EPI-LASIK, фоторефракционная кератэктомия (ФРК). Каждый из методов лазерной коррекции дальнозоркости имеет свои показания, однако суть их одинакова — формирование роговичной поверхности с индивидуальными параметрами. Эксимер-лазерная коррекция дальнозоркости нетравматична, что исключает осложнения со стороны роговицы и минимизирует вероятность развития астигматизма.
В хирургии дальнозоркости применяется метод рефракционной замены хрусталика: в этом случае производится удаление собственного хрусталика глаза (ленсэктомия) и его замена на интраокулярную линзу требуемой оптической силы (гиперартифакия). Рефракционная замена хрусталика используется, в том числе, и при возрастной дальнозоркости.
Хирургическое лечение дальнозоркости также может заключаться в проведении гиперфакии (имплантации положительной факичной линзы), термокератокоагуляции, лазерной термокератопластики, кератопластики (пластики роговицы).
Прогноз
Осложнениями некорригированной дальнозоркости могут являться косоглазие, амблиопия, рецидивирующие воспалительные заболевания глаз (конъюнктивиты, блефариты, кератиты), глаукома. Пациентам с дальнозоркостью рекомендуется посещение офтальмолога не реже 2-х раз в год.
Профилактика
При выявлении дальнозоркости необходимо четкое соблюдение предписанных рекомендаций, соблюдение правильного зрительного режима (использование достаточного освещения, проведение гимнастики для глаз, чередование зрительной работы с активным отдыхом). Эти же рекомендации могут быть отнесены и к профилактике дальнозоркости. С целью предупреждения развития косоглазия проводится офтальмологические осмотры детей с 1-2 мес. , 1 год, 3 года и 6-7 лет.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Гиперметропический астигматизм.

Гиперметропический астигматизм
Описание
Гиперметропический астигматизм. Это заболевание, при котором нет единого фокуса световых лучей на сетчатке из-за различных радиусов кривизны оптических систем глаза. Основными симптомами заболевания являются снижение остроты зрения, дискомфорт, повышенная утомляемость зрения и искажение рассматриваемого объекта. Диагностический комплекс включает в себя выполнение визометрии, биомикроскопии, дуохромного теста, пахиметрии, кератотопографии, теста с числами Раубичека и Снеллена, исследование резервов слияния. Очки или контактные линзы используются для консервативного лечения. Хирургическая тактика сводится к восстановлению искривления роговицы и хрусталика.
Дополнительные факты
Гиперметропический астигматизм — это врожденная или приобретенная аномалия клинической рефракции, которую трудно исправить. Болезнь впервые была описана английским ученым И. Ньютоном в 1670 году. Термин «астигматизм» был изобретен голландским офтальмологом Ф. Дондерсом в 1869 году. По статистике примерно 48-58% населения имеют астигматические дефекты зрения. Гиперметропическая форма составляет около 3% от общего числа всех аметропий. За последние 10 лет распространенность патологии среди детей увеличилась в 3,5 раза. Мужчины и женщины болеют с одинаковой частотой.
Гиперметропический астигматизм
Причины
Врожденная форма генетически детерминирована и наследуется по аутосомно-доминантному типу. Реже структурные дефекты переднего сегмента глаза обусловлены действием экстраокулярных мышц глазного яблока в детском возрасте с конвергенцией зрительных осей. Основными причинами развития приобретенного варианта гиперметропического астигматизма являются:
• Болезни роговицы. Симптомы вызваны заболеваниями, при которых поражена пограничная мембрана, включая позвоночник, язву, эндотелиальную дистрофию. Воспалительный процесс протекает без таких осложнений, за исключением глубокого кератита.
• Патология хрусталика. Рефракционные аномалии вызывают органическое повреждение линзы. Наиболее распространенным этиологическим фактором является катаракта. Астигматические изменения в оси сопровождаются колобомой и синдромом псевдоэксфолиации.
• ятрогенное вмешательство. Расстройство развивается в отдаленном послеоперационном периоде во время операции на роговице или хрусталике. Основным спусковым крючком является неравномерное натяжение швов.
• Травма глазного яблока. Проникающие травмы глаз усиливают образование толстых рубцов и спаек, которые деформируют роговицу и хрусталик. Органические дефекты на поверхности рефракционных центров глаза становятся препятствием для световых лучей.
Патогенез
Гиперметропический вариант заболевания основан на нарушении рефракции световых лучей в основных оптических меридианах. Обычно это связано с изменением радиуса кривизны роговицы. Неправильная форма роговицы является следствием патологических процессов, при которых поражение достигает слоя передней границы. Мембрана Боумена не способна регенерировать, поэтому все изменения, которые ее затрагивают, необратимы, оставляя следы в виде шрамов. Реже встречаются случаи, когда первостепенная роль в патогенезе связана с патологией строения хрусталика.
При астигматизме два основных меридиана, расположенные перпендикулярно друг другу, имеют максимальную разность преломляющих сил. Лучи света не могут концентрироваться в одной точке на внутренней оболочке глаза. Результатом этих изменений является искажение изображения на сетчатке и снижение ее прозрачности. Роль мутаций гена PDGFRA, SHH, VAX2 в развитии врожденной патологии была доказана, но эти изменения относятся только к форме роговицы. Полученный тип возникает как осложнение органических изменений в структурах глазного яблока.
Классификация
Различают врожденные и приобретенные формы заболевания. Гиперметический астигматизм подразделяется на три степени. Слабая степень соответствует зрительной дисфункции до 3 диоптрий, средней — от 3 до 6 диоптрий, высокой — выше 6 диоптрий. Изменения в пределах 0,5 дптр не играют существенной диагностической роли. С клинической точки зрения выделяются следующие виды астигматизма:
• Простая гиперметропия. В этой модальности одна из фокальных линий совпадает с сетчаткой, другая расположена за внутренней оболочкой глазного яблока. Эметропическая рефракция сохраняется вдоль одного из главных меридианов.
• Сложная дальнозоркость. В сложном режиме сетчатка находится перед фокусными линиями. Два главных меридиана характеризуются преломлением с одинаковым названием, однако их степень выраженности различна. Самый сложный способ. Одна фокальная линия расположена перед внутренней оболочкой глаза, а другая позади нее. В одном из основных меридианов наблюдается близорукость, в другом — дальнозоркость.
Симптомы
В большинстве случаев первые признаки заболевания можно проследить в раннем возрасте. Часто патология сочетается с дальнозоркостью. Как правило, к тому моменту, когда можно исключить физиологическую гиперметропию, основные дефекты уже четко сформированы. Клинические проявления заболевания зависят от тяжести. Врожденный астигматизм до 0,5 дптр не сопровождается визуальным дискомфортом. В легкой степени симптомы, соответствующие гиперметропии, преобладают в клинической картине. Использование классических выпуклых или вогнутых стекол с целью коррекции не дает желаемого эффекта.
Основными жалобами пациентов являются помутнение зрения, чувство боли и «песок» в глазах. При повышенном зрительном напряжении (чтение, просмотр телевизора, работа на компьютере) определяется усталость. Пациенты часто страдают от головных болей, которые усиливаются вечером. Неприятные ощущения локализуются в области надков. При сильном астигматизме рассматриваемое изображение имеет искаженное, размытое изображение. Возможно появление диплопии и болей в периорбитальной области. Из-за несовместимости очков пациенты вынуждены часто их заменять.
Возможные осложнения
Преждевременная коррекция астигматизма усиливает развитие косоглазия и астенопии. У детей астигматические изменения приводят к южной амблиопии, при которой висометрические нарушения наблюдаются только в определенных меридианах. Тяжесть дальнозоркости увеличивается с возрастом. В тяжелых случаях прогрессирование нарушения зрения приводит к общему снижению остроты зрения. При неправильном использовании контактных линз в эпителиальном слое образуются точечные дефекты с дополнительным образованием язвенных участков. Пациенты подвержены риску ксерофтальмии.
Диагностика
Диагноз основывается на истории болезни, данных медицинского осмотра и результатах конкретных методов диагностики. Перед полным осмотром офтальмолог оценивает состояние бинокулярного зрения. В отличие от ортофории при астигматизме, движения глазного яблока хорошо видны при открытых веках. При использовании четырехточечного теста Ворса пациент видит четыре круга, что указывает на стереоскопическое зрение. Основные методы исследования: Определение остроты зрения выполняется монокулярно, изначально без коррекции. Затем природа зрительной дисфункции изучается с помощью очковых линз или специальной линии различной оптической силы. Последнее значение стабильно, оно не зависит от внешних обстоятельств и состояния пациента. Техника основана на хроматической аберрации. При гиперметропическом типе рефракции пациент лучше видит в зеленом свете. Это связано с тем, что лучи с короткой длиной волны (сине-зеленые) преломляются сильнее.
• Осмотр с помощью щелевой лампы. Целью биомикроскопии является исключение патологических изменений в переднем полюсе глазного яблока. Выявление чешуек и корок на краях век, поражений выводных протоков мейбомиевых желез является противопоказанием к дополнительной коррекции контактным методом.
• Тест с астигматическими фигурами. Для исследования используются фигуры Снеллена и Раубичека. При наличии астигматических дефектов противоположные лучи имеют более четкий контур в случае использования излучающей фигуры. С помощью теста Раубичека определяются не только основные меридианы, но и степень заболевания. Компьютерная кератотопография является неинвазивной техникой, которая позволяет изучать характеристики кривизны передней и задней поверхности роговицы. При астигматизме роговицы обнаружено сочетание областей с уменьшенной, повышенной и нормальной сферичностью. Было назначено исследование для измерения толщины роговицы. Оптическая пахиметрия используется для правильного выбора контактных линз. Затем с помощью ультразвукового пахиметра измеряют кератотопографические параметры с помощью линзы, установленной на глазу.
• Изучение резервов слияния. Для теста используют синофофор или глазную нагрузку, дозированную призматическими компенсаторами. Можно рассмотреть черные линии на белом экране, которые пациенты видят как изогнутые кривые с различной степенью деформации.
Лечение
Тактика лечения определяется возрастом пациента и серьезностью изменений. Легкий и умеренный астигматизм у детей до четырехлетнего возраста может быть компенсирован назначением очков. При высокой степени коррекции очков развиваются осложнения, поэтому показано использование жестких сферических и торических линз. Они созданы для каждого пациента с учетом индивидуальных особенностей. Использование мягких торических линз у детей оправдано, когда астигматизм сочетается с высокой степенью анизометропии, миопии или дальнозоркости. Очки и контактные линзы можно назначать взрослым и детям старше 14 лет.
Хирургическое лечение опирается на низкую эффективность консервативных методов коррекции нарушений зрения. Операция рекомендуется после 18-20 лет, так как зрительная система уже полностью развита в этом возрасте. Основные виды операций у пациентов с гиперметропическим астигматизмом:
• Арочная кератотомия. На другой стороне патологически измененного меридиана сделаны арочные разрезы. Это способствует выпрямлению и уплощению выпуклой фокальной линии. Эффект кератотомии измеряется путем изменения длины, глубины и близости разрезов относительно оптического центра роговицы.
• Фоторефрактивная кератотомия. Используя эксимерный лазер, измеренное удаление ткани роговицы выполняется на заданной глубине. Окружающие сооружения не пострадали. Эта методика позволяет устранить астигматизм до 3 диоптрий.
• Кератомилезисный лазер. Во время операции микроклапан образован микрокератомом. После обработки кровати специальным лазером на нее помещают отдельный клапан. Процедура рефракции позволяет исправить астигматические изменения до 5 диоптрий.
• Имплантация торической интраокулярной линзы (ИОЛ). После экстракапулярной экстракции катаракты в капсулу вводится вязкоупругий материал. Затем захватите ИОЛ для оптической части и погрузите. Наконец вязкоупругий высасывается и сшивается.
Список литературы
1. Коррекция простого гиперметропического и смешанного астигматизма методом ЛАЗИК на установке «Микроскан» ЦФП: Автореферат диссертации/ Клокова О. А. – 2010.
2. Инфракрасная лазерная кератопластика в коррекции гиперметропии, гиперметропического и смешанного астигматизма: Автореферат диссертации/ Мушкова И. А. – 2011.
3. Электрофизиологические особенности амблиопии у детей с гиперметропическим астигматизмом/ Азнаурян И. Э. // Казанский медицинский журнал. – 2008.
4. Современные аспекты этиопатогенеза астигматизма/ Корсакова Н. В. , Иванова Е. П. , Васильева И. А. // Современные проблемы науки и образования – 2013 — №6.
Источник