Географическая атрофия сетчатки фото
25 декабря 2018513,9 тыс.
Терминология – прежде всего. В статьях на нашем сайте этот принцип является одним из приоритетных, и сейчас он особенно полезен.
Слой светочувствительных нервных клеток (нейронов), покрывающий заднюю внутреннюю поверхность глазного яблока (глазное дно), называется сетчаткой, или ретиной (лат. retina). В сетчатку выходит приемный диск зрительного нерва, по которому суммарный электрохимический «видеосигнал» от нейронов-фоторецепторов передается для дальнейшей обработки и анализа в соответствующие структуры головного мозга, – таламус (зрительные бугры) и далее в затылочную зрительную кору.
Сетчатка отличается сложным многослойным строением и занимает свыше 70% площади глазного дна. Примерно по центру, напротив зрачка, в заднем полюсе глазного яблока располагается так называемое желтое пятно (macula lutea, макула); свое название эта сравнительно небольшая овальная зона получила в связи с характерной шафранно-желтой пигментацией. Толщина макулы уменьшается к центральной ее части, где за счет истончения образуется т.н. центральная ямка (fovea, фовеа). Центральная ямка не только гораздо тоньше остальной сетчатки, но и устроена иначе: здесь расположены только «колбочки» (колбовидные фоторецепторы), и концентрация их максимальна. В целом, макула является самой чувствительной к свету зоной сетчатки; она формирует наиболее четкое, резкое, детализированное, быстро реагирующее поле зрения. Для обозначения этого поля, соответствующего «лучу» целенаправленного взора, употребляются термины «фовеальное зрение» и «центральное зрение».
Для зрительного анализатора одно и то же поражение сетчатки будет иметь разные последствия – в зависимости от того, где это поражение локализовано, в центре или на периферии. Патология в зоне желтого пятна (общее название – макулопатия) на остроте, чувствительности и четкости зрения сказывается наихудшим образом.
Прежде чем перейти собственно к теме статьи, остается вспомнить значение слов «дистрофия» и «дегенерация».
Дистрофией называют нарушения обменных процессов в клетках (дословный и вполне достаточный перевод с греческого – «неправильное питание», в данном случае клеточное). В свою очередь, клеточная дистрофия приводит к дегенеративным изменениям на уровне всей ткани, образуемой клетками данного типа.
Дегенерация – многозначный термин, его употребление отличается в разных науках, однако наиболее общими семантическими признаками являются упрощение, примитивизация, утрата более сложной организации и, соответственно, бо́льших возможностей; вырождение, регресс от высшего к низшему; неуклонная и необратимая функциональная деградация.
Ни в одном контексте слова «дистрофия» и «дегенерация» не употребляются в позитивном смысле. Дегенеративно-дистрофический процесс с точки зрения патоморфологии и медицинской гистологии означает: структурная и функциональная деградация ткани вследствие нарушений клеточного питания.
Таким образом, диагноз «возрастная макулярная дегенерация» становится значительно понятней, чем он, возможно, выглядел в заголовке: имеется в виду прогрессирующий с возрастом дегенеративно-дистрофический процесс в желтом пятне сетчатки (макуле).
Этот диагноз имеет множество синонимов, и каждый из них подчеркивает какой-либо нюанс рассматриваемой патологии:
- инволюционная центральная хориоретинальная дистрофия (инволюция – обратное развитие, антоним эволюции, употребляется для обозначения обусловленных старением процессов; хориоидея – сосудистая оболочка глазного яблока; ретина – сетчатка);
- склеротическая макулодистрофия (склероз – дегенеративный процесс, при котором паренхиматозная, функционально специализированная ткань замещается соединительной тканью);
- дегенерация макулы и заднего полюса глаза;
- сенильная макулярная дистрофия (сенильный – старческий, присущий старческому возрасту), и др.
По определению, распространена преимущественно в старших возрастных группах населения. К шестидесяти годам она обнаруживается, по разным источникам и в разных регионах мира, у 20-60% обследованных, а к восьмидесяти – практически у всех. По оценкам , увеличение продолжительности жизни приведет к тому, что в 2050 году людей старше 60 лет будет на земном шаре втрое больше, чем сейчас; доля этой возрастной категории в развитых странах должна возрасти с 20% примерно до 30-33%, – и, соответственно, резко возрастет количество пациентов, нуждающихся в лечении по поводу .
До последнего времени лидирующими причинами слепоты и слабовидения считались катаракта и глаукома. Однако в развитых странах возрастная дегенерация макулы уже вышла на первое место. В целом, с связано 8-9% всех случаев тотальной слепоты в мире.
Согласно результатам крупного эпидемиологического исследования, проведенного в 2011 году российскими офтальмологами, в нашей стране частота официально установленной инвалидности при (а это 7,2%) в несколько раз ниже, чем должна быть фактически: среди больных с остротой зрения менее 0,1 инвалидность имеет лишь каждый пятый.
Неоднократно публиковались полученные на больших выборках данные, свидетельствующие о значительном преобладании женщин среди больных с (в частности, среди пациентов старше 75 лет женщины страдают тяжелыми формами макулодистрофии до семи раз чаще мужчин). Кроме того, имеет значение расовая принадлежность: напр., у европеоидов чаще развиваются поздние тяжелые формы, которые практически не встречаются, – в отличие от ранних стадий ВМД, – у негроидов.
Причины
Этиопатогенез возрастной дегенерации желтого пятна на сегодняшний день прояснен недостаточно. «Старость» – это, как известно, не диагноз, да и не та это причина, понимание которой позволило бы разработать этиотропное лечение. Мировыми офтальмологическими центрами и ассоциациями проводятся глубокие исследования тех процессов, которые в действительности обусловливают макулярную дистрофию и дегенерацию.
Кроме возраста и пола (см. выше), наиболее доказательные подтверждения пока получены в отношении следующих факторов:
- избыточное воздействие солнечного света и связанное с этим повреждение фоторецепторов;
- оксидативный стресс (высокое содержание свободных радикалов в организме, обусловленное, в частности, гиповитаминозами);
- курение;
- несбалансированное и неполноценное питание;
- артериальная гипертензия;
- атеросклероз, особенно в сонных артериях;
- генетическая предрасположенность;
- системные нарушения обмена веществ;
- дальнозоркость;
- неблагоприятные экологические условия.
Некоторые из этих факторов рассматриваются как непосредственная причина, другие, вероятно, лишь повышают риск.
Симптоматика
Выделяют две основные формы заболевания, которые чаще всего интерпретируются как ранняя и поздняя стадии одного и того же процесса.
Ранняя, «сухая» форма обнаруживается в 90% случаев и характеризуется появлением так называемых друз – медленно растущих белково-липидных отложений под макулой, которые постепенно разрушают фоторецепторный слой.
Поздняя, «влажная» (экссудативная) форма связана с процессом неоваскуляризации, т.е. образования новых сосудистых сеток. Этот механизм, по-видимому, появился в ходе эволюции как средство компенсации недостаточного кровоснабжения, однако в структурах глазного дна неоваскуляризация резко ухудшает ситуацию. Стенки новообразованных капилляров отличаются повышенной проницаемостью, что приводит к выпотам и скоплениям жидкости, отеку сетчатки, ретинальным и субретинальным (подсетчаточным) кровоизлияниям. Быстрая дегенерация результирует, в конечном счете, отслоением сетчатки с исходом в полную слепоту. До 90% всех случаев с выраженным снижением или утратой зрения составляет именно экссудативная форма.
На ранних этапах макулярного дегенеративно-дистрофического процесса пациент может и не ощущать нарушений центрального зрения; в этих случаях признаки обнаруживаются только целенаправленным инструментальным исследованием. Однако в дальнейшем постепенно утрачивается четкость находящихся в фокусе объектов (при этом периферическое зрение может оставаться сравнительно сохранным), искажается восприятие заведомо прямых линий, снижается контрастность и яркость зрительного образа, появляются скотомы (слепые зоны), затем фовеальное поле зрения выпадает полностью.
Диагностика
Сбор жалоб и подробного анамнеза, визометрия (измерение остроты зрения), периметрия (исследование полей зрения), офтальмоскопия глазного дна – всех этих стандартных диагностических процедур может оказаться недостаточно для выявления макулопатии и оценки ее масштабов.
Иными словами, при наличии нескольких факторов риска и специфических для жалоб (см. выше) необходим иной подход.
Возрастная макулярная дистрофия сегодня исследуется с применением оптической когерентной томографии, цифрового сканирования, флюоресцентной ангиографии, электроретинографии и других высокоточных методов. Биомикроскопия сетчатки требует введения мидриатиков (препаратов, на короткий срок парализующих аккомодационный аппарат при максимально расширенном зрачке).
Лечение
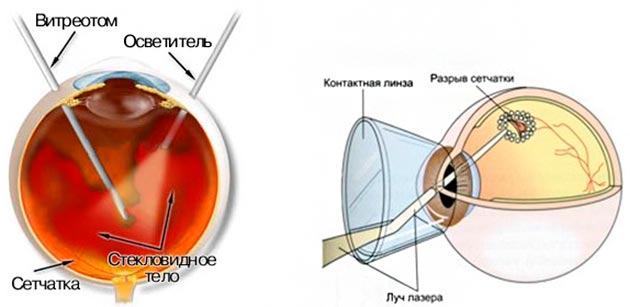
Даже наиболее эффективные из существующих ныне способов лечения возрастной макулодистрофии, к сожалению, не позволяют восстановить утраченную остроту зрения. В настоящее время ставится лишь задача приостановить патологический процесс (в первую очередь это касается неоваскуляризации) и сохранить хотя бы status quo, не допуская резкого снижения качества жизни. С этой целью применяют лазерную коагуляцию, фотодинамическую терапию, в более тяжелых случаях – офтальмохирургическое вмешательство по одному из многочисленных специально разработанных протоколов. В ближайшем будущем ожидается внедрение надежных и безопасных техник трансплантации (пересадки) и транслокации (смещения) сетчатки, – которые сегодня находятся на стадии клинических испытаний и совершенствования.
По индивидуальным показаниям назначают специальные витаминные комплексы, внутриглазные синтетические кортикостероиды, ноотропы, нейро- и ангиопротекторы, иммуномодуляторы, вазодилататоры, антикоагулянты, стимуляторы метаболизма и пр.
Обсуждается (и большей частью критикуется) практика экспериментального, «разведочного» применения некоторых противоопухолевых цитостатиков, не предназначенных и не сертифицированных для офтальмологического лечения.
Напротив, давно проверена и доказана эффективность физиотерапевтических процедур, выбор которых при лечении очень широк. Подбирается диета, предписывается щадящий режим зрительных нагрузок. Категорически противопоказано курение.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 марта 2016;
проверки требуют 13 правок.
Макулодистрофи́я — общее название для группы заболеваний, при которых поражается сетчатка глаза и нарушается центральное зрение. В основе макулодистрофии лежит патология сосудов и ишемия (нарушение питания) центральной зоны сетчатки, которая отвечает за центральное зрение. Возрастная макулодистрофия — одна из самых частых причин слепоты у людей старше 55 лет.
Впервые возрастная макулярная дегенерация была описана Отто Хаабом в 1885 году.
Факторы риска[править | править код]
Старение само по себе является главным фактором риска. В 50-летнем возрасте у человека вероятность заболеть макулодистрофией составляет лишь 2 %, и приблизительно 10 % в возрасте от 66 до 74 лет. Риск возрастает до 30 % у тех, кому за 75[1]. Наиболее склонны к развитию этого заболевания женщины (поскольку они живут дольше мужчин) и люди, у которых есть наследственная предрасположенность к макулодистрофии.
Риск развития поздней стадии дегенерации желтого пятна составляет 50 % для людей, которые имеют родственников с макулодистрофией, по сравнению с 12 % для людей, которые не имеют родственников с этим заболеванием[1]. Исследователи из Саутгемптонского университета сообщили об открытии шести мутаций гена SERPING1 (англ.)русск., которые связаны с макулодистрофией. Мутации в этом гене также могут быть причиной наследственного ангионевротического отёка[2]. Фактором риска является также принадлежность к определенной расе: вероятность потери зрения у европейцев выше, чем у африканцев.
Причины макулодистрофии[править | править код]
Ученым до сих пор неизвестна причина развития макулодистрофии, нет и точного представления о том, почему разрушается желтое пятно. Выдвигаются и проверяются различные теории. Некоторые исследователи утверждают, что недостаток некоторых витаминов и минеральных веществ делает человека более уязвимым перед макулодистрофией. К примеру, исследования показывают, что риск макулодистрофии повышается при недостатке в организме антиоксидантов, витаминов С и Е, цинка (он присутствует в нашем организме, но концентрируется в глазах), каротиноидов лютеина и зеаксантина — пигментов непосредственно желтого пятна сетчатки.
По некоторым исследованиям, развитию болезни способствует диета с высоким содержанием насыщенных жиров, в то время как мононенасыщенные жиры являются потенциально защитными[3]. В частности, потребление ω-3 жирных кислот может снизить риск заболевания[4].
По меньшей мере 13 исследований показали статистически значимую связь между курением и макулодистрофией с повышением риска развития заболевания от 2 до 3 раз у курящих по сравнению с никогда не курившими. При этом 5 исследований связи не обнаружили[5].
Одним из факторов, вызывающих развитие влажной макулодистрофии, является цитомегаловирус человека[6][7][8].
Симптомы[править | править код]
Симптомы макулодистрофии весьма разнообразны, при этом характерны следующие первоначальные проявления:
- затуманивание зрения;
- затруднения при чтении и распознавании лиц;
- искажение прямых линий.
Типы макулодистрофии[править | править код]
Макулодистрофия бывает двух типов — сухая и влажная (экссудативная).Большинство исследователей считают эти типы начальной и конечной фазой одного заболевания. Большинство больных (около 90 %) страдают сухой формой этого заболевания, при которой образуется и накапливается желтоватый налет, впоследствии оказывающий пагубное воздействие на фоторецепторы в желтом пятне сетчатки. Сухая макулодистрофия развивается сначала только на одном глазу. Намного опаснее влажная ВМД, при которой за сетчаткой начинают расти новые кровеносные сосуды в направлении желтого пятна. Влажная макулодистрофия прогрессирует значительно быстрее, чем сухая, и практически всегда проявляется у тех людей, которые уже страдают сухой макулодистрофией.
Лечение[править | править код]
История развития лечения[править | править код]
Эффективного лечения при «сухой» форме макулодистрофии нет. Все лечение направлено на стабилизацию патологического процесса. С этой целью используют анти- оксиданты (каротиноиды, витамины А,С,Е и д.р.), антоцианозиды (препараты черники) и препараты содержащие цинк и селен. При экссудативной форме лечение макулодистрофии направлено на разрушения новообразованных сосудов и, таким образом, прекращение процессов экссудации и рубцевания. Основные методы лечения — лазеркоагуляция сетчатки и фотодинамическая терапия. В последние годы проводятся разработки антигенных препаратов. Ранее применявшаяся методика лечения влажной макулодистрофии — фотодинамическая терапия с препаратом Visudyne. Её принцип действия заключается в том, что препарат пациенту вводится внутривенно. Из кровотока Визудин избирательно поглощается только вновь образованными региональными сосудами глаза и практически не оказывает влияния на пигментный эпителий сетчатки. В это время под компьютерным контролем проводится сеанс лазерного воздействия. Для этого низкоинтенсивное излучение красного лазера направляется на неоваскулярную мембрану с помощью оптиковолоконного устройства. «Неправильные» сосуды запустевают и слипаются, кровоизлияния прекращаются. Обычно лечебный эффект сохраняется 1—1,5 года.
Современное лечение[править | править код]
Последние разработки в области лечения влажной макулодистрофии привели к созданию препарата ранибизумаб (Луцентис), который вводится в полость глаза и подавляет активность и рост новообразованных сосудов и субретинальных неоваскулярных мембран, приводя не только к стабилизации, но и к улучшению зрения. Обычно требуется 5 инъекций в год, курс лечения составляет около 2 лет[9]. Улучшение зрения у большинства пациентов наступает уже после первой инъекции. Его применение возможно как при влажной макулодистрофии, так и при диабетической ретинопатии, а также, в сочетании с фотодинамической терапией.
Лечение «офф-лейбл»[править | править код]
Отмечаются случаи офф-лейбл использования высокотоксичного препарата для лечения рака прямой кишки и ряда других локализаций — бевацизумаба (авастина) в качестве инъекций в глаз. Согласно письму Росздравнадзора компания Ф.Хоффман — Ля Рош (производитель Авастина) располагает информацией о нежелательных явлениях (воспалительных заболеваниях, эндофальмитах, симптомах затуманнености зрения, образования хлопьевидных помутнений в стекловидном теле), отмеченных в Канаде после инъекций Авастина в стекловидное тело в целях лечения глазных болезней у пациентов[10].
Любопытно, что компания не занимаясь продвижением препарата в офтальмологии, тем не менее, не принимает активных попыток остановить его использование. Хотя по всей видимости препарат останавливает рост сосудов сетчатки, среди побочных эффектов токсичного противоопухолевого препарата отмечались увеличение риска целого ряда заболеваний[11]. Системное действие препарата приводит к следующим побочным эффектам: артериальная гипертензия, артериальная тромбоэмболия (включая инфаркт миокарда, инсульт, транзиторную ишемическую атаку и другие артериальные эмболии), тромбоз глубоких вен, хроническая сердечная недостаточность, суправентрикулярная тахикардия, кровотечения, увеличение риска смерти[12].
Влияние диеты на развитие заболевания[править | править код]
Исследование, проведенное в Университете Тафтса, позволяет предполагать, что развитие возрастной макулярной дистрофии можно предотвратить и даже остановить, отказавшись от продуктов с высоким гликемическим индексом в пользу продуктов с низким гликемическим индексом[13].
Употребление овощей, богатых нитратами, например, свеклы и зеленых листьев салата, снижает риск развития ранней стадии дегенерации желтого пятна. В долговременном исследовании, которое продлилось 15 лет, приняли участие более двух тысяч человек старше 49 лет. У тех, кто ежедневно потреблял 100-142 миллиграмма овощных нитратов, риск развития макулодистрофии был ниже на 35 процентов, чем у тех, кто потреблял дозу примерно вдвое меньше. Превышение же этого количества не имело никаких дополнительных преимуществ[14].
Прогноз[править | править код]
Макулодистрофия со временем может появиться вновь, несмотря на успешное её лечение. Людям с повышенным риском следует проходить регулярное обследование у врача-офтальмолога. Лечение может значительно замедлить или остановить прогрессирование заболевания.
Примечания[править | править код]
- ↑ 1 2 AgingEye Times. Macular Degeneration types and risk factors (недоступная ссылка). Agingeye.net (19 мая 2009). Дата обращения 11 января 2011. Архивировано 27 сентября 2006 года.
- ↑ Hirschler, Ben. Gene discovery may help hunt for blindness cure, Reuters (7 октября 2008). Архивировано 11 октября 2008 года. Дата обращения 7 октября 2008.
- ↑ Parekh N., Voland R. P., Moeller S. M., ; Parekh N., Voland R. P., Moeller S. M., Blodi B. A., Ritenbaugh C., Chappell R. J., Wallace R. B., Mares JA; CAREDS Research Study Group. et al. Association between dietary fat intake and age-related macular degeneration in the Carotenoids in Age-Related Eye Disease Study (CAREDS): an ancillary study of the Women’s Health Initiative. (англ.) // Arch Ophthalmol. (англ.)русск. : journal. — 2009. — November (vol. 127, no. 11). — P. 1483—1493. — doi:10.1001/archophthalmol.2009.130. — PMID 19901214.
- ↑ John Paul SanGiovanni, ScD; Emily Y. Chew, MD; Traci E. Clemons, PhD; Matthew D. Davis, MD; Frederick L. Ferris III, MD; Gary R. Gensler, MS; Natalie Kurinij, PhD; Anne S. Lindblad, PhD; Roy C. Milton, PhD; Johanna M. Seddon, MD; and Robert D. Sperduto, MD The Relationship of Dietary Lipid Intake and Age-Related Macular Degeneration in a Case-Control Study. Archives of Ophthalmology (5 мая 2007). Дата обращения 14 мая 2007. Архивировано 19 декабря 2012 года.
- ↑ Smoking and age-related macular degeneration: a review of association (англ.). Eye Nature. Дата обращения 16 декабря 2012. Архивировано 19 декабря 2012 года.
- ↑ Возрастное поражение сетчатки связали с вирусной инфекцией. medportal.ru. Дата обращения 10 октября 2012. Архивировано 16 октября 2012 года.
- ↑ Type of viral infection of eye associated with disease causing blindness in the elderly (англ.). EurekAlert!. Дата обращения 16 декабря 2012. Архивировано 16 декабря 2012 года.
- ↑ Macrophage Activation Associated with Chronic Murine Cytomegalovirus Infection Results in More Severe Experimental Choroidal Neovascularization (англ.). PLOS Pathogens.
- ↑ Maier MM et al. Photodynamic therapy with verteporfin combined with intravitreal injection of ranibizumab for occult and classic CNV in AMD (англ.) // Klinische Monatsblatter fur Augenheilkunde. — 2009. — Vol. 226, no. 6. — P. 496-502. — doi:10.1055/s-0028-1109463. — PMID 19507101.
- ↑
О лекарственном средстве Авастин, Письмо № 01И-129/09 (недоступная ссылка). Федеральная служба по надзору в сфере здравоохранения и социального развития (18 марта 2009). Дата обращения 21 июля 2015. Архивировано 29 октября 2012 года. - ↑ Vishal Ranpura, Sanjaykumar Hapani, Shenhong Wu. Treatment-Related Mortality With Bevacizumab in Cancer Patients: A Meta-analysis (англ.) // JAMA. — 2011. — Vol. 305, no. 5. — P. 487-494. — doi:10.1001/jama.2011.51.
- ↑ Carneiro AM et al. Arterial thromboembolic events in patients with exudative age-related macular degeneration treated with intravitreal bevacizumab or ranibizumab. (англ.) // Ophthalmologica. — 2011. — Vol. 225, no. 4. — P. 211-21. — doi:10.1159/000323943. — PMID 21336001.
- ↑ Переход на продукты с низким гликемическим индексом может предотвратить возрастное заболевание глаз. Фитнес обозрение (1 июня 2017). Дата обращения 1 июня 2017.
- ↑ Eating leafy greens could help prevent macular degeneration. Дата обращения 22 октября 2018.
Ссылки[править | править код]
- Возрастная макулодистрофия (ВМД). // Проект «Eyes for me».
- Возрастная макулярная дегенерация (МКБ10 Н35.3). // Проект «Eyes for me».
Источник