Где берут донорскую роговицу
 Некоторые офтальмологические заболевания и травмы лечатся только с помощью хирургического вмешательства. Так, в некоторых случаях спасением глаза может стать имплантация роговицы или кератопластика – операция по замене поврежденного участка донорским имплантатом.
Некоторые офтальмологические заболевания и травмы лечатся только с помощью хирургического вмешательства. Так, в некоторых случаях спасением глаза может стать имплантация роговицы или кератопластика – операция по замене поврежденного участка донорским имплантатом.
Классификация операций по пересадке роговой оболочки
Трансплантация роговицы имеет следующую классификацию:
- Аутокератопластика – пересадка роговой оболочки со здорового глаза на больной.
- Ксентрасплантация (гетеропластика) – имплантация тканей между разными биологическими видами.
- Аллопластика (гомопластика) – пересадка материала другого генетического происхождения.
- Эксплантация (аллотрансплантация) – имплантация небиологического субстрата.
Также кератопластика может быть тотальной (удаляется вся роговица и подшивается новая соответствующих размеров); субтотальной (удаляется и подшивается только часть); частичной (удаляется и замещается участок диаметром 4-6 мм) и пр.
Традиционные и новые методы трансплантации
 Обычная пересадка проводится с помощью скальпеля. После такого вмешательства на месте крепления имплантата остаются заметные швы, что приводит к искажению формы роговицы и снижению качества зрения. Также после операции требуются длительная реабилитация и постоянное наблюдение у врача. Еще один недостаток традиционной имплантации – остаточный трудно корректирующийся астигматизм.
Обычная пересадка проводится с помощью скальпеля. После такого вмешательства на месте крепления имплантата остаются заметные швы, что приводит к искажению формы роговицы и снижению качества зрения. Также после операции требуются длительная реабилитация и постоянное наблюдение у врача. Еще один недостаток традиционной имплантации – остаточный трудно корректирующийся астигматизм.
Альтернативой скальпелю является лазер. Сверхточное и чувствительное оборудование позволяет проводить малотравматичные микрохирургические вмешательства. Их преимущества – сравнительно быстрая реабилитация, минимум швов и неприятных ощущений. Недостаток – высокая цена. Что в Москве, что в Израиле, она зависит от тяжести поражения, сопутствующих заболеваний, видов обследования и сложности работы хирурга. В среднем такая операция может обойтись в 20 тыс.$.
Стоимость операции зависит и от целей. Они могут быть такими:
- Улучшение зрения, удаление бельма (оптическая имплантация).
- Исправление нарушений рефракции (рефракционная).
- Устранение стафиломы или скрытие дефекта (тектоническая).
- Предотвращение перфорации при дистрофии роговой оболочки (профилактическая).
- Лечение глазных заболеваний (терапевтическая).
- Обогащение бельма элементами роговицы (мелиоративная).
- Устранение дефектов (косметическая).
Показаниями же могут служить глазные травмы, инфекции, тяжелые заболевания и деформация роговицы (кератоконус и т.п.).
Этапы имплантации
 Конечно, все начинается с обследования, постановки диагноза и уточнения необходимости оперативного вмешательства. Затем выбирается имплантат. Он может быть донорским или искусственным. Далее:
Конечно, все начинается с обследования, постановки диагноза и уточнения необходимости оперативного вмешательства. Затем выбирается имплантат. Он может быть донорским или искусственным. Далее:
- Общий наркоз.
- Иссечение поврежденной роговицы лазерным лучом.
- Пересадка имплантата.
- Сшивание разрезов сверхтонкой синтетической саморассасывающейся нитью.
- Введение под конъюнктиву противовоспалительных препаратов.
Пересадка роговицы глаза длится примерно 1,5 часа. После завершения операции проверяется равномерность пришивания. Поверхность новой роговицы должна быть ровной, напоминающей правильную сферу. Проверка проводится с помощью кератоскопа. В зависимости от результатов может понадобиться подтяжка или ослабление швов.
Цель имплантации – возвращение зрения и полноценной жизни человеку. В качестве профилактики осложнений назначается длительный курс антибиотиков. Очки подбираются примерно через год после оперирования и снятия швов.
Донорская или искусственная роговица?
 Раньше пересаживали только донорскую роговицу. Она берется от умерших людей, плодов и новорожденных. Для ее трансплантации не требуется соответствие по группе крови, главное – качество и отсутствие инфекций.
Раньше пересаживали только донорскую роговицу. Она берется от умерших людей, плодов и новорожденных. Для ее трансплантации не требуется соответствие по группе крови, главное – качество и отсутствие инфекций.
Была разработана и искусственная роговица, не уступающая по структуре и свойствам натуральной. Изготавливается имплантат из акрила или гидрогеля, материалов отлично совмещающихся с тканями человека. Преимущества искусственных субстратов: отсутствие необходимости ждать донора, минимальные риски отторжения и меньший срок привыкания.
Подбор имплантата осуществляется в соответствии с индивидуальными параметрами глаза больного. Это могут быть:
- Донорская роговица.
- Сочетание донорских и искусственных материалов – имплантат, покрытый тканями больного. Это способствует быстрому заживлению и привыканию.
- Гидрогелевый протез.
- Искусственно выращенный человеческий коллаген. Он стимулирует собственные клетки больного к восстановлению. Применяется при поверхностных повреждениях.
- Акриловая роговица.
Что лучше — мы не можем сказать. Это дело профессиональных врачей.
Послеоперационный период и возможные осложнения
 После кератопластики важно не допускать внешнего воздействия на оперированный глаз. Поэтому он закрывается марлевой повязкой, которую нужно носить в течение 1-5 недель. Для ускорения заживления и предотвращения отторжения назначаются различные глазные капли, гели и мази. Препараты, схема и срок их применения определяется врачом. Обычно такая реабилитация занимает не меньше 2 месяцев.
После кератопластики важно не допускать внешнего воздействия на оперированный глаз. Поэтому он закрывается марлевой повязкой, которую нужно носить в течение 1-5 недель. Для ускорения заживления и предотвращения отторжения назначаются различные глазные капли, гели и мази. Препараты, схема и срок их применения определяется врачом. Обычно такая реабилитация занимает не меньше 2 месяцев.
В роговице нет кровеносных сосудов, но процесс рубцевания длится очень долго. Это увеличивает риск расхождения швов, поэтому следует избегать тяжелой физической работы и бережно относиться к больному глазу. Швы снимаются в среднем через 8-12 месяцев.
В принципе, осложнения после имплантации роговицы случаются редко, но все же бывают. Это могут быть: кровотечение, разрыв или расхождение шва, инфицирование раны, последствия наркоза. Также есть опасность вытекания внутриглазной жидкости наружу, понижения или повышения внутриглазного давления, развития катаракты или отслоения сетчатки. Основным же осложнением является отторжение пересаженной роговицы (20% из всех случаев). Процесс сопровождается сильным покраснением глаза и помутнением имплантата.
В целом замена роговой оболочки проходит успешно. У большинства прооперированных людей улучшается зрение и качество жизни, поэтому если возникла необходимость имплантации, не стоит бояться – ведь ценнее зрения у нас практически ничего нет.
Видео не для слабонервных (может пригодиться студентам) — «Имплантация интрастромального роговичного кольца Миоринг при кератоконусе»:
А что вы думаете по этому поводу? Поделитесь своими мыслями в комментариях – это интересно другим читателям!
Источник
Копірайт зображення
Getty
Image caption
Роговица является одним из наиболее простых для пересадки органов, поскольку не требует совместимости между донором и пациентом
Чтобы восстановить зрение, врачам зачастую приходиться пересаживать от умерших доноров роговицу — прозрачную «крышечку» зрачка и радужной оболочки.
Дефицит этого донорского органа наблюдается во всем мире, но одна страна — Шри-Ланка — делает все возможное, чтобы удовлетворить этот спрос, не ожидая вознаграждения — по крайней мере, в этой жизни.
Правый глаз Парамона Малингама прикрыт повязкой. На левом проступают слезы. Это слезы облегчения, ведь этому пациенту чрезвычайно повезло.
«Я думал, что оставшуюся часть жизни проживу с одним глазом», — говорит он.
Тринадцать лет назад Малингам, владелец небольшого магазина из центральной части Шри-Ланки, повредил глаз стальной проволокой, а в прошлом году — травмировал тот же глаз опилком. После двух несчастных случаев новая роговица от донора сохранила ему зрение.
Роговица — прозрачная часть глазного яблока, которая должна пропускать свет далее, к сетчатке глаза и помогает фокусировать на сетчатке изображение.
Image caption
Парамону Малингаму повезло: ему заменили роговицу
Если в результате травмы или болезни она повреждается, зрение человека ухудшается, порой до полной слепоты.
Единственным решением проблемы часто является трансплантация, однако во многих странах донорских роговиц не хватает. Ситуация осложняется еще и тем, что роговица имеет ограниченный срок хранения: одни сутки.
Роговицу необходимо взять в течение двух часов после смерти донора и пересадить пациенту приблизительно в месячный срок.
Малингам ждал новую роговицу четыре дня, а сейчас идет на поправку в главной офтальмологической клинике города Коломбо, столице Шри-Ланки.
«После операции я как будто заново родился на свет», — говорит он.
За соседней дверью студентка Вишвани Пасади готовится к иной форме повторного рождения — заполняет формуляр Национального глазного банка, соглашаясь стать донором глаз после своей смерти.
Как и большая часть сингальцев — которые составляют 75% населения Шри-Ланки — Пасади исповедует буддизм. Она верит в круговорот рождения и смерти, реинкарнацию и считает это пожертвование надежной инвестиций в свое будущее.
«Если я пожертвую глаза в этой жизни, — говорит она, — то в следующей я буду лучше видеть».
Также поступил и бухгалтер Прити Кахлеватте.
Image caption
В руках у Вишвани Пасади сертификат Национального глазного банка
«Все хорошее, что мы делаем в этой жизни, возвращается к нам в следующей, — объясняет она. — Когда другим что-то нужно, лучше поделиться. Человек может работать без ног или даже без рук. Но что можно сделать без глаз?»
По данным Общества глазного тканевого донорства — некоммерческой организации, основанной в 1961 году молодым врачом Хадсоном Сильва, каждый пятый ланкиец заявил о желании стать донором роговицы. В их число не входят те, кто, как Пасади, заполнил форму Национального глазного банка, отдельного учреждения, открывшегося пять лет назад.
«У меня такое ощущение, что я подписал сертификат каждому гражданину Шри-Ланки», — говорит доктор Шири Кассим, главврач Общества глазного тканевого донорства. В его обязанности входит подписывать памятный документ, который вручают донорам или их семьям.
Готовность ланкийцев делиться роговицей с другими свидетельствует о том, что их страна уже длительное время собирает урожай, который превышает свои внутренние потребности, и может поставлять излишки в другие страны.
Ныне покойный Хадсон Сильва впервые сделал это в 1964 году, упаковав несколько глаз в заполненный льдом термос, обычно используемый для чая, и взяв его с собой в ручной клади на рейс до Сингапура.
В 2014 году его общество экспортировало 2551 роговицу, из них 1000 в Китай, 850 в Пакистан, 250 в Таиланд и 50 в Японию.
Image caption
Доктор Кассим подписывает каждый выдаваемый донорам и их семьям сертификат
Столь выдающимся развитием глазного донорства Шри-Ланка в значительной степени обязана энтузиазму Сильва. Он начал призывать к этому еще в студенческие годы, когда в соавторстве с женой и матерью опубликовал статью в газете, агитируя ланкийцев «вернуть к жизни мертвые глаза».
Это было в 1958 году, а уже в следующем году прибыли первые поступления, которые он хранил дома в холодильнике «рядом с яйцами и маслом».
В 1960 году умерла его мать, и, как рассказывают, Сильва покорил свою нации, пересадив ее роговицы бедному фермеру и вернув ему зрение.
Буддистские монахи также сыграли определенную роль в популяризации донорства, называя его актом отдачи или «даной», что поможет им иметь лучшую жизнь после смерти.
Преподобный Кирибатгода Гнанананда Тхеро, основавший в Шри-Ланке буддистский монастырь Магамевнава, рассказал мне одну из «джатак» (рассказы о былых существованиях Будды. — Ред.)
«В прошлой жизни Будда стал царем. Однажды к царскому дворцу пришел слепой нищий. «Царь, отдай мне свои глаза!»- умолял он. И Будда решил отдать ему глаза».
Хирург Будды удалил его глаза и пересадил их нищему, вернув ему зрение.
Image caption
Роговица почти не подвержена старению: имел место случай, когда десятилетнему мальчику пожертвовал свою роговицу 86-летний буддийский монах
«Подобные истории передаются из поколения в поколение. Поэтому нам легко жертвовать свои органы другим людям», — говорит Тхеро.
Сам он уже отдал свою почку женщине с почечной болезнью.
В сертификатах, выдаваемых Обществом глазного тканевого донорства, есть прямая ссылка на буддистское учение: «Пусть у донора будет хорошее перерождение».
Впрочем, представители других религий также дарят и принимают в дар роговицы.
В мусульманских странах запрещено нарушать целостность человеческого тела до или после смерти, поэтому среди крупнейших импортеров ланкийских роговиц — Пакистан и Египет. Малайзия, Нигерия и Судан также фигурируют в списке из более чем 50 стран-получателей.
Роговица — один из наиболее легких для трансплантации органов, поскольку не требует совместимости между донором и пациентом. Это ткань, которая не требует крови и берет кислород непосредственно из воздуха.
Она также почти не подвержена процессам старения — роговицу пожилого человека можно пересадить более молодому. Если донору свыше 80 лет, это увеличивает шансы того, что его роговица окажется непригодной для трансплантации, впрочем существует прецедент, когда девятилетний мальчик из Иордании получил роговицу 86-летнего буддистского монаха.
Несмотря на это по крайней мере в Великобритании, доноры зачастую исключают роговицу из перечня органов, которые они готовы пожертвовать: это делают 11% доноров, тогда как, например, почки отказываются отдать менее 1%.
«Я буквально представляю, как кто-то вынимает у меня глаза, и меня берут сомнения», — говорит лондонец Дженай Саид, помощник видеооператора на киностудии.
«Глаза — один из важнейших каналов общения между людьми. Это что-то очень личное», — добавляет он.
Вероятно, это одна из причин, почему в Британии не хватает роговиц, по данным Национального центра исследования глаза в Бристоле.
Впрочем, в стране нет общенационального списка ожидания трансплантации роговицы, в отличие от других органов, и поэтому трудно сказать, насколько большой этот дефицит.
Копірайт зображення
Getty
Image caption
Роговица Джулиуса Джаявардене (президента Шри-Ланки в 1978-1989 гг.) была разделена на две части и пересажена двум пациентам в Японии; как минимум два бывших премьер-министра также стали глазными донорами
Великобритания обычно импортирует роговицы из других европейских стран или из США (еще один крупный экспортер), поскольку схожие стандарты качества и безопасности упрощает процесс закупки.
«Это не значит, что глазной банк Шри-Ланки не соблюдает стандарты качества, — отмечает Джон Армитедж из британского глазного банка. — Это скорее вопрос аудита: британский глазной банк должен досконально изучить организационные процессы банка-экспортера и убедиться, что они соответствуют британским нормам».
Возможно, кто-то удивится, но изъятие глаза у умершего не мешает проведению похорон с открытым гробом.
В похоронное бюро Джаяратне в городе Коломбо ежемесячно поступает около шести тел без глаз.
«Бальзамировщики берут два ватных шарика, которые соответствуют размеру глаз, — объясняет директор бюро Гасанга Джаяратне, — пропитывают их бальзамический жидкостью, вставляют в глазницы и закрывают глаза, фиксируя веки специальным клеем».
Это дает семье возможность еще раз увидеть дорогого человека перед тем, как проводить его в следующую жизнь.
Роговица и слепота — факты и цифры
По данным ВОЗ, 4% 39 миллионов слепых в мире страдают от помутнения роговицы, еще 3% — от трахомы, бактериальной инфекции, которая приводит к повреждению роговицы.
Катаракту и глаукому называют главной причиной потери зрения, а трахому — основной причиной предотвратимой слепоты.
Наиболее распространенные причины пересадки роговицы (кератопластики) в Шри-Ланке — это воспаление роговицы в результате инфекционных заболеваний (иногда осложняются язвами — инфекционный кератит) и кератоконус — заболевание, при котором роговица сильно утончается и искривляется.
До 1956 года Шри-Ланка брала роговицы у казненных заключенных. Затем смертную казнь временно отменили, а в 1959 году возобновили, но с 1976 года не было ни одного случая казни.
В Великобритании наиболее распространенная причина трансплантации роговицы — состояние, свойственное преимущественно пожилым людям и известное как «дистрофия Фукса», когда роговица отекает и мутнеет. Впрочем, кератоконус — также распространенная проблема, однако среди молодых пациентов.
Репортаж подготовлен благодаря гранту Пулитцеровского центра кризисной журналистики
Фотографии Росса Велтона, если не указано иное
Источник
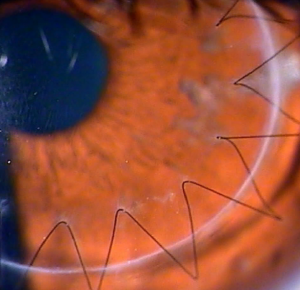
Пересадка роговицы глаза: визуализация швов
Пересадка роговицы (кератопластика) – это микрохирургическая операция, выполняется при помощи операционного микроскопа. Хирург удаляет центральную часть роговицы больного и заменяет ее роговицей здорового донора. Вмешательство длится от тридцати минут до полутора часов и может быть сделано под общим обезболиванием или под местной анестезией.
Всего несколько лет назад пересадка роговицы была синонимом “сквозной кератопластики”, при выполнении которой заменяется вся толщина роговицы. Сегодня существует способ заменить определенные части роговицы, в зависимости от различных патологий, которые поражают глаз.
Ни один из органов чувств не является для человека столь же важным, как глаза. Ведь именно через них люди получают основную информацию об окружающем мире. Потому потеря зрения или даже его сильное ухудшение всегда воспринимается человеком как несчастье.
К сожалению, существует немало факторов, приводящих к слепоте – травмы, воздействие некоторых химических веществ (например, метанола или ряда лекарственных средств), врожденные или приобретенные патологические изменения в глазу, инфекционные поражения глаз, осложнения различных заболеваний (в частности, сахарного диабета). Патологии роговицы занимают не последнее место среди причин полной или частичной потери зрения.
К счастью, в двадцатом веке начала интенсивно развиваться новая область медицины – трансплантология, предметом которой является пересадка органов и тканей от одного человека к другому. Благодаря достижениям в этой сфере стала возможной замена патологически измененных и утративших свои функции органов здоровыми. Это улучшает качество жизни человека и освобождает его от имеющихся проблем.
Сегодня врачи способны успешно сделать пересадку многих органов и тканей, в том числе и роговицы. Что же собой представляет такая операция, когда она нужна и каковы ее результаты?
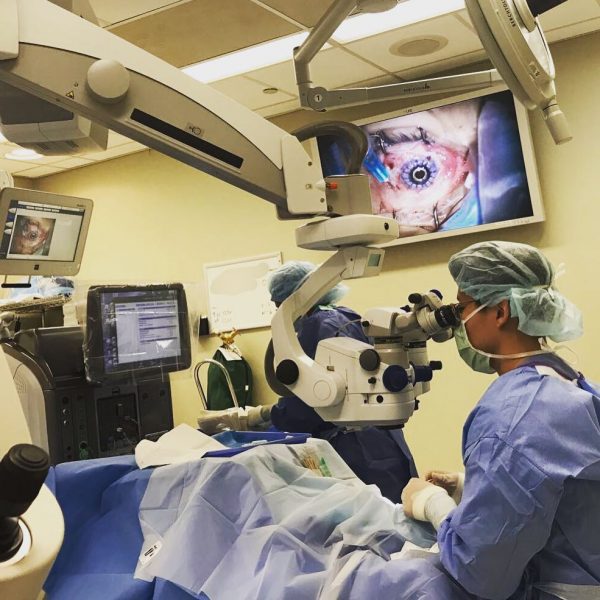
Замена роговицы глаза под микроскопом.
Когда требуется замена роговицы глаза
Роговица представляет собой естественную сферическую линзу, играющую важнейшую роль в восприятии глазом зрительной информации. Она имеет сложную структуру и состоит из поверхностного слоя эпителиальной ткани, мембраны Боумена – бесклеточного образования, расположенного непосредственно под внешним эпителием и стромы – основной части роговицы, состоящей из коллагеновых волокон. За стромой расположена десцеметова мембрана, покрытая внутренним слоем эпителия.
Кровеносные сосуды в роговице отсутствуют, зато в большом количестве имеются нервные окончания, подходящие практически к каждой из клеток эпителиальной ткани.
Отсутствие локальной кровеносной системы в роговице является благоприятным для трансплантации фактором, так как нет необходимости в сложной процедуре соединения сосудов при пересадке. Вообще, замена роговицы является одной из самых простых операций в трансплантологии, так как риск отторжения ткани после ее проведения значительно ниже, чем в случая пересадки других органов.

Пациент перед операцией по замене роговицы глаза
Роговица напрямую соприкасается с окружающей средой и потому уязвима перед такими повреждающими факторами, как механические и химические воздействия, излучения, патогенные микроорганизмы и т.д. Кроме того, она связана с конъюнктивой, а также с белочной и сосудистой оболочкой. Потому воспаления и другие патологические процессы в этих частях глаза могут переходить на нее.
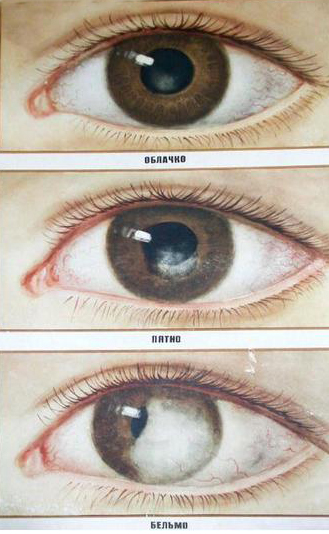
Повреждения и патологии роговой оболочки приводят к образованию помутнений и рубцов, результатом чего становится ухудшение зрения. Потому травмы и заболевания роговицы являются распространенными причинами нарушений зрения различной степени, вплоть до его полной потери. В 50% случаев слепота наступает именно из-за проблем роговой оболочки. Консервативные способы лечения повреждений роговицы не всегда приводят к желаемому результату, и в некоторых случаях требуется ее замена.
Существуют следующие виды патологий роговой оболочки, способных привести к потере ее прозрачности и, как следствие, к слепоте:
- Рубцы и помутнения, возникающие в результате механических травм, термического воздействия и действия агрессивных химических веществ.
- Врожденные нарушения развития роговой оболочки, такие как кератоконус или кератоглобус.
- Врожденная либо приобретенная дистрофия.
- Деформация роговицы.
- Послеоперационные осложнения.
- Воспаления различной природы, называемые кератитами.
- Новообразования в виде кист, фистул и т.д.
Широко известным патологическим изменением роговицы является бельмо – помутнение роговой оболочки, возникшее в результате рубцевания ткани на почве ее язвенного поражения. Выглядит бельмо как белесое пятно, часто полностью охватывающее роговицу.
В ряде жарких стран распространенной причиной повреждения роговицы, приводящего к слепоте, является трахома – инфекционная болезнь глаза, вызываемая мельчайшей бактерией, относящейся к хламидиям. Зараженность населения трахомой в некоторых странах столь велика, что борьба с этим заболеванием возведена в ранг важнейших государственных задач.
Все болезни и повреждения роговицы, приводящие к уменьшению ее прозрачности и серьезному нарушению ее функций, могут быть показаниями ее замене, если лечение иными способами не вызывает заметного улучшения зрения.
Как проводится операция по пересадке роговицы глаза
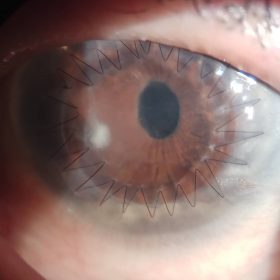
Пациент после трансплантации роговицы глаза
История трансплантации роговой оболочки насчитывает уже более ста лет. Первая удачная операция по замене роговицы глаза была проведена еще в 1905 году. Но прошли долгие десятилетия, прежде чем такая процедура прочно вошла в офтальмологическую практику. Из-за несовершенства техники проведения, а также отсутствия важных знаний и практических наработок, операция давала длительный положительный результат лишь при пересадке малых, размером не более двух миллиметров, участков оболочки. В прочих случаях вскоре после трансплантации наступало помутнение пересаженной ткани. Лишь тогда, когда были усовершенствованы методы консервации глазных тканей, способы наложения швов и хирургические материалы, замена роговицы стала широко практикуемой офтальмологической процедурой, каждый год восстанавливающей зрение тысячам пациентов.
Огромный вклад в развитие глазной трансплантологии – кератопластики – внесли советский ученый академик Владимир Филатов и выдающийся американский врач-офтальмолог испанского происхождения Рамон Касторвьехо.
В зависимости от площади пересаживаемой ткани, трансплантация роговицы глаза может быть полной или частичной.
В настоящее время в офтальмологии применяются следующие виды замены роговой оболочки:
- Сквозная пересадка роговицы.
- Послойная трансплантация роговицы глаза.
Чаще всего применяется первый способ проведения операции. Суть его состоит в замене поврежденной ткани донорским материалом по всей глубине роговой оболочки. Показаниями для проведения такой процедуры являются полное помутнение роговицы, а также ее врожденные патологии (например, кератоконус), травматические повреждения, омертвение ткани, атрофия.
Послойная трансплантация применяется при поверхностном характере повреждения роговой оболочки. Такая операция состоит в замене пораженных областей роговицы прозрачной тканью, взятой от донора. Здоровые участки оболочки при этом не затрагиваются.
Вне зависимости от применяемого способа кератопластики, замена роговой оболочки включает в себя два этапа – подготовку к операции и непосредственно саму пересадку.
Подготовка к трансплантации роговицы глаза
При подготовке к операции пациент должен пройти тщательный медосмотр для исключения противопоказаний к пересадке роговой оболочки. Противопоказаниями могут являться как проблемы общего состояния организма, так и заболевания самих глаз. В число первых входят:
- дефицит витаминов в организме;
- патологии обмена веществ;
- болезни, вызванные бактериальными и вирусными инфекциями;
- беременность;
- почечные патологии;
- зубные болезни;
- заболевания носоглотки;
- гайморит;
- нарушения психики;
- и т.д.
Замена роговицы допустима при закрытой форме туберкулеза легких.
К глазным болезням, являющимся противопоказаниями к трансплантации, относятся:
- болезни кожи век;
- патологические процессы в прилегающих к глазнице тканях, например, воспаления;
- заболевания мейбомиевых желез;
- конъюнктивиты;
- болезни слезных желез;
- заворот век;
- неправильный рост ресниц;
- аномальное строение век и их сращение друг с другом либо поверхностью глазного яблока.
- запущенная глаукома.
Пересадка искусственной роговицы на данный момент используется только у кошек и собак. Ученые активно ищут способы внедрения применения этого метода на человеке.
При наличии у пациента тех заболеваний, при которых операция противопоказана, вначале производится их лечение (если таковое возможно). Так, в случае врожденного сифилиса больному назначается как минимум два-три курса специального лечения с применением тканевых лекарственных средств и пенициллина.
Трахома не является противопоказанием для трансплантации, но наиболее благоприятным периодом для пересадки является четвертая стадия болезни – когда воспалительный процесс завершен и произошло рубцевание тканей.
Когда проблемы, являющиеся противопоказаниями к трансплантации, устранены, проводится обследование роговой оболочки для установления характера, площади и глубины патологических изменений. Для этого используется щелевая лампа. Кроме того, измеряют толщину роговицы, делают с нее соскоб для исследования на предмет инфекционного заражения, делают биопсию ткани.
Как выполняется сквозная пересадка роговицы
При пересадке роговой оболочки, как правило, применяется общий наркоз. В некоторых случаях операция выполняется и под местным обезболиванием.
После анестезии производится фиксация век с помощью специального приспособления. Затем определяют величину удаляемой области роговицы, и в соответствии с результатом устанавливают требуемые размеры трансплантата. Диаметр пересаживаемого лоскута должен на 0.25 миллиметра превышать размер удаляемого участка. После этого лоскут трансплантата нужной величины вырезают из заготовки.
При проведении операции обеспечивают защиту хрусталика. Для этого сужают зрачок с помощью пилокарпина, закапываемого в глаз.
Для удаления патологически измененной части роговицы применяют трепан, которым предварительно надрезается роговая оболочка. Окончательное отделение удаляемой ткани производится с помощью алмазного ножа или ножниц.
В некоторых случаях после удаления пораженной зоны роговой оболочки требуется проведение дополнительных хирургических процедур в передней глазной камере.
После замены роговицы производится заполнение передней глазной камеры физиологическим раствором и наложение швов. Для фиксации трансплантата используется очень тонкая нить из шелка или нейлона. Когда трансплантация полностью завершена, пациенту делают инъекцию антибактериального и гормонального препарата под конъюнктиву.
Как проводится послойная трансплантация роговицы глаза
Этот вид хирургического вмешательства состоит в неполной замене роговой оболочки при локальном поражении некоторых ее слоев. При проведении операции производится рассечение роговой оболочки на половину или три четверти ее толщины. Лоскут для трансплантации получают путем выделения нужного слоя из донорской роговицы. Для фиксации пересаженной ткани используется непрерывный шов.
Не так давно в практику вошли и такие виды послойной трансплантации, как
- Глубокая передняя трансплантация, при которой производится удаление пораженной зоны роговой оболочки практически на всю глубину – вплоть до десцеметовой мембраны и эндотелиального слоя. Из-за того, что у пациента сохраняются глубокие слои роговицы, риск отторжения трансплантата снижается.
- Задняя послойная трансплантация – когда заменяются только задние слои оболочки. Применяется такая операция при патологических изменениях роговицы со стороны, обращенной внутрь глаза.
Послойный способ замены роговицы является более сложной операцией, чем сквозная трансплантация. Выполняется такое хирургическое вмешательство с помощью лазера, обеспечивающего точность при расслоении роговицы. Но опасность отторжения трансплантата при этом способе проведении операции меньше, чем в случае традиционной кератопластике. Потому послойная трансплантация все больше и больше входит в офтальмологическую практику.
Глаз после пересадки роговицы
В течение нескольких дней после трансплантации за состоянием пациента наблюдают врачи. Для предотвращения инфекционных и других осложнений ему назначают гормональные, антибактериальные и заживляющие средства. На эти дни пациенту на глаза накладывается повязка.
После того, как пациент выписался из клиники, ему нужно закапывать в глаза растворы стероидных препаратов, обеспечивающих снижение опасности отторжения трансплантата, противобактериальных средств, заменителей слез и геля декспантенола.
Продолжительность реабилитационного периода составляет порядка одного года. У пациента может возникать искаженное зрительное восприятие объектов и негативная реакция глаз на свет. Однако такие эффекты считаются допустимыми. Зрение стабилизируется спустя два-три месяца после операции. Иногда для этого требуется больший срок.
В течение реабилитационного периода пациент должен носить корригирующие очки, подобранные ему врачом.
В первые месяцы после замены роговицы пациент должен соблюдать предписанный режим, а именно:
- Исключить сильные физические нагрузки.
- Защищать глаза от яркого света ношением затемненных очков.
- Избегать контактов с людьми, страдающими заболеваниями, передающимися воздушно-капельным путем.
- Отказаться от посещения парной бани.
- Не совершать механических воздействий на глаза.
- Не ложиться спать на живот и на ту сторону тела, на которой находится подвергшийся хирургическому вмешательству глаз.
- Воздерживаться от входа в запыленные помещения и от выхода на улицу в сухую ветреную погоду.
- Строго выполнять назначенное медикаментозное лечение.
Снятие швов производится спустя девять-двенадцать месяцев после замены роговицы.
Отторжение роговицы после пересадки
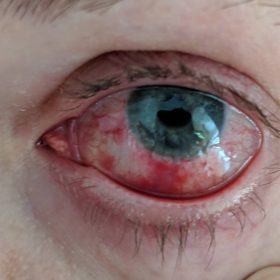
Отторжение роговицы после пересадки
При наличии врачебных ошибок, плохом соблюдении больным предписанного режима, попадании в глаз инфекции, тканевой несовместимости и т.д. после пересадки роговицы могут возникнуть различные осложнения, в том числе и отторжение трансплантата. Отторжение может начаться в течение первых дней после хирургического вмешательства. В этой ситуации характерным симптомом процесса является резкое помутнение трансплантата.
Половина случаев отторжения имеет место в первые полгода послеоперационного периода, но у некоторых пациентов пересажена ткань начинает отторгаться спустя несколько лет.
Отторжение может начинаться как с эпителиального, так и с эндотелиального слоя. Первый случай представляет собой меньшую проблему, чем второй – процесс легко купируется с помощью местной терапии.
О начале отторжения свидетельствуют следующие симптомы:
- болезненные ощущения в глазу;
- быстрое заметное ухудшение зрения;
- покраснение глазного яблока;
- светобоязнь.
Если у пациента появились признаки отторжения, то ему назначают иммунодепрессанты. Если такая терапия не дала желаемых результатов, то производится повторная трансплантация донорского материала, либо пересадка искусственной роговицы.
Сколько стоит пересадка роговицы глаза
Трансплантация роговой оболочки является дорогостоящей хирургической процедурой, так как требует высоко?