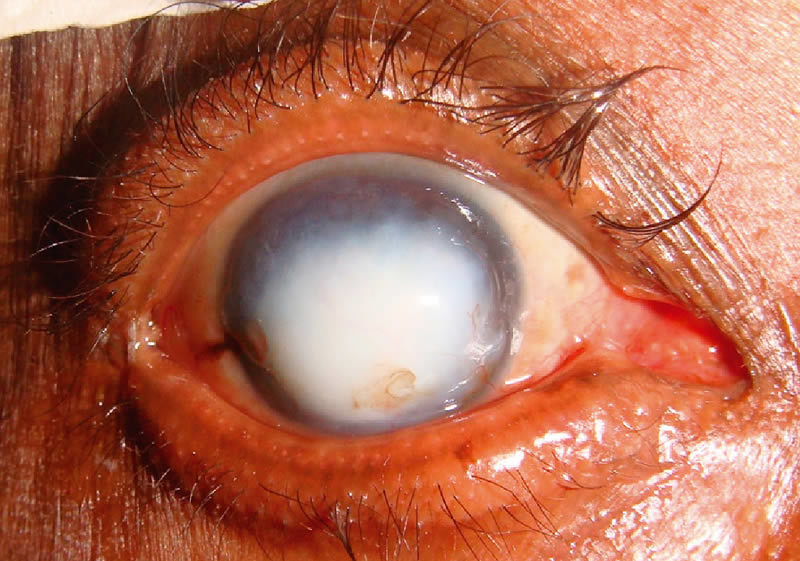
Форма роговицы при кератоконусе
Кератоконус – термин, составленный из двух греческих слов: «kerato» и «konos», которые переводятся с греческого языка, как «роговица» и «конус». Собственно, в названии как нельзя лучше отражена суть заболевания: при кератоконусе роговица глаза, вследствие дегенеративных изменений, истончается, и вместо нормальной сферической формы приобретает форму конуса.
Как правило, подобная проблема возникает у детей подросткового возраста, но иногда кератоконус можно встретить и у совсем маленьких детей, и даже у лиц тридцатилетнего возраста. Обычно превращение сферической роговицы в конус происходит довольно медленно, несколько лет. Правда, иногда отмечаются случаи и стремительного развития болезни.
Первые упоминания о заболевании относятся к XVIII веку (Б. Мохорт, Тейлор), однако подробно описано оно было на век позже, когда британский офтальмолог Д. Ноттингем в 1854 году выделил его из группы прочих эктазий роговицы. Лечение кератоконуса в те времена проводилось посредством прижигания роговицы с помощью раствора нитрата серебра, после чего на глаз накладывали плотную повязку и назначали капли, вызывавшие миоз.
Немного позже француз Эжен Кальт стал работать над изготовлением специальной стеклянной оболочки, которая при надевании на глаз уплощала бы коническую вершину роговой оболочки и исправляла ее форму. Этот эксперимент считается первым упоминанием о лечении кератоконуса с помощью контактных линз.
Симптомы кератоконуса
Начальным признаком кератоконуса, как правило, становится нечеткость зрения, которая не корригируется даже при частой смене очков. Опознавательным же признаком данного заболевания становится возникновение множественных фантомных изображений, получившее название монокулярной полиопии. Подобный эффект особенно часто проявляется при видимых объектах высокой контрастности, к примеру, при рассматривании темных точек на светлом фоне. В этом случае, вместо единственной точки человек с кератоконусом наблюдает картинку со множеством хаотичных ее изображений.
Причины кератоконуса
Серьезные исследования, проводимые в области изучения кератоконуса, до сих пор не смогли установить точную причину возникновения заболевания. Предположительно, возникновению кератоконуса способствует несколько факторов, таких как: генетическая предрасположенность, травмы роговицы, снижение функции желез внутренней секреции, вирусные инфекции (гепатит В), стрессы, аллергии, неблагоприятное воздействие внешней среды. Каждый из них может послужить спусковым механизмом развития заболевания.
Видео о причинах и симптомах кератоконуса
Классификация кератоконуса
Сегодня в офтальмологии существует не менее пяти различных классификаций заболевания, но наиболее часто используют классификацию по М. Amsler. Она основывается на особенностях биомикроскопии картины роговицы с офтальмометрическими изменениями. Согласно ей, существует 4 стадии течения заболевания:
- Стадия первая: острота зрения 0,1-0,5, с возможностью коррекции цилиндрическими стеклами, кривизна роговицы — свыше 7,2 мм.
- Стадия вторая: острота зрения до 0,1-0,4, существует возможность коррекции циллиндрическими стеклами, не исключены истончение роговицы и небольшая эктазия, кривизна роговицы — 7,19-7,1 мм.
- Стадия третья: острота зрения 0,02-0,12, существует возможность коррекции исключительно труднопереносимыми жесткими линзами, радиус кривизны роговицы — 7,09-7,0 мм, заметно выпячивание роговицы и ее истончение, помутнения в боуменовой мембране.
- Стадия четвертая: терминальная с помутнениями роговичной стромы, поражением десцеметовой мембраны. Кривизна роговицы – не более 6,9 мм, острота зрения не корригируется, составляя 0,01-0,02.
Помимо этого, принято различать:
- Передний кератоконус (истинный). У него хроническое течение с патологическими процессами, происходящими в боуменовой мембране. Его отличие в возникновении почти прозрачной эктазии.
- Острый кератоконус (hydrops) — водянка роговицы. Состояние сопровождается повреждением десцеметовой мембраны, когда внутриглазная влага, из-за изменения барьерной функции, поступает в слои роговицы, вызывая помутнение и отек стромы.
- Задний кератоконус – аномалия, обусловленная недоразвитием мезодермы. Отличается центрально сформированным истончением, иногда в форме блюдца. Роговица почти плоская, оптически слабая. Состояние длительно стабильно.
Диагностика кератоконуса
Развитие и совершенствование специального офтальмологического оборудования для проведения измерения роговицы и топографического картирования значительно облегчило диагностику кератоконуса, что также положительно отразилось на выборе методов лечения.
Очень часто заболевание практически невозможно выявить на самых ранних стадиях его возникновения, так как зрительные функции почти не изменены. Наиболее ранний признак кератоконуса, не остающийся незамеченным опытными специалистами, — сложность в достижении у пациента максимальной остроты зрения даже в случае идеально подобранных очков.
Среди прочих симптомов, подтверждающих наличие заболевания, можно выделить: истончение роговичной стромы, отложения в базальном слое роговичного эпителия гемосидерина (кольцо Флейшера), а также перфорация боуменовой мембраны. Эти признаки легко выявляются при осмотре с применением щелевой лампы. В диагностике кератоконуса также применяют специальные устройства: ретиноскоп, кератометр. С их помощью выявляются признаки аномальной формы роговицы.
В том числе, безусловно полезны ультразвуковой метод и метод пахиметрии, которые очень важны для подтверждения диагноза, ведь их с их помощью можно выявить степени истончения роговой оболочки у лиц с подозрением на кератоконус. Особенно удобны для этого устройства от Bausch & Lomb и Orbscan, которые сочетают возможности разных методов проведения диагностических обследований, что облегчает выявление заболевания.
Лечение кератоконуса
Сегодня медицина пока не может предложить пациентам с кератоконусом убедительно эффективных лекарственных средств, способных предотвращать развитие или излечивать данное заболевание. Однако затормозить его прогресс можно, если элементарно не тереть больной глаз.
В случае неэффективности коррекции очками или мягкими контактными линзами, пациенту может быть предложено консервативное лечение кератоконуса жесткими контактными линзами либо оперативное лечение заболевания. Хирургия кератоконуса особенно многообразна и включает следующие методы: сквозная и послойная кератопластика, вживление интрастромальных колец, асимметричная радиальная кератотомия, эпикератофакия, коллагеновый кросслинкинг роговицы.
Кератоконус и контактные линзы
Искажение видимых объектов на ранних стадиях заболевания может быть исправлено очками для небольшой степени близорукости и астигматизма, вызванных кератоконусом. При развитии заболевания безусловным выбором коррекции зрения становится постоянное ношение контактных линз. Подбор линз строго индивидуален, ведь единого их дизайна, идеально подходящего при всех типах и стадиях кератоконуса, не существует.
Мягкие контактные линзы. Применение таких линз ограничено, ведь при покрытии аномальной поверхности роговицы, они принимают ее форму. В этом случае, между линзой и роговицей отсутствует пространство заполненное слезной жидкостью, что снижает эффективность преломляющей роговичной поверхности.
Газопроницаемые жесткие контактные линзы. Это основной метод коррекции зрения при данном заболевании. Они способствуют исправлению аномальной формы роговицы. Кроме того, жесткие линзы в связке со слезной жидкостью в пространстве между линзой и роговичной поверхностью, становятся новой преломляющей поверхностью глаза.
Двухслойные линзы. Состоящие из двух слоев, комбинированные линзы применяются в особо сложных случаях: при непереносимости жестких линз, истончении верхушки роговицы, эпителиальной эрозии, центральных помутнениях роговицы. Подобная оптическая система включает жесткую линзу и мягкую, прилегающую к поверхности глаза.
Радиальная кератотомия
Радиальная кератотомия – одна из хирургичских техник лечения миопии, разработанная выдающимся советским офтальмологом С. Федоровым. Для избавления от кератоконуса применяют одну из ее модификаций – асимметричную радиальную кератотомию (АРК). Это специфическая хирургическая процедура, с выполнением микроразрезов на роговице, сглаживающих или усиливающих нерегулярность ее формы. Однако, данная операция не получила широкого распространения из-за высокого риска осложнений и нестабильных результатов.
Кросслинкинг
Новым методом, останавливающим развитие кератоконуса, стал роговичный коллагеновый кросслинкинг (C3R/CCL/CXL). Данная процедура способствует увеличению жесткости роговицы, давая возможность ей в дальнейшем сопротивляться деформации.
Кератоконус ослабляет и истончает роговицу, развивается неправильный астигматизм. При кросслинкинге применяется нетоксичные рибофлавин (В2), играющий роль фотосенсибилизатора и дозированное облучение УФ-лучами, отчего внутри ткани возникают свободные радикалы. Эффект — усиление связей коллагеновых микрофибрилл роговичной ткани, что способствует увеличению ее жесткости.
Кросслинкинг — процедура щадящая и довольно простая. Выполняется она под местной капельной анестезией. В ходе операции, в центральной части роговицы удаляют слой эпителия. Перед этим для насыщения стромы применяют раствор рибофлавина, после чего проводят УФ-облучение. Облучение выполняют посредством откалиброванного инструмента примерно тридцати минут. Послеоперационный период почти не отличается от такового после ФРК. Пациент носит предохраняющую линзу и получает местное капельное лечение не менее трех дней, для скорейшей эпителизации операционной раны.
Интрастромальные роговичные кольца
Метод имплантации внутрь роговицы сегментов специальных колец (кераринг) стал новейшим хирургическим способом исправления астигматизма, вызванного кератоконусом неправильного. Операция является полноценной альтернативой пересадки роговицы.
Сегодня применяют 2 типа внутрироговичных колец: Intacs, с гексагональным сечением, а также Ferrara Rings, с формой треугольной призмы. Обычно кольца имплантируются глубоко в роговичную строму. Такие операции выполняются быстро и без боли, под местной анестезией, амбулаторно.
Для процедуры используют вакуумный послойный диссектор или фемтосекундный лазер, с помощью которых создается специальный карман для колец. Предполагается, что действие таких колец заключается в создании выталкивающего давления, которое уплощает верхушку конуса, делая ее форму более естественной. Также большая роль в достижении выравнивающего эффекта принадлежит утолщению прилегающего к сегментам, вышележащего эпителия.
Роговичные кольца для кераринга — Ferrara Rings и Intacs имеют много отличий. Так в первом случае, у колец меньший радиус кривизны и при их установке меньше вероятность возникновения абераций, что объясняется их призматической формой. Ferrara Rings имеют меньший размер и это позволяет разместить их ближе к роговичному центру, что обеспечивает больший эффект. С их помощью возможно исправление близорукости до −12.0D, и этот результат намного лучше, чем у колец Intacs. Однако пациенты с большим диаметром зрачка при установке Ferrara Rings могут отмечать появление бликов. В этом случае показана имплантация Intacs.
Результаты лечения интрастромальными кольцами, как правило, положительные, со значительным уменьшением степени астигматизма и улучшением остроты зрения. Особенно хорошие результаты достигаются при легкой и средней степенях кератоконуса.
Среди возможных осложнений процедуры можно назвать перфорации передней камеры, присоединение инфекции, возникновение асептического кератита и послеоперационное выталкивание кольца. В случае необходимости кольца легко удаляются, после чего роговица возвращается к исходному состоянию.
Трансплантация роговицы
Операцию по трансплантации роговицы называют кератопластикой. При ее выполнении поврежденная роговичная ткань пациента замещается здоровой донорской. Это значительно улучшает зрение и облегчает боль в пораженном глазу. Кератопластику назначают при серьезной деформации роговицы вследствие заболевания, инфекции, травмы или неадекватного предварительного лечения.
Операция может заключаться в удалении части помутневшей ткани роговицы (послойная кератопластика) или всех слоев полностью (сквозная кератопластика) с замещение подходящим трансплантатом. При кератоконусе пересадка роговицы требуется в 10-20% случаев заболевания.
Успешность кератопластики, после чего пациент обретает хорошее зрение, составляет не менее 90%, что является весьма высоким показателем. Восстановление зрения после проведенной кератопластики происходит не сразу. Нередко на это уходит несколько недель или месяцев, в очень редких случаях процесс может растянуться на год.
Наиболее частыми рисками операции являются:
- Отторжение трансплантата. Процесс возникает из-за атаки иммунной системы пациента на чужеродный элемент. Подобные случаи совсем не редкость и встречаются у каждого пятого прошедшего процедуру пересадки роговицы. В большинстве случаев, после своевременного лечения, отторжения удается избежать. Трансплантат приживается и успешно функционирует. В качестве лечения назначаются препараты стероидной группы в каплях, таблетках, иногда – в инъекциях.
- Инфицирование трансплантата. Ситуация возникает при ослаблении либо разрыве швов, которые удерживают лоскут на месте и является крайне серьезной. Если инфекция не поддается лечению, пересаженный трансплантат может отмереть, в худшем случае, возможна потеря глаза.
- Глаукома. Применение стероидных препаратов после трансплантации, способно вызывать стойкое повышение ВГД, которое постепенно повреждает глазной нерв.
- Отслойка сетчатки. После сквозной кератопластики, подобное состояние наблюдается только в 1% случаев. Хорошо лечится хирургическим способом.
В нашей клинике разработана уникальная авторская методика лечения кератоконуса на терминальных стадиях, которая позволяет не только сохранить собственную роговицу и остановить заболевание, но и значительно улучшить зрение — записывайтесь на консультацию к профессору Татьяне Юрьевне Шиловой уже сегодня!
Источник
Кератоконус – это болезнь, при которой роговица истончается, глазное яблоко теряет свою форму. Это способствует развитию различных нарушений зрения. Патология известна еще с 18 века. Современные методы коррекции способны затормозить прогрессирование болезни и сохранить ясное видение.
Причины кератоконуса роговицы
Причины возникновения кератоконуса достоверно не известны. Недуг обычно появляется в подростковом или молодом возрасте. Его развитие длится годами, хотя вероятно стремительное ухудшение состояния. К провокаторам болезни врачи относят следующие факторы:
- наследственная предрасположенность;
- избыточное воздействие ультрафиолетового излучения;
- стрессы;
- инфекции вирусной этиологии (особенно гепатит В);
- нарушение функционирования желез внутренней секреции;
- травмы роговицы;
- неправильно подобранные контактные линзы.
Примерно в 1/3 случаев заболевание кератоконус возникает на фоне аллергических реакций. Постоянный зуд в глазах заставляет человека тереть их, что располагает к нарушению состояния роговицы. Ее истончение приводит к появлению выпячивания – глазное яблоко приобретает форму конуса. Существует также версия о психосоматической природе кератоконуса и других глазных болезней.
Признаки заболевания
Истончение роговицы обычно начинается с одного глаза, затем процесс распространяется и на второй. Заподозрить данную патологию можно по таким симптомам:
- ухудшается ночное зрение;
- развивается монокулярная полиопия – видение нескольких предметов вместо одного;
- глаза не переносят яркого света;
- вероятное появление зуда или жжения;
- размытость видимого изображения
Истончение роговицы глаза постепенно приводит к развитию миопии или астигматизма. Ухудшение зрения прогрессирует и требует постоянной смены линз или очков.
Стадии развития кератоконуса, его виды
В зависимости от стадии патологических изменений в глазу, различают такие степени кератоконуса:
- Кератоконус 1 степени – кривизна роговицы составляет более 7,2 мм. Острота зрения колеблется от 0,1 до 0,5, ее можно откорректировать цилиндрическими стеклами.
- Кератоконус 2 степени – кривизна роговицы составляет от 7,19 до 7,1 мм. Острота зрения – 0,1-0,4. Вероятно наличие небольшой эктазии и истончения роговицы. Проводится коррекция с помощью цилиндрических стекол.
- Кератоконус 3 степени – кривизна роговицы составляет 7,09-7 мм. Зрение падает до 0,02-0,12. Выпячивание роговицы становится заметным, наблюдается помутнение в боуменовой мембране. Коррекция проводится с помощью жестких линз.
- Кератоконус 4 степени – кривизна роговицы не превышает 6,9 мм. Острота зрения составляет 0,01-0,02, коррекции не подлежит. Наблюдается поражение десцементовой мембраны, помутнение роговичной стромы.
Также различают такие виды заболевания:
- Острый кератоконус – повреждается десцементовая мембрана. Внутриглазная жидкость проникает в роговицу, вызывая помутнения и отечность стромы. Другое название – водянка роговицы.
- Задний – возникает из-за недоразвития мезодермы. Истончение формируется центрально, роговица практически плоская, отличается оптической слабостью.
- Передний – иначе называют истинным кератоконусом. Он протекает хронически, основные патологические изменения происходят в боуменовой мембране.
При подозрении на кератоконус нужно срочно обратиться к специалисту для установления диагноза. Офтальмолог подберет необходимый метод коррекции зрения и сохранит здоровье глаз.
Диагностика
Заподозрить кератоконус у пациента можно, столкнувшись с трудностями в подборе очков и линз. Современные методы диагностики позволяют обнаружить истончение роговицы еще на начальных этапах. В распоряжении врачей такие способы обследования:
- Осмотр с помощью щелевой лампы – позволяет обнаружить характерное «кольцо Флейшнера».
- Скиаскопия – суть метода заключается в направлении луча света на радужную оболочку глаза. Во время движения луча отслеживается его отражение. Кератоконус характеризуется появлением «эффекта ножниц» – две полосы отраженного луча света движутся, как лезвия ножниц.
- Исследование с помощью оптического топографа. Составляется топографическая карта задней и передней стенок роговицы. Способ позволяет выявить заболевание на ранних стадиях и отследить ее в динамике, периодически повторяя обследование.
Также для диагностики используют кератометр и ретиноскоп для выявления аномалий роговицы. Применение ультразвука и пахиметрии помогают установить степень истончения роговичного слоя.
Методы лечения
Лечение подбирается в зависимости от стадии кератоконуса. Для стимуляции обменных процессов в роговице показаны глазные капли Тауфон, Квинакс, Эмоксипин. Консервативные методы терапии применимы на ранней стадии болезни.
Коррекция патологии с помощью очков и линз
Очки и линзы при кератоконусе не способны повлиять на развитие болезни. Их используют для того, чтобы больной мог лучше видеть. При астигматизме на фоне кератоконуса прописывают цилиндрические очки. Вариантов линз может быть несколько:
- Жесткие газопроницаемые контактные линзы (ЖГП) – наиболее эффективны при астигматизме и миопии, вызванной кератоконусом. Линза сглаживает выпуклость глаза, восстанавливая его нормальную форму. Они просты в уходе, есть возможность изготовления под конкретную степень искривления роговицы. Из недостатков отмечается дискомфорт при носке. По отзывам, справляться с этой проблемой при кератоконусе пациентам помогает глазной гель Корнерегель. Он устраняет синдром сухого глаза, снимает раздражение, которое вызывают жесткие линзы.
- Мягкие контактные линзы – подходят для коррекции в самой ранней стадии кератоконуса, поскольку исправить форму роговицы они не в состоянии. Применяют при непереносимости больным жестких линз.
- Пиггибэк (комбинация мягкой и жесткой линз). Вначале на глаз накладывают мягкую линзу, а поверх нее – жесткую газопроницаемую. Это позволяет достичь максимального комфорта для пациента и коррекции кривизны роговицы.
- Гибридные – центральная часть таких линз жесткая, а по краям они мягкие. Тот же пиггибэк, только собранный в одной линзе.
- Склеральные – имеют больший диаметр, чем обычные линзы. Благодаря этому нагрузка с роговицы переносится на склеру, уменьшая риск травматизации кератоконуса.
Применение оптики может только немного улучшить качество жизни пациента. Целесообразно применять их при медленном течении заболевания. Прогрессирующий кератоконус исправляют только хирургическим путем.
Хирургическое вмешательство
При диагнозе кератоконус возможно несколько вариантов хирургической коррекции. Необходимую операцию подбирают индивидуально. В зависимости от стадии болезни и прочих факторов пациенту предлагают такие методы:
- Трансплантация роговицы (кератопластика). Вместо истонченных сегментов пациенту пересаживают здоровые донорские. После операции кератоконуса на протяжении первого месяца следует спать на спине. В течении одного-двух лет, пока приживается роговица, нельзя заниматься тяжелым физическим трудом, бегать, прыгать. Глаза нужно защищать от ветра, холодного воздуха, солнечного света. Нельзя их сильно тереть. Рекомендуются обследования у офтальмолога каждые два месяца. При благополучном исходе пересаженная ткань приживается и у больного восстанавливается зрение.
- Интрастромальные роговичные кольца (кераринг). Цель операции заключается в накладывании на глазное яблоко специального кольца, которое уплощает выпячивание. Кераринг с успехом заменяет имплантацию роговичных сегментов при кератоконусе. В случае развития послеоперационных осложнений, кольцо без проблем извлекают, и глаз приобретает первоначальный вид.
- Кросслинкинг – процедура, позволяющая восстановить жесткость роговицы и остановить болезнь. Операция проводится под местной анестезией, занимает немного времени. Кросслинкинг роговичного коллагена при кератоконусе проводят таким образом: закапывают строму рибофлавином; облучают ультрафиолетовыми лучами.
- Радиальная кератотомия – на роговице выполняют несколько микроразрезов, которые усиливают или сглаживают нерегулярность ее формы. Операция непопулярная ввиду высокого риска осложнений и отсутствия гарантированного результата.
Если болезнь стремительно развивается и врач назначил операцию, не стоит ее откладывать. Данная патология может привести к разрыву роговицы и слепоте.
Как лечить заболевание в домашних условиях
Лечение кератоконуса в домашних условиях народными средствами играет вспомогательную роль. Используют такие способы для облегчения зуда, снятия общего воспаления и стимуляции обменных процессов в роговице:
- примочки из отваров шалфея, ромашки, календулы;
- разведенный с водой сок алоэ в качестве глазных капель;
- растворы меда или прополиса для закапывания.
Средства применяются с разрешения врача и при отсутствии аллергической реакции на компоненты. Рекомендуется обогатить рацион черникой, морковью, болгарским перцем, медом.
Упражнения для глаз
Также полезно выполнение специальных упражнений для глаз – при кератоконусе они помогут предотвратить ухудшение зрения. Выполняют следующий комплекс:
- Поморгать минуту.
- Встать перед зеркалом. Посмотреть на отражение левого глаза и моргнуть. Повторить то же самое для правого глаза.
- Зафиксировать отражение глаз в зеркале, затем производить движения головой: вращение, повороты вверх-вниз и вправо-влево.
- Делать махи руками и следить за их тенью.
- Сконцентрировать взгляд на переносице, развести глаза и расслабиться.
- Медленно поворачивать голову по сторонам, не двигая глазами.
- Зажмуриться на 4 секунды, затем распахнуть глаза. Выполнить 7 раз.
- Прижать пальцами брови и не спеша опускать веки от 8 до 10 раз.
- Вытянуть указательный палец правой руки на 30 см перед собой. Посмотреть обоими глазами на кончик пальца 4 секунды, затем на такое же время накрыть ладонью левый глаз, снова открыть его. Повторить то же для правого глаза. Сделать 5 раз.
- Вытянуть руки перед собой, сжать кулаки, выставить и прижать друг к другу указательные пальцы. Правый глаз следит за правым пальцем, левый – за левым. Медленно развести руки в стороны, пока пальцы не исчезнут с поля зрения. Затем свести их обратно вместе. Аналогично повторить, разводя руки вверх-вниз.
Гимнастику выполняют 1-2 раза в день. Она должна длиться не менее 5 и не более 10 минут.
Кератоконус можно вылечить без операции только на самой ранней стадии. Нужно закапывать назначенные врачом укрепляющие препараты, делать гимнастику для зрения. Нельзя тереть глаза. Следует оберегать их от травм, умываться и снимать макияж с осторожностью. Вовремя начатое лечение сохранит зрение и убережет от тяжелых последствий заболевания.
Видео
Вы используете контактные линзы дольше положенного срока ношения?
Автор статьи: Магер Ирина Юрьевна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник