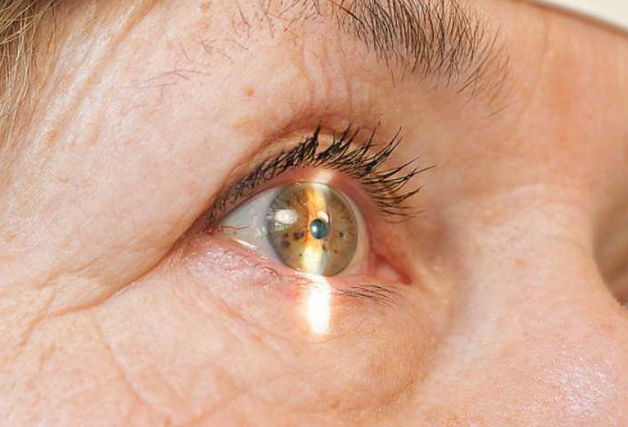
Фильтрационная подушка глаза при глаукоме
Сидиков З.У., Савранова Т. Н., Розукулов В.У.
По данным мировой литературы, в структуре причин слепоты и слабовидения одно из ведущих мест занимают катаракта и глаукома. Сочетание этих двух заболеваний у одного пациента встречается в 17-76,9% случаев [1, 2]. Ряд авторов считает, что выполнение ФЭК приводит к снижению внутриглазного давления (ВГД) [3, 4]. Поэтому многие хирурги рассматривают ее как операцию выбора при сочетании катаракты и глаукомы у пациентов с первичной открытоугольной глаукомой (ПОУГ). Однако имеются и другие мнения, свидетельствующие о том, что после ФЭК у некоторой части пациентов, преимущественно в раннем послеоперационном периоде, происходит повышение ВГД. Причинами такого, как правило, транзиторного подъема ВГД может служить неполная эвакуация вискоэластиков, временно блокирующих дренажную систему, экссудативная реакция на операционную травму. Помимо этого причиной повышения давления в послеоперационном периоде может быть гиперсекреция водянистой влаги в ответ на операционную травму. Нидлинг (от англ. «needle» – игла) представляет собой ревизию фильтрационной подушки инъекционной иглой 27-30G на шприце. Данная процедура направлена на улучшение оттока внутриглазной жидкости по ранее хирургически созданным путям оттока. Ранний нидлинг с введением цитостатических и противовоспалительных препаратов осуществляют в целях профилактики избыточного рубцевания в 1-2 неделю после операции. Задача позднего нидлинга – механическое разрушение фиброзной капсулы подушки [5, 6]. Данных об эффективности нидлинга более чем через год после антиглаукоматозной операции в литературе освещены недостаточно. Ниже представлен клинический случай восстановления фильтрационной подушки через 4 года после фистулизирующей операции, когда пациенту была проведена факоэмульсификация осложненной катаракты с имплантацией ИОЛ, и в раннем послеоперационном периоде наблюдалась гипертензия глаза, не купируемая медикаментозно.
Описание клинического случая: пациентка Х., 65 лет, обратилась с жалобами на снижение зрения правого глаза (в 2016 г.). В анамнезе – синусотрабекулэктомия с базальной иридэктомией, выполненная 4 года назад (в 2012 г.) на глазу с первичной открытоугольной глаукомой III B. При обследовании: острота зрения ОD/ОS – правильная светопроекция / 0,8, ВГД ОD/ОS=21/20 мм рт.ст. по Маклакову без гипотензивных препаратов. Суммарные границы поля зрения ОD в носовом сегменте сужены до 10 градусов, КЧСМ – 21 Гц. На УБМ отмечалось снижение эхогенности цинновых связок. По данным биомикроскопии: ОD – в верхнем сегменте глазного яблока – плоская п/о фильтрационная подушка, роговица прозрачна, передняя камера 3 мм, зрачок 2,5, реакции живые, медикаментозный мидриаз 5,0 мм. Хрусталик равномерно помутнен во всех слоях с плотностью IV степени по классификации Buratto, глазное дно не видно.
После предоперационной подготовки больной произведена операция факоэмульсификации катаракты на хирургической системе Infinity (Alcon, CША) по методике «факочоп» с тщательной гидратацией тоннельного разреза. В капсульный мешок имплантирована ИОЛ компании Alcon IQ Acrysof, операция проходила стандартно. Пациентка выписана на следующий день с остротой зрения 0,1, п/о реакция I степени по классификации Федорова-Егоровой, в передней камере феномен Тиндаля I, зрачок 3 мм, реакции ослаблены, отмечалась незначительная гипертензия глазного яблока, произведено выпускание влаги из передней камеры через парацентез роговицы. Назначена стандартная послеоперационная терапия: местно –антибиотик на 10 дней + НПВС на 2 недели + стероид в обычных дозировках + β блокатор 2 р/день.
3 день. Амбулаторный осмотр: жалобы на боли в правом глазу, туман, острота зрения – 0,2, ВГД – 32. При биомикроскопии п/о реакция I степени. Инъекция сосудов конъюнктивы, роговица – отек I, п/к 3,0, в передней камере феномен Тиндаля I, зрачок 3 мм, реакции ослаблены, ИОЛ в капсульном мешке, положение правильное, с глазного дна рефлекс розовый. Сделана инъекция 0,4% р-ра дексаметазона 0,5 мл под конъюнктиву, закапан мидриатик. Произведено выпускание влаги из передней камеры через парацентез роговицы. После проведенных процедур роговица просветлела ВГД=25 мм рт.ст., острота зрения – 0,5, зрачок расширился до 5 мм, домой дополнительно назначен местно препарат ИКА 2 р/д и таб. Диакарб внутрь по 1 таб. в день на 3 дня.
5 день. Амбулаторный осмотр, проведение нидлинга. Острота зрения – 0,2, ВГД – 32 мм рт.ст. При биомикроскопии п/о реакция I ст. Инъекция сосудов конъюнктивы, роговица – отек I, п/к 3,0, влага передней камеры прозрачна, зрачок 3 мм, реакции живые, ИОЛ в капсульном мешке, положение правильное, с глазного дна рефлекс розовый. Сделана инъекция 0,4% р-ра дексаметазона 0,5 мл под конъюнктиву. Учитывая то, что местная гипотензивная терапия и системное назначение ИКА не привели к снижению ВГД, было решено провести процедуру нидлинга с ревизией фильтрационной подушки. Поскольку ревизия фильтрационной подушки на фоне повышенного офтальмотонуса может сопровождаться активным истечением жидкости под конъюнктиву и опорожнением передней камеры с отслойкой сосудистой оболочки, было произведено плавное снижение ВГД путем выпускания влаги из передней камеры через парацентез роговицы. Пациентке выполнен нидлинг со вскрытием латеральной стенки ФП и субконъюнктивальным введением раствора фторурацила 0,04 мл инсулиновой иглой 30G, после чего иглой 25G произведен субсклеральный нидлинг с ревизией склерального лоскута, разрушением рубцов и введением р-ра дексаметазона 0,4% – 0,3 мл. Процедура сопровождалась истечением жидкости из ФП под конъюнктиву с незначительным уменьшением глубины передней камеры, закапан мидриатик. Противовоспалительная терапия и гипотензивное лечение была продолжены.
7 день. Амбулаторный осмотр. Острота зрения – 0,4, ВГД – 26 мм рт.ст. При биомикроскопии п/о реакция 0-I ст. Фильтрационная подушка приподнята, роговица – прозрачна, п/к 3,0, влага передней камеры прозрачна, зрачок 3 мм, реакции живые. Сделана инъекция 0,4% р-ра дексаметазона 0,5 мл под конъюнктиву, гипотензивное лечение приостановлено.
10 день. Повторный профилактический нидлинг. Острота зрения – 0,4, ВГД – 29 мм рт.ст. Фильтрационная подушка вновь уплостилась.
В целях поддержания эффекта и для профилактики дальнейшего избыточного рубцевания повторно проведена процедура нидлинга с введением 0,4% р-ра дексаметазона 0,5 и повторной деструкцией стенок фильтрационной подушки. Противовоспалительная терапия и гипотензивное лечение была продолжены. Больная обучена самостоятельному массажу глазного яблока.
3 недели после операции. Осмотр, проведение нидлинга. Острота зрения – 0,4, ВГД – 26 мм рт.ст. Фильтрационная подушка приподнята, роговица – прозрачна, п/к 3,0, влага передней камеры прозрачна, зрачок 3 мм, реакции живые. Сделана процедура нидлинга со вскрытием латеральной стенки ФП и субконъюнктивальным введением раствора дексаметазона 0,4% – 0,3 мл.
4 недели после операции. Осмотр, проведение нидлинга. Острота зрения – 0,6, ВГД – 25 мм рт.ст. Фильтрационная подушка приподнята, более разлитая роговица – прозрачна, п/к 3,0, влага передней камеры прозрачна, зрачок 3 мм, реакции живые. Сделана процедура нидлинга со вскрытием латеральной стенки ФП и субконъюнктивальным введением раствора дексаметазона 0,4% – 0,3 мл. Противовоспалительная терапия была продолжена, в то время как гипотензивное лечение приостановлено.
1,5 мес. после операции. Осмотр, проведение нидлинга. Острота зрения – 0,6, ВГД – 20 мм рт.ст. Фильтрационная подушка приподнята, разлитая роговица – прозрачна, п/к 3,0, влага передней камеры прозрачна, зрачок 3 мм, реакции живые. В целях поддержания эффекта и для профилактики дальнейшего избыточного рубцевания повторно проведена процедура нидлинга со вскрытием латеральной стенки ФП и субконъюнктивальным введением раствора фторурацила 0,04 мл, 0,4% р-ра дексаметазона 0,5. Противовоспалительная терапия была продолжена до 2 мес. после операции.
2 мес. после операции. Острота зрения – 0,8, ВГД – 18 мм рт.ст. Фильтрационная подушка приподнята, разлитая, роговица – прозрачна, п/к 3,0, влага передней камеры прозрачна, зрачок 3 мм, реакции живые. Положение ИОЛ правильное, гл. дно – ДЗН бледно-розовый, границы четкие, глаукоматозная экскавация 0,8 РД. УБМ – в верхнем сегменте глазного яблока отмечается фильтрационная подушка, фильтрационный канал просматривается на всем протяжении.
В представленном клиническом случае у пациентки после проведенной ранее фильтрующей операции ВГД было субкомпенсировано. Операция ФЭК с имплантацией ИОЛ привела к декомпенсации ВГД. В связи с невозможностью добиться стабилизации ВГД путем применения интенсивной медикаментозной терапии было решено провести неоднократную процедуру нидлинга фильтрационной зоны через 4 года после антиглаукоматозной операции. При условно нормализованном ВГД разрушение склероконъюнктивальных сращений иглой и введение раствора дексаметазона способствовало формированию разлитой подушки, а также оказало противовоспалительный эффект. Применение фторурацила, который снижает интенсивность репарационных процессов в раннем периоде, после операции в нашем случае носило вспомогательный характер.
Выводы
Таким образом, правильно проведенная и настойчивая процедура нидлинга дает возможность в определенных случаях активизировать фильтрационную подушку спустя даже через 4 года после антиглаукоматозной операции, и привести к нормализации внутриглазного давления без повторной хирургии по поводу глаукомы.
Источник
Измельчение глубины передней камеры
Одно из частых осложнений после трабекулэктомии и может быть связано с: зрачковым блоком, гиперфильтрацией, злокачественной глаукомой. Выраженное длительное измельчение глубины передней камеры встречается нечасто и обычно восстанавливается самостоятельно. В других случаях могут возникнуть более серьезные осложнения: формирование передних периферических синехий, эндотелиальная дистрофия роговицы, катаракта, гипотония и связанная с ней макулопатия.
 [6], [7], [8], [9], [10], [11], [12]
[6], [7], [8], [9], [10], [11], [12]
Оценка
Различают 3 степени измельчения глубины передней камеры.
- Степень 1: смещение радужки к задней поверхности роговицы.
- Степень 2: контакт между краем зрачка и роговицей.
- Степень 3: корнеолентикулярный контакт, который может привести к эндотелиальной дистрофии и формированию катаракты.
Причины
- Очевидная периферическая иридэктомия и конфигурация радужки, исключающая возникновение зрачкового блока.
- Контроль за состоянием фильтрационной подушки.
- Проба Seidel с инстилляцией 2% раствора флуоресцеина в конъюнктивальную полость или на фильтрационную подушку. При наличии наружной фильтрации в бескрасном свете щелевой лампы определяют флуоресцеин, растворенный в водянистой влаге, который имеет яркий зеленый цвет в отличие от 2% раствора флуоресцеина с менее интенсивной окраской.
- Контроль внутриглазного давления.
- Осмотр глазного дна для исключения отслойки хориоидеи.
 [13], [14], [15], [16], [17]
[13], [14], [15], [16], [17]
Иридэктомическое отверстие
Причина: нефункционирующая периферическая иридэктомия.
Признаки: высокое внутриглазное давление, плоская фильтрационная подушка, отрицательная проба Seidel, бомбаж радужки, наличие неперфорирующей иридэктомии.
Лечение: аргонлазерное иссечение пигментного листка в зоне имеющегося иридэктомического отверстия при неполной его перфорации или новая лазерная иридэктомия.
Зрачковый блок
Причины
- избыточная фильтрация через зону склерального лоскута происходит из-за его недостаточной адаптации. Можно предотвратить плотным ушиванием склерального ложа. В раннем послеоперационном периоде возможно усилить отток путем рассечения склеральных швов аргоновым лазером или их ослабления при скользящих узлах. Эти действия эффективны до 10 дней после операции;
- избыточная фильтрация через подушку (наружная фильтрация) при наличии отверстия в зоне конъюнктивального шва или при недостаточном ушивании конъюнктивы и теноновой капсулы.
Признаки
- Гипотония.
- Фильтрационная подушка выражена из-за избыточной фильтрации в зоне склерального лоскута.
- Проба Seidel отрицательная при гиперфильтрации в зоне склерального лоскута и положительная — при наружной фильтрации.
- Складки десцеметовой мембраны при гипотонии.
- В ряде случаев — отслойка хориоидеи.
Лечение зависит от причины и степени измельчения передней камеры.
- начальную консервативную терапию проводят при отсутствии иридокорнеального контакта;
- Инстилляции атропина 1% для поддержания мидриаза и предотвращения зрачкового блока.
- Инстилляции бета-блокаторов или прием ацетазоламида внутрь для снижения продукции водянистой влаги и ускорения заживления при временном уменьшении оттока через фистулу.
- Точечные зоны наружной фильтрации тушируют цианоакрилатом или клеем фибрин, но большие конъюнктивальные дефекты или диастаз раны устраняют хирургическим путем.
- Часто эти меры приводят к восстановлению передней камеры в течение нескольких дней.
- последующую терапию проводят при отсутствии эффективности от консервативной. Возможна тампонада конъюнктивы, чтобы ускорить заживление давлением на зону хирургического вмешательства. Применяют в качестве бандажа мягкие контактные линзы с большим диаметром, коллагеновый каркас или специальный щит Simmons. Если принятые меры не приводят к углублению передней камеры в течение нескольких часов, дальнейшие действия неэффективны;
- завершающую терапию проводят при прогрессирующем измельчении передней камеры и риске возникновения корнеолентикулярного контакта (или уже имеющегося):
- Переднюю камеру глаза заполняют воздухом, натрия гиалуронатом или газом (SF6).
- Хориоидальную отслойку дренируют только при очень высоком уровне или опасности соприкосновения пузырей («целующаяся» хориоидея).
- Склеральный лоскут и конъюнктиву ушивают повторно, что бывает сложно выполнить из-за рыхлой структуры оперированных тканей.
 [18], [19]
[18], [19]
Цилиарный блок
Синдром атипичного оттока водянистой влаги является редким, но очень серьезным осложнением.
Причины: блокада оттока водянистой влаги через pars plicata цилиарного тела с обратным (ретроградным) ее оттоком в стекловидное тело.
Признаки: мелкая передняя камера в сочетании с высоким внутриглазным давлением, отсутствием фильтрационной подушки и отрицательной пробой Seidel.
 [20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
[20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
Лечение
Начальная консервативная терапия.
- Инстилляция мидриатиков (атропин 1% и фенилэфрин 10%) для максимального достижения циклоплегии. Это увеличивает расстояние между ресничными отростками и экватором хрусталика, сжимая зонулярную зону и возвращая хрусталик в нормальное положение.
- При неэффективности мидриатиков вводят внутривенно маннитол для сокращения объема стекловидного тела и смещения хрусталика кзади.
- Снижение продукции водянистой влаги для контроля внутриглазного давления.
Последующая терапия при неэффективности медикаментозного лечения.
- Nd:YAG-Aa3epOM через иридэктомическое отверстие производят разрушение гиалоидной мембраны и ликвидацию цилиарного блока. При артифакии сначала выполняют заднюю капсулотомию, затем разрушают переднюю гиалоидную мембрану.
- Витрэктомию pars plana выполняют при неэффективности лазерной терапии. Достаточный объем удаленного стекловидного тела позволяет водянистой влаге свободно перемещаться к передней камере. Если витрэктомия невозможна из-за скопления жидкости, следует производить аспирацию с помощью иглы, проводя ее на 3,5 мм прямо за зоной лимба в направлении к центру глазного яблока.
«Дисфункция» фильтрационной подушки
 [30], [31], [32], [33], [34]
[30], [31], [32], [33], [34]
Клиническое течение
Удовлетворительная фильтрация: низкое внутриглазное давление и выраженная фильтрационная подушка типов 1 или 2.
- тип 1 — тонкостенная и поликистозная подушка, часто — с трансконъюнктивальной фильтрацией;
- тип 2 — невысокая, тонкостенная, диффузная зона фильтрации, аваскулярная относительно окружающей конъюнктивы. Конъюнктивальные эпителиальные микрокисты хорошо видны при большом увеличении.
«Дисфункция» фильтрационной подушки: повышение внутриглазного давления и фильтрационная подушка типов 3 или 4.
- тип 3 — из-за эписклерального фиброза склеральный лоскут не связан с микрокистами и имеет характерное расширение поверхностных кровеносных сосудов;
- тип 4 — инкапсулированная фильтрационная подушка (теноновая киста), возникающая через 2-8 нед после операции в виде ограниченного, наполненного жидкостью образования, с углублениями в гипертрофированной теноновой капсуле и поверхностными кровеносными сосудами.
В углублениях задерживается водянистая влага и блокирует фильтрацию, иногда уровень офтальмотонуса не меняется из-за достаточного функционирования соседних зон. Факторы риска: предыдущие операции с рассечением конъюнктивы, лазерная трабекулопластика, применение местных симпатомиметиков и инкапсулированная фильтрационная подушка на парном глазу.
 [35], [36], [37], [38], [39], [40], [41], [42], [43]
[35], [36], [37], [38], [39], [40], [41], [42], [43]
Причины неудач
Экстраокулярные
- Субконъюнктивальный и эписклеральный фиброзы — самая частая причина неудач, но правильно сформированная подушка никогда не отграничивается. Интра- или послеоперационные субконъюнктивальные кровоизлияния увеличивают риск последующего фиброза.
- Инкапсуляция фильтрационной подушки.
Склеральные
- Избыточное натяжение склерального лоскута.
- Постепенное рубцевание в зоне склерального ложа, которое приводит к блокаде фистулы.
Интраокулярные
- Блокада склеростомического отверстия стекловидным телом, кровью или увеальной тканью.
- Блокада внутреннего отверстия различными тонкими мембранами из окружающих тканей (роговицы или склеры). Это может быть результатом плохой хирургической техники.
 [44], [45], [46], [47], [48], [49], [50], [51], [52], [53]
[44], [45], [46], [47], [48], [49], [50], [51], [52], [53]
Тактика при неблагоприятных исходах
Зависит от этиологии и устраняется следующим.
Компрессия глазного яблока для усиления оттока водянистой влаги через созданную фистулу.
- пальцевой массаж-компрессия через нижнее веко с закрытыми глазами при взгляде вперед. Давление оказывают в течение 5-10 сек, после этого производят контроль зоны фильтрации. Если фистула закрыта полностью, уровень внутриглазного давления и состояние фильтрационной подушки не изменится. При эффективной компрессии внутриглазное давление снизится, и фильтрационный вал увеличится. Пациенту нужно самостоятельно повторять массаж несколько раз в день;
- локальная компрессия с биомикроскопическим контролем под местной анестезией с применением аппликации увлажненным ватным тампоном, который помещают в зоне проекции склерального лоскута для улучшения оттока.
Манипуляции со склеральными швами возможны на 7-14 день после операции, если имеются высокое внутриглазное давление, плоская подушка и глубокая передняя камера.
- регулируемые швы можно ослаблять или снимать в зависимости от техники их наложения;
- аргонлазерный сутуролизис склеральных швов возможен, если не использовали регулируемые швы. Рассечение таких швов проводят через специальную гониолинзу Hoskins или четырехзеркальную гониолинзу. Продолжительность лазерных воздействий 0,2 сек, размер светового пятна 50 мкм и мощность 500-700 мВт.
Нидлинг кистозной подушки выполняют под местной анестезией и биомикроскопическим контролем. Вводят субконъюнктивально 1 мл сбалансированного раствора. Иглу используют также для создания микроразрезов в 2 мм в фиброзной стенке кистозной подушки без нарушения целостности конъюнктивы.
Подконъюнктивальные инъекции 5-фторурацила через 7-14 дней после операции для подавления эписклерального фиброза применяют в дозе 5 мг (0,1 мл на 50 мг/мл), вводя иглу на расстоянии 10 мм от фильтрационной подушки.
NdrYAG-лазер применяют в двух случаях:
- внутреннее воздействие для открытия фистулы, блокированной какой-либо тканью, обнаруженной при гониоскопии, хотя фильтрационная подушка сформирована;
- внешнее трансконъюнктивальное воздействие при позднем эписклеральном фиброзе фильтрационной подушки.
Ревизия зоны хирургического вмешательства для контроля существующей фистулы или формирование новой с другой локализацией. В таких случаях добавочная терапия антиметаболитами может повысить успех хирургического вмешательства.
Медикаментозную терапию назначают при недостаточной эффективности проведенной операции.
Поздняя наружная фистула фильтрационной подушки
Причина: диастаз конъюнктивы над зоной склеростомии после применения антиметаболитов, особенно митомицина С, и некроз поверхностного эпителия конъюнктивы.
Осложнения недиагностированных фистул: дистрофия роговицы, образование передних периферических синехий, геморрагическая супрахориоидальная отслойка, хориоретинальные складки, гипотония, макулопатия, внутриглазная инфекция.
Признаки
- Гипотония и аваскулярная кистозная подушка.
- Проба Seidel первоначально отрицательная, отмечают только многочисленные зоны размытых пятен (пропотевание). Позже при формировании отверстия фиксируется положительная проба с выраженной наружной фистулой.
- В некоторых случаях отмечают мелкую переднюю камеру и отслойку хориоидеи.
Лечение затруднено (ни один из представленных далее методов не является универсальным).
- начальные меры при выраженной гиперфильтрации в раннем послеоперационном периоде редко бывают успешными;
- последующие действия зависят от того, является ли фильтрация просто пропотеванием или это происходит из-за сформированного отверстия.
- «Потеющие» фильтрационные подушки можно блокировать инъекцией аутокрови, применением тканевого клея или стягивающих швов.
- При наличии полного отверстия требуется ревизия операционной зоны с пластикой фильтрационной подушки конъюнктивальным лоскутом, иссечением существующей подушки и ушиванием склеры для ограничения оттока через склеральное отверстие.
Гипотония и аваскулярная кистозная подушка
Тонкостенная фильтрационная подушка с положительной пробой Seidel после применения антиметаболитов — потенциальные входные ворота инфекции. Пациента нужно предупредить, что ему необходимо обращаться к врачу при появлении покраснения, отделяемого или затуманивании зрения. Следует избегать травмирующих манипуляций (например, одевания контактных линз или гониоскопии).
Другие факторы риска: полное дренирование (например, термосклеростомия по Scheie), низкое или атипичное расположение зоны фильтрации и длительные инстилляции антибиотиков после операции.
Блебиты
Стекловидное тело в процесс не вовлечено.
Проявляются умеренным дискомфортом и покраснением, которые обычно длятся нескольких дней.
Признаки
- Поблелнение фильтрационной подушки (так называемая «молочная» подушка).
- Признаки переднего увеита могут отсутствовать (стадия 1) или проявляться (стадия 2).
- Рефлекс с глазного дна не изменен.
Лечение: флуороквинолон или другие препараты, применяемые при лечении бактериальных кератитов. Обычно этого бывает достаточно, но пациента необходимо наблюдать некоторое время для исключения возможности вовлечения в воспалительный процесс стекловидного тела.
 [54], [55], [56], [57]
[54], [55], [56], [57]
Блебиты, ассоциированные с эндофтальмитами
Проявляются остро, резким ухудшением зрения, болью и покраснением.
Признаки
- Светло-желтая «молочная» фильтрационная подушка.
- Клиника выраженного увеита с гипопионом.
- Битрейт и появление патологического рефлекса.
Лечение: биопсия стекловидного тела и интравитреальное введение антибиотиков.
В связи с этим для большего снижения офтальмотонуса выполняют трабекулэктомию. Непроникающий вид вмешательства предусматривает выкраивание двух склеральных лоскутов и иссечение глубоких слоев склеры с сохранением тонкой мембраны, состоящей из трабекулы и десцеметовой мембраны, через которую водянистая влага просачивается из передней камеры в субкоиъюнктивальное пространство.
 [58], [59], [60], [61], [62]
[58], [59], [60], [61], [62]
Глубокая склерэктомия
- Выполняют конъюнктивальный разрез с основанием к своду.
- Тонкий поверхностный склеральный лоскут отсепаровывают до прозрачной части роговицы.
- Из глубоких слоев склеры выкраивают второй склеральный лоскут шириной 4 мм до зоны шлеммова канала.
- В склеральное ложе помещают коллагеновый дренаж.
- Производят свободную репозицию поверхностного лоскута склеры с ушиванием конъюнктивального разреза.
 [63], [64], [65], [66], [67], [68], [69], [70], [71], [72], [73], [74], [75], [76]
[63], [64], [65], [66], [67], [68], [69], [70], [71], [72], [73], [74], [75], [76]
Вискоканалостомия
- Формируют конъюнктивальный лоскут основанием к своду.
- Выкраивают поверхностный лоскут склеры на 1/3 ее толщины.
- Второй лоскут выкраивают из более глубоких слоев так. чтобы он обеспечивал доступ к шлеммову каналу.
- Специальной полой иглой вводят высокомолекулярный вискоэластик в просвет шлеммова канала.
- Создают «окно» в десцеметовой мембране путем аккуратного рассечения склеры под глубоким склеральным лоскутом в зоне над шлеммовым каналом и затем этот участок склеры иссекают.
- Поверхностный склеральный лоскут плотно ушивают для минимизации субконъюнктивального оттока водянистой влаги и формирования фильтрационной подушки.
- Вводят в область склеротомии вискоэластик.
- Проводят ушивание конъюнктивы.
Несмотря на успешное лечение риск рецидива инфекции остается.
Источник