Дзн серый это глаукома
Глаукома — тяжелое заболевание глаз, ухудшающее зрения вплоть до слепоты. Греческое glaukos («зеленоватый», «цвет морской воды») связано изменением цвета зрачком глаза при глаукоме.
Глаукома сопровождается поражением зрительного нерва, повышением внутриглазного давления, сужением периферических границ поля зрения и ухудшением остроты зрения. Лечится оперативно устранением причины. Положительный прогноз возможен при раннем лечении.
Глаукома — второе после катаракты заболевание, вызывающее слепоту.
Глаукома выявляется у пациентов различных возрастов:
- новорожденные — 0,0002 %
- зрелый возраст — 0.1 %
- после 50 лет — 1,5%
- после 75 лет — 3%
Причины повышения внутриглазного давления при глаукоме
- выработка избытка внутриглазной жидкости;
- нарушение вывода внутриглазной жидкости через дренажную систему глаза.
Высокий уровень глазного давления нарушает кровоснабжение зрительного нерва. Недостаточное питание зрительного нерва вызывает атрофию и ухудшение зрения.
Для изучания глаукомы важна наследственность, индивидуальные особенности глаза и общесоматические заболевания.
Классификация глаукомы
Различают 3 степени глаукомы по ВГД
- А — нормальное внутриглазное давление (до 25 мм рт. ст.);
- В – умеренно повышенное внутриглазное давление (26-32 мм рт.ст.);
- С — высокое внутриглазное давление (более 33 мм рт.ст.).
Закрытоутольная глаукома

Вызывается нарушением оттока внутриглазной жидкости из-за закупорки путей оттока жидкости корнем радужки.
Протекает в форме приступов. Острый приступ глаукомы может быть спровоцирован
- потреблением излишнего количества жидкости;
- медикаментозным расширением глазного зрачка;
- длительным пребыванием в темноте;
- сильным переутомлением;
- нервный срывом;
- работой в неудобном положении с наклоном головы.
Приступ глаукомы начинается без причин. Сопровождается болью в глазу, в голове, появлением «тумана», «радужных кругов перед глазами». Это вызывается сдавливанием нервных окончаний в цилиарном теле и в корне радужки и отеком роговицы.
Зрачок расширяется, перестает реагировать на свет. Сильно снижается острота зрения, уровень ВГД может превысить 60- 80 мм рт. ст., внутриглазная жидкость перестанет циркулировать.
Острый приступ глаукомы требует экстренной медицинской помощи и госпитализации в стационар.
Из-за повышения ВГД и прогрессирующей блокады угла передней камеры возникает атрофия зрительных нервов, зрительные функции утрачиваются.
Врожденная (возраст до 3 лет) и инфантильная (возраст 3 года — 10 лет) глаукома
Вызывается дефектами строения дренажной системы глаза. У новорожденных возможно повышенное внутриглазное давление.
Инфантильная глаукома (возраст 11-35 лет). Провоцируется хромосомными нарушениями, изменение ДЗН и зрительных функций протекают по глаукомному типу.
Вторичная глаукома возникает при нарушении функции оттока внутриглазной жидкости.
Глаукома с нормальным (низким) внутриглазным давлением вызывается нарушениями кровоснабжения. Сужение поля зрения, снижение остроты зрения и прогрессирование атрофии зрительного нерва протекает на фоне нормального ВГД.
Патогенез
Выделяют несколько стадий открытоугольной глаукомы по степени развития заболевания:
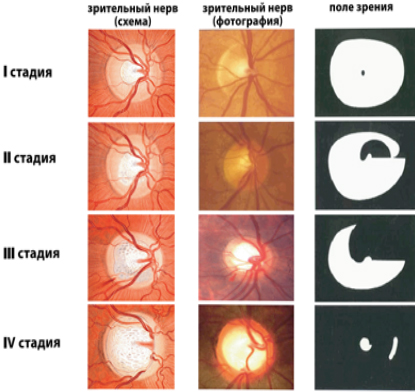
I стадия, начальная. Периферическое зрение в норме, появляются парацентральные скотомы, расширяется экскавация диска зрительного нерва (ДЗН), цвет ДЗН бледно-розовый. Острота зрения сохраняется.
II стадия, развитая. Сужается периферическое поле зрения, более 10 градусов с носовой стороны. ДЗН бледный, экскавация резко расширена, в некоторых отделах доходит до его края. Острота зрения сохраняется.
III стадия, далеко зашедшая. Периферические границы поля зрения сужаются с носовой стороны
IV стадия (терминальная). Поражается центральное зрение, сохраняется световосприятие с неверной проекцией или возникает полная слепота. Возможно периферическое остаточное зрение с височной стороны. ДЗН серого цвета, тотальная краевая экскавация.
Диагностика глаукомы в клинических условиях
Признаки заболевания определяются по состоянию глазного дна и диска зрительного нерва (Nervus opticus).
Лечение глаукомы
В нашей офтальмологической клинике используются современные методы исследования, обеспечивающие раннюю диагностику множества острых и хронических заболеваний глаз.
Обследование позволяет офтальмологу
- исследовать поле зрения при помощи компьютерного периметра;
- выполнять ультразвуковые исследования;
- измерять ВГД и показатели рефракции;
- определять глубину передней камеры глаза и замерять толщину хрусталика;
- проводить гониоскопию для оценки строения угла передней камеры.
При подозрении на глаукому делается комплексная диагностика.
Глаукоме подвержены лица с атеросклерозом, гипертонической болезнью и сахарным диабетом. Лицам с подобными заболеваниями ежегодно следует показываться офтальмологу.
Ограничения
Лицам с глаукомой нельзя
- спать на боку;
- поднимать тяжелые предметы;
- работать «внаклонку»;
- испытывать стрессы;
- изменять режим дня;
- заниматься любой деятельностью в условиях плохого освещения;
- носить тесную одежду;
- быть на солнце без специальных очков с зелеными фильтрами;
- излишне напрягаться;
- и т. д.
В основе всех запретов лежит необходимость сохранения постоянного уровня ВГД.
Факторы риска
Возраст 40 +, принадлежность к этническим негроидам и уроженцам Азии и, наконец, плохую наследственность. Так папина глаукома может повредить зрению сына.
Вы желаете проконсультироваться по поводу глаукомы? Позвоните в нашу глазную клинику по тел. +7 (911) 122-82-75.
Вверх
Источник
В диагностике глаукомы используются следующие основные методы — визометрия, тонометрия, тонография, гониоскопия, периметрия, а также офтальмоскопия и биомикроскопия глазного дна.
Глаукоматозные повреждения характеризуются определенными изменениями слоя нервных волокон сетчатки, диска зрительного нерва и перипапиллярной области, вследствие чего возникают функциональные нарушения, в первую очередь, со стороны центрального поля зрения. В диагностике глаукомы очень важна оценка состояния ДЗН и перипапиллярной области при непосредственном осмотре, а также исследование поля зрения — кинетическая и статическая периметрия.
Оценка анатомо-морфологических изменений на глазном дне, обусловленных развитием глаукомы, прошла эволюцию от обратной и прямой офтальмоскопии, офтальмобиомикроскопии к стереоскопическому и стереофотографическому методам исследования, и, наконец, к методам ретинальной томографии.
Еще А.П.Нестеров (1995) отмечал, что в начальной стадии глаукомы в большинстве случаев по состоянию ДЗН офтальмоскопически невозможно установить правильный диагноз. В этом отношении большое значение имеет сравнение состояния дисков зрительных нервов в парных глазах и динамическое наблюдение за ними в течение продолжительного времени.
В.В.Волков (1989) рекомендовал попытаться уловить возможную асимметрию в насыщенности окраски сравниваемых дисков. Бледноватый однотонный диск должен стать объектом более детального обследования. При доминировании серой окраски в центральной зоне диска, по мнению автора, должно возникнуть подозрение на глаукоматозную природу экскавации, интенсивная же бледность на периферии диска, а именно в пределах НРП не свойственна начальной глаукоме.
Экскавация ДЗН — деколорированная зона в центре диска зрительного нерва, которая не занята нервной тканью. Размер экскавации зависит в том числе и от размеров ДЗН (B.Bengtsson, 1976; J.Jonas, 1990). Небольшой диск имеет маленькую экскавацию, нервные волокна переполняют ее, покидая глазное яблоко. Большой диск имеет большую экскавацию, нервные волокна располагаются более свободно в зоне решетчатой пластинки.
В.В.Волков (1985) предлагал научиться ориентировочно оценивать размеры диска и экскавации по данным биомикроофтальмоскопии — по длине оптического среза, а также по длине изгиба среза, меняющегося по мере передвижения поперек диска.
Отличить начальную глаукоматозную атрофию ДЗН от большой физиологической экскавации нелегко. А.П.Нестеров (1995) говорил о том, что отношение Э/Д > 0,6 у здоровых людей встречается крайне редко. Если разница в величине Э/Д на обоих газах превышает 0,2, то можно думать о начинающейся глаукоматозной атрофии в том глазу, в котором экскавация больше. M.F.Armaly (1969) по соотношению диаметра экскавации с диаметром диска показал, что при Э/Д 0,7 редко бывает в здоровом глазу. Однако такой подход не позволял судить о соотношении экскавации с другими структурными деталями диска, особенно при эксцентричном типе ее прогрессирования. А главное, не учитывалась роль индивидуальных вариаций ДЗН по его размеру. Помимо этого для глаукомы характерна вертикально-овальная форма экскавации, локальное сужение НРП. Обычно начальная глаукоматозная экскавация локализуется в нижне- или верхневисочном квадранте ДЗН, пролонгируя таким образом вертикальный размер бывшей физиологической экскавации.
Имеется точка зрения, что сначала первичное прогибание ДЗН при глаукоме может быть обратимым (преглаукома), однако со временем из-за начавшейся атрофии аксонов и глии дно расширяющейся экскавации приобретает бледно-серую окраску, свойственную решетчатой мембране. Такая глаукоматозная экскавация не только необратима, но склонна к дальнейшему, хотя и очень медленному расширению.
К неспецифическим признакам глаукоматозного повреждения относится обнажение циркумлинеарных («очерчивающих») кровеносных сосудов, что в свою очередь является ранним признаком истончения НРП в верхнем или нижнем сегментах. Симптом характеризуется наличием промежутка между поверхностным кровеносным сосудом, идущим от верхней или нижней области диска к макуле, и краем диска. Симптом обнажения циркумлинеарного сосуда не является строго специфичным для глаукомы (С.Н.Басинский и др.1991). По данным M.Rolando и соавт. (1985), его обнаруживают у 10% здоровых людей, у 40% больных с офтальмогипертензией и у 88% больных глаукомой с дефектами поля зрения.
Также к неспецифическим признакам можно отнести штыкообразный ход сосудов, характеризующийся двойным изгибом: сосуд круто поворачивает назад и идет вдоль отвесной стенки экскавации до второго изгиба уже на дне диска.
Офтальмоскопически можно обнаружить сероватые зоны на дне глубокой экскавации — отверстия в решетчатой пластинке склеры. Отверстия устроены подобно песочным часам и имеют тонкие соединительно-тканные перемычки, через которые проходят нервные волокна, наиболее уязвимые при глаукоматозных повреждениях. В здоровых глазах глубокая экскавация встречается редко и решетчатую пластинку можно видеть только в центральной ее части. В результате глаукоматозных повреждений в пределах ДЗН появляются серые зоны, площадь которых коррелирует с выраженностью глаукоматозного процесса. Если глаукоматозные повреждения незначительны, зона небольшая и имеет форму овала. При серьезных изменениях серые зоны приближаются к размеру диска. Обнажение решетчатой пластинки сопровождается, как правило, дефектами в парацентральном поле зрения.
Большое внимание уделяется нейроретинальному пояску (НРП). НРП занимает область между краем диска и краем экскавации. В норме он имеет оранжевый или розовый цвет и характерную конфигурацию. J.Jonas et al. (1998) подразделяют диск также на 4 зоны, но по «косым» меридианам, для того, чтобы привлечь внимание к «правилу ISNT», согласно которому ширина НРП в норме закономерно убывает в такой последовательности: нижняя (I) его часть самая широкая, затем следует верхняя (S), носовая (N) и височная (T). При глаукоме эта закономерность изменяется. Так, Quigley et al. (1981) отметили, что среди более чем 50% нервных волокон, пораженных глаукомой, наиболее поврежденными оказались участки в верхнем и нижнем полюсах диска. Они связывали это с тем, что в верхнем и нижнем сегментах в норме содержится значительное количество волокон большего диаметра, и определили — несмотря на то, что все волокна зрительного нерва в большей или меньшей степени находились в состоянии атрофии, количество погибших волокон диаметром более среднего было больше, чем волокон меньшего диаметра. Еще один определяющий фактор — строение решетчатой мембраны, наименьшее количество соединительной ткани в которой содержится именно в нижнем и верхнем отделах по сравнению с носовой и темпоральной областями (F.Mikelberg, 1989). По мнению В.В.Волкова (1985), более высокая «гнездная» ранимость при глаукоме верхне- или нижневисочных отделов ДЗН обусловлена меньшей прочностью их из-за более редких перемычек в решетчатой мембране.
При глаукоме преимущественная локализация дефектов НРП зависит от стадии заболевания. В начальной стадии глаукомы преимущественно задействованы нижнетемпоральные и верхнетемпоральные отделы, при развитой — височно-горизонтальный отдел. При далеко зашедшей глаукоме НРП наиболее стойким остается в назальном отделе, причем преимущественно в верхненазальном, по сравнению с нижненазальным. Таким образом, при ранней диагностике особое внимание необходимо уделять исследованию нижневисочного и верхневисочного секторов. Последовательность повреждения НРП по секторам (нижневисочный — верхневисочный — горизонтально-височный — нижненосовой — верхненосовой) коррелирует с наличием дефектов в полях зрения (S.Drance, 1969; E.Gramer, 1982).
Не менее важным является повреждение нервных волокон сетчатки. Считается, что начальные изменения нервных волокон сетчатки предшествуют изменениям ДЗН и полей зрения. Изменения могут быть диффузными и локальными и иметь разную форму. При прогрессировании процесса дефекты становятся более выраженными; на конечных стадиях глаукомы возникает полная атрофия нервных волокон сетчатки, характеризующаяся обнажением крупных ретинальных сосудов на их истонченном слое. Зона атрофии отличается более темным оттенком и лучше выявляется в бескрасном свете. Экспериментальные исследования показали, что обнаружить дефекты нервных волокон можно, лишь если произошла потеря более половины толщины СНВС (Quigley et.al., 1992).
Еще одним признаком глаукомной оптической нейропатии является наличие хориоретинальной атрофии вокруг ДЗН. Область атрофии оценивают в двух зонах: внутренней концентрической бета-зоне, окруженной кнаружи альфа-зоной (J.B.Jonas, 1989). Бета-зона — это зона хориоретинальной атрофии, в пределах которой видны склера и крупные хориоидальные сосуды. Альфа-зона характеризуется гипо- и гиперпигментацией в зависимости от состояния пигментного эпителия сетчатки. Бета-зона более характерна для ПОУГ, так как считается, что альфа-зона может встречаться и у здоровых лиц. В парных глазах с ПОУГ эти зоны сильнее выражены в глазу с большим поражением. Наличие и выраженность перипапиллярных изменений коррелирует с изменениями зрительного нерва и выпадением полей зрения. Увеличение перипапиллярной атрофии коррелирует также с уменьшением временной контрастной чувствительности (A.Dichtl, 1996).
Таким образом, продолжительное время использовалась и остается востребованной субъективная оценка соотношения ДЗН и перипапиллярной области. Тем не менее, выявление прогрессирования глаукомной оптической нейропатии затруднено, что связано с плохой воспроизводимостью и большой вариабельностью данных, полученных разными врачами при офтальмоскопии. Кроме этого при офтальмоскопии не учитываются трехмерные показатели формы ДЗН и его составляющих (нейроретинального пояска и экскавации), а также параметры СНВС.
Очевидно, что недостаточно использовать классические методы исследования, особенно в диагностике начальной глаукомы, так как они не обеспечивают нужной оценки состояния ДЗН и СНВС, а также не позволяют визуализировать и фиксировать глаукомные изменения для сравнения их в динамике и определения прогрессирования оптической нейропатии. Для ранней диагностики глаукомы необходимы внедрение и адаптация алгоритмов, оценивающих именно количественные параметры ДЗН и СНВС и отслеживающих их изменения со временем. Решить эти задачи позволили методы визуализации диска зрительного нерва.
Источник
Термином глаукома объединяют обширную группу офтальмологических заболеваний, для которых характерно повышение внутриглазного давления свыше индивидуально переносимого уровня. У людей с глаукомой поражается зрительный нерв и неуклонно сужаются поля зрения. Со временем у больных развивается так называемое «тоннельное зрение» или даже слепота. К сожалению, нарушение зрительных функций при глаукоме не поддается восстановлению.
Почему повышается внутриглазное давления (ВГД)
Передняя и задняя камеры глаза заполнены водянистой влагой, которая синтезируется цилиарным телом. Эта жидкость содержит глюкозу, аскорбиновую кислоту, витамины группы В, белки, различные минералы, гиалуроновую кислоту. Основная ее функция – обеспечение полезными веществами хрусталика и роговицы, которые лишены других источников питания (исключением являются поверхностные слои роговой оболочки, которые получают нужные метаболиты из слезной жидкости).
Водянистая влага образуется в задней камере, откуда сквозь зрачок передвигается в переднюю. Из глаза она оттекает через угол передней камеры, который расположен между корнем радужки и периферической частью роговицы. Вместе с внутриглазной жидкостью (ВГЖ) из камер глаза выводится молочная кислота, углекислый газ и другие продукты обмена.
В норме существует некое равновесие между образованием и оттоком водянистой влаги. Внутриглазное давление может повышаться либо из-за избыточной продукции, либо вследствие нарушения оттока жидкости, циркулирующей в камерах глаза. Первое происходит при гипертрофии цилиарного тела, развивающейся преимущественно у лиц с высокими степенями близорукости.
Нарушение оттока внутриглазной жидкости является следствием закрытия угла передней камеры или закупорки трабекул, через которые и происходит фильтрация влаги. Эти явления могут быть вызваны целым рядом провоцирующих факторов.
Виды глаукомы
В зависимости от возраста, в котором появились первые признаки заболевания, выделяют врожденную, инфантильную, ювенильную и взрослую глаукому. Болезнь может стремительно развиваться (нестабильная форма) или же иметь стабильное течение и не вызывать резкого ухудшения зрительных функций (стабильная форма).
Также глаукома может быть первичной и вторичной. В первом случае она является следствием нарушения циркуляции внутриглазной жидкости, во втором – развивается после хирургических вмешательств или перенесенных воспалительных заболеваний глаз. Также глаукома может сочетаться с другими дефектами глазного яблока или врожденными пороками развития.
По механизму нарушения оттока ВГД выделяют такие виды глаукомы:
- Открытоугольная. Встречается довольно часто и длительное время протекает бессимптомно. Причиной ее развития являются дистрофические изменения в углу передней камеры, приводящие к затруднению оттока внутриглазной жидкости.
- Закрытоугольная. Составляет около 20% всех первичных глауком. Обычно возникает спонтанно и имеет довольно агрессивное течение. Требует немедленного лечения. При отсутствии своевременной помощи нередко приводит к слепоте.
Считается, что наиболее характерным признаком глаукомы является повышение внутриглазного давления. Однако существует так называемая глаукома нормального давления, при которой цифры ВГД находятся в пределах нормы. Несмотря на это у человека выявляют типичные признаки болезни – экскавацию ДЗН и сужение полей зрения.
Дополнительно выделяют состояние, именуемое глазной гипертензией. Для него характерно повышение ВГД свыше общепризнанных норм. Однако при этом человек видит очень хорошо и у него отсутствуют каки-либо признаки поражения зрительного нерва.
Причины развития глаукомы
Глаукома относится к заболеваниям с генетической предрасположенностью. Это значит, что чаще всего она развивается у тех людей, чьи родители также страдали от данного недуга. Глаукома может быть профессиональной болезнью, развиваться вследствие возрастных изменений, травм или сопутствующих заболеваний.
К факторам риска относятся:
- возраст старше 50 лет;
- отягощенная наследственность (наличие глаукомы у близких родственников);
- ранения, контузии глаз в анамнезе;
- хронические офтальмологические заболевания (катаракта, близорукость высокой степени, иридоциклиты, хориоретиниты,);
- наличие гипертонической болезни, гипотонии, сахарного диабета, ожирения;
- склеротические изменения сосудов или отложение в них атеросклеротических бляшек;
- шейный остеохондроз, приводящий к нарушению иннервации глазных яблок.
Первичная открытоугольная глаукома обычно развивается вследствие прогрессирующего нарушения оттока ВГД. Как правило, причиной являются возрастные изменения в углу передней камеры глаза. Внутриглазное давление может подниматься и вследствие слишком активного синтеза водянистой влаги. Это явление наблюдается у людей с близорукостью. Как известно, их глаза имеют больший размер, причем цилиарное тело у них также увеличено.
Закрытоугольная глаукома возникает из-за резкого перекрытия угла передней камеры корнем радужки. Чаще всего это случается у людей с дальнозоркостью. У них глазное яблоко имеет небольшой размер, передняя камера мелкая, а хрусталик большой. Эти анатомические особенности и способствуют развитию болезни.
Спровоцировать приступ закрытоугольной глаукомы могут такие факторы:
- употребление большого количества жидкости за один раз;
- длительное пребывание в темной комнате;
- частая работа в наклоненной головой;
- закапывание в глаз мидриатиков – препаратов, расширяющих зрачок.
Следует отметить, что на приеме у офтальмолога человеку часто капают мидриатики (их применение помогает расширить зрачок и хорошо рассмотреть глазное дно). У людей с повышенным внутриглазным давлением эти препараты могут вызвать приступ закрытоугольной глаукомы. Именно поэтому перед применением мидриатиков необходимо измерять ВГД.
Симптомы глаукомы
Открытоугольная глаукома чаще всего протекает бессимптомно. Повышение ВГД выявляют случайно, во время профосмотра или посещения офтальмолога по какой-нибудь иной причине. Однако на наличие болезни могут указывать некоторые неспецифические симптомы.
Возможные признаки глаукомы:
- несильные боли, чувство тяжести в глазах;
- быстрая зрительная утомляемость;
- ухудшение зрения в сумерках;
- двоение в глазах;
- появление радужных кругов при взгляде на источники света;
- ощущение повышенной увлажненности глаз.
Со временем человек начинает хуже ориентироваться в пространстве из-за сужения полей зрения. На поздних стадиях болезни ему может казаться, что он смотрит на окружающий мир будто в подзорную трубу. Также сильно страдает сумеречное зрение. Больной практически теряет способность видеть что-либо в темноте.
Для острого приступа закрытоугольной глаукомы характерно очень бурное течение. У человека появляются сильные боли в глазу, которые вскоре распространяются на всю половину головы. У больного повышается температура тела, появляется озноб, тошнота и даже рвота. При ощупывании глаз оказывается очень твердым, напоминающим камень.
Методы диагностики глаукомы
Для выявления глаукомы используют целый ряд диагностических мероприятий. Для начала пациенту проверяют остроту и поля зрения, определяют рефракцию. После этого врач измеряет внутриглазное давление с помощью тонометров Маклакова или другими, более современными методами.
Выделяют такие степени повышения ВГД:
- Псевдонормальное – до 27 мм.рт.ст.;
- Умеренное – в пределах 28-32 мм.рт.ст.;
- Высокое – свыше 33 мм.рт.ст.
Оценить состояние угла передней камеры можно с помощью биомикроскопии и гониоскопии. Во время осмотра в щелевой лампе офтальмолог может оценить глубину передней камеры и, следовательно, предположить, насколько высока вероятность развития у человека глаукомы. Гониоскопия позволяет детально рассмотреть все структуры угла передней камеры. Исследование особенно информативно при остром приступе закрытоугольной глаукомы.
Большое значение в диагностике болезни играет тонография. Она позволяет оценить состояние продукции и оттока внутриглазной жидкости, что существенно помогает в выборе антиглаукоматозных препаратов. Также больному проводится офтальмоскопия – осмотр глазного дна прямым или непрямым методом. При необходимости назначаются другие необходимые методы исследования.
Диагностические критерии болезни:
- повышение ВГД выше среднестатистической нормы;
- выраженное в разной степени сужение полей зрения;
- поражение диска зрительного нерва (ДЗН) в виде экскавации.
У людей младше 35-40 лет глаукома встречается довольно редко – всего в 2-3% случаев. Как правило, болезнь развивается в старшем возрасте и длительное время протекает бессимптомно. С целью профилактики и своевременной диагностики глаукомы всем людям старше 40 лет необходимо не реже 1 раза в год являться на профилактические осмотры офтальмолога.
Консервативное лечение глаукомы
Наиболее важным шагом в лечении глаукомы является снижение ВГД до так называемого целевого уровня. С этой целью человеку назначаются антиглаукоматозные средства, которые снижают продукцию или ускоряют отток ВГЖ. Дополнительно могут использоваться препараты, нормализующие обмен веществ и улучшающие микроциркуляцию в тканях глазного яблока.
Подбор антиглаукоматозных средств – довольно сложная задача, которая подсильна только врачу-офтальмологу. При назначении того или иного препарата специалист учитывает множество факторов. Поэтому применять какие-либо капли от глаукомы можно только с разрешения лечащего врача. Крайне нежелательно самостоятельно прекращать использование препаратов или изменять кратность их применения. Самолечение может привести к тяжелым и непредсказуемым последствиям вплоть до слепоты.
Препараты, ускоряющие отток водянистой влаги:
- Пилокарпин;
- Глаукон;
- Эпифрин;
- Траватан;
- Латанопрост.
Средства, угнетающие синтез внутриглазной жидкости:
- Тимолол;
- Дорзоламид;
- Проксодолол;
- Бетаксолол.
Также существуют комбинированные препараты, в состав которых входит несколько компонентов с разнонаправленным действием. Это позволяет заменить несколько видов капель одним, что довольно удобно для человека. К таким средства относится Фотил, Азарга, Нормоглаукон, Проксофелин, Косопт.
Следует отметить, что для лечения открыто- и закрытоугольной глаукомы назначаются совершенно разные средства. Во время подбора антиглаукоматозных капель пациент должен регулярно посещать врача на протяжении 2-3 недель. После этого являться на осмотры следует не реже одного раза в 3 месяца.
При необходимости офтальмолог может добавить к лечению и другие препараты. С целью профилактики привыкания капли рекомендуется периодически менять.
В каких случаях необходима операция?
Хирургическое вмешательство показано при открытоугольной глаукоме, слабо реагирующей на применение антиглаукоматозных препаратов. При остром приступе закрытоугольной глаукомы операция необходима в том случае, если внутриглазное давление не удается нормализовать с помощью медикаментозного лечения.
Антиглаукоматозная операция нужна и при так называемой рефрактерной глаукоме, не поддающейся консервативному лечению. При болезненном течении абсолютной глаукомы больному может потребоваться хирургическое удаление глаза.
Методы оперативного лечения глаукомы
В большинстве случаев оперативное лечение направлено на нормализацию оттока внутриглазной жидкости, реже выполняется коагуляция цилиарного тела, вызывающая снижение продукции водянистой влаги. Операции могут проводиться с помощью лазера или посредством микрохирургического вмешательства.
Для улучшения оттока ВГД выполняются так называемые фистулизирующие операции, в ходе которых формируется новый путь оттока жидкости – из передней камеры под конъюнктиву. Они просты в выполнении и довольно эффективны. У людей с большим хрусталиком или наличием катаракты параллельно выполняется факоэмульсицикация. Комбинированное хирургическое вмешательство помогает улучшить отток ВГЖ и существенно повысить остроту зрения.
Наиболее современными и малотравматичными операциями считаются лазерные методы лечения глаукомы. Большой популярность пользуется непроникающая глубокая склерэктомия, вискоканалостомия, имплантация устройства EX-PRESS или клапана Ахмеда.
Лазерная иридэктомия
Широко применяется для лечения закрытоугольной глаукомы и профилактики ее повторных приступов. Суть операции заключается в создании дополнительного пути оттока внутриглазной жидкости из задней камеры в переднюю. С этой целью вблизи корня радужки делают небольшое отверстие. Процедура выполняется с помощью лазера, благодаря чему не требует длительной реабилитации.
Трабекулопластика
Эффективна в лечении открытоугольной глаукомы. В ходе операции с помощью лазера расширяются межтрабекулярные пространства, благодаря чему улучшается отток жидкости в Шлеммов канал. Процедура выполняется амбулаторно и характеризуется коротким восстановительным периодом.
Синусотрабекулотомия
Операция проводится как при открыто-, так и при закрытоугольной глаукоме. Ее суть заключается в создании так называемой фильтрационной подушечки под конъюнктивой, куда и поступает жидкость из передней камеры глаза.
Такое хирургическое вмешательство несложно в выполнении и довольно эффективно. Согласно статистическим данным, стойкая нормализация ВГД наблюдается у 80% больных, которым была выполнения синусотрабекулотомия. К сожалению, операция не позволяет точно дозировать гипотензивный эффект.
Операции с применением дренажей
При рефрактерной глаукоме фильтрующие операции нередко оказываются неэффективными. Причиной этого является рубцевание и облитерация (зарастание) сформированных фистул. Именно поэтому при резистентной глаукоме выполняется операция с имплантацией специального дренажа, через который и осуществляется отток ВГЖ.
Следует отметить, что к рефрактерным относятся врожденные и практически все виды вторичных глауком. О резистентности говорят и в том случае, когда ранее проведенное оперативное лечение не привело к стойкому снижению ВГД.
Циклокриокоагуляция
Операция выполняется при терминальной глаукоме, сопровождающейся выраженным болевым синдромом. Циклокриокоагуляция направлена на разрушение отростков цилиарного тела, которые отвечают за продукцию ВГЖ.
Также вмешательство может выполняться при далекозашедшей глаукоме в качестве дополнительного метода снижения ВГД. После циклокриокоагуляции угнетается синтез водянистой влаги, благодаря чему падает и внутриглазное давление. В последнее время все чаще выполняется транссклеральная диодлазерная циклокоагуляция. Эта операция менее травматична и более эффективна.
Источник


