Дистрофия сетчатки лечение минск
Благодаря зрению человек получает основную часть информации. Однако постепенно острота зрения снижается, и у приблизительно 20% людей старше 50 лет возникает возрастная макулярная дегенерация (ВМД). Причиной этого заболевания является дистрофия макулы, центральной и наиболее важной части сетчатки глаза. А именно центральное зрение требуется для работы, чтения, вождения машины, от него зависит трудоспособность в зрелом и пожилом возрасте. Цена его потери очень велика.
Формы ВМД
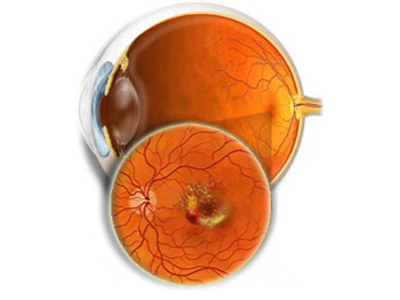 В офтальмологии выделяют две формы возрастной макулярной дегенерации – сухую и влажную. Более распространенной (85–90 % случаев) является сухая форма ВМД, при которой в области макулы появляются желтоватые пятна – друзы. Разрастаясь, друзы провоцируют воспалительный процесс с увеличением количества патологических сосудов. Далее происходит рубцевание ткани, приводящее к ухудшению центрального зрения вплоть до его полной потери. Поэтому так важны своевременная диагностика и лечение.
В офтальмологии выделяют две формы возрастной макулярной дегенерации – сухую и влажную. Более распространенной (85–90 % случаев) является сухая форма ВМД, при которой в области макулы появляются желтоватые пятна – друзы. Разрастаясь, друзы провоцируют воспалительный процесс с увеличением количества патологических сосудов. Далее происходит рубцевание ткани, приводящее к ухудшению центрального зрения вплоть до его полной потери. Поэтому так важны своевременная диагностика и лечение.
Однако эта форма является менее тяжелой, чем влажная, при которой болезнь развивается стремительно. Вновь образующиеся сосуды неполноценные и хрупкие. Вытекая из них, лимфа и клетки крови скапливаются под сетчаткой, повреждают фоторецепторы. Без лечения влажной формы ВМД происходит потеря центрального зрения.
Факторы риска возрастной макулярной дегенерации
Среди основных факторов риска развития ВМД выделяют такие, как
- возраст старше 50 лет;
- генная и наследственная предрасположенность;
- принадлежность к европеоидной расе;
- наличие в анамнезе сердечнососудистых заболеваний;
- светлая радужка глаз;
- катаракта;
- женский пол;
- курение;
- неправильное питание и большая масса тела;
- воздействие на сетчатку глаза ультрафиолетового излучения.
Симптомы ВМД
Поначалу симптомы ВДМ малозаметны, особенно если поражается только один глаз. Со временем в центре появляется расплывчатое пятно, которое в дальнейшем темнеет. Цвета становятся трудноразличимыми, предметы кажутся находящимися в тумане и расплывчатыми. Уменьшается контрастность, сложно становится смотреть при ярком свете и выполнять работу, требующую хорошо видеть на близком расстоянии.
Современные методы диагностики больных ВМД
Проверить качество зрения можно даже в домашних условиях с помощью теста Амслера. В норме человек видит черную точку, находящуюся в центре решетки. При наличии проблем линии сетки искажаются, точка расплывается и превращается в пятно. Это – серьезный повод для обращения к офтальмологу.
Для максимально точной диагностики изменений в макуле используют оптическую когерентную томографию, позволяющую выявить самые ранние проявления возрастной макулярной дегенерации. Также специалисты применяют флуоресцентную ангиографию глазного дна. Оба этих метода позволяют подтвердить диагноз, уточнить стадию заболевания и определить оптимальную тактику лечения.
Лечение разных форм ВМД
На сегодняшний день самым эффективным методом лечения является вве-дение препаратов, которые ингибируют фактор роста новообразованных сосудов глаза.
Препараты для лечения возрастной макулярной дегенерации
ВМД в Белоруссии лечится препаратами «Эйлеа», «Авастин», «Луцентис». Они вводятся в стекловидное тело глаза и предназначены для стабилизации зрительной функции и предотвращения дальнейшего повреждения макулы.
Где и почему следует лечить ВМД в Беларуси
Где делают такого рода процедуры в Беларуси? В 3-й городской клинической больнице имени Е.В. Клумова (г. Минск) созданы оптимальные условия для лечения ВМД. Осмотр и все необходимые диагностические исследования, а также подбор схемы лечения проводятся опытными специалистами в день обращения. При соблюдении рекомендаций врача зрение стабилизируется примерно у 90% пациентов. Это очень высокий показатель.
Стоимость лечения ВМД в 3-й городской клинической больнице имени Е.В. Клумова доступна не только для жителей Беларуси, но и для граждан Украины, России, стран СНГ.
Дата обновления: 26.01.2020
Источник
Специализированный центр восстановления зрения
Минск, ул. Филимонова, 53до 20:00
Отзыв.
Мне сделали коррекцию зрения в Оптимеде,врач Шуйская Г.В. Огромное Вам спасибо,я просто скачу от счастья,всё вижу и наслаждаюсь жизнью.Рекомендую всем !!!! Отношение в центре отличное!
Еще
Медицинский центр
Минск, пр-т Независимости, 58до 21:00
Многопрофильный медицинский центр для взрослых и детей с 25-летним опытом работы, более 50 различных направлений
Отзыв.
Здравствуйте,подскажите,сколько стоит узи серца взрослому человеку?спасибо
Еще
Детский медицинский центр
Минск, ул. Гикало, 1до 21:00
Отзыв.
Выражаю благодарность всему коллективу медицинского центра Лодэ (по ул. Притыцкого 140) всем тем, кто принимал участие 16.08.2019 г. в проведении мне операции. Особая благодарность хирургу Павленко Владимиру Николаевичу за его работу, за приветливость, улыбку и внимание. Успехов в работе Вам и Вашему коллективу!
Еще
Минский р-н, аг. Ждановичи, 81/5до 20:00
ГУ «Республиканский клинический медицинский центр» Управления делами Президента Республики Беларусь
Отзыв.
Сердечно благодарю Бурко Владимира Дмитриевича персонал клинического центра за профессионализм. Четыре года я испытывал проблемы Из-за простаты и днём и ночью. После операции я чувствую совсем другой уровень жизни. Большое спасибо! Павлюченков Александр.
Еще
Центр Семейной Медицины
Минск, ул. Колесникова, 15до 21:00
Здесь царит уютная атмосфера, в условиях которой квалифицированные специалисты предлагают современные методики лечения
Отзыв.
Сегодня впервые посетила Ваш центр и выполняла УЗИ брюшной полости, хочу поблагодарить врача, Ирину Николаевну, выполнила процедуру очень внимательно и четко. Еще хочу поблагодарить администраторов центра, которые выслушали и записали на прием к специалисту, и ведут *живую * беседу, а не по шаблону, что тоже очень приятно и очень приветливо встречают пациентов. Спасибо Вам всем большое! Сохраните, пожалуйста,такой уровень и мы будем рады приходить к Вам на прием в Ваш очень красивый и уютный центр ))
Еще
Медицинский центр
Минск, ул. Сурганова, 47Бдо 21:00
Многопрофильный медицинский центр с полным спектром услуг для взрослых и детей
Отзыв.
Здравствуйте,сколько стоит узи срок 16 недель и как можно записаться?
Еще
Центр микрохирургии глаза
Минск, ул. Прилукская, 48до 20:00
Отзыв.
Я обратилась в центр Voka, чтобы восстановить свое зрение. Очень быстро решилась на лазерную операцию, буквально за неделю. Немного волновалась, но когда приехала в медицинский центр, сразу спокойно стало. Приятный персонал может легко расслабить. Операция совсем безболезненная, после операции тоже нет никаких неприятных ощущений. На 3ий день мое зрение было уже 100%. Я счастлива и рекомендую всем центр Voka.
Еще
Реабилитационный центр
Минск, ул. Ф. Скорины, 11до 20:00
Отзыв.
Была на приеме у нейровертебролога Копать А.А. Хочу отметить внимательное отношение и профессиональный подход, но основное — современный метод лечения грыжи межпозвоночного диска — паравертебральные блокады. Очень рекомендую: быстро, эффективно, без побочных воздействий.
Еще
Минск, ул. Стахановская, 10Адо 16:00
Отзыв.
За более чем 20 лет управления автомобилем мне неоднократно приходилось проходить водительскую комиссию в разных медицинских учреждениях г
Минска. Визит к врачу — это головная боль, а на медкомиссию, к нескольким -это мигрень. Тем приятнее для меня было получение необходимой справки в поликлинике при минском МТЗ. Меня встретили в атмосфере доброжелательсности, внимания, начиная от сотрудников гардероба и кончая председателем комиссии ( К.в. Скриган). Документы оперативно принимает милая секретарь комиссии Л.В.Тяглик и передаёт специалистам. Они внимательны и профессиональны. Зрение мне проверили на современной аппаратуре, как будто перед операцией. Под кабинетами не нужно сидеть (если вы заказали время заранее). И все врачи улыбаются, как будто они получили премию в размере годовой зарплаты, чего я им от всей души делаю.
С наступающим рождеством и Новым годом.
Элеонора
Еще
Минск, ул. Уборевича, 73до 20:00
Отзыв.
Большое спасибо всему коллективу отделения гинекологии, а особенно заведующему отделением Вергейчику Андрею Николаевичу за высокий профессионализм, внимательное и доброжелательное отношение к пациентам.
Еще
Источник
Зачастую, патологические изменения сетчатки могут не иметь клинической симптоматики на ранних стадиях и выявить их можно лишь при проведении осмотра с фундус-линзой, позволяющего визуализировать крайнюю периферическую зону сетчатки. Выявлены могут быть как начальные дистрофические изменения (периферическая хориоретинальная дистрофия сетчатки — ПДС, ХРПДС) зачастую требующие лишь наблюдения в динамике с интервалом 6-12 месяцев, так и требующие незамедлительного вмешательства патологические состояния (витреохориоретинальные дистрофии — ВХРПДС, предразрывы, разрывы и отслойки сетчатки). Своевременно выполненная лазерная коагуляция (фактически «приваривание» сетчатки к подлежащим тканям) дистрофических очагов, предразрывов, разрывов и отслоек на сетчатке в большинстве случаев позволит предотвратить серьёзные осложнения, которые могут приводить к полной слепоте. Лазеркоагуляция проводится амбулаторно и длится 10-15 минут. Повторный осмотр, как праивло, требуется не раньше, чем через 6-12 месяцев.
Витреальная хирургия отслоек и разрывов сетчатки с применением эндолазеркоагуляции и ведением перфторорганических соединений, силиконового масла позволяет справлятся с последствиями уже случившихся серьёзных патологических состояний и добиться значительного улучшения прогнозов по исходу заболевания.
Экстрасклеральное пломбирование позволяет проводить лечение отслоек и разрывов сетчатки без проникновения во внутреннюю полость глаза, а соответственно значительно снижает риск развития послеоперационных осложнений.
Лазерное лечение ретинопатий различной этиологии (диабетической, врожденной, травматической) позволяет улучшить питание сетчатки, а так же остановить процессы, лежащие в основе патогенеза вышеуказанных заболеваний. Так при диабетической ретинопатии лазерному воздействию подвергается обширная площадь сетчатки (панретинальная лазеркоагуляция), стимулирующая факторы роста неполноценных сосудов, которые в последствии саморазрушаются с выделением крови в сетчатку и внутреннюю полость глаза, а так же сами сосуды.Панретинальная лазеркоагуляция на ранних стадиях диабетической ретинопатии позволяет в долгосрочной перспективе предотвратить слепоту у данной группы пациентов. Панретинальная лазеркоагуляция как правило производится в несколько этапов (3-5) с интервалом (сроки варьируются значительно в зависимости от клинической картины) от 1 дня до 2-х недель. После лазерного лечения необходимо назначение местной противовоспалительной терапии (глазные капли) сроком на 5-7 дней. Эффективность процедуры зависит от степени компенсации основного заболевания.
Лазерное лечение является неотъемлемым компонентом комплексной терапии последствий нарушения кровообращения в сетчатке, например тромбоза центральной вены сетчатки. Операция выполняется амбулаторно в несколько этапов (3-5) с интервалом 1-14 дней в зависимости от клинической картины.
Интравитреальное введение ингибиторов факторов роста эндотелия сосудов (antiVEGF — Авастин, Люцентис) при заболеваниях сопровождающихся неоваскуляризацией и макулярным отеком (диабетический макулярный отёк, тромбозы, возрастная макулярная дегенерация) позволяет быстро и эффективно снизить отёк в сетчатке, замедлить развитие патологического процесса, а иногда и вовсе остановить его. Процедура проводится только в условиях операционной стационара, однако в большинстве случаев не требует госпитализации более, чем на одни сутки.
Источник
Возрастная макулярная дегенерация (ВМД) — хроническое прогрессирующее заболевание, характеризующееся поражением центральной зоны глазного дна (макулы), при котором страдают сетчатка, пигментный эпителий и хориокапилляры.
В разные годы офтальмологи обозначали ВМД следующими терминами: центральная инволюционная дистрофия сетчатки, центральная сенильная дегенерация, сенильная макулодистрофия, возрастная макулопатия, возрастная макулярная дегенерация, атеросклеротическая макулярная дистрофия, семейные друзы, дистрофия по типу Кунта.Юниуса, центральная хориоретинальная дистрофия. К настоящему времени сформировалась единая точка зрения, что все эти виды патологии — проявление одного заболевания.
ВМД — ведущая причина слабовидения и слепоты у людей старше 50 лет как в развитых европейских странах и США, так и в странах Юго-Восточной Азии. При этом число утративших зрение увеличивается с возрастом. Так, в США 10% лиц в возрасте 65-75 лет имеют подобную потерю центрального зрения, а около 75,3% — те или иные проявления ВМД. Конечная стадия ВМД (отсутствие центрального зрения) наблюдается у 1,7% всех лиц старше 50 лет и у 18% — старше 85 лет.
В нашей стране заболеваемость ВМД составляет в среднем около 15 случаев на 1000 населения. Средний возраст больных ВМД колеблется от 55 до 80 лет.
ВМД характеризуется центральной локализацией процесса, двусторонним характером поражения, медленным, многолетним течением с тенденцией к неуклонному прогрессированию.
Длительное, бессимптомное течение ВМД, позднее обращение за медицинской помощью, а порой, и несвоевременная диагностика заболевания приводит к потере профессиональных функций и работоспособности, вплоть до полной слепоты . В структуре первичной инвалидности по ВМД больные в трудоспособном возрасте составляют 21%.
Факторы риска возрастной макулярной дегенерации:
- возраст (50 лет и старше);
- расовая и этническая принадлежность;
- белый цвет кожи, голубые глаза, светлая окраска радужки
- наследственность;
- курение;
- артериальная гипертензия;
- окислительный стресс;
- низкое содержание каротиноидов в желтом пятне, недостаток минеральных веществ антиоксидантов, витаминов, минералов;
- повышенный уровень солнечной радиации.
Также четкую взаимосвязь с развитием ВМД имеют:
- атеросклеротическое поражение сонных артерий;
- сахарный диабет;
- неправильное питание, избыточная масса тела;
- нарушение липидного и углеводного обмена;
- Женщины в возрасте 60 лет и старше подвержены возрастному поражению макулы в 2 раза чаще мужчин.
Классификация возрастной макулярной дегенерации:
В зависимости от стадий заболевания (ранняя, поздняя) выделяют «сухую» и «влажную» формы ВМД.
«Сухая» или неэкссудативная, макулярнаядегенерация встречается в 90% случаев и медленно прогрессирует. Лишь в 10% развивается «влажная» или экссудативная, ВМД, которая характеризуется развитием патологической хориоидальной неоваскуляризации и сопровождается значительным падением остроты зрения.
В возникновении сухой формы ВМД основное значение имеет ишемический фактор (нарушение питания). Заболевание может протекать по двум вариантам развития:
Первый вариант связан с друзообразованием. Друзы выявляются, как правило, симметрично в обоих глазах в виде желтоватых утолщений под пигментным эпителием сетчатки (ПЭС). Количество, форма, размеры друз, степень проминенции и выраженность сочетанных изменений ПЭС варьирует. При увеличении количества и размеров друз и их слиянии нередко возникает хориоидальная неоваскуляризация. Т.е. на фоне заболевания происходит более активная выработка эндотелиального фактора роста сосудов (Vascular Endothelial Grows Factor — VEGF), являющегося мощным стимулятором ангиогенеза. Рост новообразованных сосудов может распространяться вначале под ПЭС и вызывать его отслойку. В дальнейшем происходит перфорация ПЭС и отслойка уже нейроэпителия. По мере прогрессирования процесса формируется хориоидальная неоваскулярная мембрана, увеличивается количество соединительной ткани и, как правило, формируется фиброзный рубец (исход ВМД).
Второй вариант протекает по атрофическому типу и может привести к обширной, так называемой географической атрофии пигментного эпителия в макулярной области сетчатки. Хориоидальная неоваскуляризация возникает редко, на поздних стадиях заболевания.
Современные методы диагностики больных ВМД.
Некоторые признаки макулодистрофии могут проявляться до момента непосредственного ухудшения зрения, но только исследование глаза поможет выявить их своевременно. Среди многочисленных методов диагностики ВМД используются как традиционные — визометрия, офтальмоскопия, так и современные автоматизированные и компьютеризированные методы исследования зрительных функций и глазного дна – визоконтрастометрия, компьютерная периметрия, флюоресцентная ангиография, оптическая когерентная томография, цветное стереофотографирование, позволяющие проводить своевременную и качественную диагностику макулярной патологии сетчатки глаза.
Для людей с установленным диагнозом ВМД высокоинформативным тестом является самоконтроль зрительных функций каждого глаза по сетке Амслера. Этот тест позволяет выявить начальные признаки макулярного отека вследствие развития хориоидальной неоваскуляризации.
Больным с ранней ВМД и/или отягощенным семейным анамнезом по ВМД следует:
Каждые 2-4 года всестороннее обследование глаз больных ВМД в возрасте от 40 до 64 лет и каждые 1 или 2 года для больных 65 лет и старше представляется разумным подходом к выявлению пациентов с высоким риском потери зрения.
Раннее выявление и лечение ВМД для прекращения ухудшения зрения может сохранить пациентам качество жизни и независимость!
Записаться на прием можно по телефонам:
(017) 224-16-74
(029)857-37-83
(044) 560-10-07.
Записаться .
Источник материала gb40.ru
Источник
Дата публикации: 19 марта 2019.
Отделение микрохирургии №2
врач-офтальмолог
Кудельская Гелена Анатольевна
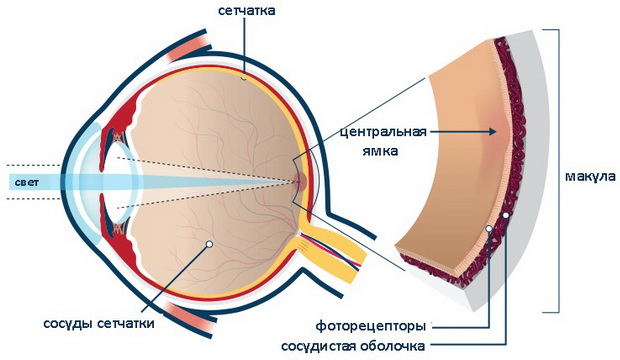
Дистрофия сетчатки глаза – это заболевание, при котором происходят дистрофические изменения в желтом пятне. Поражаются фоторецепторы-колбочки, воспринимающие свет, и человек постепенно теряет центральное зрение. Название заболевания происходит от двух слов: макула — пятно — и дегенерация (дистрофия) — нарушение питания.
Развитие дистрофии сетчатки глаза связано с атеросклеротическими изменениями сосудов хориокапиллярного слоя глазного яблока. Нарушение кровообращения в хориокапиллярах, которые, по сути, являются единственным источником питания макулярной области на фоне возрастных изменений в сетчатке глаза, могут служить толчком для развития дистрофического процесса. Механизм развития атеросклеротических изменений в сосудах глаза такой же, как и в сосудах сердца, головного мозга и других органов. Предполагается, что это нарушение связано с генетически обусловленным склерозом сосудов, имеющих отношение к желтому пятну.
Огромное значение в развитии дистрофии сетчатки глаза имеет уровень макулярной пигментации. Макулярный пигмент является единственным антиоксидантом сетчатки, который нейтрализует действие свободных радикалов и ограничивает голубой свет, фототоксически действующий на сетчатку.
Многочисленные исследования последних лет выявили наследственный характер дистрофии сетчатки глаза. Дети родителей, страдающих этой болезнью, имеют высокий риск развития заболевания. Если вам поставлен этот диагноз, предупредите своих детей и внуков. Они могли получить по наследству особенности строения желтого пятна, повышающие риск возникновения болезни.
При возрастной макулярной дегенерации нарушается преимущественно центральное и цветовое зрение, поэтому первыми признаками заболевания являются снижение остроты зрения, нарушение цветовосприятия. В результате возникают трудности при чтении, письме, работе за компьютером, просмотре телевизионных передач, вождении машины и т.д. Периферическое зрение при возрастной макулярной дегенерации не изменяется, за счет чего больной свободно ориентируется в пространстве и справляется с решением бытовых повседневных задач. Больному становится необходим более яркий свет при чтении, письме и кропотливой работе. Очень часто люди долго не замечают ухудшения зрения – ведь с одним нормально видящим глазом можно читать и выполнять мелкую работу.
При дальнейшем развитии болезни перед больным глазом появляется пятно, искажение букв и линий, зрение резко ухудшается.
Чем человек старше, тем выше риск возникновения заболевания. Однако в последние годы наблюдается значительное «омоложение» этой болезни. По статистике, в возрасте около 40 лет могут заболеть макулодистрофией 2% людей. Эта цифра доходит до 30%, как только человек перешагивает возрастной рубеж 75 лет. Чаще возрастной макулярной дегенерацией страдают женщины.
Факторы риска возрастной макулодистрофии:
- возраст (40 лет и старше);
- пол (женщины болеют чаще, чем мужчины, в соотношении 3:1);
- генетическая предрасположенность (наличие заболевания у родственников);
- белый цвет кожи и голубая радужка;
- сердечно-сосудистые заболевания (артериальная гипертензия, атеросклероз сосудов головного мозга);
- несбалансированное питание;
- высокий уровень холестерина в крови;
- избыточная масса тела, ожирение;
- курение;
- частый и длительный стресс;
- дефицит витаминов и антиоксидантов в пище;
- низкое содержание каротиноидов в желтом пятне;
- облучение глаза ультрафиолетовой частью спектра солнечного света;
- плохая экология.
При возрастной макулярной дегенерации жалобы на заметное снижение зрения появляются, как правило, лишь в поздних стадиях заболевания.
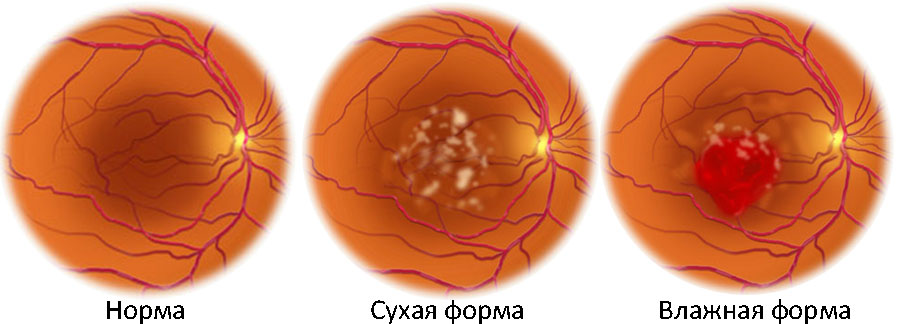
Выделяют две формы возрастной макулярной дегенерации: сухую и влажную.
«Сухая» форма ВМД с образованием «твердых» и «мягких» друз протекает обычно с небольшими функциональными и видимыми нарушениями. У большинства больных сохраняется достаточно высокая острота зрения (0,5 и выше).
«Влажная» ВМД прогрессирует значительно быстрее, чем сухая, и практически всегда проявляется у тех людей, которые уже страдают «сухой» формой ВМД.
Симптомы «влажной» формы ВМД:
Снижение остроты зрения (снижение остроты зрения может быть постепенным у больных с «сухой» формой и резкой — в случае «влажной»).
Затруднение чтения, отсутствие возможности улучшить зрение очковой коррекцией.
Затуманенность зрения, ослабление контраста изображения.
Выпадение отдельных букв или искривление отдельных строчек при чтении.
Искажение предметов (метаморфопсии).
Появление темного пятна перед глазом (скотома).
Более 90% случаев слепоты от ВМД связано с развитием так называемой «влажной» или экссудативной формы заболевания. Экссудативная форма ВМД характеризуется аномальным, патологическим ростом новообразованных сосудов, которые, беря начало из слоя хориокапилляров сосудистой оболочки, прорастают через дефекты мембраны Бруха под пигментный эпителий сетчатки и/или нейроэпителий. Специалисты-офтальмологи классифицируют эту ситуацию как формирование субретинальной (т.е. расположенной под сетчаткой) неоваскулярной мембраны.
Через стенку новообразованных сосудов, входящих в состав субретинальной неоваскулярной мембраны, начинает просачиваться плазма крови, под сетчаткой накапливаются отложения липидов и холестерина. Очень часто в результате разрыва новообразованных сосудов возникают кровоизлияния (обычно локальные, но в редких случаях довольно значительные по объему). Эти процессы приводят к нарушению питания сетчатки, стимулируют развитие фиброза (замещение соединительной тканью). Исходом экссудативной формы ВМД является формирование субретинального рубца. Над областью рубца сетчатка подвергается столь грубым изменениям, что становится не способной выполнять свои функции.
Возрастная макулярная дегенерация никогда не приводит к полной слепоте. Больной постепенно утрачивает центральное зрение, в центральной части поля зрения появляется темное пятно (абсолютная скотома). Периферическое поле зрения сохраняется, поскольку процесс затрагивает только центральную область сетчатки (макулу). Острота зрения в исходе процесса обычно не превышает 0,1 (одной строчки), больной видит «боком», «боковым зрением».
Так видит пациент терминальной стадии процесса привозрастной макулярной дегенерации:

Если у вас появились искажения предметов перед глазом, пятно и вы почувствовали резкое снижение зрения, необходимо немедленно обратиться к врачу.
ЛЕЧЕНИЕ
Обычные для современной офтальмологии способы лечения экссудативной формы ВМДвключают лазеркоагуляцию, фотодинамическую терапию (ФТД), транспупиллярную термотерапию (ТТТ), а также удаление субретинальной неоваскулярной мембраны посредством хирургического вмешательства.
В связи с серьезностью проблемы ВМД в последние годы использование препаратов, ингибирующих эндотелиальный сосудистый фактор роста (VEGF), позволяет рассчитывать на успешное лечение больных. Название этих препаратов: Авастин, Луцентис, Макуджен.
Авастин (Avastin) ингибирует связывание фактора роста эндотелиальных сосудистых тканей с его рецепторами Flt-1, KDR на поверхности эндотелиальных клеток, что влечет за собой снижение васкуляризации и угнетение роста мембраны.
Анатомический эффект от введения Авастина включает в себя утоньшение сетчатки в области макулы и стабилизацию субретинальной неоваскулярной мембраны. При флюоресцентной ангиографии аблюдается уменьшение экстравазации флюоресцеина.
Инъекция препарата в полость стекловидного тела практически полностью устраняет риск возникновения системных побочных эффектов из-за микродозировки, необходимой для точечного воздействия (доза в 400-500 раз меньше той, что применяется для введения в вену), и в то же время дает врачу возможность создавать желаемую концентрацию вещества в нужной области. 1,25 мг Авастина с помощью инъекции вводится в полость стекловидного тела с промежутком в три-четыре недели. Максимальный эффект, как правило, наблюдается уже после первых инъекций Авастина.
С началом использования данного препарата наметился положительный сдвиг в терапии экссудативной формы возрастной макулярной дегенерации.
Авастин является причиной значительного повышения остроты зрения у трети и более пациентов, а у половины всех пациентов острота зрения стабилизируется.
Lucentis® (Луцентис, ранибизумаб) представляет собой антиген-связывающий фрагмент мышиного антитела к VEGF, полученный методом генной инженерии (рекомбинантный препарат). Являясь высокоспецифичной частью антитела к VEGF, молекула препарата Луцентис имеет низкий молекулярный вес и способна проникать через все слои сетчатки к объекту воздействия (блокирует рецепторы новообразованных сосудов, входящих в состав субретинальной неоваскулярной мембраны).
Основываясь на положительных результатах клинических исследований, в июне 2006 года Луцентис был утвержден в США, как препарат для лечения хориоидальной неоваскуляризации, связанной с неоваскулярной (влажной) формой ВМД. Затем был разрешен для применения в странах ЕС. В России разрешен и зарегистрирован 16.06.2008г. (регистрационный номер ЛСР-004567/08) для лечения неоваскулярной (влажной) формы ВМД. Затем Решением Минздравсоцразвития РФ от 28.02.2011г. № 31-3-400730 разрешено использование препарата для лечения диабетического макулярного отека (ДМО).
Целью лечения является предотвращение дальнейшего ухудшения остроты зрения. Хотя многие пациенты отмечают повышение остроты зрения, препарат Луцентис не может восстанавливать части сетчатки, которые уже погибли в результате заболевания. Так же Луцентис не может предотвратить рецидив заболевания и дальнейшее ухудшение остроты зрения, как следствие рецидива.
Для профилактики и лечения ранних стадий возрастной макулярной дегенерации первостепенное значение уделяется соблюдению здорового питания, снижению употребления продуктов с высоким уровнем холестерина и обязательной антиоксидантной защите макулы, которая включает прием каротиноидов (лютеина и зеаксантина) — пигментов красного, желтого или оранжевого цвета, встречающихся в растительных и животных тканях, а также минералов, цинка, селена, витаминов С, Е и антоцианозидов.
Лютеин и зеаксантин являются главными пигментами желтого пятна и обеспечивают естественную оптическую защиту зрительных клеток. Из 600 природных каротиноидов только два – лютеин и зеаксантин – обладают способностью проникать в ткани глаза. Лютеин поступает в организм с пищей, а зеаксантин образуется непосредственно в сетчатке из лютеина.
ЭТО НАДО ЗНАТЬ!
Источниками лютеина и зеаксантина являются яичные желтки, брокколи, бобы, горох, капуста, шпинат, салат, киви и т.д. Лютеин и зеаксантин также найдены в крапиве, морских водорослях и лепестках многих желтых цветов.
Учитывая «омоложение» данного заболевания, особое внимание следует обращать на его профилактику, которая включает:
- обязательный курс приема внутрь лютеина, зеаксантина и антоцианозидов;
- отказ от курения и богатой холестерином пищи;
- защиту от прямого воздействия солнечных лучей (солнцезащитные очки, головной убор, тент и т.д.);
- использование контактных линз, защищающих глаза от ультрафиолетового излучения;
- коррекцию артериальной гипертонии;
- регулярные осмотры сетчатки для выявления признаков прогрессирования заболевания (не реже 1 раза в год);
- самостоятельный контроль зрительных нарушений с помощью сетки Амслера и при необходимости – обращение к офтальмологу.
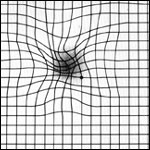
Тест АМСЛЕРА (тест на определение макулодистрофии)
Наиболее простой и быстрый способ проверки центрального поля зрения (время на его проведение – 10-15 секунд). Выполняйте его регулярно (даже ежедневно) для оценки зрения и возможного появления первых симптомов возрастной макулярной дегенерации.
1. Наденьте очки или контактные линзы (если Вы их обычно носите).
2. Расположите сетку перед собой на расстоянии 20-30 см.
3. Прикройте 1 глаз.
4. Сосредоточив взгляд на центральной точке,не отрывая взгляд от центральной точки- оцените остальную часть сетки.
- Все ли линии сетки прямые и ровные?
- Все ли квадраты решетки одинакового размера?
- Нет ли зон, где рисунок искажается, затуманивается, обесцвечивается?
Повторите тест для другого глаза.
Оценка результатов:
В норме, при выполнении теста Амслера, видимое изображение должно быть одинаково на обоих глаза, линии должны быть ровные, без искажений, пятен и искривлений, что соответсвует норме. При обнаружении изменений — обратитесь к врачу-офтальмологу, т.к. это может свидетельствовать о паталогических процессах в центральных отделах сетчатки (макулодистрофии).
Cетка Амслерасетка сетка Амслера при патологии:

B норме центральной зоны сетчатки:
Источник


