Дистрофия сетчатки глаза авастин
Что такое экссудативная форма возрастной макулярной дегенерации1?
Согласно результатам эпидемиологических исследований, возрастная макулярная дегенерация (ВМД) является ведущей причиной слепоты и слабовидения у лиц старшей возрастной группы. Это заболевание с наследственной предрасположенностью и первичной локализацией патологического процесса на уровне пигментного эпителия и хориокапилляров макулярной (центральной) области сетчатки [подробнее об анатомии сетчатки…].
Более 90% случаев слепоты от ВМД связано с развитием так называемой «влажной» или экссудативной формы заболевания. Экссудативная форма ВМД характеризуется аномальным, патологическим ростом новообразованных сосудов, которые, беря начало из слоя хориокапилляров сосудистой оболочки, прорастают через дефекты мембраны Бруха под пигментный эпителий сетчатки и/или нейроэпителий. Специалисты-офтальмологи классифицируют эту ситуацию как формирование субретинальной (т.е. расположенной под сетчаткой) неоваскулярной мембраны.

Субретинальная неоваскулярная мембрана. 1- слой фоторецепторов (палочки и колбочки), 2- пигментный эпителий сетчатки, 3- мембрана Бруха, 4- слой хориокапилляров сосудистой оболочки
Через стенку новообразованных сосудов, входящих в состав субретинальной неоваскулярной мембраны, начинает просачиваться плазма крови, под сетчаткой накапливаются отложения липидов и холестерина. Очень часто в результате разрыва новообразованных сосудов возникают кровоизлияния (обычно локальные, но в редких случаях довольно значительные по объему). Эти процессы приводят к нарушению питания сетчатки, стимулируют развитие фиброза (замещение соединительной тканью). Исходом экссудативной формы ВМД является формирование субретинального рубца. Над областью рубца сетчатка подвергается столь грубым изменениям, что становится не способной выполнять свои функции.

Картина глазного дна при экссудативной форме возрастной макулярной дегенерации. Об активности субретинальной неоваскулярной мембраны свидетельствует наличие свежих кровоизлияний в макулярной области сетчатки.

Субретинальная неоваскулярная мембрана при возрастной макулярной дегенерации (срез через макулярную область): множественные отложения липидов, кровоизлияния под сетчатку и в ее толщу.
Центральная хориоретинальная дистрофия (ЦХРД) никогда не приводит к полной слепоте. Больной постепенно утрачивает центральное зрение, в центральной части поля зрения появляется темное пятно (абсолютная скотома). Периферическое поле зрения сохраняется, поскольку процесс затрагивает только центральную область сетчатки (макулу или желтое пятно). Острота зрения в исходе процесса обычно не превышает 0,1 (одной строчки), больной видит «боком», «боковым зрением».

Так видит пациент терминальной стадии процесса при возрастной макулярной дегенерации
Патологический процесс при возрастной макулодистрофии течет индивидуально, однако при развитии субретинальной неоваскулярной мембраны временной фактор приобретает ключевое значение. При ранней диагностике этого состояния и своевременно начатом лечении можно избежать потери зрительных функций, добиться длительной ремиссии (временного затухания процесса) или его обратного развития.
Методы лечения экссудативной формы возрастной макулярной дегенерации включают «классическую» лазеркоагуляцию, фотодинамическую терапию (ФДТ), транспупиллярную термотерапию (ТТТ) [trans – через, pupilla – зрачок, thermo – тепло], удаление субретинальной неоваскулярной мембраны хирургическим путем.
Последние 2 года ознаменовали собой начало новой «эры» в лечении возрастной макулодистрофии – эры применения препаратов, ингибирующих (угнетающих, подавляющих) выработку эндотелиального сосудистого фактора роста (VEGF2). Хотя причины развития субретинальной неоваскулярной мембраны при возрастной макулярной дегенерации до конца не понятны, исследования последних лет указывают на важную роль VEGF в ее развитии. Фармакологическое ингибирование VEGF может быть новым перспективным направлением в лечении этих заболеваний.
Мacugen® (Макуджен)
Одним из первых препаратов-ингибиторов VEGF, который стали применять в офтальмологии, был Мacugen® (Макуджен, пегаптаниб). Макуджен является так называемым анти-VEGF аптамером3. На фоне лечения Макудженом наблюдается замедление снижения остроты зрения у пациентов с экссудативной формой ВМД. По своей эффективности, лечение препаратом Мacugen сравнимо с фотодинамической терапией. Мacugen стал первым препаратом из этой группы, разрешенным для введения в полость стекловидного тела (интравитреально) с целью лечения всех форм субретинальной неоваскуляризации при ВМД (утвержден в 2004 году FDA). Лечение Макудженом более эффективно на ранних стадиях экссудативной формы ВМД.
Lucentis® (Луцентис)
Lucentis® (Луцентис, ранибизумаб) представляет собой антиген-связывающий фрагмент мышиного антитела к VEGF, полученный методом генной инженерии (рекомбинантный препарат). Являясь высокоспецифичной частью антитела к VEGF, молекула препарата Луцентис имеет низкий молекулярный вес (48 кДа) и способна проникать через все слои сетчатки к объекту воздействия (связывает [блокирует] рецепторы VEGF новообразованных сосудов, входящих в состав субретинальной неоваскулярной мембраны). Lucentis стал первым лекарственным препаратом из этой группы, лечение которым приводит не только к замедлению прогрессирующего снижения центрального зрения, но и к частичному восстановлению остроты зрения (повышение остроты зрения у 25-40% пациентов и ее стабилизация у 95%). Основываясь на положительных результатах клинических исследований, в июне 2006 года Lucentis был утвержден FDA, как препарат для лечения хориоидальной неоваскуляризации, связанной с ВМД.
Avastin™ (Авастин)
Avastin™ (Авастин) представляет собой полноразмерное антитело против всех разновидностей (изоформ) VEGF. С 2004 года он активно используется в онкологии для лечения рака толстого кишечника и прямой кишки.
В 2005 году американские исследователи Rosenfeld и Puliafito сообщили о первом опыте применения Авастина у пациентов с экссудативной формой ВМД и прогрессирующим снижением остроты зрения, несмотря на предшествующее проведение фотодинамической терапии или лечение Макудженом. После 2-3 кратного внутривенного введения препарата в дозе 5 мг/кг с интервалом в 2 недели было отмечено достоверное повышение остроты зрения и уменьшение толщины сетчатки в макулярной области по данным оптической когерентной томографии (ОКТ, OCT).
Некоторое время эффективность интравитреального введения Авастина ставилось под сомнение. Поскольку молекулярная масса препарата примерно в три раза больше, чем масса Макуджена и Луцентиса, считалось, что теоретически он не способен проходить сквозь сетчатку (в экспериментальных исследованиях на животных была показана непроницаемость внутренней пограничной мембраны сетчатки для веществ с молекулярной массой более 70 кД). Однако, недавно опубликованные результаты исследований убедительно свидетельствуют, что Авастин (бевацизумаб), введенный в полость стекловидного тела, способен проникать через все слои сетчатки.
При системном введении Авастина (внутривенно) теоретически существует риск побочных эффектов, описанных при применении этого препарата у онкологических больных: повышение артериального давления, носовые кровотечения, протеинурия (появление белка в моче) и риск тромбоэмболии. Инъекция Авастина в полость стекловидного тела (интравитреальный путь введения) практически сводит на нет риск развития системных побочных эффектов (доза 1,25 мг, которая в 400-500 раз меньше той, что используется для внутривенного введения), и в тоже позволяет обеспечить высокую концентрацию лекарственного средства в месте его приложения.
Авастин вводят в полость стекловидного тела в дозе 1,25 мг с интервалом в 3-4 недели. Обобщая результаты многочисленных исследований, можно сказать, что введение Авастина приводит к повышению остроты зрения у 30-43% пациентов, у 53-56% пациентов отмечается стабилизация остроты зрения. Анатомический эффект от введения Авастина заключается в уменьшении толщины сетчатки в макулярной области (оценивается по данным оптической когерентной томографии), а также стабилизации размеров субретинальной неоваскулярной мембраны и уменьшении экстравазации флюоресцеина по данным флюоресцентной ангиографии4. Выраженность эффекта первых инъекций обычно бывает максимальной. Как показывают наблюдения, степень выраженности ответа на терапию Авастином не зависит от того, проводилась ли ранее пациенту фотодинамическая терапия и/или инъекции Макуджена, или же заболевание было выявлено впервые. По данным некоторых авторов, повторное снижение остроты зрения и накопление жидкости в субретинальном пространстве после однократного введения Авастина наблюдается в 30% случаев в среднем через 78 дней, что ставит вопрос о своевременном выполнении следующей инъекции.
Самыми частыми побочными эффектами интравитреального введения Авастина является преходящая (транзиторная) инъекция сосудов конъюнктивы и локальное кровоизлияние в месте инъекции. В настоящее время не описано ни одного случая развития системных побочных эффектов при таком способе введения препарата.
В настоящее время в странах Европы и США в официальном перечне показаний к использованию Авастина офтальмологические заболевания отсутствуют (препарат применяется «off-label»). Тем не менее, Авастин становится наиболее часто используемым препаратом из группы ингибиторов VEGF. Определенное значение в этом имеет экономический фактор – низкая стоимость инъекции Авастина по сравнению с препаратами аналогичного механизма действия (Мacugen®, Lucentis®) и фотодинамической терапией.
За последние 1,5 года было опубликовано большое количество работ, отражающих результаты лечения препаратом Avastin (Авастин) пациентов с экссудативной формой ВМД. Отдаленные результаты применения Авастина у пациентов с ВМД пока отсутствуют. Столь высокий процент положительных результатов при интравитреальном введении препаратов – ингибиторов VEGF свидетельствует о появлении высокоэффективного метода лечения пациентов с экссудативной формой ВМД. Применение Авастина и других препаратов – ингибиторов эндотелиального сосудистого фактора роста становится методом выбора в лечении этой категории больных, достойной альтернативой дорогостоящей фотодинамической терапии.
Примечания
- Возрастная макулярная дегенерация: синонимы – возрастная дегенерация (дистрофия) сетчатки, сенильная макулярная дегенерация, макулярная дегенерация, связанная с возрастом, возрастная макулодистрофия, центральная хориоретинальная дистрофия (ЦХРД); англ. Age Related Macular Degeneration (AMD, ARMD).
- VEGF (Vascular Endothelial Growth Factor, по-английски в русской транскрипции читается «ви – и – джи – эф») – эндотелиальный сосудистый фактор роста. VEGF имеет структуру пептида (молекулы, представляющей из себя короткую цепь аминокислот) и служит ключевым фактором, способствующим росту сосудов (ангиогенезу). Активация этого фактора также приводит к увеличению проницаемости сосудистой стенки.
- Аптамер – искусственно синтезированные короткие цепи аминокислот (олигонуклеотиды), имеющие сложную трехмерную пространственную структуру. Аптамер способен связывать различные молекулы-мишени с высокой специфичностью, сравнимой с действием специфических антитела.
- Флюоресцентная ангиография сетчатки – метод исследования, заключающийся в получении серии фотографий глазного дна, отражающих процесс прохождения флюоресцеина (специфического красителя) по сосудам хориоидеи и сетчатки после его внутривенного введения. Под экстравазацией флюоресцеина (leakage, ликедж) в данном случае имеется выход красителя за пределы сосудистой стенки новообразованных сосудов, входящих в состав субретинальной неоваскулярной мембраны, что выражается в возникновении аномальной гиперфлюоресценции (один из ключевых ангиографических признаков, указывающих на наличие активной неоваскулярной мембраны).
Источник
 По данным эпидемиологических исследований, возрастная макулярная дегенерация (ВМД) занимает лидирующие позиции среди причин слепоты и снижения остроты зрения у пожилых людей. Эта патология оптического аппарата обусловлена наследственной предрасположенностью. Первично поражается пигментный эпителий и хориокапилляры центральной части сетчатки.
По данным эпидемиологических исследований, возрастная макулярная дегенерация (ВМД) занимает лидирующие позиции среди причин слепоты и снижения остроты зрения у пожилых людей. Эта патология оптического аппарата обусловлена наследственной предрасположенностью. Первично поражается пигментный эпителий и хориокапилляры центральной части сетчатки.
В большинстве случаев (более 90%) слепота наступает в результате экссудативной формы ВМД. Данная форма заболевания сопровождается аномально быстрым и обильным ростом измененных новообразованных сосудов, которые исходят из хориокапилляров сосудистой оболочки и прорастают под пигментный эпителий сетчатой оболочки или нейроэпителий через отверстия в мембране Бруха. Врачи и ученые называют данное состояние, как образование неоваскулярной субретинальной мембраны, расположенной под сетчаткой.
В связи с тем, что сосуды, которые образуют субретинальную неоваскулярную мембрану, имеют аномальную стенку с повышенной проницаемостью, через последнюю постепенно просачивается лимфа и плазма. В результате в субретинальной области накапливаются холестериновые и другие липидные компоненты. Нередко непрочная стенка новообразованных сосудов разрывается, что приводит к развитию гематомы и кровоизлияния, которые могут занимать обширную площадь.
Все перечисленные процессы вызывают снижение доставки питательных веществ к сетчатой оболочке, что стимулирует развитие фиброза. По мере прогрессирования экссудативной возрастной макулярной дегенерации образуется субретинальный рубец, над которым сетчатка подвергается необратимым изменениям. В исходе патологического процесса сетчатая оболочка теряет свою функциональность.
Центральная хориоретинальная дистрофия (ЦХРД) практически никогда не сопровождается полной потерей зрения. На фоне заболевания центральное зрение пациента постепенно снижается, а затем полностью утрачивается. В этой части появляется так называемая абсолютная скотома (темное пятно). При этом периферическое зрение сохраняется, так как в патологический процесс вовлекаются только центральные элементы сетчатой оболочки (желтое пятно). В исходе ЦХРД зрение сохраняется только за счет боковых полей и не превышает 0,1.
Скорость снижения зрения при возрастной макулодистрофии зависит от индивидуальных особенностей. Однако при формировании субретинальной неоваскулярной мембраны именно время начинает играть очень важную роль. Так, при раннем распознавании заболевания и начале эффективной терапии, существует вероятность сохранения зрения посредством длительной ремиссии или даже обратного развития патологических изменений.
Среди эффективных методов терапии экссудативной формы ВМД можно выделить:
- стандартную лазерную коагуляцию новообразованных сосудов;
- фотодинамическую терапию;
- транспупиллярную (сквозь зрачок) термотерапию;
- хирургическое удаление субретинальной неоваскулярной мембраны.
В течение последних двух лет разработаны новейшие методики лечения возрастной макулодистрофии. Ученые синтезировали, а клиницисты стали применять препараты, которые подавляют продукцию эндотелиального сосудистого фактора роста (VEGF), то есть, по сути, являются антиангиогенами. Несмотря на то, что точной причины формирования субретинальной неоваскулярной мембраны при ВМД не установлено, большинство ученых полагает, что ведущую роль в ее образовании принадлежит VEGF. Именно поэтому применение ингибиторов VEGF является очень перспективным методом предотвращения формирования новообразованных сосудов.
Авастин является препаратом, который блокирует действие всех изоформ VEGF. Это лекарственное средство на протяжении десяти лет с успехом применяется в онкологической практике в процессе комплексного лечения рака толстой и прямой кишки.
В офтальмологии использовать Авастин стали с 2005 года, когда американские ученые Rosenfeld и Puliafito провели исследование, которое показало эффективность этого антиангиогенного препарата у пациентов с экссудативной возрастной макулодистрофией. Были отобраны больные с прогрессирующим снижением остроты зрения, несмотря на лечение Макудженом и проведение ФДТ. Было установлено, что после введения Авастина в дозе 5 мг/кг 2-3 раза с промежутком 2 недели, отмечается убедительное повышение остроты зрения и снижение толщины центральной области сетчатой оболочки, измеренной при помощи оптической когерентной томографии.
Несмотря на полученные данные, довольно длительное время большинство врачей сомневалось в эффективности Авастина при интравитреальном введении. В связи с тем, что молекулярная масса этого препарата в три раза превышает массу Луцентиса и Макуджена, предполагалось, что он не сможет проникнуть сквозь барьер сетчатки. Теория эта подтверждена экспериментальными данными о непроницаемости мембраны сетчатой оболочки для препаратов с молекулярной массой выше 70 кД. Вместе с тем, не так давно опубликованы данные исследования, в котором показана проникновение Авастина, введенного интравитреально, сквозь все слои сетчатой оболочки.
При системном введении препарата не исключено развитие неблагоприятных эффектов, которые наблюдались при использовании препарата у онкологических больных. Среди них выделяют:
- артериальную гипертензию;
- кровотечения из носа;
- появление белка в моче в связи с повышенной проницаемостью сосудов почек;
- тромбоэмболические осложнения.
При введении Авастина в стекловидное тело риск развития системных осложнений практически отсутствует, так как применяемая доза составляет 1,25 мг, что почти в 500 раз меньше, чем при внутривенном введении. Однако в области применения препарата достигается оптимальная концентрация действующего вещества.
Вводят Авастин интравитреально один раз в 3-4 недели в дозировке равной 1,25 мг. Если проанализировать данные исследований, то можно утверждать, что применение Авастина в такой дозе и при таком способе введения сопровождается улучшением зрения у 30-43% больных. У 53-56% пациентов с ВМД отмечается стабилизация остроты зрения. Эффективность Авастина обусловлена уменьшением толщины сетчатой оболочки в центральной ее части (макулярной области), которую оценивают при проведении оптической когерентной томографии. Кроме того, происходит стабилизация размеров субретинальной неоваскулярной мембраны и проницаемость сосудов для флюоресцеина, которую определяют при флюоресцентной ангиографии. После начала введения препарата обычно удается достичь максимального эффекта.
Согласно данным проведенных исследований, эффективность лечения с применением Авастина не зависит от ранее проведенных терапевтических методов (фотодинамическая терапия, введение Макуджена). В ряде научных работ установлено, что повторное снижение остроты зрения отмечается в 30% случаев через 78 дней после интравитреального введения Авастина. Поэтому встает вопрос о своевременности повторной инъекции Авастина.
Чаще всего после введения Авастина в стекловидное тело отмечались следующие неблагоприятные последствия:
- преходящая временная инъекция сосудов;
- местное кровоизлияние в области инъекции.
Системных осложнений при таком способе применение Авастина не наблюдалось.
Видео интравитреального введения Авастина
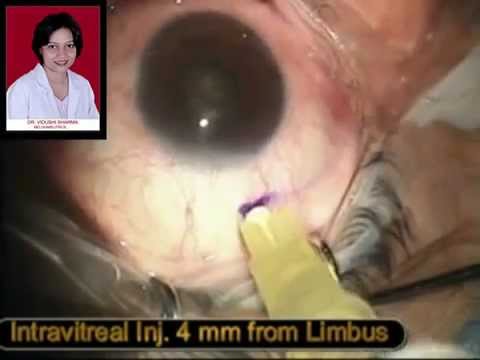
Сейчас в Европе и США в официальной аннотации к препарату Авастин нет показаний для применения в офтальмологической практике, так как не все испытания еще закончены. Однако Авастин все чаще используется в качестве ингибитора VEGF по сравнению с аналогами. Довольно большое значение при этом имеет и экономическая выгода, так как Авастин заметно дешевле, чем другие препараты, обладающие таким же эффектом (Луцентис, Макуген), или ФДТ.
В течение последних полутора лет получено и опубликовано большое количество результатов, свидетельствующих об эффективности интравитреального введения Авастина при лечении пациентов с возрастной макулярной дистрофией (экссудативная форма). Однако отдаленные результаты терапии в настоящее время отсутствуют.
Несмотря на это, применение ингибиторов VEGF при лечении ВМД в последнее время становится методом выбора, который является достойной альтернативой дорогостоящему методу фотодинамической терапии.

В Московской Глазной Клинике можно пройти полное диагностическое обследование на самой современной аппаратуре и с применением новейших методов диагностики заболеваний глаз. В клинике проводится лечение всех форм макулодистрофии. Нашими специалистами разработаны и применяются эффективные схемы лечения ВМД. Стоимость различных диагностических процедур, а так же лечения ВМД можно посмотреть здесь.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Источник