Дифференциальная диагностика дакриоцистита и конъюнктивита
| Признак | Бактериальный конъюнктивит | Аденовирусный конъюнктивит | Герпесвирусный конъюнктивит | Хламидийный конъюнктивит | Грибковый конъюнктивит | Аллергический конъюнктивит |
Возбудитель | Наиболее распространенные: Staphylococcus, Streptococcus, Haemophilius influenzae, Pseudomonas, Neisseria gonorrhoeae | Аденовирусы 3, 4, 5, 6, 7а, 10, 11 | ВПГ (вирус простого герпеса) | Chlamydia trahomatis | Различные виды грибков (актиномицеты, плесневые, дрожжеподобные, диморфные грибы) | Лекарства, продукты питания, цветочная пыльца, травы, шерсть животных, корм для рыбок, бытовая пыль, бытовая химия, сигаретный дым, выхлопные газы |
Общее состояние | Норма | Возможно сочетание с ОРВИ | Возможно сочетание с ОРВИ | Норма | Норма | Проявления системной аллергии, дерматиты |
Сезонность | Не характерна | Спорадические случаи / эпидемические вспышки | Не характерна | Не характерна | Не характерна | Характерна (в зависимости от аллергена) |
Течение | Острое/хроническое | Острое | Острое, может иметь рецидивирующий характер | Возможна острая форма, но более распространена хроническая | Хроническая | Лекарственный к. — острый, подострый, хронический. Поллинозный к.- острый (5,2% случаев), чаще хронический. Крупнопаппилярный к. -хронический. |
| Вовлечение парного глаза | Чаще бинокулярно | Обычно бинокулярно | Монокулярно | Чаще монокулярно | Моно- или бинокулярно | Бинокулярно |
| Основные жалобы | Раздражение, жжение, слипание век | Зуд, жжение, боль | Резь, жжение, боль | Чувство инородного тела, зуд, выраженная гиперемия конъюнктивы | Отек и покраснение конъюнктивы | Зуд, отек и покраснение конъюнктивы |
| Характер отделяемого | Гнойное / слизисто — гнойное отделяемое | Слизистое/водянистое отделяемое | Отделяемого нет | Слизисто- гнойное отделяемое, возможно без отделяемого | Слизисто — гнойное / гнойное отделяемое | Слизистое «тягучее» отделяемое |
Клинические признаки | Гиперемия, отек конъюнктивы, слизисто-гнойное отделяемое, часто явления блефарита | Фолликулярная форма: мелкие и средние фолликулы на тарзальной конъюнктиве нижнего века. Геморрагическая форма: образование множественных геморрагий небольшого размера на тарзальной и бульбарной конъюнктиве | Герпетические везикулы, могут быть на коже век и крыльях носа | Характерный диагностический признак: крупные фолликулы, расположенные рядами на конъюнктиве нижнего века и в переходной складке. При остром течении сторонний птоз, выраженный зуд и гиперемия конъюнктивы | Особенности клинических проявлений определяются видом грибка: 1) Актиномикоз — проявляется катаральным/гнойным конъюнктивитом. 2) Бластомикоз — характерно образование сероватых/желтоватых легкоснимающихся пленок. 3) Кандидамикоз – протекает с образованием узелковых инфильтратов. 4) Аспергиллез — гиперемия конъюнктивы сочетается с поражением роговицы | Лекарственный к. –часто развитие в течение 6 ч. после приема препарата. Появление быстро нарастающего отека, зуда, жжения. Фолликулы. Поллинозный к. — Хемоз, мелкие фолликулы на слизистой Крупнопаппилярный к. — гипертрофия сосочков |
Источник
Рубрика МКБ-10: P39.1
МКБ-10 / P00-P96 КЛАСС XVI Отдельные состояния, возникающие в перинатальном периоде / P35-P39 Инфекционные болезни, специфичные для перинатального периода / P39 Другие инфекционные болезни, специфичные для перинатального периода
Определение и общие сведения[править]
Конъюнктивит новорожденных
Синонимы: неонатальный конъюнктивит, офтальмия новорожденных, бленнорея новорожденных, ophthalmia neonatorum
Конъюнктивит новорожденных — воспалительное заболевание конъюнктивы, возникающее в первый месяц жизни ребенка. Характеризуется гиперемией или отеком слизистой оболочки глаза и век, отделяемым с конъюнктивы, образованием на ней фолликулов или сосочков, отеком век; иногда сопровождается поражением роговицы с нарушением зрения.
Классификация
По этиологии различают бактериальные конъюнктивиты, вирусные и аллергические; по течению — острые, подострые и хронические.
Этиология и патогенез[править]
Клинические проявления[править]
Неонатальный конъюнктивит, вызванный хламидиями
Проявляется чаще (70%) на одном глазу на 5-14-й день после рождения в форме острого папиллярного или подострого инфильтративного конъюнктивита.
Клинические симптомы варьируют от легкой гиперемии конъюнктивы и слезотечения до резко выраженного отека век с обильным жидким гнойным отделяемым, иногда с бурым оттенком (примесь крови), гиперплазией сосочков, образованием пленок, которые легко снимаются. Через месяц после заражения наблюдается гипертрофия фолликулов, расположенных рядами на нижней переходной складке.
Другие бактериальные конъюнктивиты
Как правило, манифестируют позже, чем гонококковые и хламидийные. Заболевание возникает чаще в виде вспышек в роддомах, детских садах, начинается остро, передается контактным путем, длится 7-10 дней. Сначала поражается один глаз, а через несколько дней — второй. Характерны гиперемия конъюнктивы, переходной складки, слизистое или слизисто-гнойное отделяемое, склеивающее веки и засыхающее в виде корочек на ресницах. При стафилококковом конъюнктивите (возбудители St. aureus, St. epidermidis и др.) часты поражения кожи лба, слизистой оболочки носа, отиты, синуситы.
Конъюнктивит и дакриоцистит у новорожденного: Диагностика[править]
Для диагностики этиологии конъюнктивита и рационального выбора терапии выполняют следующие исследования:
• бактериоскопию мазков с конъюнктивы с окрашиванием по Граму (выявление внутриклеточных грамотрицательных диплококков подтверждает диагноз гонококкового конъюнктивита, грамположительных кокков — стафилококковой или пневмококковой инфекции, ланцетовидных диплококков — пневмококковой инфекции) или по Романовскому-Гимзе (для выявления цитоплазматических включений хламидий — так называемых телец Провачека-Гальберштедтера);
• бактериологическое исследование — посев отделяемого из глаз на питательные среды, определение патогенности и чувствительности к антибиотикам; посев на культуру клеток Мак-Коу (при хламидийном конъюнктивите);
• цитологическое исследование соскоба с конъюнктивы (для бактериальных конъюнктивитов характерно обнаружение большого количества нейтрофилов, отсутствие изменений эпителиальных клеток);
• иммунологическое и серологическое исследования для выявления АТ к бактериальным и вирусным аллергенам, в том числе метод определения флюоресцирующих АТ (МФА) в соскобах конъюнктивы, ПЦР, экспресс-диагностика на аденодетекторе, метод выделения вируса для аденовирусных, герпес-вирусных и хламидийной инфекций и др.
Дифференциальный диагноз[править]
Конъюнктивит и дакриоцистит у новорожденного: Лечение[править]
При конъюнктивите не следует накладывать повязку на глаз ребенка — под повязкой ускоряется размножение бактерий. При острых конъюнктивитах, предположительно вызванных опасными возбудителями (гонококк, синегнойная палочка или хламидии), лечение начинают немедленно, не ожидая лабораторного подтверждения диагноза, так как задержка на 1-2 дня может привести к развитию язвы роговицы.
Большинство офтальмологических средств в России не имеет разрешительных документов на использование в детском возрасте. Немногие препараты разрешены у новорожденных для местного применения в виде глазных капель и мазей: пиклоксидин, сульфацетамид, фузидовая кислота, 1% тетрациклиновая и эритромициновая мази — с рождения; 0,25% хлорамфеникол — детям старше 1 мес.
Ципрофлоксацины разрешено применять у детей после 1 года, олопатадин, задитен — с 3 лет, диклофенак — с 6 лет, окомистин — с 18 лет.
Однако в тяжелых случаях, при отсутствии альтернативы, оправдано применение у детей раннего возраста специфических офтальмологических препаратов, разрешенных более старшим детям. Назначать такие средства следует строго по показаниям, предупредив родителей о возможности побочных реакций. Основными противопоказаниями к применению препаратов служат индивидуальная непереносимость, аллергические реакции. Антибиотики желательно назначать с учетом результатов чувствительности к ним выявленной микрофлоры.
Хламидийный конъюнктивит
• Промывание глаз раствором фурацилина (1:5000).
• глазные инстилляции сульфацетамид и закладывание глазной мази (тетрациклиновая 1% или эритромициновая 1%) 4 раза в день в течение 2-3 нед.
• Лечение хламидийной урогенитальной инфекции матери и ребенка.
Другие бактериальные конъюнктивиты
• Инстилляции 3-4 раза в день глазных капель пиклоксидин или 20% сульфацетамид и глазные мази (тетрациклиновая 1% или эритромициновая 1%) 2-3 раза в день.
• С учетом результатов бактериологических исследований на чувствительность к антибиотикам: фузидовая кислота, тобрамицин 0,3%, 0,25% хлорамфеникол 3-4 раза в день.
• При неэффективности — левофлоксацин 0,5%, офлоксацин 3-4 раза в день.
• При конъюнктивите, вызванном синегнойной палочкой, эффективно сочетание антибиотиков: тобрамицин 0,3% и левофлоксацин 0,5% или гентамицин 0,3% и офлоксацин 0,3%, капли или мазь в первые 2 дня по 6-8 раз в сутки, затем до 3-4 раз в сутки. При распространении инфекции на роговицу — тобрамицин, гентамицин парабульбарно.
• При отеке и выраженном раздражении конъюнктивы добавляют инстилляции антиаллергических глазных капель олопатадин или задитен, противовоспалительных — диклофенак, индометацин 2 раза в день.
• При поражении роговицы — кератотрофические средства.
Профилактика[править]
Профилактика инфекционного конъюнктивита при рождении ребенка:
• однократная инстилляция в оба глаза 1% раствора нитрата серебра;
• или закладывание 1% тетрациклиновой либо 1% эритромициновой глазной мази.
Прочее[править]
Дакриоцистит новорожденных
Определение и общие сведения
Дакриоцистит новорожденных — воспаление слезного мешка, обусловленное врожденным сужением или непроходимостью слезоотводящих путей.
Нередко дакриоцистит новорожденного в течение нескольких месяцев считают гнойным конъюнктивитом, что приводит к хронизации и рецидивам воспаления, инкурабельной несостоятельности слезных путей. Недопустимо длительное местное применение антибиотиков, особенно высокотоксичных, ведущих к временному улучшению, но не устраняющих причину заболевания.
Этиология и патогенез
Основная причина дакриоцистита новорожденных — непроходимость слезно-носового протока из-за зародышевой желатинообразной пробки или эмбриональной рудиментарной мембраны, закрывающей выход из слезно-носового протока в полость носа (в норме рассасывается к 8 мес внутриутробного развития), реже — врожденные дивертикулы и складки слезного мешка, агенезия слезного канала, аномально узкий, извитый выход слезноносового протока в полость носа.
Анатомические особенности строения полости носа у новорожденных, риниты могут быть основной причиной инкурабельной эпифоры (слезотечения) или сопутствующим фактором, ухудшающим прогноз лечения.
К рождению ребенка из-за недоразвития слезной железы слеза почти не выделяется. Нормальное слезоотделение у 90% детей формируется к 2-3 мес жизни.
Основными клиническими признаками дакриоцистита новорожденного считают слизистое, слизисто-гнойное или гнойное отделяемое из одного, а чаще обоих глаз в первые дни или недели жизни. Различают слизистый, слизисто-гнойный и гнойный дакриоцистит новорожденных.
Клинические проявления
Кардинальный признак заболевания — выделение слизи или гноя из слезных точек, чаще нижних, при надавливании на область слезного мешка (компрессионная проба). При выраженном врожденном или поствоспалительном стенозе либо заращении слезных канальцев этот симптом может отсутствовать. Слезотечение, слезостояние обнаруживают позднее — по мере возрастного увеличения продукции слезы. При тщательном уходе, профилактической обработке глаз ребенка дезинфицирующими растворами, особенно у недоношенных детей, выделения из глаз и слезотечение могут появиться гораздо позже — на 2-3-м месяце жизни.
Нередко в первые дни жизни диагностируют врожденный порок развития слезного мешка — дакриоцистоцеле (водянка слезного мешка). Выпячивающееся образование в области слезного мешка не пульсирует, кожа над ним синевато-багрового оттенка и растянута, при инфицировании в полости слезного мешка через кожу просвечивает желтое содержимое.
Диагностика
Для диагностики проходимости слезоотводящих путей используют цветные пробы. После закапывания 3% колларгола в конъюнктивальную полость окрашивание конца ватной турунды, введенной в нижний носовой ход ребенка, через 10 мин и позднее или отсутствие окрашивания свидетельствуют о полном нарушении активной проходимости всей слезоотводящей системы (в норме — до 5 мин). При замедленном (5-10 мин) окрашивании повторяют пробу после адренализации слизистой оболочки нижнего носового хода (вводят тампон с 0,1% раствором адреналина в нижний носовой ход) — при появлении краски в носу не позднее 5 мин после закапывания колларгола диагностируется наличие риногенной причины слезотечения, требующей лечения оториноларингологом.
Лечение
Лечение дакриоцистита обычно амбулаторное, только при неэффективности повторных зондирований и промываний слезных путей показано стационарное лечение — курс лечебных бужирований с промыванием слезоотводящих путей, индивидуальный подбор лекарств по результатам чувствительности выявленной микрофлоры к антибиотикам.
Терапию дакриоцистита новорожденного следует начинать с массажа слезного мешка, технике которого надо обучить родителей ребенка путем демонстрации. Правильно проводимый массаж слезного мешка ведет к полному выздоровлению ребенка без хирургических манипуляций у 1/3 детей в возрасте до 2 мес, у 1/5 детей в возрасте 2-4 мес и только у 1/10 детей в возрасте старше 4 мес.
Источники (ссылки)[править]
Неонатология. Национальное руководство. Краткое издание [Электронный ресурс] / Под ред. Н.Н. Володина — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970424438.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
 Дакриоцистит
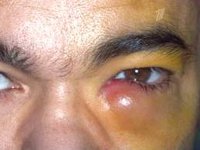
ДакриоциститДакриоцистит – воспалительный процесс в слезном мешке, развивающийся на фоне облитерации или стеноза носослезного канала. Дакриоцистит проявляется постоянным слезотечением, слизисто-гнойным отделяемым из глаз, гиперемией и отеком слезного мясца, конъюнктивы и полулунной складки, припухлостью слезного мешка, локальной болезненностью, сужением глазной щели. Диагностика дакриоцистита включает консультацию офтальмолога с осмотром и пальпацией области слезного мешка, проведение слезно-носовой пробы Веста, рентгенографии слезоотводящих путей, инстилляционной флюоресцеиновой пробы. Лечение дакриоцистита может заключаться в зондировании и промывании слезно-носового канала антисептическими растворами, применении антибактериальных капель и мазей, физиопроцедур; при неэффективности показано проведение дакриоцистопластики или дакриоцисториностомии.
Дакриоцистит
 Дакриоцистит
Дакриоцистит
Дакриоцистит составляет 5-7% от всей патологии слезных органов, диагностируемой в офтальмологии. У женщин слезный мешок воспаляется в 6-8 раз чаще, чем у мужчин, что связано с более узким анатомическим строением каналов. Дакриоциститом преимущественно заболевают лица в возрасте 30-60 лет; в отдельную клиническую форму выделяется дакриоцистит новорожденных. Опасность дакриоцистита, особенно у детей, состоит в высокой вероятности развития гнойно-септических осложнений со стороны подкожной клетчатки век, щек, носа, мягких тканей глазницы, головного мозга (гнойного энцефалита, менингита, абсцесса мозга).
В норме продуцируемый слезными железами секрет (слезная жидкость) омывает глазное яблоко и оттекает к внутреннему углу глаза, где имеются, так называемые, слезные точки, ведущие в слезные канальцы. Через них слеза поступает сначала в слезный мешок, а затем через носослезный канал оттекает в полость носа. При дакриоцистите ввиду непроходимости носослезного канала нарушается процесс слезоотведения, что приводит к скоплению слезы в слезном мешке – цилиндрической полости, расположенной в верхней части носослезного канала. Застой слезы и инфицирование слезного мешка приводит к развитию в нем воспаления – дакриоцистита.
По клиническим формам различают хронический, острый дакриоцистит (абсцесс или флегмону слезного мешка) и дакриоцистит новорожденных. В зависимости от этиологии дакриоцистит может быть вирусным, бактериальным, хламидийным, паразитарным, посттравматическим.
Причины дакриоцистита
В основе патогенеза дакриоцистита любой формы лежит непроходимость носослезного канала. В случае дакриоцистита новорожденных это может быть связано с врожденной аномалией слезоотводящих путей (истинной атрезией носослезного канала), нерассосавшейся на момент рождения желатинозной пробкой или наличием плотной эпителиальной мембраны в дистальном отделе носослезного канала.
У взрослых приводящий к дакриоциститу стеноз или облитерация носослезного канала может возникать в результате отека окружающих тканей при ОРВИ, хроническом рините, синусите, полипах полости носа, аденоидах, переломах костей носа и орбиты, повреждениях слезных точек и канальцев в результате ранения век и др. причин.
Застой слезной жидкости приводит к потере ее антибактериальной активности, что сопровождается размножением в слезном мешке патогенных микроорганизмов (чаще стафилококков, пневмококков, стрептококков, вирусов, реже – туберкулезной палочки, хламидий и другой специфической флоры). Стенки слезного мешка постепенно растягиваются, в них развивается острый или вялотекущий воспалительный процесс — дакриоцистит. Секрет слезного мешка теряет свою абактериальность и прозрачность и превращается в слизисто-гнойный.
Предрасполагающими факторами к развитию дакриоцистита служат сахарный диабет, снижение иммунитета, профессиональные вредности, резкие перепады температур.
Симптомы дакриоцистита
Клинические проявления дакриоцистита довольно специфичны. При хронической форме дакриоцистита наблюдается упорное слезотечение и припухлость в проекции слезного мешка. Надавливание на область припухлости приводит к выделению из слезных точек слизисто-гнойного или гнойного секрета. Отмечается гиперемия слезного мясца, конъюнктивы век и полулунной складки. Длительное течение хронического дакриоцистита приводит к эктазии (растяжению) слезного мешка – в этом случае кожа над эктазированной полостью мешка истончается и приобретает синеватый оттенок. При хроническом дакриоцистите высока вероятность инфицирования других оболочек глаза с развитием блефарита, конъюнктивита, кератита или гнойной язвы роговицы с последующим образованием бельма.
Острый дакриоцистит протекает с более яркой клинической симптоматикой: резким покраснением кожи и болезненной припухлостью в области воспаленного слезного мешка, отеком век, сужением или полным смыканием глазной щели. Гиперемия и отек могут распространяться на спинку носа, веки, щеку. По внешнему виду кожные изменения напоминают рожистое воспаление лица, однако при дакриоцистите отсутствует резкое отграничение очага воспаления. При остром дакриоцистите отмечаются дергающие боли в области орбиты, озноб, лихорадка, головная боль и другие признаки интоксикации.
Через несколько дней плотный инфильтрат над слезным мешком размягчается, появляется флюктуация, кожа над ним становится желтой, что свидетельствует о формировании абсцесса, который может самопроизвольно вскрыться. В дальнейшем на этом месте может образоваться наружная (в области кожи лица) или внутренняя (в полости носа) фистула, из которой периодически выделяется слеза или гной. При распространении гноя на окружающую клетчатку развивается флегмона глазницы. Острый дакриоцистит довольно часто принимает рецидивирующий характер течения.
У новорожденных дакриоцистит сопровождается припухлостью над слезным мешком; надавливание на эту область вызывает выделение слизи или гноя из слезных точек. Дакриоцистит новорожденных может осложняться развитием флегмоны.
Диагностика дакриоцистита
Распознавание дакриоцистита производится на основании типичной картины заболевания, характерных жалоб, данных наружного осмотра и пальпаторного обследования области слезного мешка. При осмотре пациента с дакриоциститом выявляется слезотечение и припухлость в области газа; при пальпации воспаленного участка определяется болезненность и выделение из слезных точек гнойного секрета.
Исследование проходимости слезных путей при дакриоцистите проводится с помощью цветовой пробы Веста (канальцевой). Для этого в соответствующий носовой ход вводится тампон, а в глаз закапывают раствора колларгола. При проходимых слезных путях в течение 2-х минут на тампоне должны появиться следы красящего вещества. В случае более длительного времени прокрашивания тампона (5-10 мин.) в проходимости слезных путей можно усомниться; если колларгол не выделился в течение 10 мин. проба Веста расценивается как отрицательная, что свидетельствует о непроходимости слезных путей.
Для уточнения уровня и протяженности поражения проводится диагностическое зондирование слезных каналов. Проведение пассивной слезно-носовой пробы при дакриоцистите подтверждает непроходимость слезных путей: в этом случае при попытке промывания слезно-носового канала жидкость в нос не проходит, а струей вытекает через слезные точки.
В комплексе офтальмологической диагностики дакриоцистита используют флюоресцеиновую инстилляционную пробу, биомикроскопию глаза. Контрастная рентгенография слезоотводящих путей (дакриоцистография) с р-ром йодолипола необходима для четкого представления об архитектонике слезоотводящих путей, локализации зоны стриктуры или облитерации. Для идентификации микробных возбудителей дакриоцистита исследуют отделяемое из слезных точек путем бактериологического посева.
С целью уточняющей диагностики пациент с дакриоциститом должен быть осмотрен отоларингологом с проведением риноскопии; по показаниям назначаются консультации стоматолога или челюстно-лицевого хирурга, травматолога, невролога, нейрохирурга. Дифференциальная диагностика дакриоцистита проводится с каналикулитом, конъюнктивитом, рожей.
Лечение дакриоцистита
Острый дакриоцистит лечится стационарно. До размягчения инфильтрата проводят системную витаминотерапию, назначают УВЧ-терапию и сухое тепло на область слезного мешка. При появлении флюктуации абсцесс вскрывают. В дальнейшем проводят дренирование и промывание раны антисептиками (р-ром фурацилина, диоксидина, перекиси водорода). В конъюнктивальный мешок закапывают антибактериальные капли (левомицетин, гентамицин, сульфацетамид, мирамистин и др.), закладывают противомикробные мази (эритромициновую, тетрациклиновую, офлоксацин и т. д.). Одновременно при дакриоцистите проводится системная антибактериальная терапия препаратами широкого спектра действия (цефалоспоринами, аминогликозидами, пенициллинами). После купирования острого процесса в «холодном» периоде выполняется дакриоцисториностомия.
Лечение дакриоцистита у новорожденных проводится поэтапно и включает выполнение нисходящего массажа слезного мешка (в течение 2-3 нед.), промывание слезно-носового канала (в течение 1-2 нед.), проведение ретроградного зондирования слезного канала (2-3 нед.), зондирование носослезных путей через слезные точки (2-3 нед.). При неэффективности проводимого лечения по достижении ребенком возраста 2-3 лет проводится эндоназальная дакриоцисториностомия.
Основным методом лечения хронического дакриоцистита служит операция – дакриоцисториностомия, предполагающая формирование анастомоза между полостью носа и слезным мешком для эффективного дренажа слезной жидкости. В хирургической офтальмологии получили широкое распространение малоинвазивные методы лечения дакриоцистита — эндоскопическая и лазерная дакриоцисториностомия. В некоторых случаях проходимость носослезного канала при дакриоцистите можно попытаться восстановить с помощью бужирования или баллонной дакриоцистопластики – введения в полость протока зонда с баллоном, при раздувании которого внутренний просвет канала расширяется.
Во избежание образования гнойной язвы роговицы, пациентам с дакриоциститом запрещается использовать контактные линзы, накладывать повязки на глаза, проводить любые офтальмологические манипуляции, связанные с прикосновением к роговице (тонометрию, УЗИ глаза, гониоскопию и др.).
Прогноз и профилактика дакриоцистита
Обычно прогноз при неосложненном дакриоцистите благоприятный. Исходом язвы роговицы может являться бельмо, которое приводит не только к косметическому дефекту, но и стойкому снижению зрения; при перфорации язвы происходит развитие эндофтальмита и субатрофии глаза.
Течение дакриоцистита может осложниться флегмоной орбиты, тромбофлебитом орбитальных вен, тромбозом кавернозного синуса, воспалением мозговых оболочек и ткани мозга, сепсисом. В этом случае высока вероятность инвалидизации и гибели пациента.
Профилактика дакриоцистита требует адекватного и своевременного лечения заболеваний ЛОР-органов, избегания травм глаз и лицевого скелета.
Вконтакте
Google+
LiveJournal
Одноклассники
Мой мир
Источник


