Диагностика и лечение проникающих ранении глаза
Диагностика проникающих ранений глазного яблока. РекомендацииХарактер травматической болезни глаза резко изменился в последние годы в связи с криминализацией общества, появлением различных видов воздействия на глаз при травме (удар крупными предметами, жестокие избиения и т. д.), а также учащением катастроф и военных конфликтов. Травма глаза, как видно из материала предшествующей главы, стала более тяжелой, а повреждения глаза носят сочетанный характер и характеризуются полиморфизмом. Это обусловливает сложность лечения травм глаза и их последствий в современных условиях. Полноценное лечение может обеспечить оптимальную реабилитацию травмированного органа только в том случае, если оно базируется на адекватной диагностике, обеспечивающей своевременное выявление всех полученных повреждений [Гундорова Р. А. и др., Даниличев В. Ф., Степанов А. В., Зеленцов С. Н.]. Учитывая возросший удельный вес комбинированных повреждений, необходимо своевременное определение всех повреждений, вызываемых контузией, ожогом и проникающим ранением глаза. В литературе, несмотря на большое число работ по использованию различных методов диагностики повреждений органа зрения, нет работ по комплексной диагностике травм глаза. Диагностика должна основываться на комплексном анализе субъективных ощущений пациента, проверке остроты зрения, данных осмотра (включая биомикроскопию, офтальмоскопию и т. п.), результатах объективных исследований с использованием различных приборов (рентгеновские методы, ультразвуковые, электрофизиологические и др.), результатах лабораторных исследований (биохимические, иммунологические, гистологические и др.). Прежде всего необходимо определить тяжесть повреждения глаза. Решение этой задачи включает следующий алгоритм действий: — определение наличия внутриглазного инородного тела, его размеров, локализации и природы; Определение остроты зрения является первейшей задачей, определяющей часто тяжесть травмы и необходимость проведения полного алгоритма исследований. Исходя из объективной оценки тяжести повреждения, составляется прогноз результата лечения травмированного глаза, зависящий также от оснащенности конкретного офтальмологического учреждения необходимыми средствами (аппаратура, инструментарий, медикаменты).
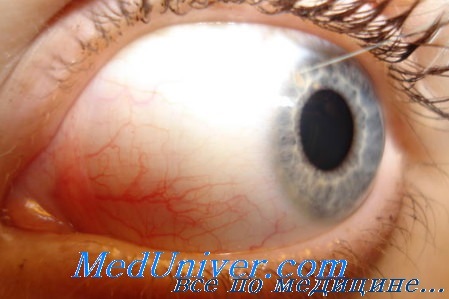
Диагностика проникающей раны оболочек глазного яблокаНаличие проникающей раны определяет факт данного вида повреждения глаза. Рану роговицы и роговично-склеральную рану выявляют при визуальном осмотре и биомикроскопии. При определении раны склеры используют те же приемы, однако при локализации раны за пределами доступной осмотру части склеры необходимо использовать вспомогательные методы. Снижение зрительных функций, гипотония глазного яблока позволяют заподозрить наличие склерального ранения. Определяемое рентгенологически внутриглазное инородное тело свидетельствует об осколочном склеральном ранении. Использование офтальмоскопии в ряде случаев позволяет выявить раны заднего отрезка склеры. Однако диагностика проникающих ран заднего отрезка склеры, особенно сквозных ранений глазного яблока, довольно затруднительна. В этих случаях используют приемы интраоперационной диагностики со вскрытием конъюнктивы и тщательным осмотром склеры при максимальных отведениях глазного яблока с помощью тракций за глазные мышцы. Для исключения разрывов заднего полюса глаза при нарушении прозрачности оптических сред (гифема, гемофтальм, повреждения хрусталика) в 17 случаях мы использовали метод КТ-диагностики. Выявлено, что в большинстве случаев (12 глаз из 17) в заднем полюсе выявляется утолщение оболочек глаза, а в 6 случаях выход вещества, вводимого в полость глаза, в ретробульбарное пространство. КТ-диагностика обнаружила в 14 случаях деформацию контура глазного яблока в заднем отрезке, в 2 случаях — видимый на снимках разрыв заднего полюса глаза, в 3 случаях — пузырьки воздуха в полости стекловидного тела при качественной обработке ран роговицы и переднего отдела склеры. Больной Н. Диагноз: правый глаз — проникающее обработанное ранение конъюнктивы и склеры, гифема, гемофтальм, афакия, перелом костей орбиты. КТ: костно-травматических изменений стенок орбиты не определяется. Правый глаз уменьшен в размерах. ПЗО правого глаза 21,4 мм, контур заднего полюса и внутренние половины деформированы, толщина оболочек неоднородная, что свидетельствует об их повреждении (вероятнее всего, повреждение оболочек нижневнутреннего квадранта заднего полюса глаза). Плотность стекловидного тела правого глаза неравномерно повышена до +75 ед. — гемофтальм. Орбитальная клетчатка нормальной плотности. В левой верхнечелюстной пазухе содержимое неоднородной плотности +15 ед. Другие околоносоные пазухи удовлетворительно пневматизированы. Больной С. Диагноз: левый глаз — обработанное проникающее ранение роговицы, субтотальная гифема. КТ в области заднего полюса наружной половины левого глаза (кнаружи от зрительного нерва) определяется локальное утолщение оболочек до 4 мм с «выбуханием» наружного контура, с нечеткими очертаниями Значительно повышена плотность стекловидного тела, на этом уровне до 50 ед. — гемофтальм. ПЗО левого глаза 23,9 мм, правого глаза — 24,9 мм Хрусталик левого глаза визуализируется фрагментарно, маленькие пузырьки воздуха в передней и задней камерах. Теней инородных тел в левом глазу не определяется. Костно-травматических изменений стенок орбиты также не определяется. Орбитальная клетчатка нормальной плотности. Околоносовые пазухи удовлетворительно пневматизированы. Нами предложено использовать с диагностической целью способ, основанный на введении вископротектора в полость стекловидного тела. При выраженной гипотонии глазного яблока и неэффективности консервативного лечения в течение 7—10 дней, отсутствии цилиохориоидальной отслойки при ультразвуковом исследовании, а также отсутствии возможности КТ-диагностики данный способ предложен нами для лечения. Суть метода заключается в выполнении парацентеза, промывании передней камеры с последующим введением в переднюю камеру и стекловидное тело гиалона в количестве от 1 до 4 мл до достижения легкой гипертензии на операционном столе. Подобная хирургическая методика была предложена нами для профилактики прогрессирования субатрофии глазного яблока. Анализ дальнейшего наблюдения этих больных показал, что, несмотря на введение гиалона до высокого ВГД, через 1—2 дня ВГД начинает падать, иногда до гипотонии, которая наблюдалась до операции. Это заставило нас предположить, что, несмотря на обработку раны в переднем отрезке глаза, имеется разрыв склеры в заднем полюсе глаза. Выполненная позднее КТ-диагностика подтвердила подобное предположение. Это свидетельствует о возможности применения хирургического метода вископротекторной диагностики склеральной раны заднего полюса глаза. Для осмотра труднодоступных участков заднего полюса склеры и проведения там хирургической обработки нами создан офтальмологический шпатель с зеркалом на поверхности пластины, отводящей ткани, со стороны изгиба стержня. Он облегчает проведение ревизии заднего полюса глаза и ушивание обнаруженных разрывов склеры. Учебное видео биомикроскопии глаза щелевой лампой
— Также рекомендуем «Диагностика травм внутренних оболочек и сред глаза. Рекомендации» Оглавление темы «Травмы глаза»:
|
Источник
Проникающее ранение глаза — любое механическое повреждение, которое приводит к нарушению целости глазного яблока и его оболочек. Чем это чревато и как лечить?
Все ранения можно объединить в 2 большие группы: проникающие и непроникающие. В первом случае процесс сопровождается прободением всех оболочек глаза, появлением инородного тела, даже если часть содержимого глазного яблока оказалась незадетой.
Повреждающие факторы бывают механическими тупыми (удары кулаком, палкой), острыми (стекла очков, колюще-режущие предметы, такие как проволочные концы, ножницы, осколок металла, нож), химическими, термическими, лучевыми, комбинированными.
По статистике, наиболее часто возникают непроникающие ранения, когда нет сквозного прохода в отделы глаза. Также раны бывают проникающими, когда целостность глазной капсулы нарушается в разной степени (роговица, склера).
Проникающее ранение считается более опасным и тяжелым по прогнозам. Локализация рассечения капсулы делит эти ранения на склеральные, роговичные, лимбальные (лимбальные кольца — темный ободок вокруг радужки).
Кроме того, проникающая травма глаза делится на сквозную, когда имеются 2 отверстия; проникающую, когда имеется однократное прободение стенки; разрушающую глаз (содержимое глаза теряется, он спадается наподобие пустого мешочка и меняет свою форму). Рассмотрим повреждения проникающего характера.

Разновидности травм глаза
Сущность проблемы
Любые травмы глаза всегда имеют абсолютные или достоверные симптомы и косвенные. Признаки проникающего ранения глаза, которые можно считать абсолютными:
- Сквозное повреждение роговицы или склеры.
- Выпадение в рану или ущемление между ее краями содержимого внутренних оболочек, стекловидного тела. Поэтому самим удалять никакие комочки нельзя, хотя их можно ошибочно принять за инородное тело, иначе это приведет к гибели всего глаза. Стекловидное тело выглядит как прозрачная капсула. Если ранение большое, стекловидное тело полностью потеряно, орган теряет свою форму и западает.
- Наличие инородного тела в глазу — это определяется уже на рентгене. Среди дополнительных признаков можно отметить истечение водянистой влаги из поврежденного глаза, гипотонию глаза, когда снижается ВГД, внутриглазные кровоизлияния, помутнение и сдвиг хрусталика в сторону, углубление или отсутствие передней камеры глаза в зависимости расположения травмы.
Косвенные признаки не являются основой для постановки диагноза, т.к. они бывают и при контузиях глаз. Поэтому больного должен осмотреть офтальмолог, к которому пострадавший и направляется с пометкой о подозрении на глазную травму.

Причины возникновения травм глаза
Симптоматические проявления
Из общих жалоб можно отметить боль в глазу, ухудшение зрения бывает не всегда. Кроме того, присутствует роговичный синдром в виде слезотечения, светобоязни, отечности конъюнктивы и ее гиперемии.
Сосуды инъецированы, имеются кровоизлияния под конъюнктивой, могут быть ее разрывы, иногда удается увидеть и само инородное тело. Видны раны различной формы, величины и локализации. Среди симптомов имеют место вышеуказанные или дополнительные признаки.

Классификация повреждений
Возможные осложнения
Проникающие ранения глаза почти всегда имеют осложнения за счет развития в ране инфекции. Она обнаруживается чаще всего через 2-3 суток после травмирования. Влага, находящаяся в передней камере, мутнеет, там может определяться гной (гипопион), раневые края отекают, раздражение нарастает. В области зрачка появляется фибринозный экссудат. Все это сопровождается нарастанием боли в глазу, отеком век и слизистой.
Подобное травмирование может вызывать и другие осложнения:
- гнойный иридоциклит, его вялотекущую фибринозно-пластическую форму, эндофтальмит, панофтальмит (воспаление всех отделов глаза);
- ранение одного глаза может спровоцировать аналогичное поражение и второго, здорового.
Такие поражения называются симпатической офтальмией. Если речь идет о металлических осколках, то происходит их постепенное окисление, окислы проникают в ткани глаза и приводят к развитию металлоза:
- При попадании осколков железа развивается сидероз, речь идет о водорастворимых соединениях железа. Самый ранний его признак — оранжевый оттенок радужки. В такие моменты поражается и сетчатка, зрительный нерв, может воспалиться сосудистая оболочка (увеит), произойти отслойка сетчатки. В итоге сидероз ведет к появлению вторичной глаукомы, катаракте и даже полной слепоте.
- При медных осколках развивается халькоз. Это осложнение считается более тяжелым, т.к. кроме дистрофических изменений развиваются воспаления различных отделов глаза. Наиболее заметные и характерные изменения проявляются в хрусталике и в других тканях глаза: появляются желто-зеленые помутнения в виде цветущего подсолнуха — «медная катаракта». Особенно часто окрашивается стекловидное тело. Коварство халькоза проявляется и в том, что его признаки могут появиться через месяцы и годы после травм глаза, потому что само зрение сначала не страдает.
- Иридоциклит — воспалительный процесс в переднем участке сосудистой оболочки глаза. На задней поверхности роговицы появляются клеточные отложения, отечность, накапливается экссудат. Зрачок сужается, теряет свою округлую форму. Жалобы бывают на боль в глазу, цефалгию и повышение температуры. Здоровый глаз тоже может поражаться, но воспаление здесь негнойное — оно будет серозное, пластическое (фиброзное) или смешанное. При понижении ВГД возможность симпатического иридоциклита повышается, и наоборот. Фиброзный процесс в конечном счете приводит к атрофии органа и слепоте.
- Эндофтальмит — воспаление развивается в задней камере или стекловидном теле. Заметно падает зрение, прозрачные среды глаза, а именно хрусталик и стекловидное тело, мутнеют.
- Панофтальмит — воспалены конъюнктива и веки. У больных отмечается резкая боль, капсула глаза заполняется гноем, что усугубляет состояние больного. Впоследствии глаз сморщивается, рубцуется (фтизис). Исходом процесса становится слепота.

Отдаленные последствия травм газа
Диагностические мероприятия
Абсолютные признаки дают возможность сразу поставить диагноз. Если ранящий предмет был очень мелким, то края раны быстро склеиваются, передняя камера может полностью восстановиться, гипотония глаза исчезает. В таких случаях нужно обследовать его полностью. Инородные тела могут и не определяться визуально, для этого нередко требуется проведение рентгена, УЗИ, МРТ и КТ.
Для постановки диагноза, кроме сбора сведений о травме, необходим визуальный осмотр, проведение микроскопии, определение ВГД. Инородные тела бывают металлические и неметаллические. Первые, в свою очередь, можно разделить на магнитные и немагнитные. При наличии металлических осколков проводят рентген по методу Комберга-Балтина. Он заключается в том, что производят 2 снимка — боковой и прямой, которые перпендикулярны друг к другу.
На лимб после неоднократного обезболивания накладывают особый протез, имеющий свинцовые метки, затем по снимкам проводят расчеты по схемам-шаблонам. Для выявления магнитных свойств осколка проводят магнитную пробу Гейликмана: при помещении головы больного в кольцо внутриполюсного электромагнита магнитное инородное тело начинает вибрировать. При неметаллическом инородном теле проводят особым способом бесскелетную рентгенографию по Фогту.
Кроме того, для диагностики проводят определение уровня зрения, биомикроскопию, осмотр офтальмоскопом.
Скорая и неотложная помощь
- обязательными являются введение ПСС по Безредке;
- столбнячного анатоксина;
- антибиотика внутримышечно и перорально.
Вокруг раны удаляют поверхностно расположенные частицы грязи:
- если нет зияющих ран, закапывают Альбуцид, Левомицетин, Ципрофарм, Вигамокс;
- при возможности промывают глаз Фурацилином или Риванолом;
- при сильных болях можно закапать Новокаин или Лидокаин, внутримышечно ввести Анальгин.
Затем накладывается асептическая повязка, и больного срочно отправляют в стационар. Пациент должен лежать на боку на стороне поврежденного глаза.

Что можно и нельзя делать при травмировании глаза
Принципы лечения
Лечение должно быть комплексным, т.е. включать в себя медикаментозное и хирургическое. Хирург должен провести правильное топографо-анатомическое сопоставление поврежденных тканей и быстрое извлечение инородных предметов. Медикаментозная терапия преследует такие цели:
- герметизация раны;
- регенерация поврежденных тканей;
- предотвращение попадания инфекций;
- стимуляция иммунитета и репаративных процессов;
- профилактика грубых рубцов.
В случае необходимости проводят пластику в отдаленном периоде. При любых ранениях лечение изначально проводится только в офтальмологическом стационаре. Здесь после получения рентгеновских снимков для исключения инородного тела в глазу проводят хирургическую обработку раны; выпавшие в рану оболочки щадяще иссекаются с помощью микрохирургической техники.
При наличии инородных тел их удаляют и проводят восстановление поврежденных тканей: иссечение грыжи стекловидного тела, хрусталика, наложение швов. При зашивании роговицы и склеры швы накладывают часто для герметизации раны. Сразу же начинают антибактериальную терапию (антибиотики широкого спектра):
- Гентамицин;
- Тобрамицин;
- Ампициллин;
- Цефотаксим;
- Цефтазидим;
- Ципрофлоксацин;
- Ванкомицин;
- Азитромицин;
- Линкомицин.

Как наложить повязку
Сульфаниламидные препараты внутрь: Сульфадиметоксин или Сульфален. Средства вводят парабульбарно, т.е. в кожу нижнего века. Перевязки проводят ежедневно, на оба глаза накладываются асептические повязки. Кроме того, лечение включает в себя применение обезболивающих, противовоспалительных (НПВП, глюкокортикоиды), кровоостанавливающих, регенераторных средств, дезинтоксикационную и десенсибилизирующую терапию.
На 3 день начинают применять рассасывающую терапию — Лидазу, Трипсин, Пирогенал, Коллагеназу, Фибринолизин, оксигенотерапию, ультразвук.
Магнитные осколки удаляют без труда действием электромагнита. Амагнитные тела удаляются сложнее. К амагнитным металлам относятся медь, алюминий, золото, свинец и серебро. При халькозе применяют электрофорез с унитиолом (антидот меди).
При невозможности вытащить инородное тело применяют рассасывающие препараты. Если воспалительные процессы стихли, инородное неметаллическое тело (стекло, пластик или камень) могут и оставить в глазу под динамическим наблюдением врача.
Нередко в качестве инородных тел бывает стекло. Оно обычно редко проникает в задний отдел глаза, скапливаясь в углу передней камеры или радужке. Для обнаружения стекла применяют гониоскоп (линзы с большим увеличением).

Определение тяжести травмы
Прогноз и профилактика
Прогноз полностью зависит от тяжести повреждения, его локализации. Большую роль играет раннее обращение за помощью, качество ее оказания. При тяжелых ранениях больной всегда должен находиться под наблюдением окулиста и избегать повышенных физических нагрузок.
Специальных методов профилактики не существует. На производстве и в быту нужно принимать меры безопасности, всегда использовать защитные очки и маски.

Травмы часто становятся причиной помутнения роговицы, поэтому нужно обязательно беречь глаза
Видео
Источник