Дегенерация макулы и заднего полюса глаза лечение
Согласно статистике, такое заболевание органов зрения, как дегенерация макулы и заднего полюса, является наиболее частой причиной существенного ухудшения зрения у пожилых людей. Эта патология также может вести к частичной утрате зрения, поэтому при её выявлении необходимо принять все возможные меры по замедлению дегенеративного процесса.
Описание и характеристика заболевания
Рассматриваемое заболевание представляет собой хронический процесс, который развивается у пациентов пожилого возраста.
Макула отвечает за нормальное центральное зрение. При её повреждении человек не может полноценно читать, смотреть телевизор, рассматривать лицо собеседника и выполнять другие виды деятельности.
Макула представляет собой небольшую часть глазной ткани, расположенную в центральной области сетчатки. В свою очередь, сетчатка представляет собой тонкую ткань, выстилающую заднюю часть глаза с его внутренней стороны. Нарушение функции макулы ведёт к блокированию изображений, поступающих через неё и хрусталик. При этом боковое зрение у таких больных сохраняется.
Формы возрастной дегенерации макулы
Существует несколько форм дегенерации макулы, которые могут развиваться вследствие травм, инфекционных процессов, наследственных факторов или естественного старения организма. Некоторые из них характерны для молодого возраста, а некоторые возникают только в результате старения, поэтому их называют возрастной дегенерацией макулы (ВДМ). К ним относится атрофическая и экссудативная формы:
- Сухая атрофическая — самая распространённая форма ВДМ. Встречается она примерно у 80% всех больных, имеющих дегенерацию макулы. Её развитие обусловлено особенным строением глаза. С возрастом может произойти отделение и разрушение тканей макулы, в результате чего они истончаются и уже не могут нормально выполнять свою функцию.
- Экссудативная дегенерация распространена не так сильно. По статистике, такая форма болезни диагностируется в 10% случаях. Характеризуется она повреждением целостности и развитием кровоточивости кровеносных сосудов, которые расположены между макулой и глазом. Кровоточивость приводит к образованию рубцов, в которых могут начать формироваться новые, патологические кровеносные сосуды. Они отличаются сильной хрупкостью, и при любом напряжении глаз могут также разорваться и начать кровоточить. Кровотечение, сопровождающееся рубцеванием, приводит к повреждению макулы, блокированию центрального зрения глаз, искажению и затуманиванию зрения.
Причины развития
Зачастую причиной формирования ВДМ становится наследственная предрасположенность.
По статистике такое заболевание чаще всего встречается у пациентов, родители которых также страдали ВДМ.
Поэтому тем, кто имеет старших родственников с такой болезнью, после 40 лет необходимо каждый год проходить плановые осмотры у офтальмолога.
Кроме того, болезнь может развиваться вследствие таких провоцирующих факторов:
- Курение — эта пагубная привычка наносит вред не только сердцу, сосудам, лёгким и т. д., но и зрительным органам. Табачные изделия содержат более 400 тысяч ядовитых соединений, которые нарушают функцию сосудистой системы глаз, вызывают катаракту и различные дегенеративные процессы.
- Несбалансированное питание — приводит к дефициту в организме важных для его нормального функционирования полезных веществ. В частности, к ухудшению зрения и формированию дегенеративных процессов в глазах может привести недостаток витаминов А, С, Е, В, лютеина, бета-каротина.
- Патологии кровеносной системы сетчатки — нарушение кровоснабжения в органах зрения и болезни сосудов глаз являются одной из главных причин ВГД. К прогрессированию данной патологии также могут вести болезни, вызывающие нарушение деятельности сосудов и сердца — диабет, гипертония, повышенный уровень холестерина.
- Воздействие УФ-лучей — глаза являются органами, наиболее чувствительными к негативному действию солнечных лучей. Особенно вредно длительное время находиться под лучами солнца с 10 до 15 часов дня. К повреждению сетчатки и макулы также ведёт отражение лучей солнца с больших поверхностей снега или воды. Негативное воздействие на глаза оказывает солнце в экваториальной зоне, а также длительное пребывание на большой высоте над уровнем моря.
- Малоподвижный образ жизни — является причиной нарушения кровообращения в организме и в органах зрения.
Симптомы нарушения
Поскольку заболевание сопровождается поражением центральной зоны сетчатки — макулы, ответственной за центральное зрение, первым симптомом болезни является ухудшение центрального зрения. Это проявляется проблемами при письме, чтении, просмотре телевизора, рассматривании лиц людей и т. д.
Кроме того, выявить заболевание можно по наличию следующих симптомов:
- Два глаза видят один и тот же предмет не одинакового размера.
- Прямые линии воспринимаются глазами в искажённом виде.
- Помутнение зрения в центральной части глаза.
- Искажённое восприятие цветов.
Нередко начальная стадия болезни не проявляется никакими симптомами и обнаруживается только при офтальмологическом осмотре. Иногда пациенты на протяжении некоторого времени после развития патологии не замечают снижения зрения в одном глазу и не придают значения незначительным изменениям, связанным с восприятием цветов и изображений.
Лечение
При появлении подозрительных симптомов необходимо показаться офтальмологу. В случае подтверждения диагноза дегенерация макулы доктор проведёт анализ степени поражения глаза и назначит соответствующую терапию. Однако нужно учитывать, что в настоящее время методов, позволяющих полностью избавиться от этого заболевания, не существует. Используемые в офтальмологической практике методики способствуют лишь замедлению дегенеративного процесса и предотвращению его прогрессирования.
Запущенная болезнь практически всегда становится причиной необратимой слепоты у лиц пожилого возраста.
В большинстве случаев ВДМ распространяется на оба глаза, но скорость распространения патологического процесса на каждом из органов зрения неодинакова.
Применяются такие методы терапии ВДМ:
- Уколы. Для лечения используются внутриглазные инъекции лекарственных растворов, которые способствуют замедлению развития патологического процесса.
- Лазер. На самых ранних стадиях возможно использование специального офтальмологического лазера, который прижигает кровоточащие мембраны и удаляет патологические сосуды.
- Витамины и питание. Полноценное питание и приём витаминных комплексов, предназначенных специально для здоровья глаз, позволяет приостановить течение болезни. Однако это возможно только на ранних стадиях. Людям, страдающим ВДМ, следует исключить из рациона продукты, в которых содержится много холестерина, и ввести больше еды, содержащей витамины, антиоксиданты и микроэлементы. К полезным для глаз продуктам относятся: морковь, черника, томат, грейпфрут, киви и др.
Эффективная профилактика
С целью профилактики ВДМ необходимо исключить факторы, которые могут спровоцировать развитие болезни. Людям, которые находятся в группе риска, необходимо сбалансировать свой рацион, отказаться от курения, всегда использовать солнцезащитные очки в солнечную погоду и стараться вести более активный образ жизни.
Такие меры не только существенно снижают риск развития патологии, но способствуют замедлению течения уже имеющегося заболевания.
Источник
Общие сведения
В структуре заболеваний глаз значительную роль играют дистрофические процессы, развивающиеся в сетчатке глаза. Понятие «дистрофия сетчатки глаза» является обобщающим и включает широкий спектр заболеваний различного генеза. В зависимости от зоны поражения сетчатки выделяют центральную, периферическую и генерализованную дистрофию. К наиболее часто встречаемым дистрофиям центральной зоны с изменениями в макулярной зоне относится: макулярная дистрофия и Болезнь Штаргардта (синоним «ювенильная макулярная дегенерация» или «жёлтопятнистая абиотрофия сетчатки»).
Некоторые виды дистрофий развиваются в результате генетических мутаций и относятся к наследственным заболеваниям — пигментная абиотрофия сетчатки (синоним «первичная пигментная дегенерация сетчатки» и «первичная тапеторетинальная дистрофия»), обусловленная врожденным дефектом генетического кода; болезнь Штаргардта, вызванная мутацией гена АВСR; наследственные формы дегенерации желтого пятна, белоточечная дистрофия сетчатки и другие. Другие виды дистрофий развиваются вследствие различных возрастных изменений сосудистой оболочки глаза (возрастная дегенерация макулы, синоним «дегенерация жёлтого пятна старческая»).
Ниже будет описана лишь одна из них — макулярная дистрофия (возрастная макулопатия, старческая дегенерация жёлтого пятна). Вначале рассмотрим вопрос дегенерация макулы и заднего полюса, что это? Это прогрессирующее заболевание, в основе которого поражение центральной фотоактивной зоны сетчатки глаза (макулярной области заднего полюса глазного яблока), вызывающее снижение центрального зрения. Как уже понятно из термина возрастная макулодистрофия сетчатки (ВМД) в основе патологического процесса лежат инволюционные изменения, обусловленные старением организма. Что такое макула?
Макула представляет собой небольшой участок в центре сетчатки диаметром от 0,2-0,4 мм на котором встречаются световые лучи, сфокусированные роговицей/хрусталиком глаза. Это наиболее тонкое место сетчатки, которое ответственно за центральное зрение (рис. ниже).
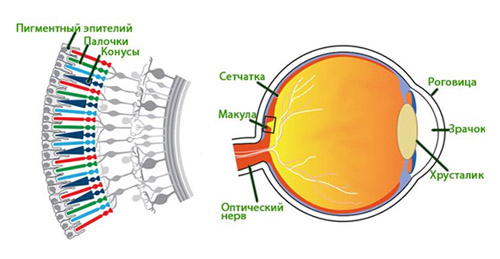
Соответственно, по мере старения при прогрессирующих дистрофических процессах (повреждениях) в области макулы центральная часть изображения на сетчатку не передается (блокируется) и в центре изображения определяется мутный участок. То есть, образы в центре поля зрения размыты, искажены или видно темное пятно. При этом, изображение вокруг этого участка в большинстве случаев остается четким и человек может нормально видеть предметы, которые расположенные сбоку, внизу и вверху, поскольку периферическое (боковое) зрение не нарушено (рис. ниже).

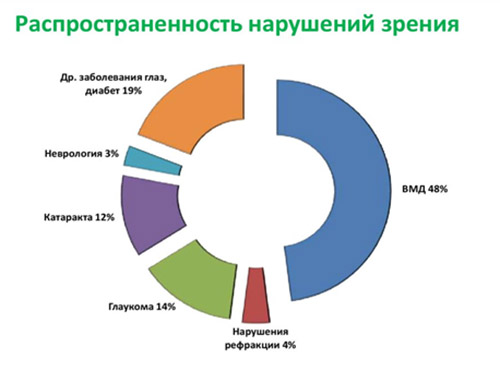
Встречаемость ВМД возрастает с увеличением возраста. У женщин заболевание встречается чаще, а в возрасте старше 75 лет эту патологию отмечают у женщин в 2 раза чаще. По данным ВОЗ у пациентов старшей возрастной группы ВДМ занимает одну из лидирующих позиций среди причин слабовидения (рис. ниже), а поскольку в экономически развитых странах доля населения старшей возрастной группы постоянно возрастает, то и значимость этой патологии является чрезвычайно актуальной. Заболеваемость ВМД в России варьирует в пределах 15-18 случаев/1000 населения.
 Постоянное прогрессирование снижения остроты зрения вдаль и потеря возможности читать, писать и видеть предметы вблизи существенно ухудшает качество жизни. Ситуация осложняется наметившейся тенденцией к «омоложению» заболевания, что обусловлено неблагоприятной экологией, стрессами и высокой нагрузкой на глаза в связи с общей компьютеризацией.
Постоянное прогрессирование снижения остроты зрения вдаль и потеря возможности читать, писать и видеть предметы вблизи существенно ухудшает качество жизни. Ситуация осложняется наметившейся тенденцией к «омоложению» заболевания, что обусловлено неблагоприятной экологией, стрессами и высокой нагрузкой на глаза в связи с общей компьютеризацией.
Патогенез
Единой теории патогенеза ВМД до настоящего времени нет. Рассматривается несколько механизмов патогенеза заболевания, которые дополняют друг друга — первичное старение мембраны Бруха и ретинального пигментного эпителия, обусловленное выработкой продуктов метаболизма, в частности, перекисного окисления липидов в ходе «окислительного стресса»; генетические дефекты; патологические нарушения гемодинамики глазного яблока, обусловленные нарушением кровообращения (при атеросклерозе).
Макулярная дегенерация, по мнению ученых напрямую связана с процессами старения организма — с аккумуляцией продуктов метаболизма в клетках пигментного слоя сетчатки и выраженным снижением его фагоцитарной активности, вызванной облитерацией капилляров сетчатки и нарушениями хориоретинального кровообращения, снижением скорости ретинального кровотока, утолщением и дегенерацией мембраны Бруха. Активация свободно радикальных процессов способствует развитию метаболического ацидоза. Постепенно накапливаясь в тканях, продукты метаболизма вызывают повреждение клеток хориоретинальных структур.
Одним из факторов в патогенезе дистрофических изменений сетчатки является атеросклероз, поскольку у большинства больных выявляются биохимические отклонения, характерные для атеросклероза: повышенный уровень холестерина и β-липопротеинов, измененный лецитин-холестериновый индекс, идентичность поражения мембраны Бруха и фиброзно-эластических тканей глаза при ВМД поражениям мышечно-эластических стенок артерий при атеросклерозе. На этом фоне отмечается инфильтрация стенок сосудов/мембраны Бруха липидами с дальнейшим образованием кальцинозом/друз, формированием атеросклеротической субретинальной бляшки.
Одной из теорий ВМД является генетическая детерминированность с аутосомно-доминантным типом наследования заболевания. Установлено, что вероятность развития ВМД возрастает при полиморфизме по генам CFH, ARMS2.
Значительную роль в патогенезе ВМД имеют местные/общие заболевания сосудов, ухудшающие трофические процессы в структурах глаза (гипертоническая/гипотоническая болезнь) и способствующие формированию дистрофических изменений в области макул, которые, провоцируя сосудистые стазы, нарушают гемодинамику микроциркуляторного русла сетчатки/хориоидеи. Усугубляют течение патологического процесса в заднем полюсе глазного яблока и изменения локального иммунитета.
Способствуют развитию патологических изменений в макуле и биологически активные вещества, которые ускоряют миграцию, адгезию и пролиферацию клеток, выработку других активаторов роста и неоваскулогенез (новообразование сосудов).
В основе образования субретинальных фиброзных мембран лежат общеизвестные репаративные процессы: клеточный митоз/хемотаксис, синтез экстрацеллюлярного матрикса, а также процессы ремоделирования в рубцовой новообразованной ткани.
Классификация
Выделяют две формы ВМД:
- Сухая форма — характеризуется изменениями в пигментном эпителии сетчатки (образованием и последующим скоплением между базальной мембраной ПЭС и внутренним слоем мембраны Бруха, внеклеточных отложений различного размера эозинофильного материала (желтого пигмента) — так называемых друз, что и приводит к нарушению питания сетчатки (рис. ниже).
- Влажная форма — характеризуется прорастанием новообразованных кровеносных сосудов через мембрану Бруха в пространство между сетчаткой и пигментным эпителием. Неоваскуляризация сопровождается отеком сетчатки, серозной отслойкой нейро/пигментного эпителия сетчатки и кровоизлияниями (рис. ниже).
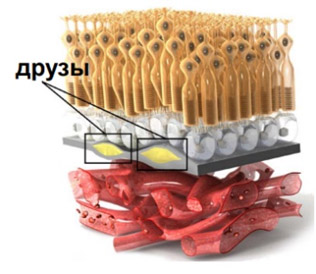
Друзы
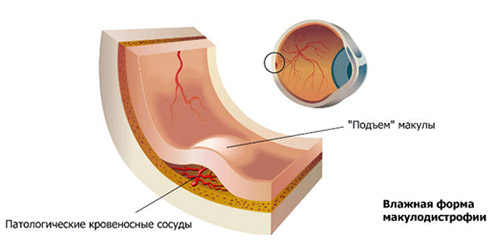
Причины
Этиология заболевания достоверно неизвестна, однако прослеживается тесная взаимосвязь ВМД с воздействием ряда факторов:
- Возраст (после 55 лет).
- Генетическая предрасположенность (неблагоприятный семейный анамнез).
- Сердечно-сосудистые заболевания (атеросклероз, гипертония, гипотония).
- Курение.
- Повышенная масса тела (ожирение).
- Воздействие солнечного света.
- Несбалансированный рацион питания с дефицитом omega-3 жирных кислот, витаминов и минералов.
Симптомы
Макулодистрофия при сухой форме в начальной стадии может протекать практически бессимптомно, не вызывая выраженных нарушений зрения. По мере накопления пигмента формируются друзы большего размера и их количество нарастает, что приводит к нарушению питания сетчатки и в этом периоде многие пациенты начинают замечать ухудшения остроты зрения, «затуманивание», нарушения сумеречного и цветового зрения. Сухая форма ВМД, как правило, развивается на одном глазу с частым вовлечением в патологический процесс второго глаза позже. Для этой формы заболевания характерен медленный прогресс.
Симптомы влажной формы ВМД развиваются обычно резко и быстро прогрессируют. Ее проявлениями являются: выраженное ухудшение зрения, различного рода визуальные искажения восприятие предметов (например, прямые линии кажутся прерывистыми, кривыми или волнистыми; объекты кажутся меньше/дальше расположенными, чем на самом деле), деформация букв, символов; плохое различение цветов, «размазанный» дефект в центральном поле зрения в виде полупрозрачного/черного (слепого) пятна (рис. ниже).

При этом в большинстве случаев зрение ухудшается на одном глазу, а на другом оно в течение нескольких лет может быть нормальным, однако позже, зрение нарушается в обоих глазах. Полная потеря зрения практически не встречается, однако пациенты теряют возможность читать и писать, плохо видят, что и является причиной инвалидизации.
Анализы и диагностика
Диагноз устанавливается на основании характерных жалоб пациента, данных исследования глазного дна, полей зрения, результатов флуоресцентной ангиографии сетчатки, теста с сеткой Амслера.
Лечение макулодистрофии сетчатки глаза
Лечение макулярной дистрофии cетчатки глаза включает консервативные и хирургические методы лечения. Однако, до настоящего времени какого-либо специфического лечения «сухих» форм ВМД не разработано.
Лечение сухой формы СМД
В терапии сухой формы используются соединения, которые защищают сетчатку от развития окислительного стресса (антиоксидантные средства) и особую роль в этом направлении отводят каротиноидам – лютеину и зеаксантину, препаратам содержащим микроэлементы/витамины и препаратам, улучшающим микроциркуляцию. С этой целю назначаются препараты, содержащие витамины С, Е, бета-каротин, флавоноиды, полифенолы и др.
В качестве такого витаминно-минерального комплекса назначаются препараты черники, в составе которых содержится высокая концентрация антоцианозидов и биофлавоноидов (Стрикс – сбалансированный комплекс экстракта черники и бета–каротина; Стрикс Форте — препарат, усиленный экстрактом лютеина, витаминами/минералами: витамин А, Е, селен, медь, цинк) по 1-2 таблетки ежедневно на протяжении 1-3 месяцев.
К лютеинсодержащим препаратам относятся: Фокус, Оптикс Форте, Лютеин Комплекс, Нутроф Тотал, Окувайт Лютеин, Оптик Гард, Супероптик, Черника с лютеином, Витус Здоровые глаза и др. Следует учитывать, что к лицам-курильщикам препараты Оптикс Форте и Витус Здоровые глаза противопоказаны из-за высокого риска развития рака легкого, из-за бета-каротина, входящего в состав этих препаратов.
В качестве ретинопротектора для уменьшения проницаемости стенки сосудов сетчатки и стабилизации мембран эндотелиоцитов назначается 5% Аскорбиновая кислота 2 мл в/м на протяжении 5 дней. Дополнительно можно проводить лечение макула дистрофии сетчатки глаза каплями (капли «Эмоксипин» — укрепляют сетчатку, улучшает ее кровоснабжение; капли Рибофлавин — улучшают питание сетчатки глаза; Куспавит и др.). Лечение каплями должно проводиться курсами или при начальной стадии ВМД применять такие препараты следует постоянно.
Лечение макулодистрофии в стадии влажной формы
Возрастная макулодистрофия при влажной форме требует тщательного выбора тактики лечения, которая определяется локализацией, размерами и видом неоваскуляризации. Прежде всего, витаминотерапия (Тиамин, Пиридоксин, Цианокобаламин в/мышечно) длительностью 4-6 месяцев и вышеперечисленные витаминно-минеральные комплексы, содержащие каротиноиды.
Антиоксидантная терапия с целью ингибирования окислительных (свободно-радикальных) процессов, нормализации микроциркуляции в заднем отделе глаза, минимизации повреждающего действия высокоинтенсивного света на сетчатку — Метилэтилпиридинола гидрохлорид (парабульбарные инъекции), Токоферол.
Дегидратационная терапия проводится с целью дегидратации и купирования отека макулярной зоны сетчатки (Дексаметазон, Ацетазоламид, Фуросемид). С целью уменьшения вязкости крови, резорбции экссудата и рассасывания геморрагий в макулярной зоне сетчатки назначаются антикоагулянты и дезагреганты (Гепарин, Эноксапарин и др.). Широко используются препараты-ингибиторы ангиогенеза, действие которых направлено на инактивацию и связывание эндотелиального биологически активного фактора роста «А» (VEGF), который индуцирует рост новообразованных сосудов (Афлиберцепт, Луцентис, Эйла).
Лечение макулодистрофия сетчатки глаза народными средствами
В интернете на ряде веб-ресурсов (форум о лечении заболеваний глаз) можно встретить сообщения о возможности лечения возрастной макулодистрофии различными народными средствами, типа «диагноз макулодистрофия глаза — вылечила, употребляя большое количество черники или вылечила дистрофию сетчатки глаз, перейдя на специальное диетическое питание и т. д.). К сожалению, эффективные народные средства для лечения ВМД отсутствуют.
Скорее лечение народными средствами следует рассматривать как вспомогательный метод терапии и ни в коем случае не заниматься самолечением. При появлении самых первых признаков на возрастную макулодистрофию необходимо срочно обратиться к специалистам. В качестве народных средств можно рекомендовать ввести в рацион питания пророщенные зерновые и бобовые культуры, отвар овса, чернику, зеленые овощи/фрукты, землянику, а также настой мумие.
Доктора
Лекарства
- Лютеинсодержащие препараты с витаминно-минеральным комплексом (Стрикс форте, Оптикс Форте, Фокус, Окувайт-Лютеин, Лютеин-Комплекс, Оптик Гард, Супероптик, Черника с лютеином, Витус Здоровые глаза).
- Антиоксиданты (Метилэтилпиридинола гидрохлорид, Токоферол).
- Препараты для дегидратационной терапии (Дексаметазон, Ацетазоламид, Фуросемид).
- Антикоагулянты и дезагреганты (Гепарин, Эноксапарин).
- Препараты-ингибиторы ангиогенеза (Афлиберцепт, Луцентис, Эйла).
Процедуры и операции
В терапии «влажной» формы ВМД используется метод лазерной стимуляции сетчатки малыми энергиями лазерного излучения (гелий-неоновый лазер), что не приводит в облучаемых тканях к видимым разрушениям, но позволяет добиться эффекта биостимуляции (усиления фагоцитарной активности пигментного эпителия, удаление продуктов распада нейрорецепторов, повышение антиоксидантной активности). Также широкое применение находит лазерная коагуляция сетчатки (криптоновый лазер). Зона коагуляции определяется в каждом конкретном случае.
К высокоэффективным методам деструкции (разрушения) новообразованных кровеносных сосудов относится ФДТ (фотодинамическая) терапия. В основе терапии — использование диодных лазеров и специальных вазосклекозирующих веществ (Вертепорфин, Фотодитазин) с целью проведения избирательной коагуляции сосудов неоваскулярных хориоидальных мембран.
Диета
Специальной диеты при ВМД не существует, однако с целью минимизации риска ее развития и перехода сухой формы во влажную рекомендуется откорректировать рацион питания в сторону увеличения содержания продуктов, богатых омега-3 (рыбий жир, морепродукты), витаминами и минералами — овощи зеленого цвета (зеленый перец, шпинат, сельдерей, капуста, петрушка, укроп, морковь, листья крапивы), фрукты и ягоды (черника, земляника, клубника, цитрусовые). Также необходимо ограничить употребление продуктов с высоким гликемическим индексом.
Профилактика
С целью профилактики развития ВМД рекомендуется:
- В возрасте после 65 лет регулярно проходить обследование у офтальмолога (раз в 1-2 года).
- Антиоксидантная витаминизированная диета.
- Отказ (ограничение) курения и минимизация стрессовых ситуаций.
- Предохранение глаза от прямых солнечных лучей.
Пациентам с ранней сухой формой ВМД целью профилактики развития влажной формы рекомендуется:
- устранение всех факторов риска (соблюдение диеты, отказ от курения, двигательная активность, ношение солнцезащитных очков);
- лечение сопутствующей общесоматической патологии (атеросклероза, гипертонической болезни, сахарного диабета и др.);
- приём поливитаминных комплексов и антиоксидантов.
Последствия и осложнения
Риск развития ВМД на втором глазу варьирует в пределах 5-15%.
Прогноз
При отсутствии своевременного и адекватного лечения в 60-65% случаев у пациентов снижается острота зрения в срок от 6 месяцев до 5 лет.
Список источников
- Астахов, Ю. С. Возрастная макулярная дегенерация. Клинические рекомендации. Офтальмология / Ю.С. Астахов, А.Б. Лисочкина, Ф.Е. Шадричев / под ред. Л. К. Мошетовой, А. П. Нестерова, Е. А. Егорова. – М.: Изд-во «ГЭОТАР-Медиа», 2006. – С. 164–188.
- Ермакова, Н.А. Основные этиологические факторы и патогенетические механизмы развития возрастной макулярной дегенерации / Н.А. Ермакова, О.Ц. Рабданова // Клиническая офтальмология. – 2007. – Т. 8. – № 3. – С. 125-128.
- Возрастная макулярная дегенерация. Приложение к журналу “Офтальмологические ведомости” Американская Академия Офтальмологии, Экспертный Совет по возрастной макулярной дегенерации, Межрегиональная Ассоциация врачей-офтальмологов. СПб., 2009.
- Бойко, Э.В. Молекулярно-генетические основы возрастной макулярной дегенерации/ Э. В. Бойко, С. В. Чурашов, Т.А. Камилова Т.А. // Вестник офтальмологии. – 2013. – N 2. – С. 86-90.
- Кански Д. Приобретенные заболевания макулярной области и связанные с ними состояния / Д. Кански // Клиническая офтальмология: систематизированный подход / под ред. В. П. Еричева (пер. с англ.). – Wroclaw: Изд-во «Elsevier Urban & Partner», 2009. C. 629.
Источник

