Цилиарное тело при глаукоме
Термином глаукома объединяют обширную группу офтальмологических заболеваний, для которых характерно повышение внутриглазного давления свыше индивидуально переносимого уровня. У людей с глаукомой поражается зрительный нерв и неуклонно сужаются поля зрения. Со временем у больных развивается так называемое «тоннельное зрение» или даже слепота. К сожалению, нарушение зрительных функций при глаукоме не поддается восстановлению.
Почему повышается внутриглазное давления (ВГД)
Передняя и задняя камеры глаза заполнены водянистой влагой, которая синтезируется цилиарным телом. Эта жидкость содержит глюкозу, аскорбиновую кислоту, витамины группы В, белки, различные минералы, гиалуроновую кислоту. Основная ее функция – обеспечение полезными веществами хрусталика и роговицы, которые лишены других источников питания (исключением являются поверхностные слои роговой оболочки, которые получают нужные метаболиты из слезной жидкости).
Водянистая влага образуется в задней камере, откуда сквозь зрачок передвигается в переднюю. Из глаза она оттекает через угол передней камеры, который расположен между корнем радужки и периферической частью роговицы. Вместе с внутриглазной жидкостью (ВГЖ) из камер глаза выводится молочная кислота, углекислый газ и другие продукты обмена.
В норме существует некое равновесие между образованием и оттоком водянистой влаги. Внутриглазное давление может повышаться либо из-за избыточной продукции, либо вследствие нарушения оттока жидкости, циркулирующей в камерах глаза. Первое происходит при гипертрофии цилиарного тела, развивающейся преимущественно у лиц с высокими степенями близорукости.
Нарушение оттока внутриглазной жидкости является следствием закрытия угла передней камеры или закупорки трабекул, через которые и происходит фильтрация влаги. Эти явления могут быть вызваны целым рядом провоцирующих факторов.
Виды глаукомы
В зависимости от возраста, в котором появились первые признаки заболевания, выделяют врожденную, инфантильную, ювенильную и взрослую глаукому. Болезнь может стремительно развиваться (нестабильная форма) или же иметь стабильное течение и не вызывать резкого ухудшения зрительных функций (стабильная форма).
Также глаукома может быть первичной и вторичной. В первом случае она является следствием нарушения циркуляции внутриглазной жидкости, во втором – развивается после хирургических вмешательств или перенесенных воспалительных заболеваний глаз. Также глаукома может сочетаться с другими дефектами глазного яблока или врожденными пороками развития.
По механизму нарушения оттока ВГД выделяют такие виды глаукомы:
- Открытоугольная. Встречается довольно часто и длительное время протекает бессимптомно. Причиной ее развития являются дистрофические изменения в углу передней камеры, приводящие к затруднению оттока внутриглазной жидкости.
- Закрытоугольная. Составляет около 20% всех первичных глауком. Обычно возникает спонтанно и имеет довольно агрессивное течение. Требует немедленного лечения. При отсутствии своевременной помощи нередко приводит к слепоте.
Считается, что наиболее характерным признаком глаукомы является повышение внутриглазного давления. Однако существует так называемая глаукома нормального давления, при которой цифры ВГД находятся в пределах нормы. Несмотря на это у человека выявляют типичные признаки болезни – экскавацию ДЗН и сужение полей зрения.
Дополнительно выделяют состояние, именуемое глазной гипертензией. Для него характерно повышение ВГД свыше общепризнанных норм. Однако при этом человек видит очень хорошо и у него отсутствуют каки-либо признаки поражения зрительного нерва.
Причины развития глаукомы
Глаукома относится к заболеваниям с генетической предрасположенностью. Это значит, что чаще всего она развивается у тех людей, чьи родители также страдали от данного недуга. Глаукома может быть профессиональной болезнью, развиваться вследствие возрастных изменений, травм или сопутствующих заболеваний.
К факторам риска относятся:
- возраст старше 50 лет;
- отягощенная наследственность (наличие глаукомы у близких родственников);
- ранения, контузии глаз в анамнезе;
- хронические офтальмологические заболевания (катаракта, близорукость высокой степени, иридоциклиты, хориоретиниты,);
- наличие гипертонической болезни, гипотонии, сахарного диабета, ожирения;
- склеротические изменения сосудов или отложение в них атеросклеротических бляшек;
- шейный остеохондроз, приводящий к нарушению иннервации глазных яблок.
Первичная открытоугольная глаукома обычно развивается вследствие прогрессирующего нарушения оттока ВГД. Как правило, причиной являются возрастные изменения в углу передней камеры глаза. Внутриглазное давление может подниматься и вследствие слишком активного синтеза водянистой влаги. Это явление наблюдается у людей с близорукостью. Как известно, их глаза имеют больший размер, причем цилиарное тело у них также увеличено.
Закрытоугольная глаукома возникает из-за резкого перекрытия угла передней камеры корнем радужки. Чаще всего это случается у людей с дальнозоркостью. У них глазное яблоко имеет небольшой размер, передняя камера мелкая, а хрусталик большой. Эти анатомические особенности и способствуют развитию болезни.
Спровоцировать приступ закрытоугольной глаукомы могут такие факторы:
- употребление большого количества жидкости за один раз;
- длительное пребывание в темной комнате;
- частая работа в наклоненной головой;
- закапывание в глаз мидриатиков – препаратов, расширяющих зрачок.
Следует отметить, что на приеме у офтальмолога человеку часто капают мидриатики (их применение помогает расширить зрачок и хорошо рассмотреть глазное дно). У людей с повышенным внутриглазным давлением эти препараты могут вызвать приступ закрытоугольной глаукомы. Именно поэтому перед применением мидриатиков необходимо измерять ВГД.
Симптомы глаукомы
Открытоугольная глаукома чаще всего протекает бессимптомно. Повышение ВГД выявляют случайно, во время профосмотра или посещения офтальмолога по какой-нибудь иной причине. Однако на наличие болезни могут указывать некоторые неспецифические симптомы.
Возможные признаки глаукомы:
- несильные боли, чувство тяжести в глазах;
- быстрая зрительная утомляемость;
- ухудшение зрения в сумерках;
- двоение в глазах;
- появление радужных кругов при взгляде на источники света;
- ощущение повышенной увлажненности глаз.
Со временем человек начинает хуже ориентироваться в пространстве из-за сужения полей зрения. На поздних стадиях болезни ему может казаться, что он смотрит на окружающий мир будто в подзорную трубу. Также сильно страдает сумеречное зрение. Больной практически теряет способность видеть что-либо в темноте.
Для острого приступа закрытоугольной глаукомы характерно очень бурное течение. У человека появляются сильные боли в глазу, которые вскоре распространяются на всю половину головы. У больного повышается температура тела, появляется озноб, тошнота и даже рвота. При ощупывании глаз оказывается очень твердым, напоминающим камень.
Методы диагностики глаукомы
Для выявления глаукомы используют целый ряд диагностических мероприятий. Для начала пациенту проверяют остроту и поля зрения, определяют рефракцию. После этого врач измеряет внутриглазное давление с помощью тонометров Маклакова или другими, более современными методами.
Выделяют такие степени повышения ВГД:
- Псевдонормальное – до 27 мм.рт.ст.;
- Умеренное – в пределах 28-32 мм.рт.ст.;
- Высокое – свыше 33 мм.рт.ст.
Оценить состояние угла передней камеры можно с помощью биомикроскопии и гониоскопии. Во время осмотра в щелевой лампе офтальмолог может оценить глубину передней камеры и, следовательно, предположить, насколько высока вероятность развития у человека глаукомы. Гониоскопия позволяет детально рассмотреть все структуры угла передней камеры. Исследование особенно информативно при остром приступе закрытоугольной глаукомы.
Большое значение в диагностике болезни играет тонография. Она позволяет оценить состояние продукции и оттока внутриглазной жидкости, что существенно помогает в выборе антиглаукоматозных препаратов. Также больному проводится офтальмоскопия – осмотр глазного дна прямым или непрямым методом. При необходимости назначаются другие необходимые методы исследования.
Диагностические критерии болезни:
- повышение ВГД выше среднестатистической нормы;
- выраженное в разной степени сужение полей зрения;
- поражение диска зрительного нерва (ДЗН) в виде экскавации.
У людей младше 35-40 лет глаукома встречается довольно редко – всего в 2-3% случаев. Как правило, болезнь развивается в старшем возрасте и длительное время протекает бессимптомно. С целью профилактики и своевременной диагностики глаукомы всем людям старше 40 лет необходимо не реже 1 раза в год являться на профилактические осмотры офтальмолога.
Консервативное лечение глаукомы
Наиболее важным шагом в лечении глаукомы является снижение ВГД до так называемого целевого уровня. С этой целью человеку назначаются антиглаукоматозные средства, которые снижают продукцию или ускоряют отток ВГЖ. Дополнительно могут использоваться препараты, нормализующие обмен веществ и улучшающие микроциркуляцию в тканях глазного яблока.
Подбор антиглаукоматозных средств – довольно сложная задача, которая подсильна только врачу-офтальмологу. При назначении того или иного препарата специалист учитывает множество факторов. Поэтому применять какие-либо капли от глаукомы можно только с разрешения лечащего врача. Крайне нежелательно самостоятельно прекращать использование препаратов или изменять кратность их применения. Самолечение может привести к тяжелым и непредсказуемым последствиям вплоть до слепоты.
Препараты, ускоряющие отток водянистой влаги:
- Пилокарпин;
- Глаукон;
- Эпифрин;
- Траватан;
- Латанопрост.
Средства, угнетающие синтез внутриглазной жидкости:
- Тимолол;
- Дорзоламид;
- Проксодолол;
- Бетаксолол.
Также существуют комбинированные препараты, в состав которых входит несколько компонентов с разнонаправленным действием. Это позволяет заменить несколько видов капель одним, что довольно удобно для человека. К таким средства относится Фотил, Азарга, Нормоглаукон, Проксофелин, Косопт.
Следует отметить, что для лечения открыто- и закрытоугольной глаукомы назначаются совершенно разные средства. Во время подбора антиглаукоматозных капель пациент должен регулярно посещать врача на протяжении 2-3 недель. После этого являться на осмотры следует не реже одного раза в 3 месяца.
При необходимости офтальмолог может добавить к лечению и другие препараты. С целью профилактики привыкания капли рекомендуется периодически менять.
В каких случаях необходима операция?
Хирургическое вмешательство показано при открытоугольной глаукоме, слабо реагирующей на применение антиглаукоматозных препаратов. При остром приступе закрытоугольной глаукомы операция необходима в том случае, если внутриглазное давление не удается нормализовать с помощью медикаментозного лечения.
Антиглаукоматозная операция нужна и при так называемой рефрактерной глаукоме, не поддающейся консервативному лечению. При болезненном течении абсолютной глаукомы больному может потребоваться хирургическое удаление глаза.
Методы оперативного лечения глаукомы
В большинстве случаев оперативное лечение направлено на нормализацию оттока внутриглазной жидкости, реже выполняется коагуляция цилиарного тела, вызывающая снижение продукции водянистой влаги. Операции могут проводиться с помощью лазера или посредством микрохирургического вмешательства.
Для улучшения оттока ВГД выполняются так называемые фистулизирующие операции, в ходе которых формируется новый путь оттока жидкости – из передней камеры под конъюнктиву. Они просты в выполнении и довольно эффективны. У людей с большим хрусталиком или наличием катаракты параллельно выполняется факоэмульсицикация. Комбинированное хирургическое вмешательство помогает улучшить отток ВГЖ и существенно повысить остроту зрения.
Наиболее современными и малотравматичными операциями считаются лазерные методы лечения глаукомы. Большой популярность пользуется непроникающая глубокая склерэктомия, вискоканалостомия, имплантация устройства EX-PRESS или клапана Ахмеда.
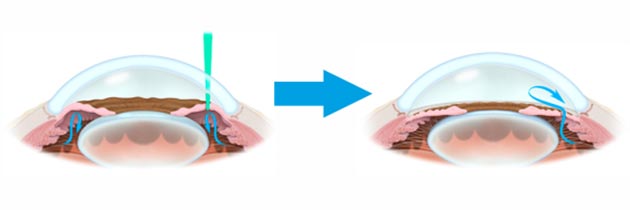
Лазерная иридэктомия
Широко применяется для лечения закрытоугольной глаукомы и профилактики ее повторных приступов. Суть операции заключается в создании дополнительного пути оттока внутриглазной жидкости из задней камеры в переднюю. С этой целью вблизи корня радужки делают небольшое отверстие. Процедура выполняется с помощью лазера, благодаря чему не требует длительной реабилитации.
Трабекулопластика
Эффективна в лечении открытоугольной глаукомы. В ходе операции с помощью лазера расширяются межтрабекулярные пространства, благодаря чему улучшается отток жидкости в Шлеммов канал. Процедура выполняется амбулаторно и характеризуется коротким восстановительным периодом.
Синусотрабекулотомия
Операция проводится как при открыто-, так и при закрытоугольной глаукоме. Ее суть заключается в создании так называемой фильтрационной подушечки под конъюнктивой, куда и поступает жидкость из передней камеры глаза.
Такое хирургическое вмешательство несложно в выполнении и довольно эффективно. Согласно статистическим данным, стойкая нормализация ВГД наблюдается у 80% больных, которым была выполнения синусотрабекулотомия. К сожалению, операция не позволяет точно дозировать гипотензивный эффект.
Операции с применением дренажей
При рефрактерной глаукоме фильтрующие операции нередко оказываются неэффективными. Причиной этого является рубцевание и облитерация (зарастание) сформированных фистул. Именно поэтому при резистентной глаукоме выполняется операция с имплантацией специального дренажа, через который и осуществляется отток ВГЖ.
Следует отметить, что к рефрактерным относятся врожденные и практически все виды вторичных глауком. О резистентности говорят и в том случае, когда ранее проведенное оперативное лечение не привело к стойкому снижению ВГД.
Циклокриокоагуляция
Операция выполняется при терминальной глаукоме, сопровождающейся выраженным болевым синдромом. Циклокриокоагуляция направлена на разрушение отростков цилиарного тела, которые отвечают за продукцию ВГЖ.
Также вмешательство может выполняться при далекозашедшей глаукоме в качестве дополнительного метода снижения ВГД. После циклокриокоагуляции угнетается синтез водянистой влаги, благодаря чему падает и внутриглазное давление. В последнее время все чаще выполняется транссклеральная диодлазерная циклокоагуляция. Эта операция менее травматична и более эффективна.
Источник
Вторичная глаукома объединяет группу болезней, которые развиваются в следствии патологий глаза. Состояние может быть результатом травмы, воспаления, приема лекарств, операции.

Причины вторичной глаукомы
В большинстве случаев причиной глаукомы является нарушение оттока водянистой влаги (внутриглазной жидкости). Деление на первичную и вторичную глаукому условно. Из всех офтальмологических заболеваний вторичная глаукома охватывает 0,8-22%. Количество случаев слепоты по причине развития вторичной глаукомы составляет 28%.
Симптомы вторичной глаукомы
Вторичная глаукома по стадиям и симптоматике аналогична первичной, но имеет свои особенности. В данном случае процесс односторонний, может иметь признаки как открытоугольной, так и закрытоугольной глаукомы. Тип повышения внутриглазного давления инвертированный, то есть нарастает к вечеру.
Болезнь вызывает боли в глазу, возможно появление радужных пятен в поле зрения. При вторичной глаукоме зрительная функция угнетается быстро, буквально за год пациент отмечает сильные ухудшения. Однако при своевременной диагностике и правильном лечении восстановить зрение представляется возможным.
Классификация
Конкретной и единой классификации вторичной глаукомы медицина не разработала. Наиболее полная и расширенная классификация была представлена в 1982 году:
- I или увеальная послевоспалительная;
- II или факогенная (факоморфическая, факометическая, факотопическая);
- III или сосудистая (посттромботическая);
- IV или травматическая (раневая или контузионная);
- V или дегенеративная (увеальная, как следствие болезни сетчатки, гипертензивная, гемолитическая).

Вторичная глаукома увеального послевоспалительного типа
Данное состояние встречается у 50% пациентов с вторичной глаукомой. Повышение внутриглазного давления происходит при воспалительном процессе в сосудистом тракте и роговице. Также глаукома развивается уже после воспаления (кератит, рецидивирующий эписклерит, увеит, склерит и прочее).
Увеальная поствоспалительная глаукома по симптомам похожа на хроническую открытоугольную глаукому в сочетании с поражением дренажной системы глаза. Также увеальная глаукома может протекать по типу закрытоугольного вида при образовании задней синехии, сращении и заращении зрачка, гониосинехии.
Кератоувеальная глаукома характеризует язву роговицы, кератит (вирусный или сифилитический) при вовлечении сосудистого тракта. После воспаления роговицы нередко развивается вторичная глаукома, образуются передние синехии.
При блокаде угла передней камеры, с поражением передней и задней камеры, внутриглазное давление повышается рефлекторно из-за травмы роговицы.
Отличия чисто увеальной вторичной глаукомы:
- при остром воспалении сосудистой оболочки (увеит) внутриглазное давление повышается при гиперсекреции;
- состояние развивается при нарушении сосудистой регуляции при воспалительном процессе в венах (усиливается проницаемость сосудов, повышается давление);
- глаукома развивается вследствие механической блокады передней камеры экссудатом, отечности трабекул.
Болезнь может стать следствием увеита (при образовании гониосинехий, которые провоцируют сращение и заращение зрачка, организуется экссудат на трабекулах, развивается неоваскуляция в углу камеры). Увеальная форма глаукомы отличается тем, что вызывает быстрое ухудшение зрительной функции.
Принципы лечения вторичной увеальной глаукомы:
- устранение основного заболевания (увеита);
- прием мидриатиков;
- парез цилиарного тела, когда разрыв синехий позволяет сократить количество вырабатываемой внутриглазной жидкости;
- хирургическое вмешательство (трепанация роговицы) при зрачковом блоке, осложненном бомбажем роговицы и передней камеры;
- хирургическое вмешательство при остром увеите в сочетании с сильной противовоспалительной терапией;
- гипотензивная терапия.

Факогенная вторичная глаукома
Факотическая или факоморфическая глаукома наблюдается при смещении или вывихе хрусталика в переднюю камеру и цилиарное тело. Чаще всего это происходит из-за травмы глаза.
Когда хрусталик вывихнут в цилиарное тело, его экватор создает дополнительное напряжение на роговицу, прижимая ее к углу передней камеры. Экватор хрусталика также давит на трабекулу передней камеры.
При вывихе хрусталика в цилиарное тело в зрачке развивается грыжа, которая ущемляется и провоцирует блокаду. В таком состоянии жидкое стекловидное тело переполняет трабекулярные щели.
Происходит также рефлекторное повышение внутриглазного давления, когда хрусталик раздражает роговицу и цилиарное тело. Факогенная глаукома протекает так же, как и закрытоугольная. При таком состоянии крайне рекомендуется удаление хрусталика.
Факогенная глаукома может развиться на фоне незрелой возрастной или травматической катаракты. Хрусталик увеличивается, набухают хрусталиковые волокна, происходит зрачковый блок.
Когда угол передней камеры узок, происходит острый или подострый приступ закрытоугольной формы. Удаление хрусталика при помощи экстракции позволяет избавить пациента от глаукомы.
Факотическая глаукома при старческой перезрелости катаракты диагностируют у пациентов старше 70 лет. В таком случае внутриглазное давление достигает 60-70 мм. рт. ст. Симптоматика схожа с острым приступом глаукомы: выраженный болевой синдром, гиперемия глаза, высокие показатели внутриглазного давления.
Массы хрусталика, преодолевая капсулу, накапливаются в трабекулярных щелях. Иногда происходит разрыв капсулы хрусталика, внутриглазная жидкость мутнеет, приобретает молочный оттенок. Разрыв происходит под передней или под задней капсулой, возникает иридоциклит.

Сосудистая глаукома
Посттромботическая вторичная глаукома развивается при тромбозе вен сетчатки. Изначально тромбоз провоцирует ишемию, вследствие этого возникают новые кровеносные сосуды в сетчатке и роговице, забивая угол передней камеры. Так повышается внутриглазное давление. Часто болезнь сопровождается кровоизлиянием в переднюю камеру глаза (гифема). Происходит резкое ухудшение зрительной функции, иногда наступает полная слепота.
Посттромботическая глаукома развивается вследствие стаза крови в передних артериях и вортикозных венах. Таким образом происходит повышение внутриглазного давления в эписклеральных венах, развивается сосудистая глаукома.
Данное состояние диагностируют при тромбозе вортикозных вен, когда происходит сдавливание верхней полой вены злокачественным экзофтальмом или опухолями орбиты.
Чтобы сохранить глаз, нередко требуется хирургическое вмешательство. При запущенной форме эффект от лечения малозначителен. На ранних стадиях тромбоза помогает тотальная лазерная коагуляция сетчатки.
Травматическая глаукома
Патология глаза является результатом травмы в 20% случаев. Чаще всего травматическую глаукому диагностируют у молодых пациентов.
По характеру повреждения отличают такие виды травматической глаукомы:
- Раневая. Развивается вследствие травматической катаракты, иридоциклита, врастания эпителия в канал зрительного нерва.
- Контузионная. Данное состояние характеризуется изменением положения хрусталика, вследствие чего возникает компрессия угла передней камеры. Патология развивается при гифеме и травматическом мидриазе. Данному виду глаукомы присущ нервно-сосудистый фактор, поэтому в первые несколько дней после контузии нельзя принимать мидриатики. Лечение патологии включает постельный режим, седативные, десенсибилизирующие и обезболивающие препараты. Смещенный хрусталик лучше удалить. Стойкий мидриаз требует накладывания кисета на роговицу.
- Ожоговая. После ожога внутриглазное давление повышается уже в первые часы из-за усиленной секреции внутриглазной жидкости. В полную силу ожоговая глаукома развивается через 1,5-3 месяца после травмы. Это обусловлено процессом рубцевания в углу глазной передней камеры. При острой форме ожоговой глаукомы требуется гипотензивное лечение, гимнастика, возможно лечение пиявками. В будущем рекомендована реконструктивная операция.
- Послеоперационная глаукома. Считается осложнением после хирургического вмешательства, поэтому иногда ее называют хирургической глаукомой. Состояние может быть постоянным и временным. Чаще всего возникает после оперативного лечения катаракты и отслойки сетчатки, а также после кератопластики. Хирургическая вторичная глаукома может иметь симптомы открытоугольной и закрытоугольной форм.
- Глаукома афактического глаза. Данный вид встречается у 25% пациентов. Причина состояния кроется в патологическом выпадении стекловидного тела. Блокада зрачка происходит вследствие ущемления грыжей стекловидного тела и мембраны. Острый приступ глаукомы требует неотложной помощи в первые 12 часов. Если давление не снижается, требуется эктомия.

Причины повышения давления будут разными при каждом виде травматической глаукомы. Чаще всего патология является результатом внутриглазной геморрагии (скопление крови), травматической рецессии угла передней камеры, блокады дренажной системы при смещении хрусталика или его производных.
При химической и радиационной травме поражаются эписклеральные и интрасклеральные сосуды. Первые симптомы глаукомы могут проявиться в разное время после нанесения травмы.
Дегенеративная глаукома
Дегенеративная увеальная глаукома развивается при иридоциклитах, увеопатии, синдроме Фукса и прочем. Болезни сетчатки нередко осложняются глаукомой.
Это происходит следствие
- дистрофии в углу передней камеры;
- рубцевания роговицы и угла камеры (гипертрофическая ретинопатия);
- отслойки сетчатки;
- пигментной дистрофии сетчатки;
- первичного амилоидоза;
- прогрессирующей миопатии.
При кровоизлияниях в глазу, когда продукты крови провоцируют дистрофию трабекул, развивается гемолитическая глаукома. При эндокринных болезнях, осложненных симпатической гипертензией, развивается дистрофия глаза.
Иридокорнеальный синдром – совокупность вторичных глауком закрытоугольного типа, которые сопровождаются симптомами блокады угла передней камеры. При дегенеративной глаукоме синдром проявляется неполноценностью эпителия роговицы, деформацией мембраны и поверхности радужки.
Мембраны глаза включают клетки заднего эпителия роговичной и десцеметоподобной оболочек. Рубцевание мембраны провоцирует ее сокращение и частичную облитерацию угла передней камеры. Также деформируется и смещается зрачок, растягивается радужка, в ней возникают щели. При этом нарушается отток жидкости, повышается давление. Чаще всего патология затрагивает только один глаз.

Неопластическая глаукома
Данный вид вторичной глаукомы является осложнением внутриглазного или орбитального образования. Состояния развивается на фоне роста внутриглазной опухоли:
- меланобластома роговицы;
- ретинобластома;
- опухоль сосудистой оболочки;
- меланобластома стекловидного тела.
Повышенное внутриглазное давление указывает на II-III стадию болезни. На этом этапе происходит блокада угла камеры, продукты распада опухоли забиваются в трабекулы, возникают гониосинехии.
Чаще всего глаукома сопровождает опухоль в углу передней камеры. При опухоли в заднем полюсе происходит смещение иридохрусталиковой диафрагмы вперед, развивается вторичная глаукома, похожая на острый приступ.
Если у пациента имеется опухоль орбиты, глаукома является результатом повышения давления во внутриглазных, орбитальных, эписклеральных венах. Также глаукома возможна при прямом воздействии давления орбиты на глазное яблоко.
Чтобы выявить опухоль в глазу, нужно провести эхографию, диафакоскопию, радионуклеидную диагностику. Если глаз слепнет, имеются подозрения на опухоль, стоит обсудить с врачом вопрос удаления глаза.
Контактные линзы каких брендов вам знакомы?
Источник