Что такое упк в глаукоме
 Глаукомой принято называть хроническое заболевание глаз, течение которого сопровождается триадой определенных признаков:
Глаукомой принято называть хроническое заболевание глаз, течение которого сопровождается триадой определенных признаков:
- Постоянное или периодическое повышение ВГД;
- Характерные изменениям поля зрения;
- Краевая экскавация зрительного нерва.
Самыми востребованными классификационными признаками данного заболевания считаются следующие.
По происхождению глаукомы: первичная и вторичная
Первичная глаукома характеризуется строго интраокулярной локализацией патологических процессов. Они возникают в углу передней камеры глаза (УПК), его дренажной системе либо в головке зрительного нерва. Патологические процессы предшествуют появлению клинических симптомов, представляя собой первый этап развития заболевания.
При вторичной глаукоме, ее причиной могут стать и интракапсулярные, и экстраокулярные нарушения. Это заболевание может являться побочным, необязательным следствием иных патологий.
По механизму повышения ВГД: открытоугольная и закрытоугольная
При открытоугольной глаукоме отмечается прогрессирование патологической триады с наличием открытого УПК.
Для закрытоугольной глаукомы характерен внутренний блок глазной дренажной системы, а именно перекрытие УПК корнем радужки, в качестве основного патогенетического звена.
По уровню ВГД: гипертензивная и нормотензивная
При гипертензивной, Рt умеренно повышено (26 — 32 ммрт.ст) либо высокое (начиная от 33 ммрт.ст.), а Р0 соответственно (22- 28 ммрт.ст.) и (начиная от 29 ммрт.ст).
При нормотензивной значения Pt достигают 25 мм рт.ст, а Р0 соответственно достигают 21 мм рт.ст.

По течению заболевания: стабилизированная и нестабилизированная
При стабилизированной глаукоме, в течение 6-ти месячного периода наблюдения за больными, ухудшения в состоянии поля зрения, а также диска зрительного нерва, не обнаруживаются.
Для нестабилизированной глаукомы характерно ухудшение в состоянии поля зрения, а также диска зрительного нерва, которые регистрируют при повторных обследованиях. Оценка динамики глаукоматозного процесса включает также уровень ВГД с соответствием его «целевому давлению» вообще.
По степени изменений в зрительном нерве: начальная, развитая, зашедшая далеко, терминальная
Подразделение глаукоматозного непрерывного процесса на четыре стадии, довольно условно. В диагнозе, обозначение стадий выполняют римскими цифрами (I-IV), где I — начальная стадия и IV — терминальная (с учетом состояния поля зрения, а также головки зрительного нерва).
На начальной I стадии — границы поля зрения в норме, но выявляются незначительные изменения (скотомы) парацентральных отделов поля зрения. Отмечается расширенная экскавация ДЗН, не доходящая до его края.
На развитой II стадии — поражения поля зрения парацентральных отделов выражены и сочетаются с его сужением больше чем на 10 градусов в верхненосовом и/или нижненосовом сегментах, расширенная экскавация ДЗН, в некоторых отделах доходит до его края (носит краевой характер).
На далеко зашедшей III стадии — границы поля зрения сужены концентрически и в одном сегменте и более, составляют менее 15 градусов от точки фиксации. Наблюдается краевая расширенная субтотальная экскавация ДЗН, доходящая до его края.
На терминальной IV стадии — полная потеря зрения или сохраненное светоощущение с неправильной проекцией. Изредка поле зрения сохраняется небольшим островком в височном секторе. Наблюдается тотальная экскавация ДЗН.
По возрасту больных: врожденная, инфантильная, ювенильная, глаукома взрослых
При врожденной глаукоме, дефекты обусловлены патологией развития УПК глаза или дренажной системы. Она проявляется в течение первых трех лет жизни ребенка, вследствие рецессивной наследственности (возможны спорадические случаи). Патогенез заболевания, обусловлен дисгенезом угла передней камеры и повышением ВГД. Среди клинических симптомов: светобоязнь, слезотечение, увеличение размеров глаза, блефароспазм, отек роговицы с увеличением ее размеров, экскавация и атрофия ДЗН.
Инфантильная глаукома развивается у детей 3-10 лет, обусловленная наследственностью и патогенезом идентичными простой врожденной глаукоме, отмечается повышенное внутриглазное давление, без изменений размеров роговицы и глаза, экскавация ДЗН по мере прогрессирования заболевания увеличивается.
Ювенильная глаукома может возникать в 11-35 лет, обусловленная наследственными нарушениями в 1 и TIGR хромосоме. Основная роль в патогенезе заболевания принадлежит трабекулопатии и гониодисгенезу. Отмечается повышение ВГД, изменения ДЗН и зрительных функций — по глаукомному типу.
Возникновение глаукомы взрослых приходится на возраст, старше 35 лет. Она является хроническим патологическим процессом, с вышеописанной патологической триадой, без иных глазных заболеваний и врожденных патологий.
В настоящее время особенно широко используют классификацию глаукомы, с учетом формы и стадии заболевания, состояния ВГД, а также динамики зрительных функций.
Для сокращения записей можно использовать в истории болезни буквенные и цифровые обозначения, не указывая, что глаукома первичная.
К примеру, полный диагноз заболевания: «Первичная закрытоугольная глаукома развитая нестабилизированная с умеренно повышенным ВГД», в сокращении будет выглядеть, как: «Закрытоугольная глаукома нестабилизированная IIВ». Или: «Закрытоугольная глаукома IIB», если данных о динамике зрительных функций мало.
Запись полного диагноза: «Первичная открытоугольная глаукома не стабилизированная далеко зашедшая с нормальным ВГД», в сокращенном варианте, выглядит, как: «Открытоугольная глаукома нестабилизированная IIIA».
В последние годы существующую классификацию расширили многочисленными разновидностями форм первичной глаукомы, а также ориентировочной оценкой локализации основного сопротивления оттоку из глаза внутриглазной жидкости.
Наши врачи, которые сохранят Вам зрение при глаукоме:



В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
В МГК имплантируются различные виды колец и сегментов при кератоконусе. Уточнить стоимость различных имлантатов и их установки, записаться на прием в «Московскую Глазную Клинику» Вы можете по многоканальному телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Источник
В статье представлены классификация и диагностика первичной открытоугольной глаукомы, схема оптимальной гипотензивной терапии и индивидуальный алгоритм динамического наблюдения.

Формы и разновидности первичной глаукомы

Классификационная схема уровня внутриглазного давления при глаукоме

Течение глаукомы

Классификационная схема стадий глаукомы по А.П. Нестерову – А.Я. Бунину (1973)

Факторы риска, вызывающие повышение ВГД

Факторы риска прогрессирования глаукомной оптической нейропатии

Комплекс диагностических исследований

Факторы, влияющие на «давление цели»

Оптимальные характеристики верхней границы ВГД на фоне местной гипотензивной терапии при глаукоме
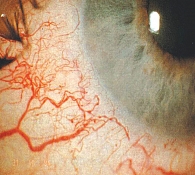
Рис. 1. При развитой и далеко зашедшей стадиях ПОУГ возможны воронкообразное расширение и извитость передних цилиарных артерий непосредственно перед местом прободения склеры (симптом Ремизова – Армеева, или симптом кобры)
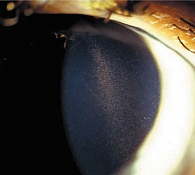
Рис. 2. Веретено Крукенберга (скопление на эндотелии роговицы, преимущественно в центральном ее отделе, пигмента из радужки в форме вертикально расположенного столбика) при синдроме пигментной дисперсии и пигментной глаукоме
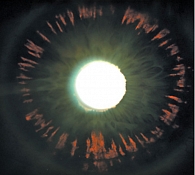
Рис. 3. Трансиллюминация радужки при синдроме пигментной дисперсии и пигментной глаукоме
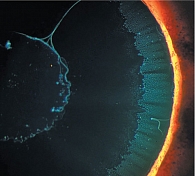
Рис. 4. Отложения псевдоэксфолиаций (белковых комплексов) при псевдоэксфолиативном синдроме и псевдоэксфолиативной глаукоме на эндотелии роговицы, а также на капсуле и в связочном аппарате хрусталика, в зоне зрачкового края радужки и угла передней камеры
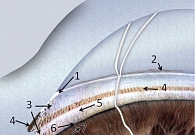
Рис. 5. Гониоскопия
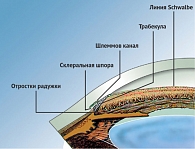
Рис. 6
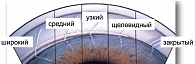
Рис. 7. Классификация УПК по Ван Бойнингему


Рис. 8
Рис. 9
Рис. 10
Рис. 11
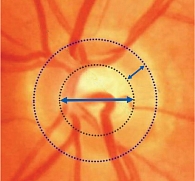
Рис. 12. Оценка состояния диска зрительного нерва
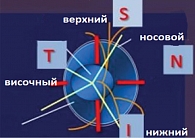
Рис. 13. Правило I.S.N.T.

Рис. 14. ДЗН пациента с глаукомой в динамике (А – исходно, Б ‒ через год, В ‒ через 1,5 года; расширение и углубление глаукомной экскавации, уменьшение площади НРП)
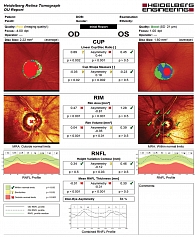
Рис. 15. HRT: OD – далеко зашедшая стадия глаукомы (увеличен размер экскавации, резкое снижение толщины СНВС), OS – начальная стадия глаукомы (уменьшение толщины СНВС)
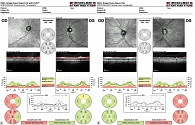
Рис. 16. ОКТ. А – OD, далеко зашедшая глаукома, расширена экскавация ДЗН, истончение СНВС; OS, изменения толщины СНВС только в верхнем квадранте; Б – OD, начальная глаукома, показатели в пределах нормы; OS, далеко зашедшая глаукома, расширена экскавация
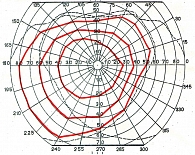
Рис. 17. Кинетическая периметрия
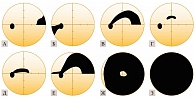
Рис. 18. Типичные дефекты поля зрения при глаукоме: А – назальная ступенька, Б – височный клин, В – верхний дугообразный дефект, Г – ранний верхний парацентральный дефект в 10° от точки фиксации, Д – верхний парацентральный дефект, угрожающий точке фикса

Рис. 19. Прогрессирование глаукомного процесса, по данным САП: А ‒ исходно, Б ‒ через 1,5 года
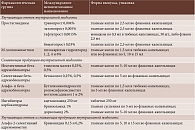
Механизм гипотензивного действия лекарственных средств

Комбинированные фиксированные формы
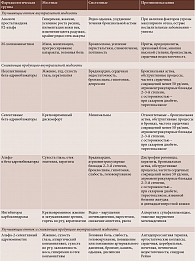
Локальные и системные побочные эффекты местной гипотензивной терапии
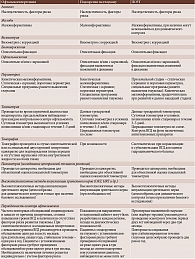
Динамическое наблюдение при глаукоме. Алгоритм диагностического поиска и динамического контроля при офтальмогипертензии, подозрении на глаукому и ПОУГ
Динамическое наблюдение при глаукоме. Алгоритм диагностического поиска и динамического контроля при офтальмогипертензии, подозрении на глаукому и ПОУГ
Согласно прогнозам, число больных глаукомой в мире к 2020 г. увеличится до 76 млн, к 2040 г. – до 111,8 млн человек [1]. В 2011 г. распространенность глаукомы в России варьировалась от 83 до 103 на 10 тыс. взрослого населения. Более чем у 100 тыс. человек ежегодно офтальмологи выявляют данное заболевание впервые [2]. По данным за 2016 г., в структуре инвалидности в России глаукома занимала лидирующие позиции (27%) [3].
Актуализация ранней диагностики глаукомы обусловлена высокой вероятностью сохранения зрительных функций при своевременном и адекватном лечении, надлежащей тактике ведения больного.
Диагностика
Глаукома – группа хронических заболеваний глаз, характеризующихся периодическим или постоянным увеличением внутриглазного давления (ВГД) выше толерантного для зрительного нерва уровня, развитием глаукомной оптической нейропатии (ГОН) и соответствующими необратимыми изменениями зрительного нерва и поля зрения.
Глаукома сопровождается триадой признаков:
- периодическим или постоянным увеличением ВГД выше толерантного уровня;
- атрофией зрительного нерва (с экскавацией);
- характерным изменением поля зрения.
Классификация
По происхождению выделяют:
- первичную глаукому, при которой патологические процессы возникают в углу передней камеры (УПК), дренажной системе глаза и диске зрительного нерва (ДЗН) и представляют собой последовательные патогенетические этапы развития глаукомы;
- вторичную глаукому – побочное и необязательное следствие ряда других болезней. Причиной могут быть как интра-, так и экстраокулярные нарушения.
Принципы исследования уровня ВГД и гидродинамики глаза
При анализе данных тонометрии учитывают абсолютные показатели ВГД, суточные колебания и разницу офтальмотонуса между глазами, фиксируют также время измерения ВГД:
- Рt – показатели тонометрии при измерении ВГД контактным тонометром Маклакова, чаще грузом массой 10 г;
- Р0 – истинное ВГД – показатели тонометрии при измерении ВГД большинством современных методов (тонометрия по Гольдману, пневмотонометрия и т.д.).
Схемы тонометрии
Существует несколько видов тонометрии:
- двухчасовая;
- суточная;
- циркадианная.
Обратите внимание: при любой схеме следует фиксировать метод и время измерения ВГД.
Зоны уровня ВГД в здоровой популяции
Низкая норма 15–18 мм рт. ст. встречается в 21,3% случаев, средняя – 19–22 мм рт. ст. – в 72,2%, высокая ≥ 23 мм рт. ст. – в 6,5% случаев.
Толерантный уровень ВГД – уровень офтальмотонуса, не оказывающий повреждающего действия на внутренние структуры глазного яблока.
«Давление цели» (целевое давление) определяется эмпирически с учетом всех факторов риска, имеющихся у конкретного больного, и так же, как толерантный уровень офтальмотонуса, не должно оказывать повреждающего действия на глазное яблоко. «Давление цели» всегда ниже толерантного. Важно учитывать и показатели перфузионного давления глаза. Для адекватного глазного кровотока разница диастолического артериального давления и ВГД должна составлять не менее
50 мм рт. ст.
Влияние центральной толщины роговицы на ВГД
Исследование толщины роговицы позволяет более точно интерпретировать данные тонометрии глаза. В здоровых глазах толщина роговицы варьируется в широких пределах, чаще 521–560 мкм, среднее значение – 555 мкм.
Данные тонометрии в глазах с роговицей, имеющей толщину в центре более 580 мкм, нуждаются в коррекции в сторону понижения (реальное ВГД ниже полученного результата). Тонометрический уровень ВГД (Pt) 26–28 мм рт. ст. на таких глазах во многих случаях может расцениваться как нормальный.
Пациенты с центральной толщиной роговицы менее 520 мкм нуждаются в коррекции тонометрических показателей в сторону повышения (реальное ВГД выше полученного результата, это можно отнести и к пациентам с миопией выше 6 дптр).
Биомикроскопия в диагностике глаукомы
Опознавательные зоны УПК (рис. 5, 6)
- Переднее пограничное кольцо Швальбе – место окончания десцеметовой оболочки соответствует области лимба; от расположенной рядом ткани роговицы отличается более белой окраской и меньшей степенью прозрачности.
- Вырезка – узкая борозда, которая является границей между передним пограничным кольцом Швальбе и следующей зоной корнеосклеральных трабекул.
- Корнеосклеральная трабекула – просвечивающая полоска меняющейся окраски, большей частью бледно-серая, желтоватая до белой.
- Шлеммов канал (склеральный синус) – серая тень в середине трабекулы. При просачивании в шлеммов канал крови он отсвечивает красным, при пигментации становится коричневого цвета.
- Склеральная шпора, или заднее пограничное кольцо Швальбе, имеет вид полосы ярко-белого цвета, служит местом прикрепления к склере цилиарного тела и ограничивает шлеммов канал сзади.
- Полоска (лента) цилиарного тела серо-коричневого цвета, слегка блестит. С возрастом, а также при глаукоме она становится матово-серой, рыхлой и более узкой.
- Периферия корня радужки. У корня радужки образуются две или три циркулярно расположенные складки. Корень радужки может располагаться непосредственно напротив шпоры, равно как и напротив шлеммова канала и переднего пограничного кольца Швальбе.
Классификация УПК по Ван Бойнингему
Количественная оценка ДЗН:
- размер ДЗН;
- соотношение экскавации к диску (Э/Д); соотношение нейроретинального пояска (НРП) к диску. НРП – поверхность ДЗН за вычетом экскавации.
Качественная оценка ДЗН:
- форма, высота, цвет НРП, его отсутствие (краевая экскавация) или тенденция к истончению;
- деколорация атрофических участков ДЗН; геморрагии на поверхности ДЗН;
- сдвиг и обнажение сосудистого пучка;
- характеристики перипапиллярной атрофии;
- слой нервных волокон сетчатки.
Диск зрительного нерва, соотношение ЭД и НРП
Среднестатистические размеры ДЗН находятся в пределах от 1,9 до 2,8 мм2. К малым размерам ДЗН относят диски площадью менее 1,5 мм2, к средним – от 1,51 до 2,5 мм2, к большим > 2,51 мм2. При миопии он может слегка (на 1,2 ± 0,15%) увеличиваться на каждую диоптрию аметропии. Чем больше ДЗН, тем больше Э/Д и НРП. Большая экскавация в большом ДЗН может быть физиологической, в то время как маленькая экскавация при очень маленьком ДЗН может свидетельствовать о глаукомном повреждении зрительного нерва. В этом случае офтальмоскопическая диагностика особенно затруднена, как и при косом выходе ДЗН.
Правило I.S.N.T.
Международное правило позволяет определить относительный размер пояска в различных областях, окружающих диск. Самая широкая зона ДЗН – нижняя, затем следуют по убывающей верхняя, назальная и темпоральная: нижняя (Inferior) > верхняя (Superior) > носовая (Nasal) > височная (Temporal) – правило I.S.N.T. Отклонение от этого правила («косой» выход и нарушение рефракции от -6,0 до +6,0 дптр) подразумевает дальнейшее обследование и не всегда означает наличие глаукомы.
Гейдельбергская ретинальная лазерная томография
Гейдельбергская ретинальная лазерная томография (HRT) обеспечивает измерение размера, контура и формы ДЗН, экскавации (CUP), нейроретинального пояска (НРП, RIM), перипапиллярной сетчатки и слоя нервных волокон сетчатки (СНВС, RNFL). HRT позволяет выявлять асимметрию в показателях обоих глаз.
Oптическая когерентная томография
Oптическая когерентная томография (ОКТ) – метод исследования состояния сетчатки, позволяющий проводить прижизненную микроскопию и формировать трехмерное изображение исследуемой области.
Исследование поля зрения
Поле зрения – это область пространства, воспринимаемая глазом при неподвижном взоре. Периметрия – метод исследования поля зрения с использованием движущихся (кинетическая периметрия) или неподвижных (статическая периметрия) стимулов.
Типичные изменения центрального поля зрения при глаукоме
Скотомы соответствуют ходу пораженных пучков волокон зрительного нерва, поэтому они заканчиваются у горизонтального меридиана.
Статическая автоматизированная периметрия
Световая чувствительность в различных участках поля зрения определяется с помощью неподвижных объектов переменной яркости. Выполняется с использованием компьютеризированных приборов, поэтому называется компьютерной или статической автоматической периметрией (САП).
При глаукоме в качестве стандартных используют скрининговые и пороговые программы для исследования центральной (30–25°) области поля зрения.
Оценка результатов
Числовые или графические схемы демонстрируют количественные показатели светочувствительности и их отклонения от возрастной нормы: чем меньше вероятность отклонения, тем интенсивнее штриховка соответствующего символа.
Основные оценочные статистические показатели (индексы)
Среднее отклонение (mean deviation, MD) отражает среднее снижение светочувствительности.
Паттерн стандартного отклонения (pattern standard deviation, PSD) характеризует выраженность локальных дефектов.
Лечение глаукомы
Общие принципы выбора местной гипотензивной терапии
До лечения определяют предполагаемое «давление цели» с учетом всех факторов риска у конкретного больного.
При подборе препарата необходимо оценить влияние назначенного гипотензивного режима на каждый глаз пациента в отдельности.
Лечение начинают с назначения в монорежиме лекарственного средства (ЛС) первого выбора (простагландины и бета-блокаторы). При его неэффективности или плохой переносимости данное ЛС заменяют ЛС из другой фармакологической группы или переходят к комбинированной терапии [4–6].
При оценке лекарственного воздействия необходимо учитывать:
- влияние на гидродинамику глаза;
- степень предполагаемого понижения уровня ВГД;
- наличие противопоказаний к применению;
- переносимость;
- необходимую частоту применения.
Два последних фактора могут значительно ухудшать качество жизни больных и в конечном итоге приводить к несоблюдению рекомендуемого режима лечения, что снижает эффективность проводимой терапии.
При развитой и далеко зашедшей стадии глаукомы или высоком уровне ВГД возможен старт с фиксированной комбинации [6].
При проведении комбинированной терапии не следует использовать более двух ЛС одновременно; предпочтительно применение ЛС в виде фиксированных комбинаций.
Следует использовать ЛС с разным механизмом действия, относящиеся к различным фармакологическим группам и усиливающие гипотензивное действие друг друга (например, простагландины и бета-блокаторы, ингибиторы карбоангидразы и адреномиметики; нельзя комбинировать два разных бета-адреноблокатора или два разных простагландина).
При необходимости (в частности, ожидание хирургического лечения или невозможность его осуществления) допустимо применение адекватного сочетания фиксированной комбинации с монопрепаратом (то есть три лекарственных средства).
Основные положения гипотензивной терапии
Критерием адекватности достигнутого гипотензивного эффекта служит стабилизация ГОН:
- достижение «давления цели», уровень ВГД не выше уровня «давления цели»;
- отсутствие отрицательной динамики в полях зрения;
- отсутствие отрицательной динамики в состоянии ДЗН и СНВС.
Лечение осуществляется на протяжении всей жизни, поэтому предпочтительно использовать препараты, содержащие минимально токсичные консерванты или не содержащие их совсем.
При проведении медикаментозной терапии для исключения развития тахифилаксии целесообразно проводить плановую замену ЛС. С этой целью два-три раза в год на один-два месяца изменяют терапию, кроме терапии простагландинами и ингибиторами карбоангидразы. ЛС следует заменять ЛС из другой фармакологической группы.
Диспансерное наблюдение больных глаукомой
При контрольном осмотре диагностический минимум включает проведение визометрии, тонометрии, биомикроскопии, офтальмоскопии с фиксацией выявленных изменений, при необходимости – периметрии (предпочтительно статической) и гониоскопии.
Мониторинг при стабилизированном течении глаукомы необходимо осуществлять не менее одного раза в три месяца (с проведением комплекса обследований), периметрию и гониоскопию – два раза в год.
Для пациентов с нестабилизированным течением глаукомы устанавливаются индивидуальные сроки наблюдения.
При необходимости выявляют показания для проведения углубленного обследования в условиях учреждения последующего этапа оказания медицинской помощи или перехода к лазерному или хирургическому лечению.
Показания к переходу на лазерный или хирургический этап лечения
Лазерное или хирургическое лечение проводится:
- при недостижении нормализации ВГД на фоне приема двух местных гипотензивных препаратов;
- нестабилизированном течении ГОН;
- непереносимости местной терапии;
- отсутствии условий для соблюдения рекомендуемого медикаментозного режима;
- сниженном интеллекте, мнестических нарушениях;
- физических ограничениях, препятствующих инстилляциям;
- невозможности регулярного медицинского контроля;
- недоступности рекомендуемых лекарственных препаратов.
Источник


