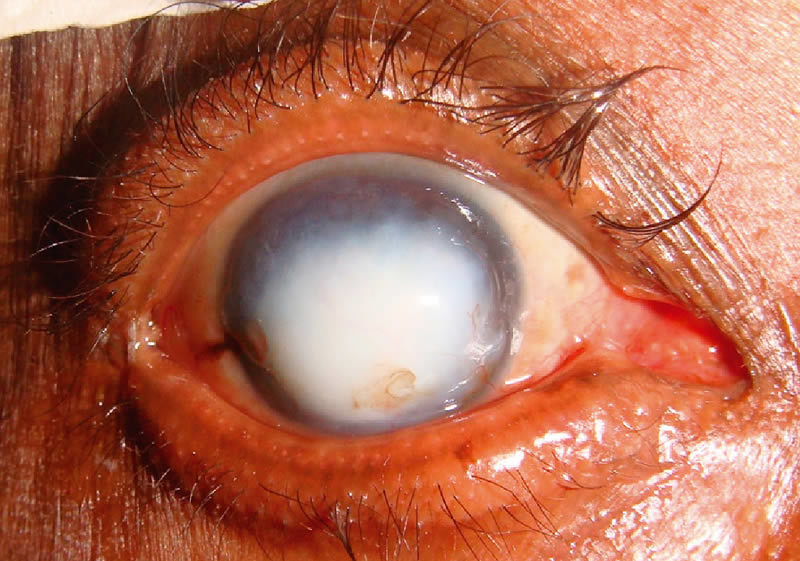
Черная точка на роговице глаза что это
 Ряд офтальмологических патологий проявляются как черная точка в глазу, которая передвигается вместе с взглядом. И если одни из них относительно безобидны и обуславливаются переутомлением, другие требуют комплексного обследования и даже хирургического лечения.
Ряд офтальмологических патологий проявляются как черная точка в глазу, которая передвигается вместе с взглядом. И если одни из них относительно безобидны и обуславливаются переутомлением, другие требуют комплексного обследования и даже хирургического лечения.
Иногда симптом проходит самостоятельно, но в тяжелых случаях точки могут сливаться воедино, что значительно нарушает зрение.
Оглавление:
1. Слепые пятна в глазу: причины
2. Факторы, способствующие появлению плавающих темных точек
3. Заболевания, при которых появляются черные точки в глазу
— Повреждение глаз
— Отслойка сетчатки
— Диабетическая ретинопатия
— Гипертензивная ретинопатия
— Увеит
— Старение и деградация макулы
4. Что делать при появлении черных пятен в глазу
5. Лечение при появлении черной точки в глазу
— Травма глаза
— Отслойка сетчатки
— Диабетическая ретинопатия
— Возрастная макулодистрофия
— Гипертензивная ретинопатия
— Воспалительные заболевания
Слепые пятна в глазу: причины
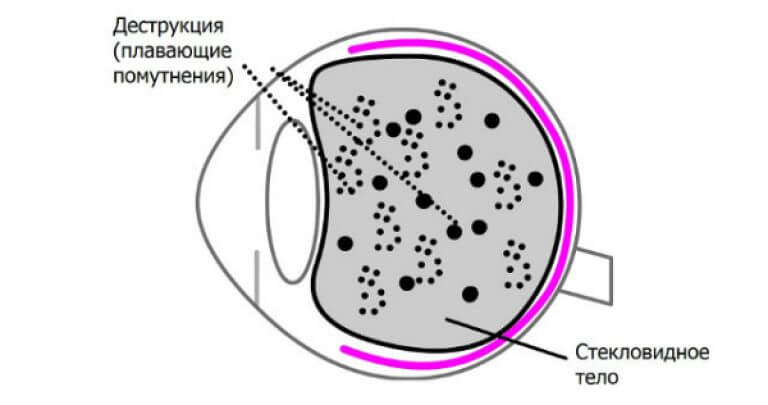
Стекловидное тело – жидкостная среда между хрусталиком и сетчаткой. При негативном воздействии отмершие клетки скапливаются именно в нем. Крупные образования отбрасывают тень на сетчатку, что проявляется выпадением полей зрения.
Черные точки, перемещающиеся со взглядом, также известны как плавающие или слепые пятна. Особенно четко патология проявляется, когда вы смотрите на однотонную поверхность, такую как белая бумага или чистое небо.
При резких движениях головы или наклонах зрительный дефект исчезает, но затем появляется снова.
Длительное напряжение зрительного анализатора, например, при чтении книги или вождении автомобиля, также делают более заметным этот симптом.
Факторы, способствующие появлению плавающих темных точек
Предрасполагающие факторы вариативны, к ним относят:
- возраст старше 55 лет;
- перенесенные офтальмологические операции, отягощенный анамнез;
- сахарный диабет;
- курение, алкоголизм и прочие интоксикации;
- заболевания щитовидной железы;
- атеросклероз;
- гипертоническая болезнь;
- гипотония;
- бактериальные и вирусные инфекции;
- перенапряжение органов зрения;
- авитаминоз;
- длительная гипоксия (кислородное голодание);
- травма головы;
- генетическая предрасположенность;
- остеохондроз шейного отдела позвоночника, провоцирующий недостаточное кровоснабжение головы.
Заболевания, при которых появляются черные точки в глазу
Черные точки или линии в поле зрения могут возникать из-за различных факторов, что определяет их размер, форму и распределение. Ниже мы перечислим некоторые из возможных причин.
Повреждение глаз
Травматизация может привести к нарушению целостности сетчатки, стекловидного тела или более глубоких структур, вследствие чего появляются плавающие черные точки. Типичные ситуации:
-
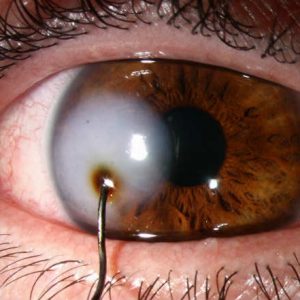 Удар кулаком в глаз (контузия), что вызывает внутреннее кровотечение в стекловидном теле, отбрасывающее тень на сетчатку.
Удар кулаком в глаз (контузия), что вызывает внутреннее кровотечение в стекловидном теле, отбрасывающее тень на сетчатку. - Царапина в результате взаимодействия с острым предметом.
- Инородные тела глаза: зерна, щепки, металлические и стеклянные частицы, которые могут повредить роговицу глаза.
- Глубокое проникновениеострого предмета: палочки, иглы, осколки стекла и пр.
- Ожог: контакт с химическим реагентом или воздействие высокой температуры на глазное яблоко.
- Вредное излучение: ультрафиолетовые лучи от солнца или искусственных ламп могут привести к сильному повреждению сетчатки глаза.
Отслойка сетчатки
В норме сетчатая оболочка спаяна с сосудистой. Под воздействием провоцирующих факторов происходят разрывы, через которые жидкость из стекловидного тела попадает под сетчатку и отслаивает ее от сосудистой оболочки (первичная отслойка). Нарушается питание фоторецепторов (палочек и колбочек), утрачивается их функция и происходит отмирание.
Симптомы:
- появление множественных точек на фоне кровоизлияний в стекловидном теле;
- пелена в одном из полей зрения;
- вспышки;
- ухудшение зрения;
- искривление форм предметов;
- уменьшение симптоматики после сна.
Патология на начальных стадиях может никак не проявляться, а симптомы присутствуют только при вовлечении макулярной части.
Диабетическая ретинопатия
Состояние развивается на фоне изменения сосудов при длительно существующем сахарном диабете любого типа, особенно в стадии декомпенсации.
Диабетическая ретинопатия проявляется снижением остроты зрения или его полной потерей, ночной слепотой, утратой способности различать цвета. Изначально пациент может предъявлять жалобы на плавающие или темные пятна, передвигающиеся вместе со взглядом.
Обратите внимание
Чем дольше существует сахарный диабет, тем выше вероятность ретинопатии. Так, у пациентов, страдающих СД в течение 20-30 лет, повреждение ретинальных сосудов регистрируется в 90-100% случаев.
Повышенная проницаемость, окклюзия, неоангиогенез и рубцовые изменения – основные механизмы для развития патологии.
Если у пациента есть сопутствующая миопия высокой степени, хроническая почечная недостаточность, артериальная гипертензия, ожирение и атеросклероз – ретинопатия прогрессирует быстрее.
Гипертензивная ретинопатия
При нарушении работы сердечно-сосудистой системы повышается артериальное давление. Гипертензивная ретинопатия характеризуется внутренним кровотечением из-за разрыва кровеносных сосудов. Скопление сгустков приводит к появлению слепого пятна или черных точек в глазах.
Увеит
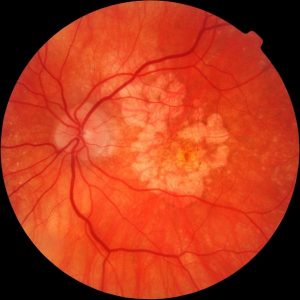 На фоне воспалительного процесса в среднем слое глаза, питающего сетчатку, происходит повреждение сосудов. Сгустки крови блокируют прохождение света, что приводит к видению черных точек.
На фоне воспалительного процесса в среднем слое глаза, питающего сетчатку, происходит повреждение сосудов. Сгустки крови блокируют прохождение света, что приводит к видению черных точек.
Старение и деградация макулы (возрастная макулярная дегенерация, ВМД, макулодистрофия)
Ведущий механизм – дистрофические процессы в сетчатке глаза, приводящие к уменьшению диаметра питающих сосудов.
Для патогенеза значимы следующие аспекты:
- первичное старение ретинального пигментного эпителия и мембраны;
- патологическое воздействие продуктами перекисного окисления липидов;
- гемодинамические нарушения на фоне атеросклеротического отложения бляшек на стенках сосудов;
- генетическая предрасположенность.
Важно
Макула имеет еще одно название: желтое пятно. Ее функция – обеспечение центрального зрения и цветоощущения.
В 85% регистрируют сухую (атрофическую) форму макулодистрфии. Атрофия проявляется желтоватыми пятнами – друзами. Они могут быть твердыми и мягкими, единичными и множественными. Утрата остроты зрения происходит постепенно.
Влажная (неоваскулярная) форма встречается в 10-15% случаев. Чаще – это прогрессирование атрофической ВМД. Избыточный неоангиогенез носит компенсаторный характер и направлен на усиление трофики и подачи кислорода в сетчатку глаза.
По мере прогрессирования патологии через сосуды выпотевают клетки крови и жидкость, что приводит к отеку и микрокровоизлияниям, а клетки сетчатки погибают. Одно из проявлений этого процесса – присутствие слепых пятен в центральном зрении.
Если сосуды прорастают пигментный слой, возможна отслойка сетчатки с формированием рубца. Потеря зрения в этом случае необратима.
Мелькание пятен перед глазами – здесь только один из симптомов (больше характерен для сухой ВМД). Кроме этого может быть следующее:
- постепенная/быстрая утрата остроты зрения;
- изменение контрастности (неяркие цвета);
- туман перед глазами;
- быстрая утомляемость;
- искажение контуров;
- выпадение полей зрения;
- головная боль.
У многих пациентов на начальной стадии болезнь протекает бессимптомно. При рубцовой форме утрачивается не только центральное, но и периферическое зрение.
Что делать при появлении черных пятен в глазу
Важно
При любых симптомах неблагополучия необходимо обратиться на очный прием к окулисту.Пациенту проводят профильное комплексное обследование и по показаниям направляют на консультации специалистов: эндокринолога, терапевта и пр.
Обязательны лабораторные тесты:
- общий анализ крови;
- сахар;
- липидный профиль;
- гормоны щитовидной железы.
Если предстоит оперативное вмешательство, исследуют кровь на ВИЧ, гепатиты В и С, сифилис.
Инструментальная диагностика включает:
-
 периметрию (определение полей зрения);
периметрию (определение полей зрения); - тонометрию (измерение внутриглазного давления);
- визиометрию (оценка остроты зрения);
- осмотр при помощи щелевой лампы;
- офтальмоскопию (осмотр сетчатки, диска зрительного нерва, оценка сосудистой сети);
- флюоресцентную ангиографию;
- УЗИ глазных яблок;
- электрофизиологические методы;
- МРТ орбит, головного мозга (чаще при подозрении на опухоль).
Обратите внимание
Алгоритм обследования в каждом случае индивидуален.
Лечение при появлении черной точки в глазу
Терапевтические мероприятия зависят от первопричины.
Травма глаза
Первичная обработка, инстилляции антибактериальных, обезболивающих и кровеостанавливающих и рассасывающих препаратов.
Под контролем внутриглазного давления закапывают атропин или пилокарпин.
При проникающем ранении выполняют экстренное хирургическое вмешательство, в дальнейшем возможно проведение реконструктивных офтальмологических операций.
В период реабилитации назначают витаминные комплексы, рассасывающие средства, физиотерапию.
Отслойка сетчатки
Преимущественно лечение хирургическое, включает криопексию (заморозку) в местах повреждения, лазерную фотокоагуляцию, удаление стекловидного тела (витрэктомию), склерозирование и пневматическую ретинопексию в сочетании с криопексией, фотокоагуляцией или лазерным воздействием.
Дополнительно назначают препараты:
- Эмоксипин;
- Таурин;
- Тауфон;
- Офтальм-Катахром;
- Квинакс;
- Эмокси-Оптик;
- Папаверин;
- Витамины группы В;
- Ацетилсаллициловую кислоту;
- Пентоксифиллин и пр.
Диабетическая ретинопатия
Основа терапии – нормализация уровня глюкозы в крови и коррекция образа жизни.
Важно
При нормальном уровне глюкозы в крови прогрессирование диабетической ретинопатии значительно уменьшается.
Препараты при диабетической ретинопатии:
- ангиопротекторы;
- витамины;
- кортикостероиды;
- биологические пептиды.
Интравитреальные инъекции (Бевацизумаб, Ранибизумаб) уменьшают диабетический макулярный отек и неоваскуляризацию диска или сетчатки.
Кортикостероиды при диабетической ретинопатии замедляют процессы, связанные с воспалением:
- отек;
- отложение фибрина;
- осаждение коллагена;
- расширение капилляров;
- миграцию лейкоцитов и фибробластов.
Представитель – Триамцинолон (синтетический глюкокортикостероид). В сочетании с лазеротерапией эффект от лечения выше.
Оперативные вмешательства:
- Фотокагуляция;
- Витрэктомия;
- Криотерапия.
Правильное питание и физическая нагрузка помогают в поддержании оптимального веса, что дополнительно позволяет контролировать сахарный диабет и его осложнения.
Возрастная макулодистрофия
На начальной стадии специфической терапии не требуется, но важно устранить/минимизировать факторы риска, способствующие прогрессированию патологии.
Консервативное лечение:
-
 витаминно-минеральные комплексы;
витаминно-минеральные комплексы; - антиоксиданты;
- дезагреганты;
- пептидные биорегуляторы;
- кортикостероиды;
- сосудорасширяющие средства;
- препараты, способствующие улучшению микроциркуляции;
- полиненасыщенные жирные кислоты.
Некоторые специалисты считают обоснованным применение физиотерапии: УЗ, фоно- и электрофорез, гипербарическая оксигенация.
Медикаментозное лечение в качестве единственной меры при влажной форме ВМД неэффективно.
Вместе с медикаментозной терапией выполняют лазерную коагуляцию сетчатки, что является стандартом при лечении возрастной макулодистрофии.
Обратите внимание
Научно доказано: введение ингибиторов неоангиогенеза интравитреально (Луцентис и Авастин) помогает стабилизировать состояние, но длительное их использование приводит к атрофии хориоретинального слоя.
Гипертензивная ретинопатия
Устранение основного провоцирующего фактора – повышенного артериального давления.
Коррекция поведения: правильное питание, физическая активность, прием гипотензивных препаратов.
Лекарства:
- сосудорасширяющие средства;
- антикоагулянты;
- ангиопротекторы;
- ингибиторы неоангиогенеза;
- противосклеротические препараты;
- поливитамины и пр.
В продвинутой стадии, когда гипоксия нарушает зрение, выполняют лазерную коагуляцию.
Воспалительные заболевания
В зависимости от провоцирующего агента (вирус, бактерия, грибы) выбирают соответствующие препараты: противовирусные, антибиотики с широким спектром действия или антимикотики. Препараты могут использоваться как в качестве местной, так и системной терапии.
Дополнительно назначают поливитамины, иммуномодуляторы и пр.
Мишина Виктория, врач, медицинский обозреватель
12,365 просмотров всего, 3 просмотров сегодня
Загрузка…
Источник
Небольшое пигментное пятнышко в области глаз может быть с рождения или же образоваться в более старшем возрасте. Рассказываем, почему важно наблюдать за «веснушками в глазах» в динамике и когда стоит обратиться к врачу.
Какие бывают пигментные образования
Если мы обратимся к терминологии врача-дерматолога, привычные веснушки, родимые пятна или родинки называются «пигментные образования». Иногда они появляются и в области глаз.
Самые распространенные пигментные образования на глазу – это невусы. Под этим словом дерматологи подразумевают привычные нам родинки или родимые пятна, которые созданы скоплениями клеток-меланоцитов. Меланоциты производят пигмент меланин, который окрашивает клетки в темные оттенки. Поэтому образуются пятна желтого, коричневого, серого цвета или их комбинации.
Обычно меланоциты рассредоточены среди других клеток и по отдельности незаметны, но если они собираются в группы, образуется окрашенный невус.
Невус может располагаться на видимой прозрачной оболочке глаза – на конъюнктиве, в цветной части оболочки глаза, на радужке, или на сосудистой оболочке (хориоидее) внутри глазного яблока – тогда он называется «хориоидальный невус».
Невусы на конъюнктиве и радужке заметны невооруженным глазом, а расположенный на сосудистой оболочке может быть обнаружен только при офтальмологическом осмотре.
На радужке еще могут появиться и совсем небольшие вкрапления – так называемые веснушки – это небольшие и поверхностно расположенные пигментные пятнышки, которые тоже образованы меланоцитами.
Почему на глазах появляются пигментные образования
Есть несколько гипотез о причинах их возникновения. Согласно опубликованному в 2017 году исследованию журнала Investigative Ophthalmology & Visual Science, длительное пребывание на солнце и тяжелые солнечные ожоги могут быть ассоциированы с развитием пигментных пятен в области глаз в более старшем возрасте.
Невусы, вероятнее всего, имеют генетически обусловленную причину, появляются уже в раннем возрасте и более распространены среди представителей европеоидной расы: светлый цвет глаз и светлый оттенок кожи, большая склонность к солнечным ожогам – факторы риска развития невусов.
Пигментные образования не вызывают никаких неприятных симптомов, поэтому вы можете даже не заметить, как они появились: тогда о новом пигментном образовании вам расскажет офтальмолог.
За пигментными пятнами лучше следить
Как необходимо контролировать состояние родинок на коже – не растут ли они, не изменяется ли их форма или цвет, – так же нужно наблюдать и за пигментными пятнами в глазу. Это связано с несколькими возможными осложнениями.
Особенно опасна трансформация пигментного образования в злокачественное онкологическое заболевание – меланому. Это крайне редкая форма онкологии (порядка 6 случаев на миллион), но от этого не менее важно отследить процесс на ранних стадиях. Меланома – одна из самых опасных форм рака: она склонна к быстрому прогрессированию и метастазированию. Поэтому главное – своевременно провести необходимое лечение и удалить пораженные ткани.
Невус, расположенный на внутренней поверхности глаза, может обрасти сосудами и привести к отслойке сетчатки (отделение фоточувствительного слоя от подстилающих тканей). Отслоение приводит к частичной потере зрения – сенсорные клетки в этом участке сетчатки остаются без питания и погибают. Конечно, это тоже редкость, но и ее лучше предотвратить.
Считается, что так называемые веснушки не имеют потенциалак трансформации в злокачественные образования. Однако они – достоверный маркер избыточной инсоляции, которая, в свою очередь, может способствовать развитию болезней глаз (катаракта, дегенерация сетчатки).
Читайте также: Дергается глаз: что с этим делать?
Как следить за пигментными образованиями
Понять, какого рода пигментное образование появилось у вас в глазу, может только офтальмолог. Даже если у вас маленькое пятнышко, которое имеет обычную форму и не беспокоит, все равно нужно пройти офтальмологический осмотр и зафиксировать его размеры. Через полгода стоит вернуться и сверить показания, а дальше приходить на осмотры ежегодно.
Как правило, этого достаточно для оценки динамики роста. Если же пятно имеет странные неровные контуры, большие размеры, наблюдение может быть необходимо каждые полгода.
Обратиться к врачу раньше планового осмотра стоит, если:
- пятнышко выросло или изменило свою форму;
- вы чувствуете болезненность в области глаз;
- возникают непонятные вспышки света или локальные помутнения;
- изменилось зрение.
При обнаружении признаков превращения невуса в злокачественное образование врач подскажет вам необходимое лечение: лазерная хирургия или лучевая терапия.
Профилактика появления пигментных образований
Для защиты глаз надевайте очки с UV-защитой. Защита от излучения снижает риск образования пигментных пятен и превращения безобидного невуса в злокачественную меланому.
В любом случае солнечные очки не будут лишними – они защищают от развития катаракты и других глазных заболеваний.
Появление пигментных крапинок на глазах – это не повод для сильного беспокойства, но точно знак, что вы слишком уж любите загорать. Не забывайте о правилах защиты от солнечного излучения и не проморгайте изменения ваших пятнышек.
Читайте также: Почему, когда мы плачем, болит голова?
Ставьте лайк, если статья понравилась, подписывайтесь на наш канал и в социальных сетях: ВК, Инстаграм, ФБ, Телеграм.
Источник
Вкрапления, мушки, черная точка в глазу – могут быть результатом второстепенных или глубоких патологических отклонений в функциональности зрительных анализаторов. Отклонения могут быть бессимптомными, немного беспокоить или серьезно мешать в повседневной жизни.

Если отклонение появляется постоянно, то необходимо обратиться на консультацию к офтальмологу – после проведенного диагностического обследования, специалист определит первопричину образования недуга и порекомендует необходимое лечение.
Общие сведения о проблеме
Подобные дефекты часто связаны с отклонениями в стекловидном теле и сообщают о нарушении проходящих в нем процессов. Специфических предпосылок к возникновению патологии не существует, врачи считают, что основную предрасположенность к заболеванию могут вызывать:
- сильные психоэмоциональные потрясения;
- неполадки со здоровьем;
- определенный возрастной период.
Одной из распространенных первопричин появления точек и пятен считается отмирание клеточных элементов, скопление которых понижает уровень прозрачности стекловидного тела. С течением времени отмерших клеток скапливается большое количество, они визуально определяются.
Черные точки, появившиеся в глазах, могут со временем разрастаться или оставаться в рамках первоначальных размеров.
Почему появилась черная точка в глазу
Причинами нарушений зрения могут быть как патологические процессы в органах зрения, так и иные негативные отклонения в функциональности организма. К наиболее распространенным предпосылкам, приводящим к образованию черных пятен на глазных яблоках, относятся:
- Заболевания сердечно-сосудистого отдела, с переменными изменениями в показателях артериального давления. Отклонения регистрируются как при гипертензии, так и при гипотонии.
- Инсультные поражения – мелькание пятен перед глазами может быть последствием местного кровоизлияния в отдел головного мозга.
- Патологические изменения в системе мозгового кровообращения или спазм сосудов.
- Злоупотребление алкогольными, слабоалкогольными напитками, табачными и наркотическими веществами. От степени пристрастия к вредным привычкам зависит частота аномальных проявлений.
- Недостаточное поступление витаминов и минеральных веществ в организм – патология является одним из основных клинических признаков авитаминоза.
- Разнообразные черепно-мозговые травматизации.
- Механический тип повреждений целостности роговицы – может выразиться образованием темного участка на белке глаз.
- Заболевания желудочно-кишечного отдела.
- Нарушения в функциональности печени.
Проходящие воспалительные процессы в тканях пораженного глаза могут проявляться в виде черных вкраплений на глазном яблоке. К вторичным причинам возникновения процесса относят:
- нарушения в стандартном обмене веществ;
- психоэмоциональное и физическое переутомление, вплоть до симптоматики истощения;
- длительная недостаточность кислорода – гипоксия на тканевом уровне;
- развитие первичного сахарного диабета.
К серьезным патологическим процессам, протекающим с образованием пятен, относят:
- Изменения в работе зрительных анализаторов, возникающие из-за постепенного отслоения сетчатки. Опасность заболевания заключается в вероятном развитии абсолютной слепоты, без возможности хирургического восстановления.
- Лейкома или белое пятно на поверхности роговицы глаза – является итоговым следствием воспалительных процессов в глазу, закончившихся образованием рубцовой ткани. Помутнение роговицы, без надлежащего лечения, может спровоцировать снижение остроты зрения или закончиться его полной потерей.

Симптоматика
Потемнения и нестандартные вкрапления могут образовываться как в единичных и множественных вариантах. Мелкие точки не вызывают ощущения дискомфорта, а крупные образования способны сливаться в сплошные линии, мешая нормальному обзору и перекрывая поле зрения.
Пациентам следует помнить, что небольшие пятнышки могут служить симптоматическим проявлением серьезных патологических процессов, проходящих в организме. При первичном проявлении больному следует обратиться за консультацией к офтальмологу — для исключения возможности дальнейшего развития процесса.
Признаком нарушения может служить скорость разрастания точек или их самопроизвольное слияние. Заболевание подразделяется на две независимые формы:
- Зернистые деструктивные изменения – характеризуются перемещением в стекловидное тело погибших клеток – гиалоцитов. Постепенное соединение отдельных клеточных структур перерастает в небольшие пятна, основу которых составляют ранее отмершие клетки.
- Нитчатые деструктивные изменения – нарушения в нормальном обмене веществ, развитие патологических недугов приводит к некротизации отдельных коллагеновых волокон. Пациент предъявляет жалобы на возникающие перед глазами нитевидные соединения, изменяющие четкость восприятия впереди расположенных объектов.
Симптоматической особенностью недуга является образование своеобразного шлейфа – при резком повороте головы в сторону, все точки и нити начинают движение в том же направлении. Болезнь часто регистрируется у определенной группы лиц:
- после ранее перенесенных заболеваний, оказывающих влияние на состояние здоровье глаз;
- при применении медикаментозных средств, с входящими в состав агрессивными веществами;
- после наступления 50 лет.
К группе риска по возникновению патологического дефекта относятся пациенты, с диагностированной близорукостью различных степеней – с годами отклонения проявляются ярче.
Методики терапии
Перед назначением схемы лечения, пациент проходит полноценное диагностическое обследование. Основной целью исследования является определение истинных причин образования патологического отклонения. В случае обнаружения проблем офтальмологической направленности специалист может порекомендовать:
- Лекарственную терапию – пациенту выписываются медикаментозные средства, для улучшения процессов обмена в области стекловидного тела, укрепления состояния здоровья зрительных анализаторов. В качестве препаратов могут назначаться капли или таблетки, содержащие необходимые вещества и витамины.
- Физиотерапевтическое воздействие – включает в себя различные методики – фонофорез, цветоимпульсную терапию, вакуумный инфразвуковой пневмомассаж. Все типы терапии направлены на стабилизацию обменных процессов в тканях, улучшение показателей остроты зрения, избавления от помутнений.
Хирургические вмешательства назначаются в исключительных случаях и предполагают спасение зрения больного. К распространенным манипуляциям относятся:
- лазерный витреозилис — в ходе процедуры проводится разбивание помутневших участков стекловидного тела на мельчайшие частицы;
- витрэктомия – оперативная манипуляция, при которой производится полное (с последующим внедрением искусственного заменителя удаленного органа) или частичное иссечение стекловидного тела.
Операции относятся к последним мерам возможного лечения мелькающих точек перед глазами.

Профилактические меры
Для предотвращения развития патологических отклонений, специалисты рекомендуют придерживаться определенных правил:
- не реже одного раза в полугодие посещать профилактические консультации участкового офтальмолога;
- обращаться за профессиональной помощью после любых травматизаций головы и органов зрения – своевременно проведенная диагностика предотвратит развитие тяжелых форм заболеваний;
- проводить сезонную витаминотерапию, с использованием поливитаминных комплексов, предназначенных для улучшения общего состояния здоровья глаз;
- постоянно укреплять иммунитет, следить за функциональностью аутоиммунной системы – меры предосторожности помогут избежать поражения зрительных анализаторов патогенными микроорганизмами;
- обязательное соблюдение требований по режиму ношения очков и контактных линз – если они были прописаны лечащим специалистом;
- избегать переутомления и повышенных зрительных нагрузок на глаза.
Выполнение всех мер профилактики позволит избежать развития заболевания. Несколько черных точек в области органов зрения не являются основанием для паники, но их постепенное увеличение в численности требует обращения за профессиональной помощью.
Длительное игнорирование нарастающих симптоматических проявлений способно привести к серьезным осложнениям – отслаиванию сетчатки и возникновению абсолютной слепоты. Неприятные ощущения, состояние легкого дискомфорта – веская причина для профилактической консультации офтальмолога.
Своевременно назначенная и проведенная терапия избавит от необходимости хирургического лечения, которое не дает 100% гарантии на полное выздоровление. Любая операция может закончиться осложнением и потерей качества зрения. Черные вкрапления или мушки являются тревожным сигналом о проблемах со зрительными анализаторами.
Контактные линзы каких брендов вам знакомы?
Источник