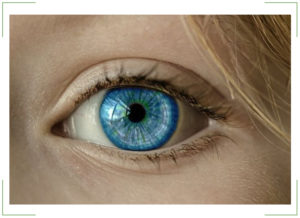
Аномалии и заболевания роговицы

Роговой оболочкой, или роговицей, называют переднюю выпуклую прозрачную часть глаза, обеспечивающую светопреломление. Для безошибочного выполнения своих функций она должна быть прозрачной. Поэтому любые повреждения, вызывающие помутнение роговицы, существенно ослабляют зрение.
Что называют патологиями роговицы?
Патологии роговицы, которые составляют четвертую часть всех заболеваний глаз, являются основными причинами снижения остроты зрения и слепоты. Они характеризуются большим разнообразием.
К ним принадлежат:
- кератиты;
- дистрофии;
- злокачественные образования (встречаются редко);
- нарушения формы и размеров.
В большинстве случаев диагностируются кератиты – воспалительные процессы в роговице. Кератит может быть бактериальными, вирусным, грибковым, туберкулезным, сифилитическим, герпетическим, бруцеллезным, малярийным, аллергическим, инфекционно-аллергическим, обменным, нейропаралитическим.
К дистрофическим патологиям роговицы принадлежат кератомаляция, кератоконус, кератоглобус, эмбриотоксон, буллезнаякератопатия, эрозии, рубцы. Микрокорнеа и макрокорнеа – болезни, изменяющие размер роговой оболочки.
Кератомаляция характеризуется «молочным» помутнением роговицы, которое в течение суток может захватить все ее слои. При этом роговая оболочка разрушается, что приводит к выпадению внутренних структур глаза. Все процессы происходят совершенно безболезненно.
Кератоконус – наследственная болезнь, вызывающая истончение и дистрофию роговицы (она вместосферической становится конической), что приводит к необратимым искажениям в оптической системе глаза.
Кератоглобус – генетически обусловленное заболевание, при котором наблюдается шарообразное выпячивание всей роговицы вперед.
Эмбриотоксон – помутнение роговой оболочки в виде кольца, напоминающее старческую дугу.
Микрокорнеа – патологическое состояние, при котором диаметр роговицы существенно (более чем на миллиметр) уменьшается. Для макрокорнеа, наоборот, характерно увеличение роговицы (более чем на миллиметр). Эти две болезни могут привести к повышению внутриглазного давления и развитию глаукомы.
Нередко наблюдается совместное поражение роговицы и конъюнктивы, что приводит к развитию кератоконъюнктивитов.
Причины патологии роговицы
Все патологические изменения роговицы подразделяются на врожденные (первичные) и приобретенные (вторичные). Врожденные аномалии обычно дают о себе знать в детском возрасте и быстро прогрессируют.
В зависимости от причины они могут быть воспалительными и дистрофическими.
Патология роговицы может развиваться в результате воздействия разнообразных факторов:
- генетических особенностей;
- инфекционных заболеваний;
- бытовых и производственных травм;
- термических и химических ожогов;
- офтальмологических операций;
- экологических условий;
- дефицита витаминов в рационе;
- недостатка слезной жидкости;
- образования злокачественных опухолей;
- болезни матери во время беременности;
- возрастных изменений;
- несоблюдения правил применения контактных линз (постоянное ношение приводит к гипоксии – дефициту кислорода, что становится причиной помутнения и разрушения роговой оболочки).
Признаки аномалии роговицы
Патологические изменения в роговице сопровождаются:
- светобоязнью;
- слезотечением;
- выделением гноя;
- нарушением прозрачности роговицы;
- покраснением глаза;
- неконтролируемым сокращением глазных мышц;
- болью и жжением;
- ощущением соринки в глазу;
- ослаблением зрения.
Со временем эпителий начинает разрушаться и отслаиваться, формируя эрозии и язвы.
Любое заболевание роговой оболочки сопровождается образованием инфильтрата, который может исчезнуть бесследно либо оставить после себя помутнение.
В зависимости от степени помутнения различают:
- Облачко – слабое сероватое помутнение, не имеющее резких границ. Простым глазом его заметить почти невозможно. Чтобы обнаружить облачко, используют боковое освещение или щелевую лампу.
- Пятно роговицы – помутнение беловатого или сероватого цвета. Его легко можно увидеть невооруженным глазом.
- Бельмо – хорошо заметный белый рубец, внутрь которого прорастают сосуды.
Диагностика патологий роговицы
Чтобы не допустить серьезных последствий, необходимо правильно диагностировать болезнь и назначить адекватное лечение.
Для постановки диагноза пациента направляют на:
- офтальмометрию;
- кератографию;
- кератометрию;
- электроретинографию;
- рефрактометрию;
- тонометрию;
- оптическую когерентную томографию;
- лазерную доплерометрию;
- биомикроскопию.
Лечение патологии роговицы
При патологиях роговицы возможно медикаментозное лечение, физиотерапевтическое и хирургическое.
Медикаментозное лечение патологий роговицы включает применение:
- антибактериальных препаратов – при инфекционных заболеваниях;
- местных глюкокортикостероидов (мазей, глазных капель, искусственных слез) –подавляют воспалительные процессы;
- иммунодепрессивных средств – необходимы при системных поражениях соединительной ткани, приводящих к истончению и изъязвлению роговицы;
- лекарств, улучшающих трофику роговицы;
- медикаментов, способствующих регенерации эпителия.
Возможно также использование физиотерапевтических процедур: электрофореза, лазеротерапии.
Но в большинстве случаев консервативная терапия, а также коррекция зрения с помощью очков и контактных линз оказываются бесполезными. Поэтому врач прибегает к хирургическому лечению, которое может проводиться путем кератэктомии или кератопластики.
Кератэктомия применяется только для удаления небольших поверхностных помутнений роговицы, расположенных точно в центре роговицы.
В основном применяют кератопластику. Она предполагает частичную или полную замену поврежденных слоев роговой оболочки трансплантатом, полученным от донора либо искусственным. В результате хирургического вмешательства устраняются дефекты роговицы, восстанавливаются ее форма, свойства и работоспособность.
Операция рекомендуется при кератоконусе, дистрофических поражениях, тяжелых травмах, термических и химических ожогах.
Различают несколько разновидностей кератопластики:
- сквозная – заменяют все слои роговицы;
- передняя послойная – трансплантат устанавливают только в передние слои;
- задняя послойная – пересадка производится только в задних слоях.
Чаще всего операцию проводят с помощью лазера. Лазерный луч делает точные разрезы на роговицах донора и пациента, что гарантирует отсутствие ошибок, сводит к минимуму болезненные ощущения и продолжительность реабилитационного периода.
Оперативная офтальмология в основном применяет фемтосекундный лазер, названный так за свою скорость (одна фемтосекунда равняется 10-12 секундам). Он способствует образованию микропузырьков, состоящих из углекислого газа и воды. Под воздействием пузырьков ткань роговицы мягко разъединяется и делает разрез, который точно соответствует необходимой форме и размерам.
Кератопластика выполняется в амбулаторных условиях с применением общего или местного наркоза. После операции пациент возвращается домой.
Швы снимают спустя 6-12 месяцев после проведения операции. Реабилитация занимает около года. Из-за того, что в роговице отсутствуют сосуды, она быстро подвергается патологическим процессам и медленно восстанавливается.
В 90% случаев после кератопластики удается вернуть прозрачность роговице и существенно улучшить зрение.
Источник
Роговица относится к важнейшим оптическим структурам глаза. Она очень ранима из-за почти непрерывного контакта с окружающей средой во время бодрствования. Поскольку роговица расположена в области открытой глазной щели, она больше всего подвергается воздействию света, тепла, микроорганизмов, инородных тел, поэтому в ней могут возникать разнообразные морфофизиологические и функциональные нарушения. Особенно неблагоприятна посттравматическая и воспалительная патология роговицы, так как она часто не бывает строго изолирована вследствие общности кровоснабжения и иннервации роговицы и других отделов глаза (конъюнктива, склера, сосудистая оболочка и др.).
Патология роговицы встречается в виде врожденных аномалий, опухолей, дистрофий, воспалений и повреждений.
Аномалии роговицы
Аномалии роговицы чаще характеризуются изменениями ее размеров, радиуса кривизны, а также прозрачности.
Микрокорнеа. Микрокорнеа (microcornea), или малая роговица, такое состояние роговицы, при котором ее диаметр уменьшен. При измерении роговицы выявляют, что она уменьшена по сравнению с возрастной нормой более чем на 1—2 мм, т. е. диаметр роговицы новорожденного может быть не 9, а 6—7 мм, а ребенка 7 лет — не 10,5, а 8—9 мм и т. д.
Макрокорнеа. Макрокорнеа (macrocornea), или мегалокорнеа, — большая роговица, т. е. размеры ее увеличены по сравнению с возрастной нормой более чем на 1 мм.
В зависимости от величины отклонений от возрастной нормы они могут в разной степени отражаться на клинической рефракции и зрительных функциях, так как при этом изменяется радиус кривизны роговицы, а иногда и ее прозрачность. Кроме того, следует иметь в виду, что такие состояния, как микро- или макрокорнеа, могут сопровождаться повышением внутриглазного давления. Следовательно, у каждого ребенка и с малой, и с большой роговицей необходимо исследовать внутриглазное давление.
Лечение таких состояний, как правило, не проводят. Может лишь возникать необходимость в очковой или контактной коррекции аметропий различного вида и величины.
Кератоконус. Кератоконус — состояние роговицы, при котором значительно изменены ее форма и кривизна (рис. 89). При этом конусообразно выступает преимущественно ее центральная часть. Наличие такой аномалии следует предположить в тех случаях, когда обнаружено снижение остроты зрения у детей с прозрачными преломляющими оптическими средами и нормальным глазным дном. В таких случаях необходимо определить форму, кривизну и рефракцию роговицы (кератометрия, офтальмометрия, рефрактометрия) . При этом всегда выявляют выраженный астигматизм, чаще неправильный. Кератоконус нередко имеет злокачественное течение, т. е. его степень увеличивается, а главное возникает и прогрессирует помутнение роговицы и одновременно резко падает зрение.
При биомикроскопическом исследовании выявляют разрывы базальной мембраны эпителия, утолщение, фибриллярную дегенерацию и трещины передней пограничой пластинки (боуменова оболочка), складки и изгибы задней пограничной пластинки (десцеметова оболочка).
Процесс возникает чаще в возрасте 8—9 лет и старше, развивается медленно, обычно без воспалительных явлений. Поражаются, как правило, оба глаза, но не всегда одновременно и в разной степени. В начальной стадии болезни появляется выпячивание (конус), степень которого и направление осей периодически меняются. Постепенно вершина конуса мутнеет. Иногда появляется гиперестезия роговицы, сопровождающаяся болями и светобоязнью. Верхушка конуса может повторно изъязвляться и даже перфорироваться. Иногда возникает состояние, называемое острым кератоконусом: задняя пограничная пластинка разрывается, камерная влага проникает в роговицу и вызывает отечное помутнение стромы.
Крайне редко наблюдается задний кератоконус. Роговица при этом имеет нормальную структуру, но истончена ее задняя поверхность, которая искривлена сильнее, чем обычно.
Кератоглобус. Кератоглобус (keratoglobus) характеризуется тем, что поверхность роговицы имеет выпуклую форму не только в центре, как при кератоконусе, а на всем протяжении. При офтальмометрии выявляют измененный радиус кривизны роговицы в разных меридианах, что сопровождается явлениями астигматизма. Зрение при кератоглобусе чаще снижено соответственно степени изменения кривизны роговицы, т. е. величине и виду аметропии. Лечение перечисленных аномалий развития роговицы состоит прежде всего в оптической коррекции аметропий (очки, контактные линзы), а также в осуществлении оперативных вмешательств. При остром кератоконусе в первую очередь назначают анестетики, кортикостероиды (дексазон), нейротрофические средства (дибазол, витамины группы В, амидопирин и др.). Благоприятные результаты при острых кератоконусах и кератоглобусах могут давать так называемые гемопломбирующие процедуры. Применяют аутокровь (аутоплазма), которую вводят через прокол лимба из-под небольшого конъюнктивального лоскута.
Врожденные помутнения. Врожденные помутнения роговицы, как правило, являются следствием нарушения эмбриогенеза в связи с болезнью матери (сифилис, гонорея, туберкулез, токсоплазмоз и др.). Помутнения обычно имеют диффузный характер, располагаются глубоко и преимущественно в центре, эпителий над этими помутнениями блестящий и гладкий.
Изменение прозрачности роговицы может возникнуть и по периферии у лимба, в этом случае оно носит название врожденного эмбриотоксона, который напоминает старческую дугу (arcus senilis).
Как казуистика встречается и такой вид помутнения роговицы, как ее врожденная пигментация в виде коричневатой полиморфной крапчатости в средних слоях.
Следует учитывать, что, поскольку по мере роста ребенка растет и его роговица вследствие ее истончения, помутнение может вначительно уменьшиться или почти полностью исчезнуть.
Лечение врожденных помутнений роговицы следует начинать с назначения медикаментов, способствующих усилению трофики (витамины, глюкоза, дефибринированная кровь, дибазол и др.) и рассасыванию помутнений (дионин, лидаза, трипсин, микродозы дексазона, биостимуляторы), которые применяют в виде форсированных инсталляций. Проводят также электро- и фонофорез, оксигенотерапию.
При стабильных и выраженных помутнениях, сопровождающихся снижением остроты зрения у детей, чаще возникающих с 3-летнего возраста, когда рост роговицы в основном закончен, показано оперативное лечение с помощью различных видов кератопластики.
Источник
Роговица относится к важнейшим оптическим структурам глаза. Она очень ранима из-за почти непрерывного контакта с окружающей средой во время бодрствования. Поскольку роговица расположена в области открытой глазной щели, она больше всего подвергается воздействию света, тепла, микроорганизмов, инородных тел, поэтому в ней могут возникать разнообразные морфофизиологические и функциональные нарушения.
Особенно неблагоприятна посттравматическая и воспалительная патология роговицы, так как она часто не бывает строго изолирована вследствие общности кровоснабжения и иннервации роговицы и других отделов глаза (конъюнктива, склера, сосудистая оболочка и др.).
Патология роговицы встречается в виде врожденных аномалий, опухолей, дистрофий, воспалений и повреждений.
Аномалии роговицы
Аномалии роговицы чаще характеризуются изменениями ее размеров, радиуса кривизны, а также прозрачности.
Микрокорнеа
Микрокорнеа (microcornea), или малая роговица, такое состояние роговицы, при котором ее диаметр уменьшен. При измерении роговицы выявляют, что она уменьшена по сравнению с возрастной нормой более чем на 1—2 мм, т. е. диаметр роговицы новорожденного может быть не 9, а 6—7 мм, а ребенка 7 лет — не 10,5, а 8—9 мм и т. д.
Макрокорнеа
Макрокорнеа (macrocornea), или мегалокорнеа, — большая роговица, т. е. размеры ее увеличены по сравнению с возрастной нормой более чем на 1 мм.
В зависимости от величины отклонений от возрастной нормы они могут в разной степени отражаться на клинической рефракции и зрительных функциях, так как при этом изменяется радиус кривизны роговицы, а иногда и ее прозрачность. Кроме того, следует иметь в виду, что такие состояния, как микро- или макрокорнеа, могут сопровождаться повышением внутриглазного давления. Следовательно, у каждого ребенка и с малой, и с большой роговицей необходимо исследовать внутриглазное давление.
Лечение таких состояний, как правило, не проводят. Может лишь возникать необходимость в очковой или контактной коррекции аметропий различного вида и величины.
Кератоконус
Кератоконус — состояние роговицы, при котором значительно изменены ее форма и кривизна (рис. 89). При этом конусообразно выступает преимущественно ее центральная часть. Наличие такой аномалии следует предположить в тех случаях, когда обнаружено снижение остроты зрения у детей с прозрачными преломляющими оптическими средами и нормальным глазным дном.

Рис. 89. Кератоконус
В таких случаях необходимо определить форму, кривизну и рефракцию роговицы (кератометрия, офтальмометрия, рефрактометрия). При этом всегда выявляют выраженный астигматизм, чаще неправильный. Кератоконус нередко имеет злокачественное течение, т. е. его степень увеличивается, а главное возникает и прогрессирует помутнение роговицы и одновременно резко падает зрение.
При биомикроскопическом исследовании выявляют разрывы базальной мембраны эпителия, утолщение, фибриллярную дегенерацию и трещины передней пограничой пластинки (боуменова оболочка), складки и изгибы задней пограничной пластинки (десцеметова оболочка).
Процесс возникает чаще в возрасте 8—9 лет и старше, развивается медленно, обычно без воспалительных явлений. Поражаются, как правило, оба глаза, но не всегда одновременно и в разной степени. В начальной стадии болезни появляется выпячивание (конус), степень которого и направление осей периодически меняются. Постепенно вершина конуса мутнеет.
Иногда появляется гиперестезия роговицы, сопровождающаяся болями и светобоязнью. Верхушка конуса может повторно изъязвляться и даже перфорироваться. Иногда возникает состояние, называемое острым кератоконусом: задняя пограничная пластинка разрывается, камерная влага проникает в роговицу и вызывает отечное помутнение стромы.
Крайне редко наблюдается задний кератоконус. Роговица при этом имеет нормальную структуру, но истончена ее задняя поверхность, которая искривлена сильнее, чем обычно.
Кератоглобус
Кератоглобус (keratoglobus) характеризуется тем, что поверхность роговицы имеет выпуклую форму не только в центре, как при кератоконусе, а на всем протяжении. При офтальмометрии выявляют измененный радиус кривизны роговицы в разных меридианах, что сопровождается явлениями астигматизма. Зрение при кератоглобусе чаще снижено соответственно степени изменения кривизны роговицы, т. е. величине и виду аметропии.
Лечение перечисленных аномалий развития роговицы состоит прежде всего в оптической коррекции аметропии (очки, контактные линзы), а также в осуществлении оперативных вмешательств. При остром кератоконусе в первую очередь назначают анестетики, кортикостероиды (дексазон), нейротрофические средства (дибазол, витамины группы В, амидопирин и др.). Благоприятные результаты при острых кератоконусах и кератоглобусах могут давать так называемые гемопломбирующие процедуры. Применяют аутокровь (аутоплазма), которую вводят через прокол лимба из-под небольшого конъюнктивального лоскута.
Врожденные помутнения
Врожденные помутнения роговицы, как правило, являются следствием нарушения эмбриогенеза в связи с болезнью матери (сифилис, гонорея, туберкулез, токсоплазмоз и др.). Помутнения обычно имеют диффузный характер, располагаются глубоко и преимущественно в центре, эпителий над этими помутнениями блестящий и гладкий.
Изменение прозрачности роговицы может возникнуть и по периферии у лимба, в этом случае оно носит название врожденного эмбриотоксона, который напоминает старческую дугу (arcus senilis).
Как казуистика встречается и такой вид помутнения роговицы, как ее врожденная пигментация в виде коричневатой полиморфной крапчатости в средних слоях.
Следует учитывать, что, поскольку по мере роста ребенка растет и его роговица вследствие ее истончения, помутнение может вначительно уменьшиться или почти полностью исчезнуть.
Лечение врожденных помутнений роговицы следует начинать с назначения медикаментов, способствующих усилению трофики (витамины, глюкоза, дефибринированная кровь, дибазол и др.) и рассасыванию помутнений (дионин, лидаза, трипсин, микродозы дексазона, биостимуляторы), которые применяют в виде форсированных инстилляций. Проводят также электро- и фонофорез, оксигенотерапию.
При стабильных и выраженных помутнениях, сопровождающихся снижением остроты зрения у детей, чаще возникающих с 3-летнего возраста, когда рост роговицы в основном закончен, показано оперативное лечение с помощью различных видов кератопластики.
Дегенерация роговицы
Дистрофии роговицы (дегенерации) чаще возникают под влиянием алиментарных и нейрогенных факторов. В зависимости от сроков появления и причин этой патологии условно различают первичные, или врожденные, и вторичные, или приобретенные, дистрофии.
Первичная дистрофия роговицы проявляется в раннем детском или юношеском возрасте, носит семейный и наследственный характер, характеризуется ареактивным прогредиентным течением. Как правило, белесоватое помутнение роговицы располагается в центре, имеет полиморфный вид, четкие края. Помутнение захватывает поверхностные и средние слои. Чувствительность роговицы резко снижена. Процесс, как правило, симметричный, двусторонний. Глаза почти всегда спокойны, отсутствует васкуляризация.
У детей, преимущественно дошкольников, а иногда и у школьников встречаются и другие разновидности первичных дистрофий роговицы узелковая дегенерация роговицы Гренува, пятнистая дистрофия (дистрофия роговицы Фера), решетчатая дистрофия (болезнь Диммера), эпителиальная дистрофия Месманна, дегенерация роговицы Шнидера, семейная крапчатая дистрофия Франсуа.
Клиническая картина этих дистрофий соответствует их названиям: процесс преимущественно симметричный, двусторонний. Поражаются почти все слои роговицы. Глаза всегда спокойны, безболезненны. Зрение снижено.
Лечение первичных дистрофий роговицы оперативное — послойная или сквозная, частичная или полная кератопластика в различных модификациях. В дооперационном периоде показаны витаминизированные мази (А, группы В, Е и др.), рассасывающая терапия (дионин, алоэ, лидаза и др.).
Вторичные дистрофии роговицы, как правило, возникают вследствие таких патологических процессов, как коллагенозы, врожденная глаукома, прогрессирующий кератоконус, различные авитаминозы, выраженные ожоги конъюнктивы и склеры, недостаточная продукция слезной жидкости (болезнь Микулича и др.), выворот, заворот и колобома век.
Клиническая (биомикроскопическая) картина вторичных дистрофий роговицы разнообразная, полиморфная, чаще всего характерна для одного из перечисленных патологических процессов. Наблюдаются разные локализации и размеры помутнения, его форма и цвет, глубина залегания, способность к обратному развитию под влиянием лечения, наконец, разная степень снижения зрительных функций.
Наиболее часто дистрофия встречается в детском возрасте при ревматоидном артрите и врожденной глаукоме. В роговице появляется двусторонняя лентовидная прогрессирующая необратимая эпителиально-стромальная дистрофия. Помутнение имеет серый цвет с «кристаллическими» включениями и бухтами просветления, располагается соответственно области открытой глазной щели (от 3 до 9 часов).
Начинается процесс с появления нежных помутнений полулунной формы у лимба. Через месяцы, а иногда годы помутнение захватывает все более длинную полосу шириной около 5—4 мм, проходящую через весь горизонтальный диаметр роговицы. Гистологической основой этого помутнения является отложение известковых пластинок и гиалиновых зернышек. Одновременно развивается вялый пластический иридоциклит и образуется катаракта.
В принципе лечение вторичных дистрофий этиологическое и патогенетическое.
Оно включает длительную медикаментозную терапию нейротрофическими и рассасывающими медикаментами (витамины, амидопирин, дибазол, новокаин, димексид, мед, ферменты, тканевые препараты), аутогемотерапию и др. При неэффективности медикаментозного инсталляционного и физиотерапевтического лечения осуществляются различные кератопластические операции (кератэктомия, кератопластика), дающие обнадеживающие результаты.
Аветисов Э.С., Ковалевский Е.И., Хватова А.В.
Опубликовал Константин Моканов
Источник