Ангулярный конъюнктивит моракс аксенфельда
Ангулярный конъюнктивит (от лат. angulus – угол) – это воспалительное заболевание слизистой оболочки глаза, затрагивающее уголки глазных щелей. Составляет 5–7% от всех конъюнктивитов бактериальной природы.

Что это такое?
Развитие ангулярного конъюнктивита провоцирует палочка Моракса-Аксенфельда (Moraxella lacunata). Палочка попадает в глаза контактно-бытовым путем. В норме слезная жидкость содержит противомикробные вещества, которые являются защитным барьером на пути бактерии. Поэтому при хорошем иммунитете этот микроорганизм не вызывает заболевания.
Ангулярный конъюнктивит – обычно это хронический процесс с периодическими обострениями. Поэтому важно поддерживать иммунитет для профилактики рецидивов.
Причины развития ангулярной формы
Заражение патогенной бациллой и развитие ангулярного конъюнктивита происходит при:
- Использовании чужой косметики.
- Использовании чужого полотенца.
- Контакте с болеющим человеком.
- Растирании глаз грязными руками.
- Купании в загрязненных водоемах.
- Через зараженный инструментарий в кабинете косметолога.
Ангулярному конъюнктивиту подвержены люди с ослабленным иммунитетом. Ослабить защитные функции организма может переохлаждение, не так давно перенесенные простудные болезни, пожилой возраст.
Симптомы
Клиническая картина ангулярного конъюнктивита Моракса-Аксенфельда развивается через 4 дня от момента заражения. Поражаются оба глаза. Симптомы:
- Зуд, чувство жжения, рези в глазах.
- Боль при моргании.
- Покраснение, отек конъюнктивы в области углов глаз.
- Слизистые выделения, через 1–3 дня они приобретает гнойный характер. Затем – образование восковидных плотных палочек в уголках глаз.
- Туман, пелена перед глазами, снижение остроты зрения.
- Покраснение век, мацерация (разрыхление) и трещины на коже.

Ангулярный конъюнктивит требует срочного лечения. Если этим пренебречь, то происходит распространение инфекции на роговицу. Возникает кератит. Проявляется появлением болезненных язвочек на роговице. При дальнейшем прогрессировании грозит образованием бельма. Иногда инфекция вызывает воспаление носослезного канала, развивается дакриоцистит.
Диагностика
Для установления диагноза «ангулярный конъюнктивит» необходимо получить лабораторное подтверждение наличия бациллы Моракса-Аксенфельда. Проводят следующие лабораторно-инструментальные исследования:
- Общий анализ крови. Выполняют для оценки общего состояния организма.
- Биомикроскопия. Врач проводит осмотр глаз через щелевую лампу. Позволяет оценить состояние глазного дна.
- Бакпосев выделений из глаз. Показывает наличие патогенных бактерий, чувствительность к антибиотикам. Посев готовится 7–10 дней.
- Цитологическое исследование. Оценивают клеточный и микробный состав соскоба со слизистой оболочки. Результат через 2 часа.
Наиболее точный результат дает бакпосев. Но т. к. он выполняется слишком долго, врач назначает лечение от ангулярного конъюнктивита, не дожидаясь результатов, основываясь на характерной клинической картине и других данных.
Как лечить ангулярный конъюнктивит
Основа лечения ангулярного конъюнктивита – подавить рост и размножение патогенной палочки. Для этого назначают антисептики и антибиотики. С целью снятия воспаления – противовоспалительные средства. Людям с ослабленным иммунитетом, а также при частых рецидивах дополнительно выписывают иммуномодулирующие препараты.
1. Антисептические препараты:
- «Цинка сульфат». Палочка Моракса-Аксенфельда очень чувствительна к действию сульфата цинка, поэтому рекомендуется использовать его в качестве раствора для промывания глаз и закапывать в виде капель 2–3 р/д до излечения.
- Борная кислота. Используется для промывания глаз с целью механического выведения бактерий утром и вечером в течение 1 недели.
- Глазные капли «Окомистин». Препятствуют размножению бактерий. Закапывать 4–6 р/д до выздоровления.
2. Антибактериальные препараты:
- Мазь или капли «Тетрациклин», группа тетрациклинов, антибиотик широкого спектра действия. Закладывать за нижнее веко каждые 2–4 часа. Курс 7–10 дней.
- Антибиотик из группы аминогликозидов «Гентамицин» в виде глазных капель или мази. «Гентамицин» рекомендуется применять 3–4 р/д длительностью 7–10 дней.
- Капли «Тобрекс», группа аминогликозидов. Рекомендуемая дозировка: 1 к. 6 р/д. Курс не более 14 дней.
- Глазные капли «Флоксал», группа фторхинолонов. Является препаратом резерва. Назначают по 1 к. 2–4 р/д – до 2 недель.
3. Противовоспалительные средства:
- «Индоколлир», капли НПВС на основе индометацина. Закапывать по 1 к. 3–4 р/д не более 1 месяца.
- «Диклофенак», капли НПВС на основе диклофенака. Рекомендованная дозировка: 1 к. 3–4 р/д. Длительность терапии 1–2 недели.
4. Дополнительные средства:
- «Стиллавит» – увлажняющие капли. Ускоряют заживление, облегчают дискомфорт в глазах. Рекомендуется по 1 к. 2–3 р/д.
- «Визин» – капли, снимающие покраснение и отечность. Закапывать по 1–2 к. 2–3 р/д.
При одновременном использовании нескольких капель или мазей необходимо выдержать интервал 15–20 минут. С самостоятельным лечением следует быть осторожным.

Подбором препарата, дозировки, длительности терапии занимается врач-офтальмолог. Неправильно подобранное лечение может усугубить состояние, вызвать развитие осложнений: кератит, бельмо, слепота. При проникновении возбудителя в кровь и распространении его по организму может развиться эндокардит – воспаление внутренней оболочки сердца.
Профилактика
Чтобы не заболеть ангулярным конъюнктивитом, нужно соблюдать гигиену и вести здоровый образ жизни. Полезные рекомендации для профилактики заболевания:
- Использование индивидуального полотенца, наволочки.
- Не касаться немытыми руками глаз.
- Не купаться в грязных водоемах.
- Посещать только профессиональные косметические салоны, где строго соблюдаются правила дезинфекции инструментария.
- Использовать только свою косметику для глаз.

Организм после болезни должен окрепнуть и восстановиться, чтобы избежать рецидива. После перенесенного ангулярного конъюнктивита следует избегать переохлаждений, контакта с болеющими людьми, посещения саун и бассейнов.
Делитесь статьей с друзьями и близкими. Рассказывайте о своем опыте в комментариях. Будьте здоровы.
Оценка статьи:
Загрузка…
Источник
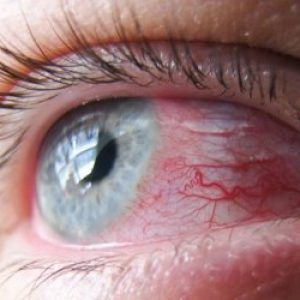 Ангулярным конъюнктивитом называют воспалительное поражение конъюнктивы (слизистой оболочки глаза), которое провоцирует диплобацилла Моракса-Аксенфельда.
Ангулярным конъюнктивитом называют воспалительное поражение конъюнктивы (слизистой оболочки глаза), которое провоцирует диплобацилла Моракса-Аксенфельда.
Основными симптомами патологии являются неприятные жгущие ощущения в уголках и вокруг глаз, гиперемия конъюнктивы и кожи век, выделения, нечеткость зрения.
В диагностике данного заболевания используют как общепринятые офтальмологические методы исследования (офтальмоскопию, вазометрию и другие), так и специфические (в частности, серологические) – для выявления возбудителя.
Принципы лечения те же, что и при купировании других инфекционных офтальмологических проблем – в первую очередь, это применение антибактериальных и противовоспалительных средств.
Оглавление:
1. Общие данные
2. Причины
3. Развитие патологии
4. Симптомы ангулярного конъюнктивита Моракса-Аксенфельда
5. Диагностика
6. Дифференциальная диагностика
7. Осложнения
8. Лечение ангулярного конъюнктивита Моракса-Аксенфельда
9. Профилактика
10. Последствия ангулярного конъюнктивита Моракса-Аксенфельда
Общие данные
Ангулярный конъюнктивит диагностируется у 5-7 пациентов из ста тех, у кого было выявлено воспалительное поражение слизистой оболочки глаза. Острые формы встречаются редко – около четырех пятых всех пациентов с ангулярным конъюнктивитом страдают хронической патологией.
Данное нарушение выявляется в любом возрасте, но чаще – в среднем и преклонном. Заболеваемость начинает возрастать уже после 40 лет, далее ее пики не наблюдаются. Осложнения также более характерны для старшего возраста, когда начинается инволютивное изменение тканей.
Представители мужского и женского пола заболевают с приблизительно одинаковой частотой – эта закономерность касается и молодых пациентов, и пожилых.
Причины
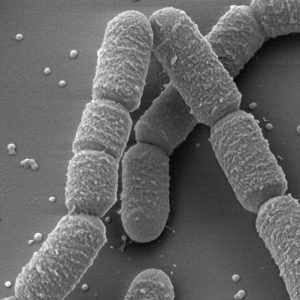 Ранее предполагалось, что ангулярный конъюнктивит вызывают стафилококки и стрептококки. Но непосредственной причиной развития описываемого заболевания оказалась Moraxella lacunata (диплобацилла Моракса-Аксенфельда).
Ранее предполагалось, что ангулярный конъюнктивит вызывают стафилококки и стрептококки. Но непосредственной причиной развития описываемого заболевания оказалась Moraxella lacunata (диплобацилла Моракса-Аксенфельда).
Возбудитель представляет собой короткие палочки, которые располагаются по две – в свою очередь, такие пары составляют короткие цепи. Это грамотрицательная палочка – она не окрашивается при окрашивании по Граму (одному из наиболее информативных способов в микробиологии различать возбудителей).
Диплобацилла Моракса-Аксенфельда относится к разряду строгих аэробов – то есть, тех бактериальных возбудителей, которым для жизнедеятельности необходимо пребывать в среде со свободным молекулярным кислородом. Он требуется для процессов, в результате которых освобождается энергия, требуемая для размножения и патогенной активности возбудителя.
Данный инфекционный агент неподвижен – в силу специфики строения и энергетических процессов он не наделен способностью самостоятельно перемещаться в тканях.
Обратите внимание
Среди других представителей рода возбудитель ангулярного конъюнктивита отличается высокой вирулентностью (способностью вызывать патологический процесс).
Диплобацилла Моракса-Аксенфельда проживает на слизистых оболочках человеческого организма – а именно:
- на конъюнктиве (чаще всего);
- среди эпителиальных клеток придаточных пазух носа;
- в поверхностном слое эндокарда (внутреннего слоя сердца).
Это значит, что одновременно могут проявляться признаки конъюнктивита, воспаления слизистой, выстилающей дополнительные полости носа, и эндокардита.
Диплобацилла Моракса-Аксенфельда относится к условно-патогенным микроорганизмам. Это значит, что в норме она может заселять слизистые оболочки здорового человека, не причиняя ему вреда и проживая своей жизнью. Но при определенных условиях возбудитель проявляет агрессивные свойства и провоцирует развитие болезни – в данном случае ангулярного конъюнктивита. Такими условиями являются:
- снижение иммунитета на фоне врожденных и приобретенных иммунодефицитов;
- состояние после перенесенных операций – особенно затяжных полостных (на органах живота либо грудной полости);
- ранний период после травм или критических состояний (комы);
- хронические, длительно протекающие соматические патологии – ишемическая болезнь сердца (кислородное голодание из-за атеросклеротического поражения сердечных сосудов), бронхиальная астма (поражение бронхов с их периодическим сужение и возникновением приступов удушья), язвенная болезнь желудка и 12-перстной кишки (возникновение единичного или множественных дефектов в стенке желудка либо кишки), сахарный диабет (нарушение метаболизма углеводов из-за нехватки гормона инсулина);
- психологическое истощение – на фоне стрессов, неподобающей моральной обстановки в семье, на работе и/или в социуме;
- тяжелый физический труд на протяжении длительного времени;
- плохое питание с недостаточным поступлением в организм белков жиров, углеводов, минеральных веществ;
- соблюдение изнурительных диет;
- сознательное (при желании снизить собственный вес) либо вынужденное голодание (например, при раковом поражении пищевода или желудка, что препятствует нормальному процессу пищеварения и поступления питательных веществ в ткани);
- неподобающие условия проживания либо отсутствие определенного места жительства;
- кормление грудью;
- старший возраст. Бацилла может жить на слизистых оболочках некоторых людей длительное время, не вызывая никаких нарушений и потом активизируясь только при старении человека.
 Диплобацилла Моракса-Аксенфельда может какое-то время существовать и вне организма человека. Так, благодаря устойчивости к неблагоприятным условиям окружающей среды, она способна поддержать жизнедеятельность при температуре от 10 градусов ниже нуля по Цельсию и до 55 градусов выше нуля, а также при определенном уровне влажности. Температурные условия человеческого организма являются оптимальными для размножения, роста и жизнедеятельности этого инфекционного агента.
Диплобацилла Моракса-Аксенфельда может какое-то время существовать и вне организма человека. Так, благодаря устойчивости к неблагоприятным условиям окружающей среды, она способна поддержать жизнедеятельность при температуре от 10 градусов ниже нуля по Цельсию и до 55 градусов выше нуля, а также при определенном уровне влажности. Температурные условия человеческого организма являются оптимальными для размножения, роста и жизнедеятельности этого инфекционного агента.
Возбудитель является представителем неферментирующих бацилл (тем, которые не вызывают процессов брожения в организме).
Развитие патологии
Диплобацилла Моракса-Аксенфельда передается от больного человека к здоровому, как правило, контактно-бытовым путем – это:
- использование личных предметов – перчаток, варежек, полотенец, носовых платков, косметических приспособлений;
- касание глаз руками, на которые попали бациллы – например, после рукопожатия с больным человеком;
- выполнение процедур в косметологическом кабинете с использованием инструментов, которые не прошли надлежащей обработки;
- выполнение медицинских процедур при таких же обстоятельствах;
- умывание лица водой, в которую попали бациллы Моракса-Аксенфельда.
Развитию патологии способствует травматизация глазного яблока. Это не обязательно должны быть выраженные травмы – микроповреждения слизистой оболочки глаза достаточно, чтобы через такую «брешь» бацилла попала в ткани конъюнктивы.
При попадании на слизистую оболочку глаза возбудитель довольно короткое время адаптируется в новых условиях конкретного организма – инкубационный период составляет всего 4 дня. Далее диплобацилла активизируется и выделяет на конъюнктиву продукты жизнедеятельности.
Развивается воспалительный процесс, особенно выраженными являются изменения в уголках глаз. При этом наблюдаются классические признаки воспалительного поражения: покраснение, отечность, незначительное повышение местной температуры. Также возможно возникновение точечных кровоизлияний в слизистую оболочку глаза.
При отсутствии лечения воспалительный процесс трансформируется в язвенный, а далее в некротический (омертвение), который склонен к прогрессированию. Из-за рефлекторного сужения мелких сосудов и капилляров микроциркуляция тканей (обеспечение кровью) нарушается, они не дополучают кислорода и питательных веществ. Сперва в конъюнктиве формируются мелкие эрозии, которые из-за прогрессирующей гипоксии тканей (кислородного голодания) развиваются до более глубоких язв – такой тип воспаления называется деструктивным.
Обратите внимание
При дальнейшем прогрессировании гипоксии при ангулярном конъюнктивите образуются очаги некроза, который распространяется на роговицу с развитием некротического кератита (ее воспаления с образованием участков омертвения).
Симптомы ангулярного конъюнктивита Моракса-Аксенфельда
Из-за особенностей своего жизненного цикла диплобацилла провоцирует цикличное течение ангулярного конъюнктивита – в виде чередующихся периодов стихания клинической картины и ее нарастания. Симптоматика развивается одинаково с двух сторон.
Признаками ангулярного конъюнктивита являются:
- чувство жжения;
- зуд;
- резь;
- боли;
- выделения;
- корочки;
- трещины кожных покровов;
- ухудшение зрения.
Как правило, именно из ощущения жжения и зуда начинается клиника ангулярного конъюнктивита. Неприятные ощущения локализуются в области глазницы (углубления в черепе, в котором располагается глаз) – пациент при этом регулярно трет эту область.
Резь в глазах появляется из-за воспалительного поражения конъюнктивы, которая, став более толстой, буквально выпирает и раздражается покрывающим ее веком.
Характеристики болей следующие:
-
 по локализации – вокруг глазницы;
по локализации – вокруг глазницы; - по распространению – иррадиация как таковая не характерна;
- по характеру – режуще-ноющие;
- по интенсивности – средней выраженности;
- по возникновению – появляются не сразу, а при прогрессировании патологии, могут усиливаться при моргании.
При дальнейшем прогрессировании заболевания воспалившаяся конъюнктива начинает продуцировать выделения.
Их характеристики следующие:
- по типу – слизь в виде бесцветной прозрачной или слегка мутноватой пены;
- по количеству – в небольшом объеме, иногда в виде следов;
- по консистенции – жидкая, затем через 1-3 суток становится густой и тягучей;
- по локализации – скапливается преимущественно в уголках глаз.
Загустевшая слизь затвердевает и превращается в эластичные корочки. Скопление слизи и корочек в уголках глаз (а также преимущественная локализация жжения и рези) послужило поводом для терминологического обозначения патологии («angulus» с латинского переводится как «уголок»).
Выделения приводят к мацерации кожных покровов (влажному разъеданию), а затем к возникновению трещин – сперва микроскопических, далее более выраженных.
Обратите внимание
При длительном развитии ангулярного конъюнктивита наблюдается регулярное нарушение зрения – но оно временное и проявляется в виде «пелены», «тумана» или «пленки» перед глазами. У одних пациентов такое нарушение не наблюдается вовсе, у других может мешать чтению, работе и вообще обычному ритму жизни.
Ангулярный конъюнктивит Моракса-Аксенфельда редко проявляется в виде острого процесса – обострения и ремиссии (стихание клинических симптомов) наблюдаются довольно часто, патология переходит в разряд хронической и может наблюдаться на протяжении многих лет.
Диагностика
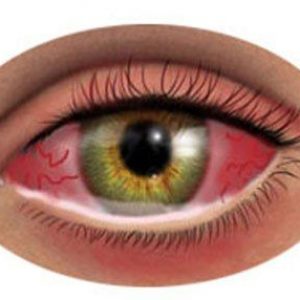 Диагноз конъюнктивита в целом поставить не сложно – для этого достаточно жалоб пациента, данных анамнеза (истории) заболевания и результатов обследования. Более значимым является определение природы описываемой патологии – а именно констатации ангулярного конъюнктивита Моракса-Аксенфельда. Для этого понадобится проведение дополнительных методов исследования.
Диагноз конъюнктивита в целом поставить не сложно – для этого достаточно жалоб пациента, данных анамнеза (истории) заболевания и результатов обследования. Более значимым является определение природы описываемой патологии – а именно констатации ангулярного конъюнктивита Моракса-Аксенфельда. Для этого понадобится проведение дополнительных методов исследования.
Из анамнеза имеет значение посещение сауны либо бани, пользование предметами личной гигиены, которые принадлежат другим людям, тесный контакт с ними другого рода.
Результаты физикального обследования будут такими:
- при осмотре – покраснение кожи вокруг глазницы, трещины в уголках глаз, выделения слизи, скопление корочек, которые легко отделяются при небольшом механическом усилии, покраснение слизистой оболочки глаз;
- при пальпации (прощупывании) – чувствительность или незначительная болезненность при надавливании на глазные яблоки и на область уголков глаз.
Изменения, которые можно выявить при осмотре и прощупывании, более выражены в латеральных (внутренних) углах глаза, менее – в латеральных (боковых). Покраснение выявляется не только со стороны слизистой, покрывающей глазное яблоко, но и той, которая выстилает изнутри веко (это так называемая пальпебральная конъюнктива).
Из инструментальных методов исследования в диагностике ангулярного конъюнктивита Моракса-Аксенфельда применяются:
- биомикроскопия глаза – изучение фрагментов глазного яблока с помощью клинического микроскопа. При этом обнаруживается переполненность кровью мелких капилляров конъюнктивы, а также отечность слизистой оболочки глаза. Биомикроскопия глаза также помогает выявить утолщение роговой оболочки, ее эрозии, язвы и некротическое поражение при дальнейшем прогрессировании ангулярного конъюнктивита. Также при этом более детально анализируется покраснение конъюнктивы, которая покрывает глазное яблоко и выстилает изнутри веко;
- определение остроты зрения – проводится с помощью специальных таблиц Сиверцева, «построенных» из строчек букв или фигур. Если поражена только конъюнктива, то зрение нарушается незначительно, при поражении роговицы – существенно;
- оптическая когерентная томография роговицы (ОКТ) – с помощью сканирования изучают поверхностные и глубокие слои роговой оболочки. Метод привлекается для определения прогрессирующих изменений роговицы, которые могут возникнуть при распространении на нее патологического процесса с конъюнктивы;
- компьютерная кератометрия – компьютерное изучение основных параметров роговой оболочки. Применяется для оценки ее состояния при вторичном поражении на фоне ангулярного конъюнктивита;
- компьютерная кератотопография – оценка с помощью компьютерной программы кривизны роговицы. Применяется в запущенных случаях поражения роговой оболочки при распространении патологического процесса с конъюнктивы;
- диафаноскопия глаза – изучение состояния глазного яблока при просвечивание тканей глаза проходящим светом. Имеет широкое предназначение, но в данном случае применяется для оценки язвенных и некротических поражений роговой оболочки;
- микроскопия роговицы – ее микроскопическое изучение. Позволяет выявить микроэрозии и небольшие некротические очаги при прогрессировании ангулярного конъюнктивита.
Из лабораторных методов исследования в диагностике описываемого заболевания применяются:
-
 общий анализ крови – при этом определяются неспецифические признаки воспаления в виде повышения количества лейкоцитов (лейкоцитоза) и СОЭ;
общий анализ крови – при этом определяются неспецифические признаки воспаления в виде повышения количества лейкоцитов (лейкоцитоза) и СОЭ; - серологические тесты – с их помощью определяют антитела к антигенам бациллы Моракса-Аксенфельда, по которым можно косвенно судить о наличии инфекционного агента;
- бактериоскопическое исследование – под микроскопом изучают мазок-отпечаток конъюнктивы, в нем выявляют возбудителя;
- бактериологическое исследование – делают посев соскоба или мазка с конъюнктивы на специальные питательные среды, ожидают роста колоний, по ним идентифицируют бациллу. Также метод применяют для определения чувствительности возбудителя к антибиотикам, что важно для последующего лечения.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику ангулярного конъюнктивита Моракса-Аксенфельда проводят с другими конъюнктивитами:
- неспецифическими;
- специфическими.
Осложнения
Ангулярный конъюнктивит чаще всего осложняют следующие заболевания и патологические состояния:
- кератит – поражение роговой оболочки воспалительного, а затем язвенного и некротического характера;
- блефарит – воспаление кожных покровов век;
- дакриоцистит – воспалительный процесс в стенках слезного мешка;
- рубцевание век – соединительнотканное перерождение, которое может привести к их сращению;
- гайморит – воспалительное поражение слизистой оболочки, выстилающей изнутри гайморовые пазухи;
- фронтит – воспалительный процесс, который развивается в слизистой лобной пазухи;
- этмоидит – воспаление слизистой оболочки, выстилающей ячейки решетчатой кости;
- эндокардит – воспалительное поражение внутренней оболочки сердца, которой в данном случае развивается из-за миграции возбудителя с током крови в полость сердца;
- нарушение структуры клапанов сердца и клапанная недостаточность, которая может повлечь за собой существенные расстройства гемодинамики.
Лечение ангулярного конъюнктивита Моракса-Аксенфельда
Лечение ангулярного конъюнктивита проводят консервативными методами – общими и местными.
Общие назначения следующие:
- антибактериальные средства – сперва назначают препараты широкого спектра действия, а при получении результатов бактериоскопического и бактериологического исследования – те антибиотики, к которым чувствителен возбудитель. Он реагирует на макролиды, тетрациклины, аминогликозиды и фторхинолоны, но перед назначением в конкретном случае следует проверять его резистентность (нечувствительность) к антибиотикам;
- нестероидные противовоспалительные препараты (НПВП);
- иммуностимулирующие препараты – при этом применяются биологически активные пептиды, препараты, изготовленные на основании вытяжки из тимуса, интерфероны и интерлейкины;
- общеукрепляющие средства – в частности, витамины. Их назначают в виде аптечных комплексов для перорального употребления либо инъекций;
- десенсибилизирующие препараты – они уменьшают чувствительность организма к токсинам возбудителя.
В качестве местного лечения применяются:
- регулярное (до 4-6 раз в день) промывание глаз антисептическими растворами;
- глазные капли с антисептическим эффектом – как правило, это цинка сульфат. Лечение длительное – препарат закапывают после промывания глаз 4-6 раз в день не менее 1 месяца (зачастую, до 1,5);
- цинковая мазь – ею обрабатывают края век;
- нестероидные препараты в виде глазных капель. Хорошие результаты наблюдаются при закапывании диклофенака натрия;
- глюкокортикостероидные препараты – их назначают при тяжелом течении патологии и/или неэффективности НПВП. Срок лечения определяет офтальмолог.
 В целом ангулярный конъюнктивит Моракса-Аксенфельда лечить сложно. Нередко при достижении, казалось, хороших результатов наблюдается повторная «вспышка» болезни. Иногда лечение помогает остановить развитие данной патологии, но ее регресса не наблюдается.
В целом ангулярный конъюнктивит Моракса-Аксенфельда лечить сложно. Нередко при достижении, казалось, хороших результатов наблюдается повторная «вспышка» болезни. Иногда лечение помогает остановить развитие данной патологии, но ее регресса не наблюдается.
В лечении ангулярного конъюнктивита также могут привлекать хирургическое вмешательство – а именно при рубцевании и сращении век. Во время операции перемычки разъединяют, рубцы иссекают, при необходимости проводят пластику век.
Профилатика
Мерами профилактики ангулярного конъюнктивита являются:
- использование только личных предметов – носовых платков, полотенец, перчаток, косметических средств;
- неукоснительное соблюдение правил личной гигиены – мытье рук при контакте с предметами и людьми вне дома;
- избегание прикосновения к глазам немытыми руками;
- укрепление иммунной системы разными известными методами;
- выявление в организме хронических очагов инфекции, на фоне которых диплобацилла Моракса-Аксенфельда активничает более уверенно.
Последствия ангулярного конъюнктивита Моракса-Аксенфельда
Прогноз при ангулярном конъюнктивите разный. При своевременной диагностике и адекватном лечении наступает выздоровление. Но заболевание склонно к рецидивированию – острые явления на фоне лечения проходят, ангулярный конъюнктивит переходит в хроническую форму.
Прогноз ухудшается при развитии рубцовых сращений, которые приводят к деформации век.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
2,796 просмотров всего, 1 просмотров сегодня
Загрузка…
Источник


