Алгоритм диагностики лечения глаукомы
В статье представлены классификация и диагностика первичной открытоугольной глаукомы, схема оптимальной гипотензивной терапии и индивидуальный алгоритм динамического наблюдения.

Формы и разновидности первичной глаукомы

Классификационная схема уровня внутриглазного давления при глаукоме

Течение глаукомы

Классификационная схема стадий глаукомы по А.П. Нестерову – А.Я. Бунину (1973)

Факторы риска, вызывающие повышение ВГД

Факторы риска прогрессирования глаукомной оптической нейропатии

Комплекс диагностических исследований

Факторы, влияющие на «давление цели»

Оптимальные характеристики верхней границы ВГД на фоне местной гипотензивной терапии при глаукоме
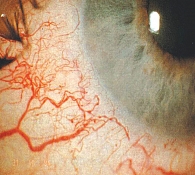
Рис. 1. При развитой и далеко зашедшей стадиях ПОУГ возможны воронкообразное расширение и извитость передних цилиарных артерий непосредственно перед местом прободения склеры (симптом Ремизова – Армеева, или симптом кобры)
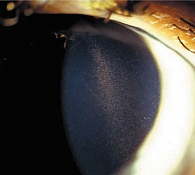
Рис. 2. Веретено Крукенберга (скопление на эндотелии роговицы, преимущественно в центральном ее отделе, пигмента из радужки в форме вертикально расположенного столбика) при синдроме пигментной дисперсии и пигментной глаукоме
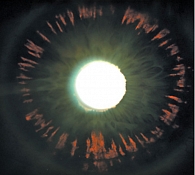
Рис. 3. Трансиллюминация радужки при синдроме пигментной дисперсии и пигментной глаукоме
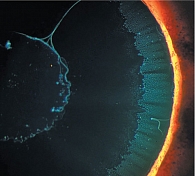
Рис. 4. Отложения псевдоэксфолиаций (белковых комплексов) при псевдоэксфолиативном синдроме и псевдоэксфолиативной глаукоме на эндотелии роговицы, а также на капсуле и в связочном аппарате хрусталика, в зоне зрачкового края радужки и угла передней камеры
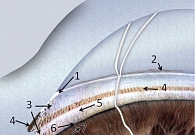
Рис. 5. Гониоскопия
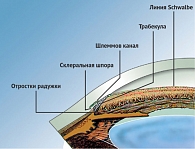
Рис. 6
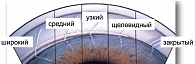
Рис. 7. Классификация УПК по Ван Бойнингему


Рис. 8
Рис. 9
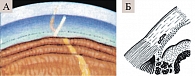
Рис. 10
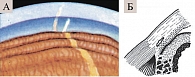
Рис. 11
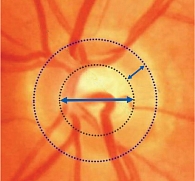
Рис. 12. Оценка состояния диска зрительного нерва
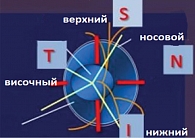
Рис. 13. Правило I.S.N.T.

Рис. 14. ДЗН пациента с глаукомой в динамике (А – исходно, Б ‒ через год, В ‒ через 1,5 года; расширение и углубление глаукомной экскавации, уменьшение площади НРП)
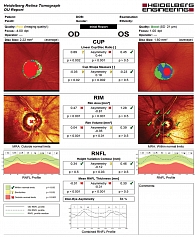
Рис. 15. HRT: OD – далеко зашедшая стадия глаукомы (увеличен размер экскавации, резкое снижение толщины СНВС), OS – начальная стадия глаукомы (уменьшение толщины СНВС)
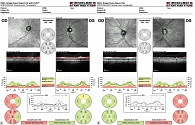
Рис. 16. ОКТ. А – OD, далеко зашедшая глаукома, расширена экскавация ДЗН, истончение СНВС; OS, изменения толщины СНВС только в верхнем квадранте; Б – OD, начальная глаукома, показатели в пределах нормы; OS, далеко зашедшая глаукома, расширена экскавация
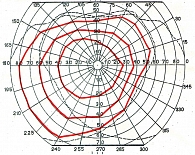
Рис. 17. Кинетическая периметрия
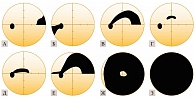
Рис. 18. Типичные дефекты поля зрения при глаукоме: А – назальная ступенька, Б – височный клин, В – верхний дугообразный дефект, Г – ранний верхний парацентральный дефект в 10° от точки фиксации, Д – верхний парацентральный дефект, угрожающий точке фикса

Рис. 19. Прогрессирование глаукомного процесса, по данным САП: А ‒ исходно, Б ‒ через 1,5 года
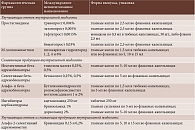
Механизм гипотензивного действия лекарственных средств

Комбинированные фиксированные формы
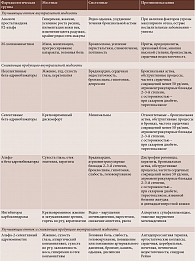
Локальные и системные побочные эффекты местной гипотензивной терапии
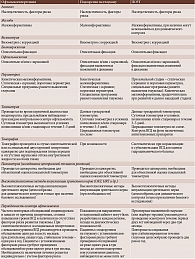
Динамическое наблюдение при глаукоме. Алгоритм диагностического поиска и динамического контроля при офтальмогипертензии, подозрении на глаукому и ПОУГ
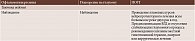
Динамическое наблюдение при глаукоме. Алгоритм диагностического поиска и динамического контроля при офтальмогипертензии, подозрении на глаукому и ПОУГ
Согласно прогнозам, число больных глаукомой в мире к 2020 г. увеличится до 76 млн, к 2040 г. – до 111,8 млн человек [1]. В 2011 г. распространенность глаукомы в России варьировалась от 83 до 103 на 10 тыс. взрослого населения. Более чем у 100 тыс. человек ежегодно офтальмологи выявляют данное заболевание впервые [2]. По данным за 2016 г., в структуре инвалидности в России глаукома занимала лидирующие позиции (27%) [3].
Актуализация ранней диагностики глаукомы обусловлена высокой вероятностью сохранения зрительных функций при своевременном и адекватном лечении, надлежащей тактике ведения больного.
Диагностика
Глаукома – группа хронических заболеваний глаз, характеризующихся периодическим или постоянным увеличением внутриглазного давления (ВГД) выше толерантного для зрительного нерва уровня, развитием глаукомной оптической нейропатии (ГОН) и соответствующими необратимыми изменениями зрительного нерва и поля зрения.
Глаукома сопровождается триадой признаков:
- периодическим или постоянным увеличением ВГД выше толерантного уровня;
- атрофией зрительного нерва (с экскавацией);
- характерным изменением поля зрения.
Классификация
По происхождению выделяют:
- первичную глаукому, при которой патологические процессы возникают в углу передней камеры (УПК), дренажной системе глаза и диске зрительного нерва (ДЗН) и представляют собой последовательные патогенетические этапы развития глаукомы;
- вторичную глаукому – побочное и необязательное следствие ряда других болезней. Причиной могут быть как интра-, так и экстраокулярные нарушения.
Принципы исследования уровня ВГД и гидродинамики глаза
При анализе данных тонометрии учитывают абсолютные показатели ВГД, суточные колебания и разницу офтальмотонуса между глазами, фиксируют также время измерения ВГД:
- Рt – показатели тонометрии при измерении ВГД контактным тонометром Маклакова, чаще грузом массой 10 г;
- Р0 – истинное ВГД – показатели тонометрии при измерении ВГД большинством современных методов (тонометрия по Гольдману, пневмотонометрия и т.д.).
Схемы тонометрии
Существует несколько видов тонометрии:
- двухчасовая;
- суточная;
- циркадианная.
Обратите внимание: при любой схеме следует фиксировать метод и время измерения ВГД.
Зоны уровня ВГД в здоровой популяции
Низкая норма 15–18 мм рт. ст. встречается в 21,3% случаев, средняя – 19–22 мм рт. ст. – в 72,2%, высокая ≥ 23 мм рт. ст. – в 6,5% случаев.
Толерантный уровень ВГД – уровень офтальмотонуса, не оказывающий повреждающего действия на внутренние структуры глазного яблока.
«Давление цели» (целевое давление) определяется эмпирически с учетом всех факторов риска, имеющихся у конкретного больного, и так же, как толерантный уровень офтальмотонуса, не должно оказывать повреждающего действия на глазное яблоко. «Давление цели» всегда ниже толерантного. Важно учитывать и показатели перфузионного давления глаза. Для адекватного глазного кровотока разница диастолического артериального давления и ВГД должна составлять не менее
50 мм рт. ст.
Влияние центральной толщины роговицы на ВГД
Исследование толщины роговицы позволяет более точно интерпретировать данные тонометрии глаза. В здоровых глазах толщина роговицы варьируется в широких пределах, чаще 521–560 мкм, среднее значение – 555 мкм.
Данные тонометрии в глазах с роговицей, имеющей толщину в центре более 580 мкм, нуждаются в коррекции в сторону понижения (реальное ВГД ниже полученного результата). Тонометрический уровень ВГД (Pt) 26–28 мм рт. ст. на таких глазах во многих случаях может расцениваться как нормальный.
Пациенты с центральной толщиной роговицы менее 520 мкм нуждаются в коррекции тонометрических показателей в сторону повышения (реальное ВГД выше полученного результата, это можно отнести и к пациентам с миопией выше 6 дптр).
Биомикроскопия в диагностике глаукомы
Опознавательные зоны УПК (рис. 5, 6)
- Переднее пограничное кольцо Швальбе – место окончания десцеметовой оболочки соответствует области лимба; от расположенной рядом ткани роговицы отличается более белой окраской и меньшей степенью прозрачности.
- Вырезка – узкая борозда, которая является границей между передним пограничным кольцом Швальбе и следующей зоной корнеосклеральных трабекул.
- Корнеосклеральная трабекула – просвечивающая полоска меняющейся окраски, большей частью бледно-серая, желтоватая до белой.
- Шлеммов канал (склеральный синус) – серая тень в середине трабекулы. При просачивании в шлеммов канал крови он отсвечивает красным, при пигментации становится коричневого цвета.
- Склеральная шпора, или заднее пограничное кольцо Швальбе, имеет вид полосы ярко-белого цвета, служит местом прикрепления к склере цилиарного тела и ограничивает шлеммов канал сзади.
- Полоска (лента) цилиарного тела серо-коричневого цвета, слегка блестит. С возрастом, а также при глаукоме она становится матово-серой, рыхлой и более узкой.
- Периферия корня радужки. У корня радужки образуются две или три циркулярно расположенные складки. Корень радужки может располагаться непосредственно напротив шпоры, равно как и напротив шлеммова канала и переднего пограничного кольца Швальбе.
Классификация УПК по Ван Бойнингему
Количественная оценка ДЗН:
- размер ДЗН;
- соотношение экскавации к диску (Э/Д); соотношение нейроретинального пояска (НРП) к диску. НРП – поверхность ДЗН за вычетом экскавации.
Качественная оценка ДЗН:
- форма, высота, цвет НРП, его отсутствие (краевая экскавация) или тенденция к истончению;
- деколорация атрофических участков ДЗН; геморрагии на поверхности ДЗН;
- сдвиг и обнажение сосудистого пучка;
- характеристики перипапиллярной атрофии;
- слой нервных волокон сетчатки.
Диск зрительного нерва, соотношение ЭД и НРП
Среднестатистические размеры ДЗН находятся в пределах от 1,9 до 2,8 мм2. К малым размерам ДЗН относят диски площадью менее 1,5 мм2, к средним – от 1,51 до 2,5 мм2, к большим > 2,51 мм2. При миопии он может слегка (на 1,2 ± 0,15%) увеличиваться на каждую диоптрию аметропии. Чем больше ДЗН, тем больше Э/Д и НРП. Большая экскавация в большом ДЗН может быть физиологической, в то время как маленькая экскавация при очень маленьком ДЗН может свидетельствовать о глаукомном повреждении зрительного нерва. В этом случае офтальмоскопическая диагностика особенно затруднена, как и при косом выходе ДЗН.
Правило I.S.N.T.
Международное правило позволяет определить относительный размер пояска в различных областях, окружающих диск. Самая широкая зона ДЗН – нижняя, затем следуют по убывающей верхняя, назальная и темпоральная: нижняя (Inferior) > верхняя (Superior) > носовая (Nasal) > височная (Temporal) – правило I.S.N.T. Отклонение от этого правила («косой» выход и нарушение рефракции от -6,0 до +6,0 дптр) подразумевает дальнейшее обследование и не всегда означает наличие глаукомы.
Гейдельбергская ретинальная лазерная томография
Гейдельбергская ретинальная лазерная томография (HRT) обеспечивает измерение размера, контура и формы ДЗН, экскавации (CUP), нейроретинального пояска (НРП, RIM), перипапиллярной сетчатки и слоя нервных волокон сетчатки (СНВС, RNFL). HRT позволяет выявлять асимметрию в показателях обоих глаз.
Oптическая когерентная томография
Oптическая когерентная томография (ОКТ) – метод исследования состояния сетчатки, позволяющий проводить прижизненную микроскопию и формировать трехмерное изображение исследуемой области.
Исследование поля зрения
Поле зрения – это область пространства, воспринимаемая глазом при неподвижном взоре. Периметрия – метод исследования поля зрения с использованием движущихся (кинетическая периметрия) или неподвижных (статическая периметрия) стимулов.
Типичные изменения центрального поля зрения при глаукоме
Скотомы соответствуют ходу пораженных пучков волокон зрительного нерва, поэтому они заканчиваются у горизонтального меридиана.
Статическая автоматизированная периметрия
Световая чувствительность в различных участках поля зрения определяется с помощью неподвижных объектов переменной яркости. Выполняется с использованием компьютеризированных приборов, поэтому называется компьютерной или статической автоматической периметрией (САП).
При глаукоме в качестве стандартных используют скрининговые и пороговые программы для исследования центральной (30–25°) области поля зрения.
Оценка результатов
Числовые или графические схемы демонстрируют количественные показатели светочувствительности и их отклонения от возрастной нормы: чем меньше вероятность отклонения, тем интенсивнее штриховка соответствующего символа.
Основные оценочные статистические показатели (индексы)
Среднее отклонение (mean deviation, MD) отражает среднее снижение светочувствительности.
Паттерн стандартного отклонения (pattern standard deviation, PSD) характеризует выраженность локальных дефектов.
Лечение глаукомы
Общие принципы выбора местной гипотензивной терапии
До лечения определяют предполагаемое «давление цели» с учетом всех факторов риска у конкретного больного.
При подборе препарата необходимо оценить влияние назначенного гипотензивного режима на каждый глаз пациента в отдельности.
Лечение начинают с назначения в монорежиме лекарственного средства (ЛС) первого выбора (простагландины и бета-блокаторы). При его неэффективности или плохой переносимости данное ЛС заменяют ЛС из другой фармакологической группы или переходят к комбинированной терапии [4–6].
При оценке лекарственного воздействия необходимо учитывать:
- влияние на гидродинамику глаза;
- степень предполагаемого понижения уровня ВГД;
- наличие противопоказаний к применению;
- переносимость;
- необходимую частоту применения.
Два последних фактора могут значительно ухудшать качество жизни больных и в конечном итоге приводить к несоблюдению рекомендуемого режима лечения, что снижает эффективность проводимой терапии.
При развитой и далеко зашедшей стадии глаукомы или высоком уровне ВГД возможен старт с фиксированной комбинации [6].
При проведении комбинированной терапии не следует использовать более двух ЛС одновременно; предпочтительно применение ЛС в виде фиксированных комбинаций.
Следует использовать ЛС с разным механизмом действия, относящиеся к различным фармакологическим группам и усиливающие гипотензивное действие друг друга (например, простагландины и бета-блокаторы, ингибиторы карбоангидразы и адреномиметики; нельзя комбинировать два разных бета-адреноблокатора или два разных простагландина).
При необходимости (в частности, ожидание хирургического лечения или невозможность его осуществления) допустимо применение адекватного сочетания фиксированной комбинации с монопрепаратом (то есть три лекарственных средства).
Основные положения гипотензивной терапии
Критерием адекватности достигнутого гипотензивного эффекта служит стабилизация ГОН:
- достижение «давления цели», уровень ВГД не выше уровня «давления цели»;
- отсутствие отрицательной динамики в полях зрения;
- отсутствие отрицательной динамики в состоянии ДЗН и СНВС.
Лечение осуществляется на протяжении всей жизни, поэтому предпочтительно использовать препараты, содержащие минимально токсичные консерванты или не содержащие их совсем.
При проведении медикаментозной терапии для исключения развития тахифилаксии целесообразно проводить плановую замену ЛС. С этой целью два-три раза в год на один-два месяца изменяют терапию, кроме терапии простагландинами и ингибиторами карбоангидразы. ЛС следует заменять ЛС из другой фармакологической группы.
Диспансерное наблюдение больных глаукомой
При контрольном осмотре диагностический минимум включает проведение визометрии, тонометрии, биомикроскопии, офтальмоскопии с фиксацией выявленных изменений, при необходимости – периметрии (предпочтительно статической) и гониоскопии.
Мониторинг при стабилизированном течении глаукомы необходимо осуществлять не менее одного раза в три месяца (с проведением комплекса обследований), периметрию и гониоскопию – два раза в год.
Для пациентов с нестабилизированным течением глаукомы устанавливаются индивидуальные сроки наблюдения.
При необходимости выявляют показания для проведения углубленного обследования в условиях учреждения последующего этапа оказания медицинской помощи или перехода к лазерному или хирургическому лечению.
Показания к переходу на лазерный или хирургический этап лечения
Лазерное или хирургическое лечение проводится:
- при недостижении нормализации ВГД на фоне приема двух местных гипотензивных препаратов;
- нестабилизированном течении ГОН;
- непереносимости местной терапии;
- отсутствии условий для соблюдения рекомендуемого медикаментозного режима;
- сниженном интеллекте, мнестических нарушениях;
- физических ограничениях, препятствующих инстилляциям;
- невозможности регулярного медицинского контроля;
- недоступности рекомендуемых лекарственных препаратов.
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Категории МКБ:
Глаукома неуточненная (H40.9)
Разделы медицины:
Офтальмология
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
№23 от 12.12.2013 №23
Глаукома – группа заболеваний, характеризующихся постоянным или периодическим повышением внутриглазного давления (ВГД), вызванным нарушением оттока водянистой влаги из глаза, с последующим развитием специфических дефектов поля зрения и атрофии (с экскавацией) зрительного нерва.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Глаукома
Код протокола:
H40.1 – первичная открытоугольная глаукома
Н40.2 – Первичная закрытоугольная глаукома
Н 40.8 – Другая глаукома
Н40.9 – Глаукома неуточненная
Сокращения, используемые в протоколе:
ВГД- внутриглазное давление
ДЗН – диск зрительного нерва
ЗВП- зрительные вызванные корковые потенциалы
ИОЛ- интраокулярная линза
ИФА – иммуноферментный анализ
ЭКГ- электрокардиография
ВИЧ- вирус иммунодефицита человека
Дата разработки протокола – 2013 г.
Категория пациентов – больные с первичной глаукомой.
Пользователи протокола – врач-офтальмолог стационара.
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Клиническая классификация
Глаукомы классифицируют по:
— происхождению,
— возрасту пациента,
— механизму повышения внутриглазного давления,
— уровню ВГД,
— степени изменения полей зрения,
— поражению диска зрительного нерва и типу течения (Нестеров А.П., 2008 г.)
— первичная,
— вторичная,
— сочетанная с дефектами развития глаза и других структур организма.
— врожденная,
— ювенильная,
— глаукома взрослых
По механизму повышения ВГД:
— открытоугольная,
— закрытоугольная,
— глаукома с дисгенезом угла передней камеры,
— глаукома с претрабекулярным блоком.
— с нормальным,
— умеренно повышенным,
— высоким ВГД.
По степени изменения полей зрения и поражения диска зрительного нерва:
— начальная,
— развитая,
— далекозашедшая,
— терминальная.
По течению (динамике зрительных функций):
— стабилизированная,
— нестабилизированная.
— острый приступ глаукомы,
— подозрение на глаукому.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Перечень обязательных диагностических мероприятий до плановой госпитализации на хирургическое лечение:
1. Консультация офтальмолога
2. Визометрия
3. Биомикроскопия
4. Офтальмоскопия
5. Тонометрия
6. Гониоскопия
7. Периметрия
8. Эхобиометрия
9. Промывание слезных путей
10. Лор, стоматолог, терапевт
11. Консультация узких специалистов (фтизиатр, кардиолог, эндокринолог, эпид. окружение и т.п.) при наличии сопутствующей патологии.
12. Клинико-лабораторные исследования: общий анализ крови, общий анализ мочи, анализ крови на сахар, исследование кала на яйца гельминтов, флюорография, ЭКГ, коагулограмма, анализ крови на свертываемость, микрореакция, кровь ВИЧ, биохимический анализ крови (АЛТ, АСТ, электролиты, билирубин, креатинин, мочевина), ИФА крови на маркеры гепатита, баканализ из конъюнктивальной полости.
Перечень обязательных диагностических мероприятий до плановой госпитализации на медикаментозное и лазерное лечение:
1. Консультация офтальмолога
2. Визометрия
3. Биомикроскопия
4. Офтальмоскопия
5. Тонометрия
6. Гониоскопия
7. Периметрия
8. Эхобиометрия
Перечень основных диагностических мероприятий :
1. Консультация офтальмолога
2. Визометрия
3. Биомикроскопия
4. Офтальмоскопия
5. Тонометрия
6. Гониоскопия
7. Периметрия
8. Эхобиометрия
Перечень дополнительных диагностических мероприятий:
1. Определение центрального поля зрения
2. Тонография для определения объема оперативного вмешательства
3. А, В скан
4. Морфометрический анализ диска зрительного нерва
5. Кераторефрактометрия
6. Расчет ИОЛ
7. Гониоскопия для определения вида оперативного вмешательства
8. ЗВП для дифференциальной диагностики с другими заболеваниями
9. Пахиметрия для определения уровня целевого внутриглазного давления
10. Ультразвуковая биомикроскопия
Диагностические критерии
При закрытоугольной глаукоме: боли в глазу, может быть иррадиация боли в соответствующую часть головы, затуманивание, снижение остроты зрения, сужение поля зрения.
При открытоугольной форме: снижение остроты зрения, сужение поля зрения, дискомфорт в глазу.Течение часто бывает бессимптомным.
Отягощенный наследственный анамнез в отношении глаукомы.
Уровень артериального давления ( имеет значение при постановки диагноза глаукомы с нормальным ВГД).
Лабораторные исследования: не информативны.
Инструментальные исследования:
— Визометрия: возможно снижение остроты зрения
— Биомикроскопия: наличие дистрофических изменений в переднем отрезке глаза:атрофия пигментной каймы по краю зрачка, дистрофия радужной оболочки, отложение псевдоэксфолиаций. При закрытоугольной глаукоме может быть мелкая передняя камера;
— Офтальмоскопия: расширение и углубление экскавации на диске зрительного нерва, деколорация и ассиметрия диска зрительного нерва;
— Тонометрия: повышение ВГД выше толерантного уровня;
— Периметрия: сужение границ поля зрения, изменения в центральном поле зрения;
— Гониоскопия: различная степень открытия угла передней камеры;
— Морфометрический анализ диска зрительного нерва: признаки глаукомной оптической нейропатии.
Показания для консультации специалистов: при наличии сопутствующей общей патологии необходимо заключение соответствующего специалиста об отсутствии противопоказаний к хирургическому лечению. В обязательном порядке заключение оториноларинголога и стоматолога на предмет отсутствия хронических очагов инфекции.
Дифференциальный диагноз
Дифференциальный диагноз проводится между острым приступом глаукомы и иридоциклитом.
| Признаки | Острый иридоциклит | Острый приступ глаукомы |
| Боль в глазу | Локальная, не иррадиирующая | Сильная, иррадиирующая в соответствующую половину головы |
| Острота зрения | Нормальная или незначительно снижена, радужных кругов нет | Снижена, радужные круги при взгляде на источник |
| Инъекция | Перикорнеальная | Застойная |
| Зрачок | Сужен, реакция на свет вялая | Расширен, реакция на свет отсутствует |
| Роговица | Прозрачная, на эндотелии преципататы | Отечная,мутная, шероховатая |
Передняя камера, влага передней камеры | Обычной глубины гипопион, гифема | Мелкая или отсутствует |
| Радужка | Изменение цвета, стушеванность рисунка | Плохо различима из–за отека роговицы |
| Офтальмотонус | Повышен | Повышен |
Лечение
Стабилизация глаукомного процесса.
Немедикаментозное лечение:
— режим общий,
— стол №15.
Местная гипотензивная терапия:
Лекарственные препараты первой очереди:
— Тимолол 0,25 %, 0,5% (по 1 капле 2 раза/сут).
— Простагландины (по 1 капле 1 раз/сут. вечером).
Лекарственные препараты второй очереди:
— Пилокарпин (по 1 капле 3 раза/сут).
— Бетаксолол 0,25%, 0,5% (по 1 капле 2 раза/сут).
— Дорзоламид 2% (по 1 капле 3 раза/сут).
— Бринзоламид 1% ( по 1 капле 2 раза /сут).
— Бримонидин 0,2% (по 1 капле 2 раза /сут).
Подбор гипотензивных препаратов осуществляется в течение 1-3 дней. При нормализации ВГД: проведение курса поддерживающей терапии в течение 1 месяца.
Первичная закрытоугольная глаукома
Лечение острого приступа.
— По 1 капле 0,5% раствора тимолола в каждый глаз. Противопоказания: бронхиальная астма или нарушение сердечной проводимости .
— Инстилляции 2% раствора пилокарпина дважды с 15-минутным интервалом, а затем по 1-2 капли 4 раза в сутки. Применение пилокарпина не показано при наличии у больного зрелой катаракты либо ирита.
— Для снижения ВГД можно применять ацетазоламид (500 мг в/м, в/в или внутрь), анальгетики. Наиболее эффективно в/в введение препарата.
— В случае, если снизить ВГД другими методами не удается, можно назначить препараты, повышающие осмотическое давление крови: маннитол 2 г/кг в виде 20% раствора в/в в течение 30 минут .Следует помнить, что применение этих препаратов может спровоцировать приступ острой сердечной недостаточности.
— После проведения указанных мероприятий необходимо направить пациента в офтальмологическое отделение для проведения лазерной периферической иридэктомии или хирургического лечения.
Медикаментозная терапия
Нейропротекторная терапия эффективна только при условии достижения «толерантного давления» любой из выше перечисленных методик:
— препараты, улучшающие метаболизм и энергообеспечение тканей
— антиоксиданты
— витаминотерапия
— ноотропные
— сосудорасширяющие препараты:
— пептидные биорегуляторы:
— ангиопротекторы
Поддерживающее лечение в виде курсов в течение 7-10 дней 2 раза в год.
Основные лекарственные средства:
— препараты, улучшающие метаболизм и энергообеспечение тканей
— антиоксиданты
— витаминотерапия
— ноотропные
— пептидные биорегуляторы:
Дополнительные лекарственные средства:
— сосудорасширяющие препараты
— ангиопротекторы
Другие виды лечения – электростимуляции зрительного нерва.
Хирургическое вмешательство:
При первичной открытоугольной глаукоме при неэффективности местной гипотензивной терапии предполагается лазерная трабекулопластика. При ее неэффективности – различные методики фистулизирующих и нефистулизирующих операций, возможно сочетание с экстракцией катаракты.
Профилактические мероприятия.
Антибактериальная и противовоспалительная терапия для профилактики постоперационных воспалительных осложнений.
Для профилактики избыточного рубцевания в зоне вновь созданных путей оттока применение кортикостероидных препаратов (дексаметазон 2мг 0,5 мл) и антиметаболитов в виде субконъюнктивальных инъекций.
— В течение 1 месяца после операции инстилляция противовоспалительных и антибактериальных препаратов
— Контроль внутриглазного давления 1 раз в месяц
— Контроль периметрии 2 раза в год
— Офтальмоскопия 2 раза в года
— Курсы нейропротекторной терапии 2 раза в год
Индикаторы эффективности лечения: Компенсация внутриглазного давления, стабилизация периметрических данных, стабилизация глаукомной экскавации ДЗН.
Госпитализация
Показания к госпитализации – некомпенсированное внутриглазное давление, прогрессирование глаукомного процесса (сужение полей зрения, увеличение глаукоматозной экскавации диска зрительного нерва).
Тип госпитализации — плановая.

