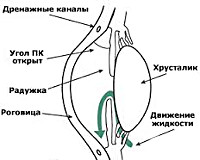
Злокачественная форма первичной закрытоугольной глаукомы
1.3.4. ПЗУГ с витреохрусталиковым блоком (злокачественная глаукома) редко встречающаяся, но крайне тяжелая по течению и прогнозу форма. Характерными клиническими признаками злокачественной глаукомы является мелкая передняя камера, закрытый УПК по всей окружности, высокий уровень ВГД, относительный или абсолютный зрачковый блок. При спонтанной или миотической форме злокачественной глаукомы, как правило, переднезадняя длина глаза меньше 22,0 мм. Назначение миотиков вызывает парадоксальную реакцию: иридохрусталиковая диафрагма смещается кпереди, усиливается зрачковый блок, внутриглазное давление повышается. Злокачественная глаукома развивается после антиглаукомной операции. Имеет некоторые отличительные особенности. Фильтрационный вал не выражен, передняя камера мелкая на всем протяжении или отсутствует (может сохраняться щелевидной в области зрачка). При выраженной клинической картине возможен корнеохрусталиковый контакт на всем протяжении с образованием передних синехий. При гониоскопии в базальной колобоме радужки можно увидеть развёрнутые кпереди отростки цилиарного тела, нередко имеющие контакт с экватором хрусталика. Это подтверждается и при ультразвуковой биомикроскопии. Трудной для визуализации остаётся возможность обнаружения полостей в стекловидном теле. Диск зрительного нерва бледен или атрофичен (в зависимости от стадии процесса), с четкими границами, возможны стриарные геморрагии по краю диска.
Диагностика
Закрытоугольная глаукома со зрачковым блоком При латентно протекающей ЗУГ диагноз, как правило, ретроспективный, основанный на судьбе парного глаза, перенесшего острый приступ глаукомы. Если острого приступа не было, ситуация рассматривается как анатомическая особенность глаза. Симптомы отсутствуют, только при биомикроскопии можно выявить относительное измельчение передней камеры, связанное со смещением иридохрусталиковой диафрагмы кпереди. Гониоскопия свидетельствует о закрытии УПК, при этом зоны пигментации трабекулы и шлеммова канала без компрессии не просматриваются, по крайней мере, на большем протяжении.
Диагноз подострого приступа глаукомы основывается на очень скудных жалобах, которые нередко могут отсутствовать вовсе. Это лёгкое затуманивание, радужные круги вокруг источника света, дискомфорт в глазу, иногда головная боль в области лба и надбровных дуг. При осмотре можно обнаружить незначительную инъекцию, легкий отек роговицы, некоторое расширение зрачка. Гониоскопически можно выявить разную степень блокады УПК. Уровень ВГД может значительно повышаться за счёт выраженной ретенции камерной влаги. Как правило, подострый приступ не оставляет видимых последствий.
Диагноз острого приступа глаукомы обычно не вызывает затруднений. Пациент жалуется на возникшую боль в глазу, надбровье и соответствующей половине головы; снижение зрения, иногда значительное. При осмотре: застойная инъекция, может сопровождаться хемозом конъюнктивы. Нарушается прозрачность роговицы, она становиться отёчной, могут появляться буллёзные изменения; значительно теряется чувствительность. Передняя камера мелкая, иногда сохраняется только в области зрачка. Во время острого приступа водянистая влага может терять прозрачность из-за увеличения содержания в ней белка (хорошо видны после купирования отека роговицы). Радужная оболочка имеет застойную гиперемию, рисунок стушёван. Зрачок паралитически расширен, имеет неправильную форму. В последующем развивается секторальная атрофия стромы радужки. При возможном набухании хрусталика и потери им прозрачности область зрачка приобретает серовато-зелёный оттенок. В тех случаях, когда возможна офтальмоскопия, диск зрительного нерва представляется отёчным, со стушёванными границами и расширенными полнокровными венами. ВГД повышается до очень высоких цифр. При гониоскопии, которая возможна после снятия отека роговицы в результате энергичной гипотензивной терапии, выявляется закрытый УПК на всем протяжении. Некоторые офтальмологи подвергают диагноз сомнению, если на парном глазу при гониоскопии не выявляется узкий угол.
Хроническое течение следует рассматривать как следствие протяженного или протяженных острых приступов глаукомы с явно выраженными органическими изменениями прежде всего дренажной системы, что свидетельствует о явных признаках вторичности процесса.
Глаукома с плоской радужкой характеризуется закрытым углом и типичным (плоским) прикреплением радужки. Эта особенность строения радужки делает переднюю камеру более мелкой на периферии и относительно глубокой в центре.
Закрытоугольная глаукома с укорочением угла, или «ползучая» глаукома, как правило, протекает бессимптомно. Имеет особенности гониоскопической картины, выражающиеся в том, что вершиной угла часто служит не цилиарное тело, а корень радужки. При этом ход фокальной световой линии, не смещаясь, переходит на радужную оболочку.
Диагноз глаукомы с витреохрусталиковым блоком (злокачественная глаукома) важен и сложен. При спонтанной первичной злокачественной глаукоме всегда мелкая камера, закрытый угол, высокий уровень ВГД, относительный зрачковый блок. Процесс часто выявляется случайно. Для злокачественной глаукомы после антиглаукоматозных операций характерна смешанная инъекция разной степени выраженности, практически отсутствуют признаки наружной фильтрации через вновь созданные пути оттока, передняя камера мелкая до щелевидной или сохраняется только в области зрачка. При гониоскопии в просвете базальной колобомы можно увидеть направленные кпереди и контактирующие с экватором хрусталика отростки цилиарного тела. ВГД повышено или очень высокое. Если роговица и хрусталик достаточно прозрачны, при биомикроскопии можно увидеть в стекловидном теле свободные зоны. Особенно важную дополнительную информацию позволяет получить ультразвуковая биомикроскопия: переднее положение цилиарного тела и иридохрусталиковой диафрагмы, изменения объема и конфигурации задней камеры, укорочение передне-задней оси, дополнительно содержащие внутриглазную жидкость камеры в стекловидном теле.
Анамнез
Ввиду того, что ПЗУГ протекает волнообразно, в межприступный период жалоб, как правило, нет. Симптомы, указывающие на глазную патологию, появляются при подостром и остром приступе глаукомы. При продвинутых стадиях заболевания, когда глаукоматозный процесс принимает хронический характер, жалобы схожи с теми, которые предъявляют пациенты с первичной открытоугольной глаукомой (ПОУГ). Заболевание двустороннее, но острый приступ редко развивается на обоих глазах одновременно.
Непосредственной причиной острого приступа в анамнезе часто считают стресс, нервно-психологическое перевозбуждение, длительную работу с наклоном головы, чрезмерно большой объем принятой жидкости, переохлаждение, индуцированный мидриаз. Следует обращать внимание на возможные общие жалобы: головную боль, тошноту, рвоту, кишечные расстройства.
Физикальные исследования
• Исследование зрительных функций (визометрия, периметрия).
• Наружный осмотр (общая оценка).
• Биомикроскопия (состояние слизистой, роговицы, глубины передней камеры и прозрачность водянистой влаги, состояние радужки, размер, форма и положение зрачка и его реакция на свет, степень прозрачности хрусталика и стекловидного тела).
Лабораторные исследования
• Как правило, не проводятся.
Инструментальные исследования
• Гониоскопия.
• Офтальмоскопия.
• Тонография (редко, по показаниям).
• Ультразвуковая биометрия и ультразвуковая биомикроскопия.
Дифференциальный диагноз
Диагноз ПЗУГ обычно не вызывает затруднений. В ряде случаев возникает необходимость дифференцировать острый приступ глаукомы с иридоциклитом, для которого характерны перикорнеальная инъекция; прозрачная, блестящая, не теряющая чувствительности роговица; нормальная глубина передней камеры (редко может быть неравномерна); гиперемия и сглаженность рельефа радужки; более узкий, чем на здоровом глазу, зрачок; преобладание болей в глазу; ВГД в пределах нормы или понижено (иногда может быть повышено).
На высоте острого приступа глаукомы при отсутствии специалиста возникает необходимость дифференцировать с приступом мигрени, гипертоническим кризом, желудочно-кишечной инфекцией, острым животом. Злокачественную глаукому, развившуюся в послеоперационном периоде, следует дифференцировать с синдромом мелкой передней камеры, в понятие которого входит цилиохориоидальная отслойка, гиперфильтрация, наружная фильтрация, циклодиализная щель.
Лечение
Цель лечения: сохранение зрения; снижение ВГД до толерантного уровня; сохранение качества жизни.
Показания к госпитализации: некупируемый в течение суток острый приступ глаукомы; отсутствие стойкой нормализации уровня ВГД, сопровождающееся снижением зрительных функций; злокачественная глаукома.
Немедикаментозное лечение
Входит в комплекс мероприятий для купирования острого приступа глаукомы: горячие ножные ванны; солевое слабительное; гирудотерапия (пиявки на височную область); горчичники на область затылка.
Медикаментозное лечение
Общие принципы
Лечение направлено на снижение ВГД до уровня цели (или толерантного), что предполагает создание условий для сохранения зрительных функций. При хроническом течении, сопровождающимся отсутствием стойкой нормализации уровня ВГД, рекомендуют:
Местно: пилокарпина гидрохлорид 1-2% по капле до 4 раз в день; бета-адреноблокаторы (при отсутствии противопоказаний): тимолола малеат 0,25-0,5% по 1 капле 2 раза в день, бетоптик 0,5% (бетоптик-С) по 1 капле 2 раза в день, проксодолол 1% по 1 капле 2 раза в день; местные ингибиторы карбоангидразы: азопт 1% по 1 капле 2 раза в день, трусопт 2% по 1 капле до 3-х раз в день; комбинированные препараты: фотил (тимолол 0,5% пилокарпин 2%) по 1 капле 2 раза в день, фотил-форте (тимолол 0,5% пилокарпин 4%) по 1 капле 2 раза в день.
Для купирования острого приступа глаукомы:
• местно – бета-адреноблокаторы (при отсутствии противопоказаний, см. выше); местные ингибиторы карбоангидразы (см. выше); пилокарпина гидрохлорид 1-2% (после начавшегося снижения уровня ВГД);
• системно – глицерол 50% 1-1,5 г/кг веса внутрь; маннитол 20% 1-2 г/кг внутривенно медленно в течение 45 минут; диакарб 0,25 мг 2 раза в день с одновременным приемом панангина по 1 таблетке 3 раза в день.
Злокачественная глаукома:
• местно – циклоплегики – атропин сульфат 1% по 1 капле до 6 раз в день, цикломед 1% по 1 капле до 6 раз в день; бета-адреноблокаторы (при отсутствии противопоказаний, см. выше); адренергические антагонисты: клонидин 0,25-0,5% по 1 капле 2 раза в день, эпипефрин 0,25-2% по 1 капле до 3-х раз в день; местные ингибиторы карбоангидразы (см. выше); стероидные противовоспалительные препараты – дексаметазон 0,1% до 4-х раз в день; нестероидные противовоспалительные препараты – диклофенак или индометацин или непафенак 0,1% по 1 капле до 4-х раз в день;
• системно – глицерол 50% (см. выше); маннитол 20% (см. выше); диакарб 250 мг (см. выше).
Лазерное лечение
Профилактическую иридэктомию выполняют на одном глазу, если в анамнезе на парном глазу был острый или подострый приступ. Если оба глаза имеют латентно протекающую ПЗУГ и нет никаких диагностических приёмов, позволяющих точно установить, разовьётся ли острый приступ глаукомы в будущем, необходимо проведение профилактической иридэктомии на обоих глазах. В 15-25% случаев профилактическая иридэктомия не предотвращает развития острого приступа глаукомы. Профилактическая лазерная иридэктомия малоэффективна при «ползучей» ПЗУГ и неэффективна при глаукоме с плоской радужкой. С лечебной целью лазерную иридэктомию выполняют при подостром и остром приступе глаукомы. В последнем случае она эффективна при умеренно выраженных изменениях. При злокачественной глаукоме лазерную иридэктомию делают даже в том случае, если во время предыдущей антиглаукоматозной операции уже было сформировано иридотомическое отверстие. Кроме этого лазер используют для гиалоидотомии и циклофотокоагуляции.
Хирургическое лечение
Показания: отсутствие нормализации уровня ВГД, сопровождающееся снижением зрительных функций; некупирующийся в течение суток острый приступ глаукомы; неэффективность медикаментозного и лазерного лечения при злокачественной глаукоме. Базовая операция – синустрабекулэктомия с многочисленными модификациями. Эффективной считается операция иридоциклоретракции по М.М. Краснову. В начальных стадиях оказывается эффективной микроинвазивное дренирование задней камеры. При наличии факторов риска развития рубцовой блокады вновь созданных путей оттока применяют цитостатики и антиметаболиты. Дренажная хирургия при неблагоприятных исходах синустрабекулэктомии с применением антиметаболитов. При злокачественной глаукоме, особенно в случае ее развития после хирургического вмешательства, рассматриваются 3 типа хирургической тактики: операции на стекловидном теле (витреоаспирация, передняя и тотальная витрэктомия); экстракция хрусталика вне зависимости от степени его помутнения; комбинированные вмешательства (витреоленсэктомия).
Примерные сроки нетрудоспособности
Зависят от тяжести клинической картины. При определенной потере зрительных функций определяется инвалидность.
Дальнейшее ведение
Все больные глаукомой нуждаются в активном диспансерном наблюдении, предусматривающим строгий контроль за состоянием глаукоматозного процесса и предупреждения необратимых изменений.
Прогноз
Относительно благоприятный при латентном и хроническом течении. При приступообразном течении прогноз менее благоприятный, так как уровень офтальмотонуса плохо контролируется, размахи суточных колебаний ВГД значительны, что вызывает быстрое прогрессирование процесса. При злокачественной глаукоме прогноз всегда серьёзный или неблагоприятный.
Источник
Закрытоугольная глаукома (ЗУГ) составляет около 20 % случаев первичной глаукомы и развивается обычно в возрасте старше 40 лет. Женщины болеют чаще, чем мужчины.
Этиология. Причинами повышения ВГД являются закрытие угла передней камеры, контакт периферической части радужки с трабекулой. Этиология первичной закрытоутольной глаукомы также связана с большим количеством факторов, включающих:
1) индивидуальные анатомические особенности;
2) возрастные изменения в различных структурах глаза;
3) состояние нервной и эндокринной системы.
Анатомическая предрасположенность обусловлена маленьким размером глазного яблока и передней камеры, большой величиной хрусталика, узким профилем угла передней камеры. Закрытоугольная глаукома значительно чаще развивается у лиц с гиперметропией, так как анатомические особенности глаз с таким видом рефракции способствует ее развитию.
Возрастные изменения включают увеличение толщины хрусталика в связи с его набуханием, а также деструкцией и увеличением объема стекловидного тела.
Функциональные факторы, такие как: расширение зрачка в глазу с узким углом передней камеры, повышение продукции водянистой влаги и увеличение кровенаполнения внутриглазных сосудов, непосредственно обусловливают закрытие угла передней камеры.
Патогенез. При зрачковом блоке (вследствие контакта задней поверхности радужки с передней камерой хрусталика в области зрачка) возникает препятствие для оттока водянистой влаги из задней камеры в переднюю через зрачок. Это ведет к повышению давления в задней камере по сравнению с передней. В результате более тонкая периферическая часть радужки выбухает кпереди (бомбаж) и соприкасается с трабекулой. Угол передней камеры закрывается, приводя к значительному повышению ВГД, а при циркулярном блоке трабекулярного оттока — к острому приступу глаукомы.
Классификация и клиническая картина. Различают четыре основные формы первичной закрытоутольной глаукомы:
1. Со зрачковым блоком.
2. С плоской радужкой.
3. «Ползучая».
4. С витреохрусталиковым блоком.
1. Первичная закрытоугольная глаукома со зрачковым блоком встречается более чем в 80 % случаев закрытоугольной глаукомы. Возникает у лиц среднего или старшего возраста по типу острого или подострого приступа, с переходом в дальнейшем в хроническую формул. Факторами риска являются гиперметропия, маленький размер глаза, мелкая передняя камера, узкий угол передней камеры, большой хрусталик, тонкая периферическая часть радужки, переднее положение ресничного тела и корня радужки.
В результате контакта задней поверхности радужки с передней капсулой хрусталика в области зрачка возникает препятствие для оттока водянистой влаги из задней камеры в переднюю. Это приводит к повышению ВГД в задней камере по сравнению с передней. Вследствие накопления водянистой влаги и повышения давления периферическая часть радужки выгибается кпереди и перекрывает зону трабекулы. Угол передней камеры закрывается, повышается ВГД вплоть до острого приступа.
Острый приступ глаукомы. Чаще всего непосредственной причиной острого приступа глаукомы являются: эмоциональное возбуждение, длительная и тяжелая работа с наклоном головы, пребывание в затемненном помещении, прием большого количества жидкости, переохлаждение или прием возбуждающих медикаментозных препаратов.
Обычно приступ развивается во второй половине дня или вечером. Больной начинает отмечать затуманивание зрения, появление радужных кругов при взгляде на источник света. Основная жалоба — боль в глазу, иррадиирующая по ходу тройничного нерва в область лба и половику головы со стороны поражения. Из общих симптомов характерны замедление пульса, тошнота, иногда рвота, которая связана с перевозбуждением парасимпатической иннервации.
Объективно вначале отмечается расширение эписклеральных сосудов, а в дальнейшем развивается застойная инъекция, при которой расширяются не только передние ресничные артерии, но и их ветви (рис. 1). Роговица становится отечной (вследствие отека эпителия и стромы), менее чувствительной; передняя камера — мелкой, водянистая влага теряет свою прозрачность (из-за выпота белка). Радужка куполообразно выпячивается, рисунок ее становится тусклым и сглаженным; зрачок расширяется и приобретает зачастую неправильную форму, реакция зрачка на свет отсутствует. В хрусталике появляются помутнения в виде белых пятен, расположенных преимущественно в передних и средних субкапсулярных слоях.
Отек роговицы затрудняет осмотр деталей глазного дна, однако можно рассмотреть отечный диск зрительного нерва, расширенные вены сетчатки; в некоторых случаях — кровоизлияния в области диска зрительного нерва и парацентральных участках сетчатки.
Рис. 1. Острый приступ глаукомы
В этот период ВГД достигает максимальной величины и повышается до 50—60 мм рт. ст., при гониоскопическом исследовании угол передней камеры закрыт на всем протяжении. В связи с быстрым повышением офтальмотонуса и значительной компрессией корня радужки в корнеосклеральной зоне возникает сегментарное нарушение кровообращения в радиальных сосудах с признаками некроза и асептического воспаления.
Клинически это проявляется образованием задних синехий по краю зрачка, появлением гониосинехий, очаговой атрофии радужки, деформацией и смещением зрачка. Фаза обратного развития приступа обусловлена снижением секреции водянистой влаги и выравниванием давления между передней и задней камерой (диафрагма глаза смещается кзади, уменьшается бомбаж радужки, угол передней камеры частично или полностью открывается). Гониосинехии, сегментарная и диффузная атрофия радужки, смещение и деформация зрачка остаются навсегда. Эти последствия оказывают влияние на дальнейшее течение глаукомного процесса и при повторных приступах приводят к развитию хронической закрытоугольной глаукомы с постоянно повышенным ВГД.
Дифференциальная диагностика острого приступа глаукомы и острого иридоциклита приведена ниже.
Таблица 1
Дифференциальная диагностика острого приступа глаукомы и острого иридоциклита
Острый приступ глаукомы | Острый иридоциклит |
Жалобы на «пелену» перед глазом | Жалобы на туман перед глазом |
Радужные круги при взгляде на свет | Затуманивание зрения |
Боль в глазу, иррадиирующая в одноименную половину головы | Болевой синдром преобладает в самом глазу |
Возможны тошнота и рвота, боль в области сердца, в животе | Не наблюдаются |
Предшествуют продромальные приступы | Заболевание начинается внезапно |
Застойная инъекция сосудов глазного яблока | Перикорнеальная инъекция |
Чувствительность роговицы снижена | Чувствительность роговицы не изменена |
Передняя камера мелкая | Передняя камера средней глубины |
Зрачок широкий. Реакция зрачка на свет отсутствует | Зрачок узкий, при расширении может быть неправильной формы. Реакция зрачка на свет вялая |
Радужная оболочка отечная, сосуды расширены, полнокровны | Радужная оболочка изменена в цвете, рисунок и рельеф сглажены |
Осложненная катаракта (после острого приступа) | На передней капсуле хрусталика отложение нитей или пленки фибрина |
ВГД значительно повышено | ВГД в пределах нормы или снижено |
Отек стекловидного тела | Стекловидное тело прозрачное, возможно наличие преципитатов, фибрина |
Диск зрительного нерва отечен, вены расширены; возможны кровоизлияния в области диска и на сетчатке | Диск зрительного нерва не изменен |
Подострый приступ глаукомы характеризуется теми же симптомами, однако выражены они значительно слабее вследствие того, что угол передней камеры блокируется не на всем протяжении. Давление в глазу повышается в меньшей степени, поэтому после приступа не образуются задние и гониосинехии. Подострые приступы купируются с помощью медикаментозных средств. Подострые и острые приступы могут сменять друг друга с течением времени. В результате образования гониосинехий, блокады трабекулы и шлеммова канала заболевание приобретает хронический характер со стойким повышением уровня ВГД.
2. Закрытоугольная глаукома с плоской радужкой встречается в 5 % случаев первичной закрытоугольной глаукомы. Возникает в возрасте от 30 до 60 лет. К основным анатомическим предрасполагающим факторам относятся избыточная толщина периферической части радужки, переднее расположение ресничного венца (corona ciliaris) в задней камере, переднее положение корня радужки, крутой профиль радужки, очень узкий угол передней камеры клювовидной конфигурации. Течение заболевания сначала острое, а затем хроническое. Приступы возникают при расширении зрачка и прямой блокаде бухты угла передней камеры корнем радужки. Развивается нарушение оттока водянистой влаги из передней камеры с повышением в ней давления. Радужка остается плоской, глубина камеры не меняется.
3. «Ползучая» закрытоугольная глаукома развивается у 7 % больных с закрытоугольной глаукомой, преимущественно у женщин. Протекает как хроническое заболевание, но иногда возникают острые и подострые приступы. В его основе лежит укорочение угла передней камеры вследствие сращения корня радужки с передней стенкой угла: основание радужки «наползает» на трабекулу, формируй фиксированные передние синехии. В результате этого нарушается отток водянистой влаги из передней камеры и повышается ВГД.
4. Закрытоугольная глаукома с витреохрустатиковым блоком диагностируется относительно редко. Может носить первичный характер, но чаще развивается после антиглаукоматозных операций у пациентов с анатомическими особенностями строения глаза (маленький размер глаза, крупный хрусталик и массивное ресничное тело) и при гиперметропии. Клиническая картина сходна с острым приступом глаукомы. При ультразвуковом исследовании выявляют нарушение структуры передней камеры и полости в стекловидном теле со скоплением водянистой влаги.
Диагностика. Для диагностики всех форм закрытоугольной глаукомы используют нагрузочные пробы — темновую и позиционную.
При выполнении темновой пробы пациента помещают на 1 ч в темную комнату. Пробу считают положительной, если за этот период ВГД повысится не менее чем на 5 мм рт. ст. Эффект темновой пробы связан с расширением зрачка в темноте и прикрытием дренажной зоны участком сокращенной радужки.
При проведении позиционной пробы больного укладывают на кушетку лицом вниз на 1 ч. Повышение ВГД на 6 мм рт. ст. и больше указывает на предрасположение к блокаде угла передней камеры. Эффект позиционной пробы объясняется смещением хрусталика в сторону передней камеры.
Жабоедов Г.Д., Скрипник Р.Л., Баран Т.В.
Офтальмология
Опубликовал Константин Моканов
Источник