Замена роговицы микрохирургия глаза
Заболевания роговицы встречаются у 25% пациентов, обращающихся к офтальмологу. Роговица это прозрачная оболочка глаза 10- 12 мм в диаметре, которая как часовое стекло покрывает окрашенную структуру глаза, называемую радужкой.
Снижение прозрачности роговицы, приводящее к потере зрения, может быть обусловлено многими причинами: ожоги и травмы глаз, кератиты и язвы роговицы, первичные и вторичные дистрофии роговицы, кератоконус и кератоглобус. Эти повреждения и заболевания роговицы нуждаются в хирургическом лечении.
 ДИАГНОСТИКА ЗАБОЛЕВАНИЙ РОГОВИЦЫ
ДИАГНОСТИКА ЗАБОЛЕВАНИЙ РОГОВИЦЫ
ЛЕЧЕНИЕ
В хирургическом лечении заболеваний роговицы можно выделить два основных направления: кератопластика (пересадка роговицы), когда поврежденная роговица заменяется здоровой донорской роговичной тканью, и кератопротезирование — пересадка искусственной роговицы.
МНТК «Микрохирургии глаза» обладает самым большим опытом в России по проведению кератопластик: за 30 лет работы проведено свыше 16500 операций пересадки донорской роговицы. В МНТК «Микрохирургия глаза» работает самый большой и современный Глазной Банк в России с новейшим медико-технологическим обеспечением. Комплекс является единственным лечебным учреждением в России, где широко используют метод кератопротезирования, применяя собственные модели кератопротезов.
Операция кератопластика проводится пациентам при наличии кератоконуса, дистрофий роговицы, помутнений роговицы и т.д.
| Кератопластика | Общее время лечения одного глаза — 14-21 день (предоперационное обследование 2-3 дня, на 4-й день – операция (сроки операции зависят от наличия донорского материала), послеоперационное долечивание – 10 дней) |
|---|
Для лечения бельм роговицы осуществляется операция кератопротезирования.
| Кератопротезирование | Общее время лечения одного глаза (один этап)- 5 дней (1-ый этап укрепление бельма и имплантации опоры элементов, предоперационное обследование 2дня, на 2-3-й день — операция, послеоперационное наблюдение — 1-2 дней; 2-й этап имплантации кератопротеза (через 3-4 месяца после 1-го этапа). Срок проведения операции как на 1-м этапе. |
|---|
Операции кератопластики и кератопротезирования проводятся стационарно и обычно занимают от 30 минут до 1 часа. В операционной с вами будут находиться хирург, его ассистент, операционная медсестра, анестезиолог и медсестра-анестезистка. Современные методы анестезии, используемые в МНТК «Микрохирургия глаза», позволяют полностью исключить болевые ощущения.
Операции проводят высококлассные хирурги отдела трансплантационной и оптико-реконструктивной хирургии переднего отрезка глазного яблока с использованием самого современного оборудования лучших мировых производителей.
В последние годы в МНТК «Микрохирургия глаза» стали широко использоваться новые технологии хирургического лечения дистрофии роговицы и кератоконуса на ранних стадиях заболевания.
- Глубокая передняя послойная кератопластика, которая позволяет сохранить собственный здоровый эндотелий и избежать вскрытия глазного яблока (разгерметизации), уменьшить операционные и послеоперационные осложнения и риск отторжения трансплантата.
- Задняя послойная эндотелиальная кератопластика, предназначенная для лечения дистрофии роговицы, позволяет свести к минимуму порцию донорской ткани, что уменьшает риск отторжения и сохраняет большую часть собственной роговицы.
- Реконструкция переднего отрезка глазного яблока с имплантацией искусственной радужки на базе сквозной кератопластики в случаях тяжелой травмы роговицы в сочетании с потерей хрусталика и радужки.
- Альтернативой сквозной кератопластики при начальных и развитых стадиях кератоконуса является интростромальная кератопластика с имплантацией сегментов. Операция проводится на ранних стадиях кератоконуса, обладает ортопедической функцией, укрепляя истончённую зону, улучшает остроту зрения, останавливает прогрессирование кератоконуса.
- Перекрёстное связывание роговичного коллагена (кросслинкинг) замедляет или останавливает прогрессирование кератоконуса на основе биохимической ремодуляции роговицы.
Совершенствование микрохирургической техники и инструментария, появление новой совершенной аппаратуры, новые подходы к пред- и послеоперационной терапии расширили диапазон хирургических вмешательств на роговице и обеспечили большой процент благоприятных исходов и высоких результатов.
СОВРЕМЕННЫЕ МЕТОДЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ КЕРАТОКОНУСА
КЕРАТОКОНУС
Кератоконус – это прогрессирующее дистрофическое заболевание роговицы, обусловленное рядом генетических и приобретенных факторов, характеризующееся прогрессирующим истончением роговицы с выпячиванием ее центральных отделов, формированием миопической рефракции и нерегулярного астигматизма.
Этиология кератоконуса и других видов кератоэктазий в настоящее время неизвестна. Активное прогрессирование кератоконуса происходит в 20% случаев и, как правило, начинается в пубертатный период. Прогрессирование заболевания приводит к значительному снижению остроты зрения и неэффективности способов ее коррекции.
Постановка диагноза особенно в начальных стадиях заболевания весьма затруднительна. Наиболее информативное исследование на сегодняшний момент при диагностики этого грозного заболевания на ряду с общепринятыми методами исследования является выполнение сканирующего кератотопографа PENTACAM (OCULUS, Германия), позволяющего оценить как переднюю так и самое важное заднюю поверхность роговой оболочки – так как именно там происходят начальные изменения анатомо-топографических характеристик при начальных стадиях (рис. 1).
Лечение кератоконуса
В зависимости от стадии заболевания и некоторых важных анатомо-топографических характеристик офтальмохирург –на основе многолетнего опыта и последних научных разработок МНТК Микрохирургии глаза предложит оптимальный метод лечения. Существуют три основных метода лечения кератоконуса:
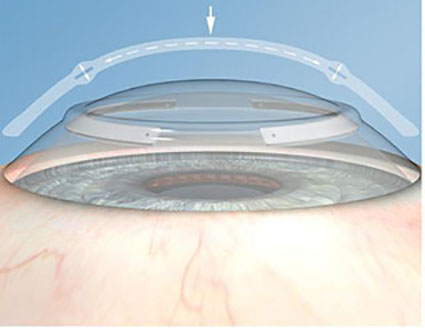
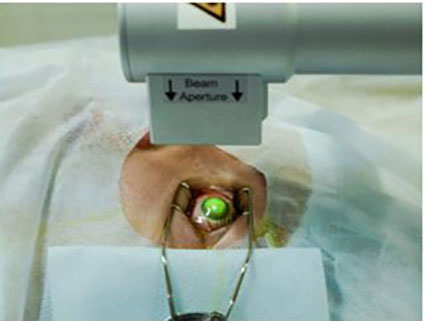
1. Кросслинкинг роговичного коллагена (рис.2)
Идея использования консервативного метода лечения кератоконуса родилась в Германии у группы исследователей Дрезденского технического университета. T. Seiler и G. Wollensak взяли за основу принцип фотополимеризации, уже давно используемый в стоматологии («световая пломба»). В результате серии работ разработана наиболее эффективная и безопасная техника кросслинкинга роговичного коллагена, основанная на эффекте фотополимеризации стромальных волокон под воздействием фотомедиатора (раствор рибофлавина) и низких доз ультрафиолетового излучения твердотельного источника
Данная методика позволяет остановить прогрессирование кератоконуса и избежать сквозной пересадки роговицы.
Показания:
- Кератоконус I-II стадии.
- Кератоэктазия после рефракционных эксимерлазерных вмешательств.
- Краевая дегенерация роговицы
- Кератомаляции различного генеза — таяние роговицы (cornea melting), как правило, в ходе аутоиммунных процессов.
- Кератоглобус.
- Буллезная кератопатия I-II стадии.
- Имеются обнадеживающие данные в использовании кросслинкинга в лечении кератитов и язв роговицы.
Противопоказания:
- Непереносимость Рибофлавина (Витамин В2).
- Если толщина роговицы хотя бы в одном измерении менее 400 мкм.
- Возраст менее 15 лет
- Низкая острота зрения с коррекцией при кератоконусе, несмотря на достаточную толщину.
- Наличие рубцов роговицы.
- Наличие аллергического конъюнктивита.
2. Имплантация интрастромальных роговичных сегментов
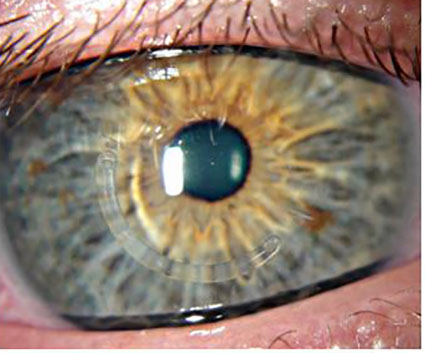
В нашей практике используются отечественные ИРС, изготовленные в ООО Научно-экспериментальное производство «Микрохирургия глаза» из полиметилметакрилата, представляющие собой сегмент с дугой протяжённостью 160 °(90, 120, 160, 210°), основанием 0,6 мм, высотой 150 – 450 мкм, внутренним диаметром 5,0 мм и наружным 6,2 мм, с поперечным сечением в форме полусферы (рис.3).
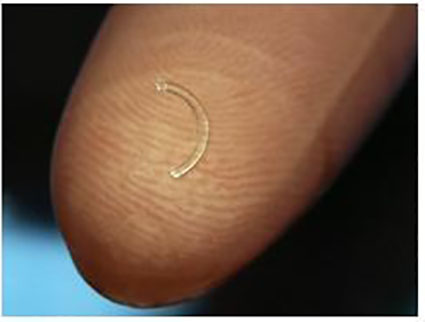
Коррекция кератоконуса и сложного миопического астигматизма высокой степени.
Предварительно в роговице формируются роговичный туннель, через который вводятся роговичный сегмент, что приводит к уплощению центральной зоны роговицы. Не маловажным аспектом этой операции являеться ее реверсивность –т.е. возможность замены или удаления сегмента, если зрение изменится с возрастом. Это возможно потому, что не повреждается центр роговицы и не удаляется роговичная ткань. На следующий день после операции глаз пациента абсолютно спокоен и после непродолжительной реабилитации пациент может преступать к повседневным зрительным нагрузкам (рис. 4 Следует отметить, что имплантация интрастромальных сегментом не влияет на косметику больного и позволяет ему пользоваться мягкими контактными линзами. В зависимости от показаний возможна комбинация кросслинкинга и интростромальной имплантации роговичных сегментов.
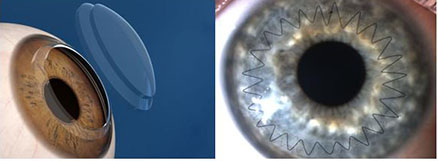
3.Кератопластика
В последнее время методом выбора хирургического лечения кератэктазий в далекозашедших стадиях заболевания нередко становится передняя глубокая послойная кератопластика, в ходе которой осуществляется отслаивание стромы роговицы от Десцеметовой мембраны. При этом повышение остроты зрения сопоставимо с таковым после сквозной кератопластики. Преимуществами передней глубокой послойной перед сквозной кератопластикой являются: сохранность эндотелия роговицы реципиента, что снижает риск отторжения трансплантата; уменьшение риска развития катаракты в послеоперационном периоде, вследствие назначения укороченного курса стероидной терапии; снижение требований к донорскому трансплантату, так как качество его эндотелия в этом случае не играет такой существенной роли, как при сквозной кератопластике.
Необходимо отметить, что, наилучшие результаты возможно получить при проведении кератопластики – как сквозной, так и передней глубокой послойной с применением фемто-лазерного сопровождения, что обеспечивает идеальную точность реза и непревзойденную сопоставимость выкроенного донорского трансплантата и ложа реципиента, ведущее к значительному повышению зрительных функций пациентов.
Таким образом, в настоящее время в арсенале квалифицированного офтальмохирурга имеется широкий спектр хирургических методов лечения кератоконуса. Однако необходимо отметить, что наиболее эффективным считается лечение на ранних стадиях кератэктатического процесса, что возможно при своевременной правильной диагностике кератэктатического процесса.
Наиболее эффективными современными методами ранней диагностики кератэктатического процесса являются: компьютерная кератотопография, оптическая когерентная томография, конфокальная сканирующая микроскопия, иммерсионная конфокальная микроскопия, анализ элевационных карт.
Наш институт оснащен самой совершенной аппаратурой для ранней диагностики кератоконуса, что позволяет выявлять кератоконус, даже на самых ранних стадиях развития, в 100% случаев.
Необходимо также отметить, что обилие различных методов лечения кератоконуса ставит перед оперирующим хирургом задачу выбора наиболее эффективного метода лечения каждого конкретного пациента.
Ведущим специалистом нашего института д.м.н. Измайловой Светланой Борисовной на основании всестороннего анализа результатов лечения пациентов с кератоконусом разработан алгоритм хирургического лечения кератоконуса, позволяющий систематизировать подходы к лечению кератоконуса и дифференцированно выбирать наиболее оптимальный и эффективный метод лечения в зависимости от стадии заболевания.
Таким образом, в МНТК «Микрохирургия глаза» представлен весь спектр современных лечебно-диагностических технологий, позволяющий осуществлять патогенетически ориентированное лечение каждому пациенту с кератоконусом на любой стадии – от начального до острого. Мы можем помочь каждому!
Наши специалисты:
Малюгин Б.Э. – д.м.н., профессор. Выполняет операции по механической и фемтолазерной имплантации роговичных сегментов, различные виды кератопластик, включая послойные. Владеет технологиями интраокулярной коррекции остаточной миопии и астигматизма у пациентов со стабилизированным кератоконусом.
Измайлова С. Б. – д.м.н. Выполняет имплантацию роговичных сегментов, в том числе с фемто-сопровождением, УФ-кросслинкинг, сквозные и послойные кератопластики – механические и с фемто-лазерным сопровождением. Владеет технологиями интраокулярной коррекции остаточной миопии и астигматизма у пациентов со стабилизированным кератоконусом.
Костенев С.В. – д.м.н. Выполняет имплантацию роговичных сегментов с фемто-лазерным сопровождением и УФ-кросслинкинг. Проводит ФРК для коррекции остаточных аметропий.
Ковшун Е.В. – к.м.н. Специализируется на лечении далекозашедших стадий кератоконуса методами сквозной и послойной кератопластик, выполняет имплантацию роговичных сегментов и УФ-кросслинкинг.
Волкова О.С. – к.м.н. Выполняет имплантацию роговичных сегментов, в том числе с фемто-лазерным сопровождением, сквозную кератопластику.
Головин А.В. – к.м.н. Выполняет фемто-лазерную имплантацию роговичных сегментов.
Паштаев А.Н. – к.м.н. Выполняет фемто-лазерную имплантацию роговичных сегментов.
Мороз О.В. – Выполняет имплантацию роговичных сегментов.
Обращайтесь к нам! Мы вам поможем!
 ВАШИ ВРАЧИ
ВАШИ ВРАЧИ
Источник
В современном мире происходит быстрое развитие медицины. Достижения наблюдаются во всех сферах. Это касается хирургических и терапевтических методов лечения, диагностики, научных открытий. Не исключение и офтальмология. С появлением микрохирургической техники операции на глазах стали гораздо безопаснее и эффективнее. Преимущества современной офтальмологии – это быстрое и безболезненное восстановление зрения. Пересадка роговицы глаз, которая раньше казалась невозможной, сейчас проводится во всех специализированных центрах. В результате кератопластики множество людей вновь обретают способность видеть окружающий мир.
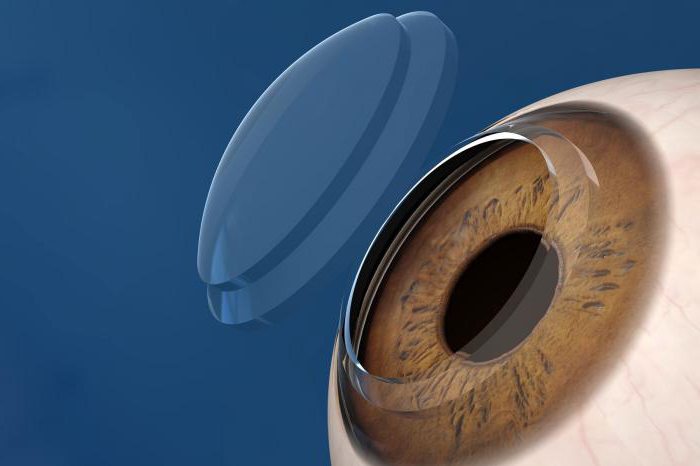
Пересадка роговицы глаз – это что?
Данная операция имеет научное название – кератопластика. Также ее называют трансплантацией роговицы глаза. Так как этот орган зрения не имеет кровоснабжения, в большинстве случаев он приживается и операция считается успешной. После кератопластики зрение значительно улучшается или полностью восстанавливается. В основном распространена донорская пересадка роговицы глаз. Производится замена поврежденных частей или органа в целом. В некоторых случаях производят трансплантацию искусственным материалом. Чаще всего эта операция проходит под общим наркозом. Тем не менее часть специалистов рекомендует делать кератопластику при помощи местной анестезии. Эффективность операции наблюдается практически всегда, а осложнения после пересадки роговицы крайне редки. По этим причинам кератопластика является востребованным методом лечения во всем мире.

В каких случаях делают пересадку роговицы?
Операция по пересадке роговицы глаза проводится лишь по строгим показаниям. В большинстве случаев причиной повреждения органа становятся травмы и воспалительные заболевания. В обоих случаях наблюдается значительное ухудшение зрения или полная потеря видимости (реже). Иногда кератопластику проводят с косметической целью. Выделяют следующие причины, по которым делают операцию:
- Бельма на глазу. Причинами могут стать как дистрофические заболевания, так и травмы органа зрения.
- Ретинопатия. Имеются в виду те формы, которые не поддаются терапевтическому лечению. К ним относятся дистрофическая, буллезная ретинопатия.
- Травмы роговицы. Могут возникать при попадании различных инородных тел в глаз.
- Химические ожоги.
- Истончение слоя роговицы. Наблюдается при таком заболевании, как кератоконус.
- Язвенные и эрозивные дефекты.
- Рубцы.
- Помутнение роговицы. Обычно является следствием лазерных процедур.
- Косметические дефекты.
Противопоказания к проведению кератопластики
В большинстве случаев микрохирургия глаза – это область медицины, которая является широкодоступной. Противопоказания к проведению операций на органах зрения встречаются редко. Кератопластику проводят всем желающим, имеющим перечисленные дефекты. Возрастных ограничений для данной операции не существует. Тем не менее выделяют 3 состояния, при которых кератопластика запрещена. К ним относятся:
- Бельма на глазу, которые имеют кровоснабжение. Наличие сосудов делает операцию по трансплантации роговицы неэффективной.
- Сочетание бельм и повышенного внутриглазного давления (глаукомы).
- Сопутствующие заболевания, при которых высока вероятность отторжения трансплантата. К ним относятся иммунологические патологии, декомпенсированный сахарный диабет.
Какие бывают разновидности кератопластики
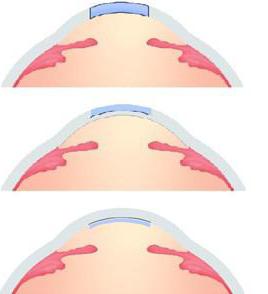
Как и большинство операций, кератопластика может проводиться по-разному. Это зависит от вида трансплантата (донорская или искусственная роговица), величины и глубины дефекта. Кератопластика может быть тотальной и частичной. В первом случае производится замена всей роговицы. Во втором – части органа, размер трансплантата при этом составляет от 4 до 6 мм. Помимо этого, иногда выполняется субтотальная ретинопластика. Под ней подразумевается замена роговицы практически по всей площади, за исключением небольшого ободка (1-2 мм), находящегося вокруг лимба. В зависимости от глубины поражения выделяют сквозную и послойную пересадку. В первом случае дефект занимает всю толщу органа. Послойная ретинопластика может быть передней и задней (поражена наружная либо внутренняя стенка роговицы). В качестве донорского органа используют трупный материал, в том числе от новорожденных. Искусственный трансплантат изготавливают в специальных лабораториях.
Как подготовиться к кератопластике?
Микрохирургия глаза, как и другие виды оперативных процедур, подразумевает подготовку перед выполнением вмешательства. В первую очередь необходимо провести терапевтическое лечение воспалительных процессов. Это касается любых инфекций глаза и век (конъюнктивит, иридоциклит). После лечения инфекции проводится полная диагностика органов зрения. Выполняется офтальмологическое обследование, лабораторные анализы (ОАК, ОАМ, биохимия крови). Также необходимо выяснить, какие имеются патологии у пациента. Это является очень важным, так как некоторые заболевания могут быть противопоказаниями для проведения операции. Накануне ретинопластики необходимо соблюдать «голодный режим».
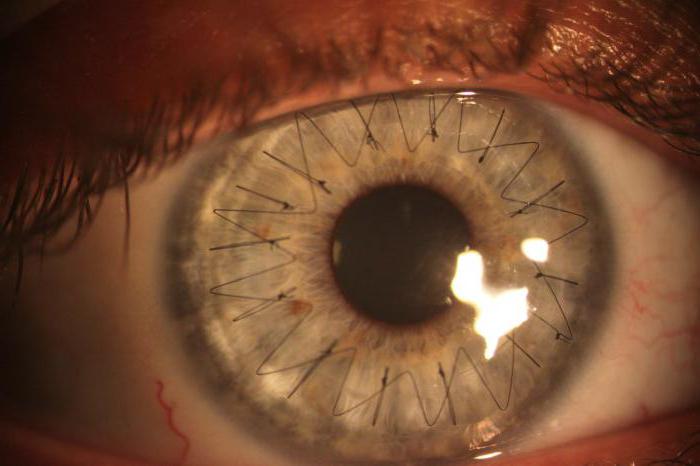
Техника проведения пересадки роговицы
Операция по трансплантации роговицы проводится с помощью специального микрохирургического оборудования. Чтобы произвести ретинопластику, выполняют как традиционное хирургическое вмешательство, так и лазерную процедуру. В последние годы второй метод считается более предпочтительным, так как при этом сокращается послеоперационный период и снижается риск осложнений. Пересадка роговицы глаз имеет определенную технику выполнения. Сначала больного укладывают на кушетку и производят обезболивание. После этого фиксируют веки и глаз (за край склеры). Следующий этап – это удаление поврежденного органа или его части (выполняется лазером или хирургическим инструментом). Далее проводится трансплантация роговицы. Заключительный этап подразумевает осмотр швов, осмотр на наличие осложнений.
Послеоперационный период при кератопластике
После пересадки роговицы глаза пациент должен находиться под медицинским наблюдением хотя бы несколько часов. Несмотря на то что больного отпускают домой, ему необходимо проходить обследование у офтальмолога. Также после операции рекомендуется щадящий режим для глаз (минимум нагрузок на орган зрения). При хирургической коррекции швы снимают через несколько месяцев (до года). Возможные осложнения кератопластики – это кровотечение, воспалительный процесс, отторжение трансплантата. В этих случаях появляются неприятные ощущения, светобоязнь, зуд и т. д. Любые симптомы являются поводом для срочного обращения к офтальмологу.

Пересадка роговицы глаза: отзывы специалистов
По мнению врачей ретинопластика является безопасным и эффективным методом восстановления зрения. Ее рекомендуют всем больным, не имеющим противопоказаний. Пациенты остаются довольны операцией. Зрение сохраняется в течение многих лет после трансплантации, а осложнения встречаются очень редко. На данный момент преимущественной считается лазерная пересадка роговицы глаза. Стоимость операции зависит от выбора клиники. Средняя цена составляет 50-70 тысяч рублей за один глаз. При выборе искусственного трансплантата стоимость увеличивается вдвое.
Источник