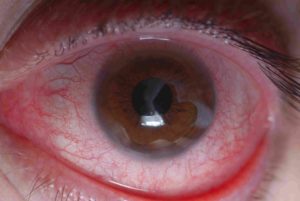
Замена роговицы глаза у детей
Сквозная кератопластика при аномалиях развития переднего сегмента глаза у ребенка
Исторически сложилось, что сквозная кератопластика у младенцев считается неблагодарной операцией, приносящей плохие результаты. Однако сообщается о приживлении 35% трансплантатов с семилетним сроком наблюдения после операции при аномалии Петерса и о высоких зрительных функциях после ранней сквозной кератопластики (penetrating keratoplasty— РКР).При выполнении сквозной кератопластики крайне важно помнить, что ткани глаза ребенка обладают иными свойствами, нежели ткани глаза взрослого.
То, в каком возрасте глаз ребенка по своим свойствам приближается к глазу взрослого, вызывает споры, но исходя из опыта, ткани глаза ребенка в возрасте старше десяти лет ведут себя почти также, как и ткани глаза взрослого.
Высокочастотное ультразвуковое исследование — надежный метод исследования переднего сегмента, особенно при наличии помутнений роговицы. Это одно из наиболее сложных состояний, требующих хирургического лечения, но использование высокочастотного ультразвукового исследования помогает выбрать оптимальный доступ в переднюю камеру.
Во всех случаях требуется применение кольца Flieringa, поскольку склера гораздо менее ригидная, чем у взрослых. Кольцо подшивается нейлоном 8/0 в четырех квадрантах, концы нитей оставляют длинными, чтобы фиксировать их с помощью пластыря Steri—Strips и таким образом фиксировать глазное яблоко. Для разметки роговицы и центровки трепана используется детский радиальный роговичный маркер. Выполняется небольшой парацентез, передняя камера туго заполняется вискоэластиком, обычно используется Healon GV.
Перед выполнением трепанации реципиенту внутривенно вводится маннитол в соответствующей весу и возрасту ребенка дозе с целью снизить внутриглазное давление и уменьшить риск экспульсивного кровотечения.
Используются ручные трепаны, и, если имеются роговично-хрусталиковые или обширные радужко-роговичные сращения, переднюю камеру трепаном не вскрывают. Вакуумные трепаны, например трепаны Barron-Hessburg, достаточно малого диаметра обычно не производятся промышленностью.
После выполнения на роговице реципиента несквозного надреза трепаном, одноразовым 15° лезвием иссекается сквозной лоскут роговицы и формируется ложе реципиента, при этом стараются не повредить радужку и/или хрусталик. При наличии роговично-хрусталикового сращения хрусталик можно аккуратно отсепаровать от роговицы, но обычно такие действия приводят к формированию катаракты в течение нескольких недель после кератопластики.
Это является аргументом в пользу выполнения аспирации хрусталика с сохранением задней капсулы; для этого требуется капсулэктомия через pars plicata цилиарного тела, обычно также в течение нескольких недель; если капсулэктомия выполняется дальше от роговицы, это, по крайней мере, делает операцию менее травматичной для эпителия донорской роговицы. Во всех случаях аномалии Петерса или склерокор-неа следует выполнять иридэктомию в четырех квадрантах с целью снизить частоту развития глаукомы. Во всех таких случаях размер лоскута донорской роговицы должен превышать размер ложа на 1 мм, чтобы, помимо прочего, увеличить глубину передней камеры.
Опубликованы данные, что этот прием приносит лучшие результаты. Трансплантат подшивается минимум шестнадцатью узловыми швами нейлон 10/0.
Во всех случаях в конце операции выполняется субконъюнктивальная инъекция антибиотика и стероида. Авторы обычно не вводят дексаметазон в переднюю камеру.
Наиболее частые причины врожденных помутнений роговицы включают в себя «склерокорнеа» и аномалию Петерса; вероятно, оба этих состояния являются неотъемлемой частью патологического спектра аномалий развития переднего сегмента.
При уточнении диагноза ультразвуковая биомикроскопия является более надежным методом, чем одно лишь клиническое обследование. Определение наличия или отсутствия хрусталика, радужки, роговично-хрусталиковых и радужко-роговичных сращений способствует разработке плана оперативного вмешательства и уточнению прогноза хирургического лечения. Предложенная классификация врожденных помутнений роговицы поможет читателю в прогнозировании.
Необходимо исключить глаукому. Если до операции глаукома уже развилась, это также является неблагоприятным прогностическим признаком. В такой ситуации и при наличии двусторонних помутнений роговицы в нижних квадрантах под контролем ультразвуковой биомикроскопии выполняется лазерная циклоабляция (обычно циклодиодным лазером). Это позволяет добиться контроля над глаукомой с помощью соответствующих местных препаратов, после чего выполняется сквозная кератопластика; при этом нужно помнить, что впоследствии для контроля глаукомы, вероятно, потребуется имплантация дренажа.
Авторы не рекомендуют одновременно выполнять сквозную кератопластику и имплантировать дренажную трубку.
Из-за реактивности тканей младенца для предотвращения выпадения фибрина, образования синехий и отторжения трансплантата необходимо интенсивное местное лечение комбинированными препаратами стероид/анти-биотик. В первые сутки они назначаются каждые полчаса вместе с циклоплегиком в каплях — три раза в день и мазью со стероидом и антибиотиком на ночь, чтобы младенец мог поспать. Интенсивность закапывания капель постепенно снижают в течение двух месяцев, циклоплегию можно продолжать в течение этого периода.
Младенец осматривается два раза в неделю в течение первых шести недель, поскольку даже небольшое ослабление или васкуляризация шва требует его удаления под анестезией в течение 24 часов. В противном случае наблюдается быстрое отторжение эпителия. В любом случае у младенца все швы должны быть удалены, самое позднее, через шесть недель после операции.
Через две недели с целью профилактики отторжения трансплантата роговицы назначается циклоспорин A (ciclosporin А—CsA) местно в глазных каплях (2% на кукурузном масле) дважды в день на неопределенно долгий срок. Получены данные о том, что при местном применении циклоспорин А достигает необходимой для иммуносупрессии концентрации в роговице, но не в полостях глаза, и что использование комбинации циклоспорина А и стероидов в каплях снижает частоту отторжения при трансплантации высокого риска по сравнению с применением только стероидов.
В 1977 г. Waring и Laibson заявили: «Мы не рекомендуем выполнять сквозную кератопластику пациентам с односторонними врожденными помутнениями роговицы. Однако пациентам с двусторонними помутнениями роговицы следует попытаться выполнить кератопластику как можно раньше, насколько позволяет возраст». Авторы почти полностью согласны с этим положением; единственно, в некоторых случаях так называемый «нормальный» глаз не является нормальным, а лишь измененным в меньшей степени.
В таких случаях родителей следует информировать о возможности выполнения кератопластики, но при этом добиться четкого понимания того, что, вдобавок к опасности отторжения, развития инфекции и глаукомы, прогноз для зрения все равно остается плохим вследствие физиологического феномена амблиопии.
Без сомнения, если присутствует понимание того, что целью оперативного лечении является всего лишь функциональное, а не идеальное, зрение, и что хотя бы частично прозрачный лоскут, позволяющий обеспечить функциональное зрение все же является хорошим результатом, то выполненная младенцу проникающая кератопластика может принести удовлетворение хирургу и пользу пациенту.
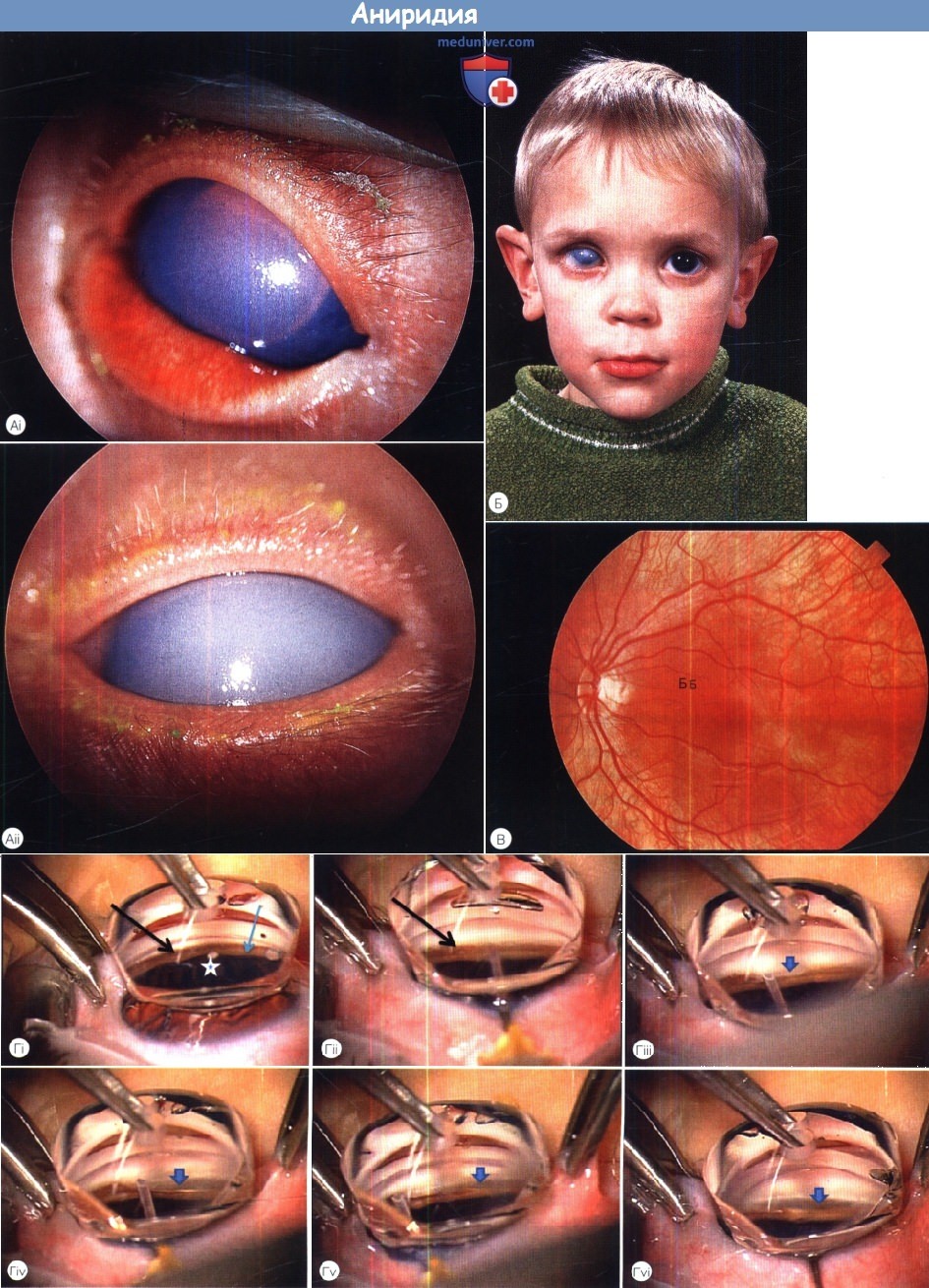
Аниридия:
(А) Двусторонняя тяжелая врожденная глаукома при аниридии.
(Б) Тот же пациент после неоднократных хирургических вмешательств: неконтролируемая глаукома правого глаза и контролируемая глаукома левого.
(В) На глазном дне левого глаза того же пациента выявляется легкая гипоплазия центральной ямки. Острота зрения составляла 6/18.
(Г) выполнение гониотомии ребенку. Звездочкой отмечены цилиарные отростки.
Виден рудимент корня радужки (зрачок НЕ расширен) и аномально измененный угол передней камеры.
Стрелкой показан желобок, образующийся при успешной гониотомии.
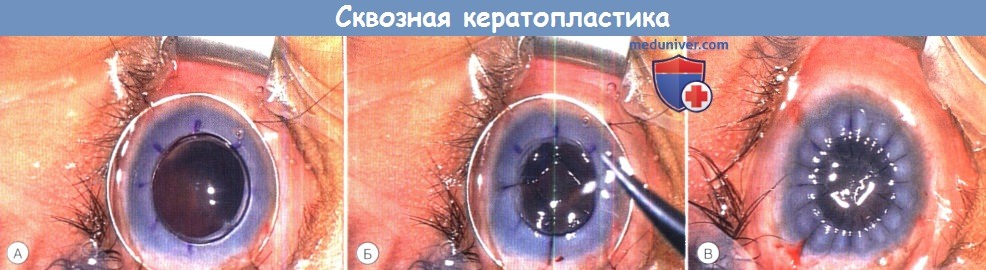
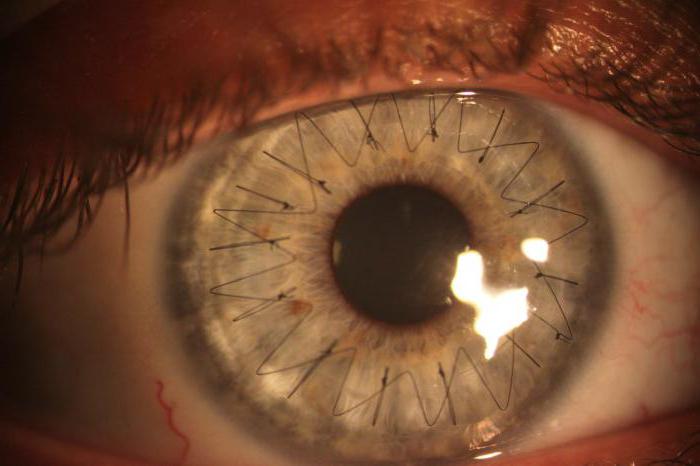
Сквозная кератопластика у ребенка с аномалиями развития переднего сегмента.
Обратите внимание на кольцо Flieringa и 16 узловых швов нейлон 10/0.
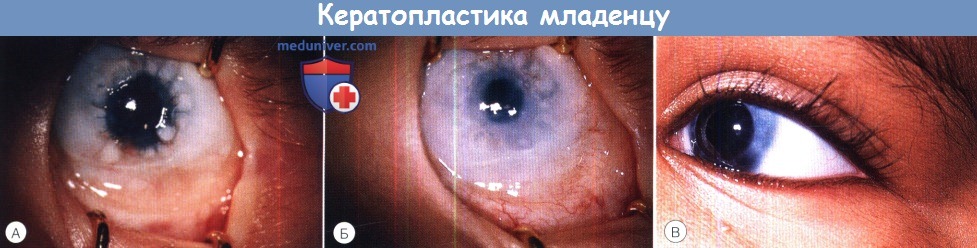
Кератопластика младенцу:
(А) Через четыре недели после сквозной кератопластики по поводу полной склерокорнеа наблюдается образование слизистых муфт вокруг ослабевших швов.
(Б) Тот же пациент, что и на фото (А) четыре месяца спустя. Отмечается помутнение периферии и рубцевание, перекрывающее зрительную ось.
(В) Два года спустя после сквозной кератопластики по поводу аномалии Петерса. Ребенок продолжает получать циклоспорин на ночь.
— Также рекомендуем «Аномалии развития роговицы у ребенка»
Оглавление темы «Аномалии переднего сегмента глаза у детей.»:
- Микрокорнеа у ребенка
- Аномалия Петерса у ребенка
- Склерокорнеа у ребенка
- Плоская роговица (cornea plana) у ребенка
- Аутосомно-доминантный кератит у ребенка
- Аниридия у ребенка
- Сквозная кератопластика при аномалиях развития переднего сегмента глаза у ребенка
Источник
В современном мире происходит быстрое развитие медицины. Достижения наблюдаются во всех сферах. Это касается хирургических и терапевтических методов лечения, диагностики, научных открытий. Не исключение и офтальмология. С появлением микрохирургической техники операции на глазах стали гораздо безопаснее и эффективнее. Преимущества современной офтальмологии – это быстрое и безболезненное восстановление зрения. Пересадка роговицы глаз, которая раньше казалась невозможной, сейчас проводится во всех специализированных центрах. В результате кератопластики множество людей вновь обретают способность видеть окружающий мир.
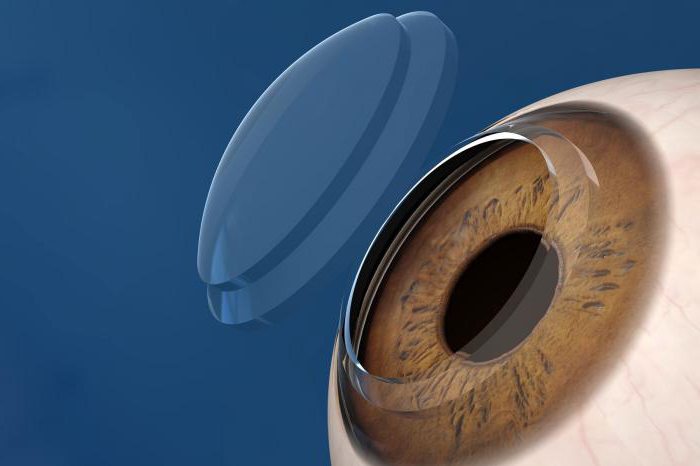
Пересадка роговицы глаз – это что?
Данная операция имеет научное название – кератопластика. Также ее называют трансплантацией роговицы глаза. Так как этот орган зрения не имеет кровоснабжения, в большинстве случаев он приживается и операция считается успешной. После кератопластики зрение значительно улучшается или полностью восстанавливается. В основном распространена донорская пересадка роговицы глаз. Производится замена поврежденных частей или органа в целом. В некоторых случаях производят трансплантацию искусственным материалом. Чаще всего эта операция проходит под общим наркозом. Тем не менее часть специалистов рекомендует делать кератопластику при помощи местной анестезии. Эффективность операции наблюдается практически всегда, а осложнения после пересадки роговицы крайне редки. По этим причинам кератопластика является востребованным методом лечения во всем мире.

В каких случаях делают пересадку роговицы?
Операция по пересадке роговицы глаза проводится лишь по строгим показаниям. В большинстве случаев причиной повреждения органа становятся травмы и воспалительные заболевания. В обоих случаях наблюдается значительное ухудшение зрения или полная потеря видимости (реже). Иногда кератопластику проводят с косметической целью. Выделяют следующие причины, по которым делают операцию:
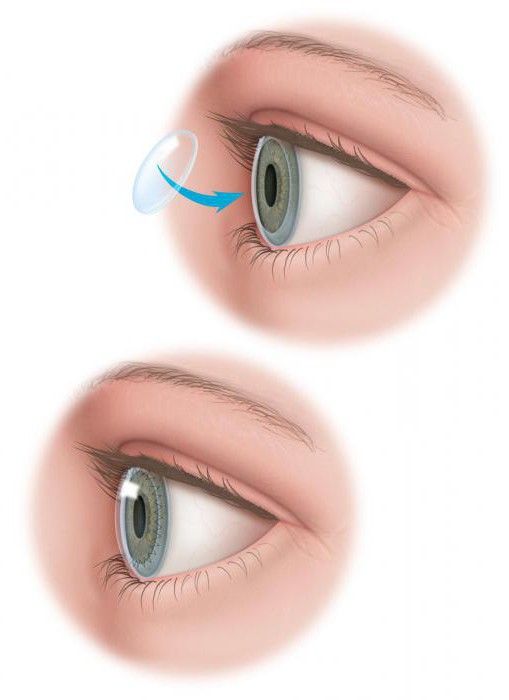
- Бельма на глазу. Причинами могут стать как дистрофические заболевания, так и травмы органа зрения.
- Ретинопатия. Имеются в виду те формы, которые не поддаются терапевтическому лечению. К ним относятся дистрофическая, буллезная ретинопатия.
- Травмы роговицы. Могут возникать при попадании различных инородных тел в глаз.
- Химические ожоги.
- Истончение слоя роговицы. Наблюдается при таком заболевании, как кератоконус.
- Язвенные и эрозивные дефекты.
- Рубцы.
- Помутнение роговицы. Обычно является следствием лазерных процедур.
- Косметические дефекты.
Противопоказания к проведению кератопластики
В большинстве случаев микрохирургия глаза – это область медицины, которая является широкодоступной. Противопоказания к проведению операций на органах зрения встречаются редко. Кератопластику проводят всем желающим, имеющим перечисленные дефекты. Возрастных ограничений для данной операции не существует. Тем не менее выделяют 3 состояния, при которых кератопластика запрещена. К ним относятся:
- Бельма на глазу, которые имеют кровоснабжение. Наличие сосудов делает операцию по трансплантации роговицы неэффективной.
- Сочетание бельм и повышенного внутриглазного давления (глаукомы).
- Сопутствующие заболевания, при которых высока вероятность отторжения трансплантата. К ним относятся иммунологические патологии, декомпенсированный сахарный диабет.
Какие бывают разновидности кератопластики
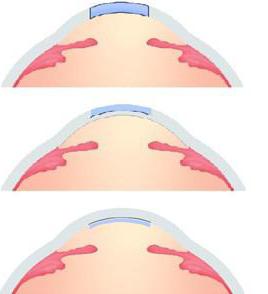
Как и большинство операций, кератопластика может проводиться по-разному. Это зависит от вида трансплантата (донорская или искусственная роговица), величины и глубины дефекта. Кератопластика может быть тотальной и частичной. В первом случае производится замена всей роговицы. Во втором – части органа, размер трансплантата при этом составляет от 4 до 6 мм. Помимо этого, иногда выполняется субтотальная ретинопластика. Под ней подразумевается замена роговицы практически по всей площади, за исключением небольшого ободка (1-2 мм), находящегося вокруг лимба. В зависимости от глубины поражения выделяют сквозную и послойную пересадку. В первом случае дефект занимает всю толщу органа. Послойная ретинопластика может быть передней и задней (поражена наружная либо внутренняя стенка роговицы). В качестве донорского органа используют трупный материал, в том числе от новорожденных. Искусственный трансплантат изготавливают в специальных лабораториях.
Как подготовиться к кератопластике?
Микрохирургия глаза, как и другие виды оперативных процедур, подразумевает подготовку перед выполнением вмешательства. В первую очередь необходимо провести терапевтическое лечение воспалительных процессов. Это касается любых инфекций глаза и век (конъюнктивит, иридоциклит). После лечения инфекции проводится полная диагностика органов зрения. Выполняется офтальмологическое обследование, лабораторные анализы (ОАК, ОАМ, биохимия крови). Также необходимо выяснить, какие имеются патологии у пациента. Это является очень важным, так как некоторые заболевания могут быть противопоказаниями для проведения операции. Накануне ретинопластики необходимо соблюдать «голодный режим».
Техника проведения пересадки роговицы
Операция по трансплантации роговицы проводится с помощью специального микрохирургического оборудования. Чтобы произвести ретинопластику, выполняют как традиционное хирургическое вмешательство, так и лазерную процедуру. В последние годы второй метод считается более предпочтительным, так как при этом сокращается послеоперационный период и снижается риск осложнений. Пересадка роговицы глаз имеет определенную технику выполнения. Сначала больного укладывают на кушетку и производят обезболивание. После этого фиксируют веки и глаз (за край склеры). Следующий этап – это удаление поврежденного органа или его части (выполняется лазером или хирургическим инструментом). Далее проводится трансплантация роговицы. Заключительный этап подразумевает осмотр швов, осмотр на наличие осложнений.
Послеоперационный период при кератопластике
После пересадки роговицы глаза пациент должен находиться под медицинским наблюдением хотя бы несколько часов. Несмотря на то что больного отпускают домой, ему необходимо проходить обследование у офтальмолога. Также после операции рекомендуется щадящий режим для глаз (минимум нагрузок на орган зрения). При хирургической коррекции швы снимают через несколько месяцев (до года). Возможные осложнения кератопластики – это кровотечение, воспалительный процесс, отторжение трансплантата. В этих случаях появляются неприятные ощущения, светобоязнь, зуд и т. д. Любые симптомы являются поводом для срочного обращения к офтальмологу.

Пересадка роговицы глаза: отзывы специалистов
По мнению врачей ретинопластика является безопасным и эффективным методом восстановления зрения. Ее рекомендуют всем больным, не имеющим противопоказаний. Пациенты остаются довольны операцией. Зрение сохраняется в течение многих лет после трансплантации, а осложнения встречаются очень редко. На данный момент преимущественной считается лазерная пересадка роговицы глаза. Стоимость операции зависит от выбора клиники. Средняя цена составляет 50-70 тысяч рублей за один глаз. При выборе искусственного трансплантата стоимость увеличивается вдвое.
Источник