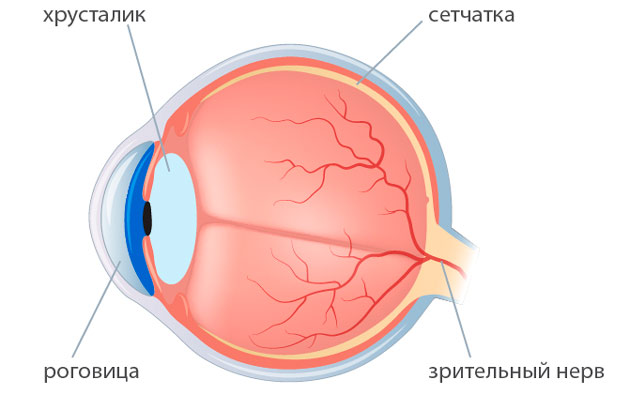
Замена хрусталика воспаление роговицы
Операция по замене хрусталика, помутневшего при катаракте, является единственным возможным способом лечения заболевания. Такие оперативные вмешательства проводятся часто и во многих клиниках. Тем не менее осложнения после замены хрусталика глаза возможны. Какими они бывают и можно ли их избежать?
Почему возникают негативные последствия после замены хрусталика?
Если операция по замене хрусталика при катаракте выполнена опытным офтальмохирургом, то она не влечет за собой особых проблем. Для профессионалов, которые провели не одно оперативное вмешательство, удаление хрусталика и размещение на его месте импланта — интраокулярной линзы — простая и быстрая операция. Процесс выздоровления проходит спокойно у большинства пациентов. Вероятность осложнений возникает нечасто. Но все же их нельзя исключать, хоть они и являются достаточно редкими явлениями.
Любой из видов осложнений имеет конкретные причины происхождения. После проведения оперативного вмешательства часто возникает отек глаза. С такой неприятностью сталкиваются многие пациенты в послеоперационный период. Обычно она связана с ослабленным состоянием роговицы. Еще одна причина — особенность реакции организма на ультразвук. Он применяется в тех случаях, когда пациент слишком поздно обратился за медицинской помощью. Если катаракта была запущена, то офтальмохирургам требуется использовать более мощные ультразвуковые волны. Часто это оказывает повышенное воздействие на глазное яблоко.
Возможной причиной возникновения осложнений после замены хрусталика при катаракте может стать и врачебная ошибка. Такие ситуации не так часто встречаются в медицинской практике, но исключать их нельзя. Проблемы могут возникнуть из-за технических или тактических ошибок врача, который проводил операцию. Обычно врачебные ошибки совершаются случайно. Потому и предугадать их риск сложно. Проведение операции при катаракте — единственный возможный метод лечения и офтальмохирурги имеют достаточный опыт в ее выполнении. Но это не отменяет вероятности осложнений, возникших по вине врача.
Какие бывают интраоперационные осложнения при замене хрусталика?
Замена хрусталика при катаракте считается хорошо отлаженной процедурой. Но даже при проведении этой высокотехнологичной операции возможны осложнения. Одним из них является разрыв стенки капсулы, внутри которой прежде располагался помутневший хрусталик глаза, и выпадение его раздробленных частиц в область стекловидного тела. Это осложнение часто влечет за собой развитие глаукомы и поражение сетчатки. Исправить ситуацию может помочь проведение повторной операции. Обычно окулисты наблюдают за пациентом в течение 2-3 недель. После этого хирургическим способом происходит удаление засоренного стекловидного тела.
Смещение интраокулярной линзы в сторону сетчатки — еще один вид осложнений, возможных после замены хрусталика при катаракте. Происходит это из-за неправильного расположения импланта. Это и провоцирует отек макулы — самого центра сетчатой оболочки глаза, в которой фокусируются световые лучи. В этом случае единственным возможным способом устранения этой проблемы является проведение повторной операции и замена «неправильного» хрусталика новым.
Особым видом осложнения является супрахориоидальное кровоизлияние. Это скопление геморрагического содержимого в пространстве между склерой — белковой оболочкой глаза и сосудистой. В большинстве случаев кровоизлияние при катаракте возникает у пациентов преклонного возраста или сопутствующих заболеваниях: глаукоме или гипертонии. Опасность такого осложнения в том, что оно может привести к стремительному снижению зрения и потере глаза.
Воспалительные процессы как осложнения после замены хрусталика
Применять их следует на протяжении 2-3 недель. Регулярность использования подбирается индивидуально.
Если иммунитет пациента был ослаблен еще до постановки диагноза «катаракта», то обычные признаки воспаления могут сопровождаться симптомами увеита или иридоциклита. При увеите воспаляются различные части сосудистой оболочки глаза:
- радужка;
- цилиарное тело;
- хориоидеа.
Проявляется это заболевание покраснением, болезненными ощущениями в области зрительных органов, светочувствительностью, затуманенностью зрения, повышенной слезливостью. В некоторых случаях перед глазами могут возникать мушки, плавающие пятна. Основа лечения увеита заключается в применение мидриатиков, стероидных, иммуносупрессивных препаратов.
Другим офтальмологическим заболеванием, которое может стать последствием воспалительного процесса является иридоциклит. Эта патология затрагивает собой радужную оболочку глаза и цилиарное тело. Болезнь «дает о себе знать» отеком, покраснением, болевыми ощущениями. В особо сложных случаях и при запущенной катаракте радужка может изменять окраску, зрачок — сужаться и деформироваться.
Консервативное лечение иридоциклита включает в себя следующие виды терапии:
- антибактериальную;
- противовоспалительную;
- противовирусную.
Виды осложнений, которые можно лечить консервативно
Гифема — негативное последствие, которое может возникать после операции по удалению катаракты. Это кровоизлияние в переднюю камеру глазного яблока, заполненную внутриглазной жидкостью. То есть, возникает скопление крови между хрусталиком и радужкой. Гифема возникает из-за того, что при проведении операции офтальмохирург нечаянно повредил сосуды цилиарного тела или радужной оболочки глаза. Такое состояние не представляет серьезной опасности для пациента, хотя может сохраняться несколько месяцев. Гифема не вызывает болевых ощущений и не нарушает зрение. Лечится она с помощью дополнительных промываний. Врачи чаще всего назначают гормональные капли, например, «Дексаметазон», и мидриатики, например, «Атропин».
Неудачно проведенная операция по удалению катаракты может стать причиной повышения внутриглазного давления. Такое состояние часто называют «послеоперационной глаукомой».

К причинам, которые вызывают повышение внутриглазного давление, относятся:
- воспалительные процессы или кровоизлияния внутри глаза;
- недостаточно хорошо смытые гелеобразные суспензии, применяемые при операции;
- смещение искусственного хрусталика ближе к радужке и его давление на зрачок;
- попадание влаги в прооперированный глаз в течение недели после операции;
- воздействие слишком яркого освещения на радужную оболочку глаза.
Пациенты с послеоперационной глаукомой отмечают возникновение болевых ощущений в глазах, повышенное слезотечение, затуманенную видимость. Давление нормализуется после использования специальных капель, например: «Тимолол», «Бринзопт», «Пилокарпин». Если лечение при помощи капель не помогает, то окулист назначает проведение пункции с промыванием засоренных протоков глазного яблока.
Послеоперационный астигматизм — еще одно возможное осложнение, которое может возникнуть после удаления катаракты. При замене хрусталика изменяется форма роговицы. Из-за этого нарушается рефракция глаза и зрение становится нечетким. Корректируется послеоперационный астигматизм контактными линзами, которые имеют торический дизайн, цилиндрическими или сфероцилиндрическими очками.
Очень важно различать симптомы астигматизма, который может развиться спустя несколько месяцев после установки импланта, и диплопию, которая является побочным эффектом хирургического вмешательства. При диплопии нарушаются функции мышц глаза, из-за чего изображение раздваивается. Это состояние проходит через несколько дней и не требует лечения.
Какие осложнения после замены хрусталика требуют проведения операции?
После удаления катаракты возможно возникновение серьезных осложнений. Они требуют проведения повторного оперативного вмешательства. При неправильной фиксации интраокулярной линзы, которая размещается внутри капсульного мешка вместо помутневшего хрусталика, ИОЛ может самостоятельно смещаться назад, вперед или в сторону. В таких ситуациях пациент жалуется на двоящееся изображение отдаленных предметов, быструю усталость зрительных органов. Этот вид осложнения считается довольно тяжелым. Его опасность в том, что при отсутствии принятых мер у пациента может развиться глаукома или отслоиться сетчатка. Консервативное лечение в этом случае будет бесполезно. Исправить ситуацию сможет только повторное проведение операции. Во время нее офтальмохирург скорректирует положение искусственного хрусталика.
Одним из возникающих после удаления катаракты осложнений является регматогенная отслойка сетчатки. Это довольно серьезная патология, которая требует хирургического вмешательства. Регматогенная отслойка происходит из-за того, что слой сетчатки при отделении от стенки глазного яблока, утрачивает доступ к питательным веществам и начинает отмирать. Опасно это состояние тем, что оно может привести к полной потере зрения. Выявить его можно по жалобам пациента на возникновение пелены перед глазами. Лечение осуществляется с помощью проведения:
- лазерной коагуляции — лечебной процедуры, при помощи которой офтальмохирурги устраняют дистрофические и дегенеративные изменения сетчатки;
- витрэктомии — хирургической операции, применяющейся при кровоизлияниях в стекловидное тело, отслоении сетчатки, травмах зрительного анализатора;
- экстрасклерального пломбирования — метода лечения патологий сетчатки путем сдавливания ее специальной пломбой, зафиксированной с наружной стороны склеры.
Редким, но весьма опасным осложнением после удаления катаракты глаза, является эндофтальмит. Это тяжелый воспалительный процесс, при котором происходит скопление гноя в стекловидном теле. Он возникает из-за попадания внутрь глаза инфекции во время операции, при инфицировании слезных протоков. Эндофтальмит часто развивается у людей с ослабленным иммунитетом и у тех, кто перенес другие офтальмологические патологии, например: блефарит, конъюнктивит и т. д. Симптомы заболевания:
- резкая боль в глазах;
- отечность в области век;
- существенное снижение зрения;
- покраснение склеры.

При эндофтальмите необходима экстренная госпитализация в офтальмологическое отделение. Если необходимые меры по лечению заболевания не будут своевременно приняты, это может привести к потере глаза или развитию менингита.
Могут ли осложнения возникнуть спустя несколько месяцев?
Некоторые виды осложнений могут «дать о себе знать» через несколько месяцев после операции. Основным из них является развитие вторичной катаракты. Обычно это состояние возникает спустя от 6 месяцев до года. В таком случае помутнение образуется не на хрусталике. Страдает капсула, внутри которой располагается интраокулярная линза. Пациенты отмечают симптомы, присущие катаракте. Осложнение характеризуется:
- размытостью очертаний изображения;
- ослабленной цветопередачей предметов;
- возникновением «мушек» перед глазами.
Лечение вторичной катаракты осуществляется двумя методами. Первый — хирургическая капсулотомия. Эта операция позволяет удалить засоренную пленку капсульного мешка. Второй способ — очистка задней стенки капсулы при помощи лазера.
Другой вид осложнения, который может возникнуть после замены хрусталика, помутневшего при катаракте, это кистоидный макулярный отек. Воспалительный процесс развивается в центральной части сетчатки. Его причиной является разрыв капсулы хрусталика или инфекций в стекловидном теле. При кистоидном макулярном отеке происходит поражение желтого тела — самой важной части сетчатки, в которой фокусируются лучи света.
Опасность этого состояния еще и в том, что ранняя диагностика затруднена. Симптомы выражены нечетко. Поставить точный диагноз возможно только при проведении оптической томографии глаза и ангиографии сетчатки. В лечении заболевания важную роль играет прием противовоспалительных препаратов.
Как избежать осложнений после замены хрусталика?

Для того, чтобы избежать осложнений после удаления катаракты, следует соблюдать рекомендации окулиста. Это позволит ускорить процесс реабилитации и избежать осложнений.
- Не следует резко наклонять голову.
- Спать лучше на том боку, где находится здоровый глаз.
- Следить за тем, чтобы во время гигиенических процедур в прооперированный глаз не попадала вода.
- Избегать зрительных нагрузок. Меньше читать, смотреть телевизор, работать за компьютером.
- Принимать витамины, употреблять больше фруктов и овощей.
- Отказаться от вредных привычек, особенно от курения.
- Не поднимать тяжести, вес которых более 10 кг.
- Отказаться от управления автомобилем.
При соблюдении рекомендаций, данных врачом после замены хрусталика, осложнений удастся избежать.
Источник
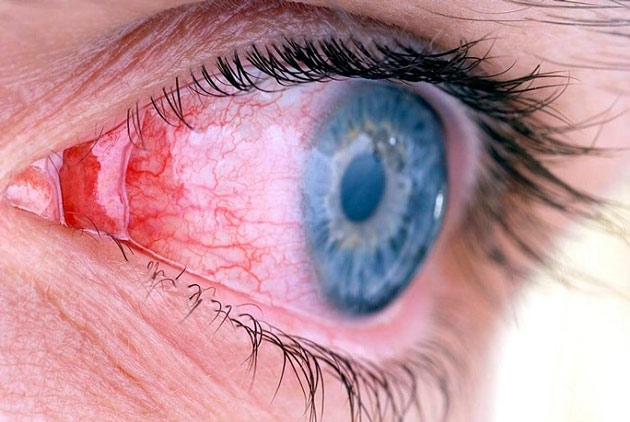
 Современная методика удаления катаракты путем факоэмульсификации применяется во всем мире и является максимально безопасной и надежной. Риски послеоперационных осложнений сведены к минимуму, но все же присутствуют. Воспаление роговицы после операции катаракты относится к раннему послеоперационному осложнению, которое при своевременном лечении быстро устраняется. Именно по этой причине важно не пропускать контрольные осмотры после проведения операции.
Современная методика удаления катаракты путем факоэмульсификации применяется во всем мире и является максимально безопасной и надежной. Риски послеоперационных осложнений сведены к минимуму, но все же присутствуют. Воспаление роговицы после операции катаракты относится к раннему послеоперационному осложнению, которое при своевременном лечении быстро устраняется. Именно по этой причине важно не пропускать контрольные осмотры после проведения операции.
Причины возникновения воспаления
Воспаление после операции катаракты могут возникнуть из-за чрезмерного воздействия ультразвука во время факоэмульсификации. Длительное воздействие ультразвуковых волн на помутневший хрусталик требуется в случаях удаления созревшей катаракты. Плотность помутнения в таком случае высокая, поэтому хрусталик тяжело поддается дроблению. Длительность воздействия ультразвука увеличивается, что в свою очередь негативно влияет на весь глаз в целом. Для защиты расположенных вблизи элементов зрительного органа применяется вискоэластик, но в редких случаях этого оказывается недостаточно.
Воспаление может возникнуть также в результате проведения имплантации ИОЛ через большой разрез. При увеличении разреза риски воспаления значительно возрастают. Для исключения такого риска применяются мягкие интраокулярные линзы, которые вводятся в переднюю камеру через минимальный разрез в свернутом виде. Высокая квалификация и опыт хирурга, выполняющего операцию, гарантирует точное и аккуратное введение ИОЛ. При формировании микроразреза фемтосекундным лазером достигается более точный профиль разреза, а также быстрейшее его заживление и снижение отечности роговицы после проведения операции.
В очень редких случаях в течение первых суток после проведения операции может возникнуть неинфекционное воспаление, признаком которого является отек роговицы и резкое ухудшение зрения. Причиной такой реакции может быть токсическая реакция на ирригационный раствор, применяемый во время факоэмульсификации. Также реакция может возникнуть на остатки вискоэластика, который не был удален полностью после процедуры.
Какие еще могут быть осложнения
К ранним осложнениям также можно отнести кровоизлияния после удаления катаракты, которые могут быть следствием травматического воздействия фиксирующих элементов конструкции интраокулярной линзы. Такое повреждение может возникнуть в результате травматического воздействия на глаз, давления, трения руками и неосторожного поведения в первые дни после операции. Как правило такое осложнение устраняется при помощи капель, которые помогают рассасыванию кровоизлияния. Также стоит отметить, что моноблочная конструкция интраокулярной линзы из мягкого материала позволяет исключить такой риск травмирования глаза.
Повышение внутриглазного давления может быть вызвано проблемами с дренажной системой глаза, которая возникает в результате недостаточно тщательного вымывания вискоэластика. Для устранения осложнения назначается медикаментозная терапия.
Смещение искусственного хрусталика может возникнуть в случае травматического воздействия на глаз в ранний послеоперационный период. Также в исключительно редких случаях может быть неправильно подобран размер интраокулярной линзы, которая из-за этого недостаточно надежно фиксируется внутри капсулы.
Предотвращение и устранение осложнений
В послеоперационный период нужно придерживаться несложных правил:
- применять все назначенные врачом препараты;
- следить за самочувствием и в случае обнаружения неприятных симптомов обращаться к офтальмологу;
- ограничить физические нагрузки;
- исключить употребление алкоголя, чтобы исключить риск травматизма повышения внутриглазного давления;
- не тереть глаза и избегать попадания в них воды и мыла во время гигиенических процедур;
- отказаться от косметики;
- ограничить зрительные нагрузки, следя за усталостью глаз и обеспечивая им своевременный отдых;
- отказаться от посещения бассейна, сауны и открытых водоемов;
- использовать солнцезащитные очки во время длительного пребывания на улице.
Для предотвращения развития воспаления в послеоперационный период в обязательном порядке назначаются препараты искусственной слезы. Также применяются лекарственный препараты, обеспечивающие стимуляцию процессов регенерации и уменьшения отечности роговицы в первые дни после операции. Зрительная реабилитация в случае регулярного приема назначенных офтальмологом препаратов протекает быстро и без осложнений. Также важно в этот период соблюдать график контрольных осмотров и придерживаться ограничений физической активности.
Источник
Хрусталик в оптической системе глаза выполняет важнейшую функцию – преломляет световые лучи и фокусирует их на сетчатке. Вживление искусственной линзы проводится в тех случаях, когда хрусталик утрачивает прозрачность и перестает справляться со своей физиологической задачей. Использование викоэластиков и самогерметизирующихся разрезов в ходе процедуры приводит к тому, что осложнения после операции по замене хрусталика глаза возникают крайне редко. Но в ряде случаев пациенты все-таки сталкиваются с заболеваниями, которые развиваются в послеоперационный период.
Как проходит операция по установке импланта

Искусственный хрусталик в среде офтальмологов называют интраокулярной линзой. Ее характеристики максимально приближены к характеристикам природной линзы органа зрения. Она обладает абсолютной прозрачностью, защищает глаза от ультрафиолета, нивелирует оптические искажения и способствует формированию четкого изображения.
Вживление линзы-импланта проводится при таких диагнозах:
- Катаракта – помутнение сфер хрусталика;
- Возрастная дальнозоркость – утрата хрусталиком естественной эластичности, что препятствует формированию правильного фокуса;
- Высокие степени миопии, гиперметропии, астигматизма – глаз не в состоянии выполнять аккомодационную функцию.
Операция по замене хрусталика проводится малотравматичным методом факоэмульсификации под местной анестезией. Согласно современным методикам, нет необходимости дожидаться созревания больного хрусталика – операция может проводиться в любой момент, как только был поставлен опасный диагноз.
Какие этапы включает имплантация:
- Ультразвуковым аппаратом хирург-офтальмолог размягчает природный хрусталик до его преобразования в эмульсию;
- Эмульгированный хрусталик удаляется через микроразрез в роговице;
- В естественную капсулу, предназначенную для размещения линзы, вводится гибкий имплант. Уже внутри глаза имплант самостоятельно разворачивается, занимает нужное положение в капсуле и фиксируется;
- Микроразрез в роговице самопроизвольно герметизируется и не требует сшивания.
Сразу после факоэмульсификации пациент отправляется домой, периодически требуется посещение врача для контроля состояния зрительного аппарата.
Последствия факоэмульсификации
Операция по имплантации хрусталика считается одной из самых безопасных в медицине, но определенные риски все-таки присутствуют. Они могут быть связаны с индивидуальными особенностями пациента, качеством линзы и техникой проведения эмульсификации.
Вторичная катаракта

Вторичную катаракту можно лишь условно отнести к осложнениям после замены хрусталика. Это состояние вызвано естественными физиологическими процессами, которые происходят в хрусталиковой капсуле.
Во время операции хирург удаляет переднюю стенку капсулы вместе с растворенным хрусталиком, при этом задняя стенка мешка остается нетронутой. Она служит надежным фиксатором искусственной линзы и не позволяет ей смещаться в капсульном мешке.
Физиология органа зрения такова, что эпителий задней капсулы способен разрастаться, уплотняя ее. В результате задняя стенка мешка мутнеет, препятствуя полноценной работе оптической системы глаза.
Вторичная катаракта может развиваться и по иному сценарию, так называемой жемчужной дистрофии. В эпителии капсулы начинается рост волокон, из которых соткан природный хрусталик. Анатомически эти волокна считаются неполноценными, они создают тонкую пленку в виде помутнения задней капсулы. Такое уплотнение препятствует прохождению световых лучей, что негативно отражается на качестве зрения.

Вторичная катаракта сопровождается выраженной симптоматикой:
- Заметное послеоперационное улучшение зрения утрачивается, острота начинает резко снижаться;
- Картинка в глазах двоится, искажается, становится нечеткой и размытой;
- В поле зрения наблюдаются точки черного или белого цвета, что приводит к значительному дискомфорту при рассматривании объектов;
- Пациент жалуется, что в оперированном глазу возникает туман или пелена, иногда такое состояние называют ощущением “целлофанового пакета на голове”;
- Коррекция очками или линзами не улучшает качество зрения, не устраняет погрешности рефракции;
- При взгляде на источник света возникают радужные круги или плотные расходящиеся лучи.
Современная офтальмология нашла способ полностью избавиться от вторичной катаракты и вернуть хорошее зрение – такое, каким оно было сразу после факоэмульсификации. С этой целью применяют лазерную капсулотомию – разрушение мутной оболочки хрусталиковой капсулы с удалением разросшегося эпителия из поля зрения.
Светопропускная способность хрусталиковых сред восстанавливается, пленка исчезает, а вся симптоматика ухудшения зрения нивелируется. Значительное улучшение пациент может отметить сразу после капсулотомии, а следующие 2 дня зрение продолжает стабилизироваться. Наличие мушек или плавающих перед глазами точек не должно беспокоить больного – через несколько суток и эти явления сойдут на нет.
хрусталиковых сред восстанавливается, пленка исчезает, а вся симптоматика ухудшения зрения нивелируется. Значительное улучшение пациент может отметить сразу после капсулотомии, а следующие 2 дня зрение продолжает стабилизироваться. Наличие мушек или плавающих перед глазами точек не должно беспокоить больного – через несколько суток и эти явления сойдут на нет.
Вторичная глаукома
В послеоперационный период после замены хрусталика глаза нередко отмечается повышение внутриглазного давления – вторичная глаукома. Нормальное давление является необходимым условием для снабжения глазных структур питательными веществами и кислородом. У здорового человека показатели давления составляют от 12 до 20 мм рт. ст. и могут незначительно колебаться в ту или иную сторону в течение дня.
Почему давление повышается после операции:
- Неполное вымывание викоэластика, который затрудняет обменные процессы в глазах;
- Смещение интраокулярной линзы в сторону радужной оболочки;
- Нарушение баланса секреции и оттока внутриглазной жидкости – влага скапливается в глазном яблоке и оказывает повышенное давление на внутренние структуры;
- Воспалительные процессы глазного яблока или спайки вследствие оперативного вмешательства.

При повышении давления в глазу больной может предъявлять жалобы на:
- Ухудшение зрительной функции, расплывчатость объектов;
- Боль в глазном яблоке и соседних зонах, она может иррадиировать в висок, лоб или скулу;
- Ощущение увеличения глазного яблока и тяжести в нем;
- Существенное ухудшение зрения в темное время суток;
- Затуманивание взгляда, размытость картинки;
- Головная боль, быстрая утомляемость глаз в сочетании с общей усталостью.
При офтальмологическом осмотре врач может отметить расширение зрачка, легкий отек роговой оболочки. Показатели внутриглазного давления отклоняются от нормы в сторону увеличения и могут составлять 30-35 мм рт. ст.

Вторичная послеоперационная глаукома считается временным явлением и способна самостоятельно пройти, как только спадет отек и нормализуются обменные процессы. Но офтальмологи предпочитают перестраховаться и назначают пациентам специальные капли, действие которых направлено на снижение давления глазного яблока. Противоглаукомные капли:
- Тимолол – уменьшает образование внутриглазной жидкости, за счет чего снижается давление;
- Бетаксолол – уменьшает стимуляцию кровеносных сосудов и кровенаполнение, что способствует нормализации давления;
- Ксалатан – увеличивает отток влаги из камер глаза;
- Азопт – снижает транспорт натрия, отвечающего за задержку жидкости в тканях;
- Траватан – увеличивает увеосклеральный отток влаги из внутриглазных камер.
Капли от высокого давления используют в течение 2-3 дней после замены хрусталика. За это время обычно показатели стабилизируются и зрение окончательно приходит в норму.
Отслойка сетчатки
Самое серьезное осложнение, грозящее больному слепотой. Отслойка развивается вследствие травмирования роговой оболочки в момент имплантации линзы.
Отчасти патология связана со смещением стекловидного тела, которое создает небольшие дефекты на роговице. Но в большинстве случаев отслоение сетчатки возникает как следствие разрыва капсулы хрусталика.
Признаки отслойки:
- Ощущение, которое больные описывают как “черная завеса перед глазами”;
- Зрение стремительно падает, острота снижается до критического уровня;
- Объекты в поле зрения двоятся, как при астигматизме;
- Перед взором возникают кратковременные вспышки или молнии;
- Глаз болит и выглядит отечным.

Это состояние требует незамедлительного лечения, причем консервативная терапия каплями и уколами считается неэффективной. Патологию способна устранить только операция. В зоне разрыва сетчатой оболочки проводится локальное или круговое пломбирование, область разрыва ограничивают лазером или проводят ретинопексию с фиксацией оторванного края.
Синдром Ирвина-Гасса
Послеоперационный период установки импланта чреват еще одним осложнением – кистозным отеком макулы, который назван синдромом Ирвина-Гасса. Патологический процесс развивается в центральной зоне сетчатки, которая отвечает за качество основного зрения.
Причины скопления жидкости в макуле после операции до сих пор не выяснены. Вероятно, патология связана с повышением проницаемости сосудов или общей защитной реакцией на стороннее вмешательство во внутренние структуры глаза. Клинические проявления синдрома:
- Центральное зрение становится размытым;
- Изображение искажается, особенно это заметно на геометрически ровных линиях, которые больному кажутся изогнутыми и даже волнистыми;
- Общее изображение в больном глазу приобретает розовый оттенок;
- Формируется непереносимость к яркому свету и светобоязнь.

Пациенты могут заметить, что острота зрения у них колеблется в разное время суток. Чаще зрительное восприятие ухудшается утром (в пределах 0,25 диоптрий), а днем и вечером остается стабильно удовлетворительным.
Отек макулы как осложнение после операции по замене хрусталика глаза не приводит к потере зрения. Но пациентам с таким диагнозом нужно быть крайне осторожными, выполнять все рекомендации врача и набраться терпения. Восстановительный период может растянуться на несколько месяцев (от 2 до 15). Лечат послеоперационный синдром Ирвина-Гасса консервативными методами:
- Противовоспалительными каплями, препаратами для перорального приема или инъекций;
- Кортикостероидами, негормональными средствами, блокирующими воспалительный процесс и устраняющими отечность.
Дислокация искусственной линзы
Примерно в 1% случаев в послеоперационный период после замены хрусталика глаза диагностируется смещение интраокулярной линзы в хрусталиковой камере. Причин такого явления может быть несколько:
- Неточное расположение линзы-импланта в капсульном мешке;
- Нарушение симметричности размещения опорных элементов гаптики импланта;
- Механическое повреждение связочно-капсульного аппарата природного хрусталика;
- Травмы глаза;
- Повреждение интраокулярной линзы во время другого оперативного вмешательства;
- Погрешности при проведении лазерной очистки задней камеры при вторичной катаракте.
При незначительном смещении линзы относительно структур глазного яблока лечение или повторная операция не требуется. Пациент не ощущает никаких негативных изменений и продолжает хорошо видеть оперированным глазом. Смещение импланта можно обнаружить только при визуальном осмотре больного.
Если дислокация интраокулярной линзы существенна, врач может предложить хирургическое решение проблемы. Выбор оптимальной методики будет зависеть от градуса и геометрии смещения искусственного хрусталика, наличия сопутствующих патологий. Вживление новой линзы проводится крайне редко – офтальмологи предпочитают исправить дислокацию импланта путем репозиции или шовной фиксации.
Другие осложнения

К осложнениям после операции по замене хрусталика можно отнести:
- Воспалительные процессы, которые затрагивают разные глазные структуры – увеит (сосудистую оболочку), ирит (радужку), конъюнктивит (слизистую оболочку). Любое воспаление считается условной нормой и рассматривается как защитная реакция на операцию. Чтобы избежать обширной воспалительной реакции, после факоэмульсификации больному назначают курс антибиотикотерапии или прием препаратов, блокирующих воспаление.
- Кровоизлияние – связано с повреждением мелких сосудов и поступлением сосудистого содержимого в переднюю камеру глаза. Если кровяной сгусток не рассосался самостоятельно, врач может назначить промывание специальными растворами.
- Отек роговицы – часто проходит бессимптомно с незначительной выраженностью. Снять отечность можно при помощи капель, которые нормализуют обменные процессы в оболочках.
Чтобы послеоперационный период протекал как можно легче и не сопровождался осложнениями, больному настоятельно рекомендуют придерживаться ряда профилактических мер. Запрещается наклонять голову, поднимать тяжести, управлять транспортными средствами, посещать сауну и бассейн. Эти ограничения актуальны только для первых недель после установки импланта.

Когда искусственная линза приживется, пациент сможет вести привычный образ жизни и наслаждаться отличным зрением.
Источник


