Вторичная глаукома при дистрофии радужки
Одной из наиболее серьезных и опасных патологий зрительной системы является атрофия радужной оболочки глаза. Офтальмологами это заболевание называется эссенциальной мезодермальной прогрессирующей дистрофией радужки. О том, что представляет данный недуг и как он лечится, мы и расскажем в данной статье.
Развитию атрофии радужки, как правило, ничего не предшествует. Говоря простым языком, болезнь может возникнуть из ниоткуда. Прогрессировать она начинает без каких-либо симптомов и признаков воспаления, а потому большинство людей не догадывается о том, что в строении их глазного яблока происходят какие-либо изменения. До проявления начальных признаков заболевания больной способен лишь заметить неприятные ощущения в глазах или головные боли.
Кроме того, даже при наличии ярко-выраженных изменений роговицы, острота зрения продолжает оставаться высокой. В большинстве случаев именно это и является основной причиной, по которой многие пациенты не торопятся обращаться к врачу-офтальмологу.
Первые заметные симптомы
Долгое время атрофия радужки глаза протекает незаметно для больного, симптомы болезни все же дают о себе знать, но спустя определенное время. Первое, на что стоит обратить внимание — это изменение естественного цвета радужки и деформация зрачка. При проведении биомикроскопического исследования на данном этапе специалисты уже могут обнаружить усиление сосудистой сетки лимбального рисунка, увеличение венозных стволов и петехиальных кровоизлияний, которые, по своей природе, хоть и являются незначительными, но провоцируют появление специфических точек — петехий. Кроме того, на задней поверхности роговицы могут появляться небольшие по размеру пигментированные отложения сероватого цвета. Нарушается проницаемость роговичного эндотелия — пласта клеток, покрывающих собой кровеносные сосуды, а мышцы глаза утрачивают первоначальную форму.
В дальнейшем начинает снижаться чувствительность роговицы, а изменения окраски радужки становятся более заметными. В некоторых случаях цвет меняется по направлению от лимба к зрачку. Это свидетельствует о поражении стромы радужки. Следующим этапом развития болезни является переход изменений на задний слой радужной оболочки. Зрачок принимает сначала грушевидную форму, а затем становится похож на эллипс. Вместе с этим происходит выворот заднего пигментного листа, который иногда принимают за новообразование. В той области, в сторону которой становится «перетянут» зрачок, врач-офтальмолог может обнаружить образование синехий — сращение тканей, находящихся вблизи друг от друга. В некоторых случаях это может быть и локальный фиброз — разрастание соединительных тканей, который зачастую довольно сложно отличить от опухоли.
Одним из последних этапов проявления симптомов становится обнажение сосудов радужки. Если ее атрофия не была выявлена на более ранних стадиях, то к этому моменту радужная оболочка глаза уже может иметь множество отверстий, пускай и незаметных человеку. В самых крайний случаях при поздней диагностике она может быть настолько изменена, что визуально напоминает узкую кайму, проходящую вдоль зрачка. На этой стадии начинаются и проблемы со зрением, самой распространенной среди которых является диплопия, проще говоря, раздвоение изображения. Основная опасность атрофии заключается в том, что она нередко провоцирует развитие глаукомы, которая может быть как открытоугольной, так и закрытоугольной.
По мнению врачей-офтальмологов, вторая форма наиболее опасна, так она влечет за собой стремительное снижение зрения и гораздо хуже поддается медикаментозному лечению.
Почему возникает атрофия радужки глаза?
Говорить о причинах, по которым возникает атрофия радужки глаза довольно сложно. Патогенез данной болезни до конца не изучен специалистами. Основные предположения заключаются в нарушении развития мезодермы, окружающей собой глазное яблоко. Немаловажную роль играет и наследственный фактор. Если в роду, диагноз «атрофия радужной оболочки» имел место быть, то вполне вероятно, что заболевание даст о себе знать снова, возможно даже спустя несколько поколений. Кроме того, по мнению исследователей данной патологии, в группу риска входят люди: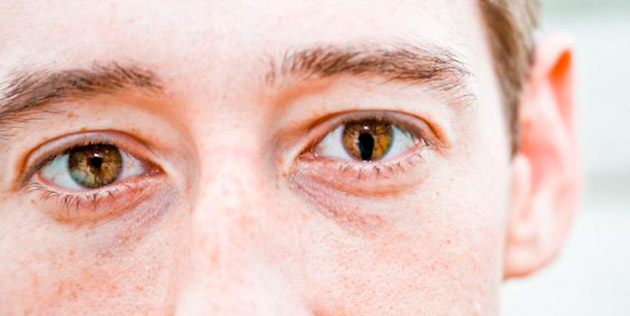
- страдающие нейротрофическими нарушениями;
- предрасположенные к аллергическим реакциям;
- склонные к нарушению белкового обмена.
Помимо этого, некоторые специалисты считают, что немаловажную роль в развитии заболевания играет склероз, а также перерождение сосудов радужки. Другие же специалисты считают, что поражение сосудистой области является не причиной болезни, а ее следствием.
Кто больше подвержен атрофии радужки?
Чаще других атрофии радужной оболочки глаза подвержены женщины. Причем, патология не относится к категории возрастных, как, например, катаракта или глаукома. Довольно часто она обнаруживается при обследовании женщин, возраст которых не превышает 30-35 лет. Также специалистами было замечено, что поражение зрительных органов может возникать у нескольких членов семьи одновременно.
Кроме того, исследования ученых позволили выявить случаи развития атрофии радужки по принципу антиципации. Проще говоря, если болезнь носит наследственный характер, то у представителей каждого последующего поколения заболевание будет проявляться в более раннем возрасте. Например, есть бабушке диагноз был поставлен в 45 лет, ее дочери — в 25, то у внука или внучки атрофия может начать развиваться еще в дошкольном возрасте.
Почему параллельно развивается глаукома?
Как мы уже писали ранее, атрофия глаза зачастую приводит к развитию глаукомы — опасного офтальмологического заболевания, заключающегося в повышении внутриглазного давления и являющегося одной из основных причин полной слепоты. Почему же на фоне атрофии радужной оболочки возникает данная патология? Врачи-офтальмологи объясняют эту закономерность следующим образом — образование синехий и разрастание фиброзной ткани провоцируют собой затруднение оттока внутриглазной жидкости. Давление внутри глаза начинает повышаться тогда, когда фиброзная ткань закрывает собой радужку наполовину.
Кроме того, помимо нарушения оттока внутриглазной жидкости происходит и уменьшение ее последующего выделения. Специалисты объясняют это дистрофическими процессами, происходящими в цилиарном теле — части сосудистой оболочки глазного яблока, обеспечивающий нормальную работу хрусталика и процессов аккомодации.
Методы консервативного лечения
Одним из наиболее важным шагов в лечении атрофии радужной оболочки является снижение внутриглазного давления. В таких случаях врачи-офтальмологи назначают пациентам антиглаукоматозные лекарственные препараты, способствующие ускорению оттока внутриглазной жидкости. Для достижения большего эффекта также могут назначаться препараты, которые нормализуют обмен веществ и улучшают микроциркуляцию в тканях глазного яблока. Подбор медикаментов — не самая легкая задача, так как перед этим специалисту необходимо будет провести тщательный осмотр пациента, а также учесть множество факторов, включая наличие хронических заболеваний. Назначенные лечащим врачом препараты необходимо использовать в четком соответствии с инструкцией и ни в коем случае не прекращать прием преждевременно.
Чаще всего офтальмологами назначаются следующие лекарственные средства, способствующие ускорению оттока внутриглазной жидкости:
- Пилокарпин;
- Латанопрост;
- Глаукон;
- Эпифрин;
- Траватан.
Кроме того, сегодня существуют и комбинированные препараты, в состав которых входит одновременно несколько компонентов, имеющих различное действие. Благодаря их свойствам возможно заменить два и даже три лекарственных средства одним, что не только удобно в использовании, но и весьма выгодно для пациента в финансовом плане. Это такие препараты, как:
- Фотил;
- Азарга;

- Косопт;
- Проксофелин;
- Нормаглуон.
В зависимости от степени развития патологии врачом-офтальмологом могут быть назначены и другие средства, но все это решается индивидуально и только после тщательно проведенного обследования и сбора анамнеза конкретного пациента.
В каких случаях необходима операция?
Если атрофия радужки сопровождается глаукомой, то возможно и оперативное вмешательство. Основным показанием для него является параллельное развитие с атрофией открытоугольной формы глаукомы, которая плохо поддается консервативному лечению. Если же у пациента была выявлена закрытоугольная форма, то операция может быть проведена только в том случае, если повышение внутриглазного давления не удается нормализовать с помощью применения лекарственных препаратов.
Виды оперативных вмешательств
Как правило, при атрофии оперативное лечение направлено, в первую очередь, на нормализацию оттока внутриглазной жидкости.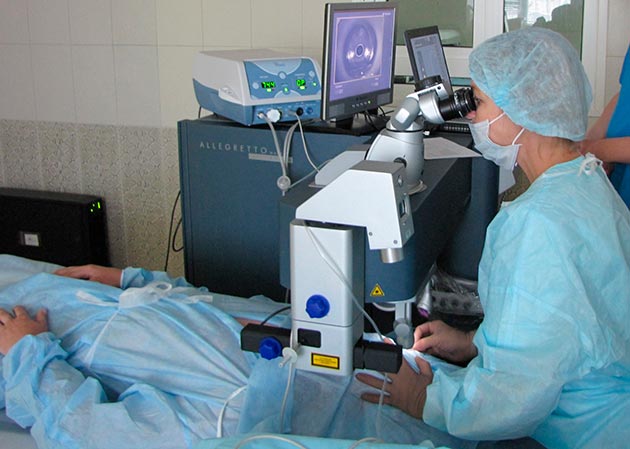
Такие операции могут проводиться как с помощью микрохирургического вмешательства, так и с помощью лазерной коррекции зрения. Последний вариант ввиду своей малоинвазивности и короткого реабилитационного периода является наиболее предпочтительным для большинства пациентов. Если пациенту был поставлен диагноз «атрофия радужки», то наиболее эффективным способом решения проблемы является проведение фистулизирующих операций, во время которых офтальмохирургам удается сформировать новый путь оттока жидкости, не повредив при этом мышцы больного глаза. В том случае, если у пациента большой хрусталик, или кроме атрофии радужки развилась катаракта, как нередко бывает у пожилых пациентов, то врачом может быть рекомендовано проведение факоэмульсификации — процедуры, при которой воздействие на радужную оболочку глаза оказывается методом ультразвука.
Источник
Впервые это заболевание описал профессор Иркутского медицинского института Захарий Григорьевич Франк-Каменецкий в 1925 г. у жителей Иркутской области, позже этой наследственной форме глаукомы было присвоено его имя.
Если для других регионов это заболевание довольно экзотическое, то для Иркутской области и Забайкалья оно в определенной степени эндемично. За рубежом данное заболевание не регистрировалось.
Глаукома Франк-Каменецкого относится к сочетанной врожденной глаукоме, поскольку последняя возникает на фоне гипоплазии стромы радужки. Иногда заболевание относят к увеопатиям, именуя его при этом «прогрессирующей мезодермальной дистрофией радужной оболочки Франк-Каменецкого».
Эта своеобразная форма глаукомы встречается у лиц молодого возраста и характеризуется гипоплазией стромы радужек с обнажением ее пигментного эпителия. Уже при рождении ребенка отмечается наиболее яркий клинический признак заболевания — контрастная двухцветная окраска радужки. Процесс всегда двусторонний.
Известно, что заболевание наследственное, передается по Х-сцепленному рецессивному типу женщинами больным сыновьям. О данном типе наследования свидетельствуют следующие моменты:
- Болеют мужчины.
- Сыновья больных отцов являются здоровыми.
- Мужчины не передают заболевания своим потомкам.
- Женщины-носительницы передают ген своим детям с 50% вероятностью, при этом лица мужского пола, получившие ген, будут больны, а женщины-носительницы могут иметь микропризнаки синдрома при отсутствии полной картины болезни.
Механизм наследования аналогичен таким болезням, как дальтонизм и гемофилия. Наличие же микропризнаков синдрома может служить критерием отбора женщин, вероятных носительниц гена, нуждающихся в профилактических мероприятиях для предотвращения рождения больных детей (пренатальная диагностика).
Клиническая картина
В 36,3% случаев у больных глаукомой выявляется мегалокорнеа, у каждого 4-го пациента обнаружены частичный задний эмбриотоксон и персистирующая мембрана на радужке и хрусталике.
У всех без исключения пациентов обращает на себя внимание своеобразный вид радужной оболочки:
- Зрачковая зона радужки шире ресничной и выглядит как сероватое или желтое кольцо с ровной либо ватообразной поверхностью.
- Ресничная зона за счет обнажения пигментного листка имеет значительно более темный шоколадно-коричневый или сине-лиловый цвет.
- В прикорневой части ресничной зоны может отмечаться желтовато-оранжевого цвета недифференцированная губчатая мезодермальная ткань.
- По мере развития заболевания в пигментном листке появляются и прогрессируют сквозные дефекты, приводя в тяжелых случаях к аниридии с визуализацией неизмененных цинновых связок.
- Процесс деструкции радужек, как правило, асимметричен и превалирует на глазах с более далеко зашедшей стадией глаукомы.
Исходно имеет место недоразвитие стромы и аномальная гипертрофия пигментного листка (в 34,5 раза выше нормы), что ведет к снижению прочности и эластичности радужки. Было выявлено, что постепенно происходят механическое растяжение и разрывы радужки, уменьшается ее площадь, но резко увеличивается толщина. Это сопровождается эктопией зрачка, затем появляются тонкие радиальные дефекты периферии пигментного листка, которые постепенно увеличиваются до огромных сквозных треугольных отверстий основанием к лимбу.
У больных нередко имеются аномалии зрачка: дистопия, неправильная форма, гипертрофия или отсутствие пигментной каймы. Схожесть внешних изменений радужек, их последовательность и типичность создают впечатление близкого родства совершенно несвязанных между собой пациентов.
Клиническая картина, кроме особенностей радужной оболочки, складывается из изменений роговицы и угла передней камеры. Нередко отмечается двусторонняя мегалокорнеа, а также частичный задний эмбриотоксон, определяемый биомикроскопически и представляющий собой выраженное проминирование и смещение кпереди переднего кольца Швальбе.
Угол передней камеры характеризуется рядом изменений. Присутствует «зубчатое» или переднее прикрепление корня радужки, при этом последний имеет тускло-серый цвет, который часто распространяется на все опознавательные зоны, создавая картину грязно-серой вуали. Могут отмечаться мелкие рыхлые серо-рыжие включения мезодермальной ткани в трабекулярной зоне.
Описанный симптомокомплекс изменений радужки и угла передней камеры с нормальной гидродинамикой, т.е. без глаукомы, предложено называть «дисгенезом радужной оболочки и угла передней камеры типа Франк-Каменецкого». Симптомы глаукомы у пациен-тов, имеющих отмеченные признаки врожденной гипоплазии радужек, появляются на 2-3-м десятилетии жизни, хотя наблюдались случаи как более раннего (вплоть до младенчества), так и более позднего начала. Считается, что при врожденной гипоплазии радужной оболочки в основе вторичной глаукомы лежит аномалия развития угла передней камеры, но остается неясным, почему ВГД столь длительно сохраняется компенсированным при явных грубых морфологических изменениях.
В клинической картине заболевания обычно не отмечается субъективных симптомов, кроме снижения остроты зрения, связанного с аномалией рефракции (обычно миопией или миопическим астигматизмом). Изредка имеются жалобы на периодические неприятные ощущения в глазах и затуманивание зрения. Тонографические показатели характерны для ретенционного характера глаукомы с резким уменьшением коэффициента легкости оттока внутриглазной жидкости до 0,02-0,05 мм3 /мин•мм рт.ст..
Глаукома нередко диагностируется поздно и носит злокачественный характер, постепенно приводящий к слепоте. Оперативное лечение малоэффективно и лишь отсрочивает печальный исход. В послеоперационном периоде при стабилизации ВГД и функций продолжается процесс разрушения радужки.
Клинический случай
Больная Д., 33 года, обратилась к офтальмологу с жалобами на чувство распирания в правом глазу, снижение зрения и затуманивание в поле зрения этого глаза. Заболела около 2,5 мес. назад, к врачу не обращалась.
Офтальмостатус
 Правый глаз. Острота зрения OD=0,1 не корр. ВГД=36 мм рт.ст. Умеренное расширение передних цилиарных сосудов. Роговица отечна. Передняя камера средней глубины, влага ее слегка опалесцирует. Обращает на себя внимание двухцветная окраска радужки: зрачковый пояс ярко-желтого цвета, выглядит рыхлым, цилиарный пояс сине-лилового цвета за счет истончения стромы и обнажения пигментного листка.
Правый глаз. Острота зрения OD=0,1 не корр. ВГД=36 мм рт.ст. Умеренное расширение передних цилиарных сосудов. Роговица отечна. Передняя камера средней глубины, влага ее слегка опалесцирует. Обращает на себя внимание двухцветная окраска радужки: зрачковый пояс ярко-желтого цвета, выглядит рыхлым, цилиарный пояс сине-лилового цвета за счет истончения стромы и обнажения пигментного листка.
При этом зрачковый пояс ощутимо шире цилиарного. Дефектов пигментного листка биомикроскопически и диафаноскопически не обнаружено. Имеется легкая вытянутость зрачка по горизонтали в височную сторону с незначительным локальным утолщением пигментной каймы. Отмечается некоторая неравномерность ширины лимба, на фоне которого определяется частичный задний эмбриотоксон, наиболее четко выявившийся в дальнейшем после нормализации ВГД и исчезновения роговичного отека.
 Гониоскопия. Угол передней камеры открыт на всем протяжении, отмечается «зубчатое» прикрепление радужки. Фон трабекулы тусклый. Корень радужки, а также видимая фрагментарно полоса цилиарного тела выглядят белыми, как бы склерозированными. Умеренная эндогенная пигментация венозного синуса. Экзогенной пигментации не отмечено. Хрусталик и стекловидное тело прозрачны.
Гониоскопия. Угол передней камеры открыт на всем протяжении, отмечается «зубчатое» прикрепление радужки. Фон трабекулы тусклый. Корень радужки, а также видимая фрагментарно полоса цилиарного тела выглядят белыми, как бы склерозированными. Умеренная эндогенная пигментация венозного синуса. Экзогенной пигментации не отмечено. Хрусталик и стекловидное тело прозрачны.
Глазное дно: отмечается расширенная физиологическая экскавация диска зрительного нерва (ДЗН), стремящаяся к переходу в краевую; в центральной области существенных изменений не выявлено.
Левый глаз. Острота зрения OS=1,0. ВГД=18 мм рт.ст. Глаз спокоен. Роговица прозрачная. Имеется некоторая неравномерность ширины лимба, признаков заднего эмбриотоксона не отмечено. Передняя камера средней глубины, влага ее прозрачна. Радужка имеет двухцветную окраску, идентичную таковой правого глаза.
Зрачок с едва заметной тенденцией к вытянутости по горизонтали в темпоральном направлении.
Гониоскопия. Угол передней камеры открыт по всей окружности. «Зубчатое» прикрепление радужки менее выражено, чем на правом глазу, на достаточно протяженных фрагментах встречаются нежные гониосинехии. Остальные гониоскопические признаки те же, что на правом глазу. Хрусталик и стекловидное тело прозрачны.
Глазное дно: ДЗН с едва заметной физиологической экскавацией; центральная область без патологии.
Тонография. OD: P0=28,6; C=0,05; F=0,98; Б=547 OS: P0=12,98; C=0,19; F=0,56; Б=69. Выполнена вазотонометрия в передних цилиарных артериях (ПЦА) с последующим определением перфузионного давления в переднем сегменте глаза (ПД в ПСГ)
- Давление в ПЦА правого глаза было равно 73,6 мм рт.ст., ПД в ПСГ — 45 мм рт.ст.;
- Давление в ПЦА левого глаза — 57,8 мм рт.ст., ПД в ПСГ — 44,88 мм рт.ст.
 Выполнена флуоресцентная ангиография (ФАГ) радужек. Отмечено умеренное снижение количества магистральных сосудов цилиарной зоны без признаков экстравазации красителя.
Выполнена флуоресцентная ангиография (ФАГ) радужек. Отмечено умеренное снижение количества магистральных сосудов цилиарной зоны без признаков экстравазации красителя.
Поле зрения правого глаза: скотома Бьеррума. Поле зрения левого глаза: без изменений.
На основании характерной двухцветности радужки с гипоплазией цилиарного пояса в сочетании с гониодисгенезом и ретенционной глаукомой больной поставлен диагноз глаукомы Франк-Каменецкого правого глаза. Состояние левого глаза по Сидорову Э.Г. и Перекрестовой З.А. (1977) может быть обозначено как «дисгенез радужной оболочки и угла передней камеры типа Франк-Каменецкого».
Больной было начато местное гипотензивное лечение правого глаза, включавшее в себя различные комбинации препаратов, среди которых были пилокарпин, β- блокаторы, азопт. Ощутимого гипотензивного эффекта не отмечалось. Через 6 дней после начала лечения ВГД неожиданно резко снизилось до уровня гипотонии — 12 мм рт.ст. При этом обратило на себя внимание значительное уменьшение по площади и глубине экскавации ДЗН. Состояние гипотонии сохранялось, поэтому объем гипотензивной терапии был вначале уменьшен, а затем она была отменена вовсе.
Предпринят осмотр глазного дна с линзой Гольдмана в состоянии медикаментозного мидриаза. На правом глазу обнаружен распространенный невысокий ретиношизис по всей окружности глазного дна, доходящий местами до сосудистых аркад. Зубчатая линия находилась в зоне ретиношизиса, поскольку последний исходил из плоской части цилиарного тела, эпителий которой был явно отслоен.
Экватор и периферия глазного дна левого глаза без явной патологии. При повторной вазотонометрии получены следующие результаты: давление в ПЦА правого глаза — 39,8 мм рт.ст., расчетное ПД в ПСГ — 31,0 мм рт.ст. Больной трижды была проведена отграничивающая лазеркоагуляция сетчатки правого глаза, но значительная часть коагулятов «смывалась» несклонным к адгезии ретиношизисом. После этого лазеркоагуляты были нанесены в шахматном порядке по плоской части цилиарного тела. Вскоре ВГД нормализовалось, а затем умеренно повысилось — до 26-27 мм рт.ст., и больной вновь был назначен азопт 2 раза в день, в результате чего офтальмотонус был стойко компенсирован.
Больная осмотрена через 1 мес., в течение которого ВГД правого глаза оставалось на уровне 19-20 мм рт.ст. При контрольном осмотре с линзой Гольдмана ретиношизис не имеет тенденции к распространению, выглядит достаточно плоским. Экскавация ДЗН не превышает размеров физиологической. VOD=0,5-0,6, не корр. Количество абсолютных скотом значительно уменьшилось, часть из них перешла в относительные.
Больная продолжает инстиллировать азопт 2 раза в день. Состояние левого глаза без отрицательной динамики. Предпринята попытка исследования родословной больной Д. По обеим родительским линиям указаний на патологию глаз не выявлено, при этом ни у отца, ни у матери сестер и братьев нет. У самой Д. имеется брат 40 лет, со слов пациентки он здоров.
Осмотрена единственная девятилетняя дочь больной Д., у которой отмечена характерная двух- цветность радужек, выраженная несколько меньше, чем у матери. Других изменений глаз не выявлено. VOU=1,0, ВГД обоих глаз 19 мм рт.ст.
Источник


