Врожденная макулодистрофия сетчатки глаза
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 марта 2016;
проверки требуют 14 правок.
Макулодистрофи́я — общее название для группы заболеваний, при которых поражается сетчатка глаза и нарушается центральное зрение. В основе макулодистрофии лежит патология сосудов и ишемия (нарушение питания) центральной зоны сетчатки, которая отвечает за центральное зрение. Возрастная макулодистрофия — одна из самых частых причин слепоты у людей старше 55 лет.
Впервые возрастная макулярная дегенерация была описана Отто Хаабом в 1885 году.
Факторы риска[править | править код]
Старение само по себе является главным фактором риска. В 50-летнем возрасте у человека вероятность заболеть макулодистрофией составляет лишь 2 %, и приблизительно 10 % в возрасте от 66 до 74 лет. Риск возрастает до 30 % у тех, кому за 75[1]. Наиболее склонны к развитию этого заболевания женщины (поскольку они живут дольше мужчин) и люди, у которых есть наследственная предрасположенность к макулодистрофии.
Риск развития поздней стадии дегенерации желтого пятна составляет 50 % для людей, которые имеют родственников с макулодистрофией, по сравнению с 12 % для людей, которые не имеют родственников с этим заболеванием[1]. Исследователи из Саутгемптонского университета сообщили об открытии шести мутаций гена SERPING1 (англ.)русск., которые связаны с макулодистрофией. Мутации в этом гене также могут быть причиной наследственного ангионевротического отёка[2]. Фактором риска является также принадлежность к определенной расе: вероятность потери зрения у европейцев выше, чем у африканцев.
Причины макулодистрофии[править | править код]
Ученым до сих пор неизвестна причина развития макулодистрофии, нет и точного представления о том, почему разрушается желтое пятно. Выдвигаются и проверяются различные теории. Некоторые исследователи утверждают, что недостаток некоторых витаминов и минеральных веществ делает человека более уязвимым перед макулодистрофией. К примеру, исследования показывают, что риск макулодистрофии повышается при недостатке в организме антиоксидантов, витаминов С и Е, цинка (он присутствует в нашем организме, но концентрируется в глазах), каротиноидов лютеина и зеаксантина — пигментов непосредственно желтого пятна сетчатки.
По некоторым исследованиям, развитию болезни способствует диета с высоким содержанием насыщенных жиров, в то время как мононенасыщенные жиры являются потенциально защитными[3]. В частности, потребление ω-3 жирных кислот может снизить риск заболевания[4].
По меньшей мере 13 исследований показали статистически значимую связь между курением и макулодистрофией с повышением риска развития заболевания от 2 до 3 раз у курящих по сравнению с никогда не курившими. При этом 5 исследований связи не обнаружили[5].
Одним из факторов, вызывающих развитие влажной макулодистрофии, является цитомегаловирус человека[6][7][8].
Симптомы[править | править код]
Симптомы макулодистрофии весьма разнообразны, при этом характерны следующие первоначальные проявления:
- затуманивание зрения;
- затруднения при чтении и распознавании лиц;
- искажение прямых линий.
Типы макулодистрофии[править | править код]
Макулодистрофия бывает двух типов — сухая и влажная (экссудативная).Большинство исследователей считают эти типы начальной и конечной фазой одного заболевания. Большинство больных (около 90 %) страдают сухой формой этого заболевания, при которой образуется и накапливается желтоватый налет, впоследствии оказывающий пагубное воздействие на фоторецепторы в желтом пятне сетчатки. Сухая макулодистрофия развивается сначала только на одном глазу. Намного опаснее влажная ВМД, при которой за сетчаткой начинают расти новые кровеносные сосуды в направлении желтого пятна. Влажная макулодистрофия прогрессирует значительно быстрее, чем сухая, и практически всегда проявляется у тех людей, которые уже страдают сухой макулодистрофией.
Лечение[править | править код]
История развития лечения[править | править код]
Эффективного лечения при «сухой» форме макулодистрофии нет. Все лечение направлено на стабилизацию патологического процесса. С этой целью используют анти- оксиданты (каротиноиды, витамины А,С,Е и д.р.), антоцианозиды (препараты черники) и препараты содержащие цинк и селен. При экссудативной форме лечение макулодистрофии направлено на разрушения новообразованных сосудов и, таким образом, прекращение процессов экссудации и рубцевания. Основные методы лечения — лазеркоагуляция сетчатки и фотодинамическая терапия. В последние годы проводятся разработки антигенных препаратов. Ранее применявшаяся методика лечения влажной макулодистрофии — фотодинамическая терапия с препаратом Visudyne. Её принцип действия заключается в том, что препарат пациенту вводится внутривенно. Из кровотока Визудин избирательно поглощается только вновь образованными региональными сосудами глаза и практически не оказывает влияния на пигментный эпителий сетчатки. В это время под компьютерным контролем проводится сеанс лазерного воздействия. Для этого низкоинтенсивное излучение красного лазера направляется на неоваскулярную мембрану с помощью оптиковолоконного устройства. «Неправильные» сосуды запустевают и слипаются, кровоизлияния прекращаются. Обычно лечебный эффект сохраняется 1—1,5 года.
Современное лечение[править | править код]
Последние разработки в области лечения влажной макулодистрофии привели к созданию препарата ранибизумаб (Луцентис), который вводится в полость глаза и подавляет активность и рост новообразованных сосудов и субретинальных неоваскулярных мембран, приводя не только к стабилизации, но и к улучшению зрения. Обычно требуется 5 инъекций в год, курс лечения составляет около 2 лет[9]. Улучшение зрения у большинства пациентов наступает уже после первой инъекции. Его применение возможно как при влажной макулодистрофии, так и при диабетической ретинопатии, а также, в сочетании с фотодинамической терапией.
Лечение «офф-лейбл»[править | править код]
Отмечаются случаи офф-лейбл использования высокотоксичного препарата для лечения рака прямой кишки и ряда других локализаций — бевацизумаба (авастина) в качестве инъекций в глаз. Согласно письму Росздравнадзора компания Ф.Хоффман — Ля Рош (производитель Авастина) располагает информацией о нежелательных явлениях (воспалительных заболеваниях, эндофальмитах, симптомах затуманнености зрения, образования хлопьевидных помутнений в стекловидном теле), отмеченных в Канаде после инъекций Авастина в стекловидное тело в целях лечения глазных болезней у пациентов[10].
Любопытно, что компания не занимаясь продвижением препарата в офтальмологии, тем не менее, не принимает активных попыток остановить его использование. Хотя по всей видимости препарат останавливает рост сосудов сетчатки, среди побочных эффектов токсичного противоопухолевого препарата отмечались увеличение риска целого ряда заболеваний[11]. Системное действие препарата приводит к следующим побочным эффектам: артериальная гипертензия, артериальная тромбоэмболия (включая инфаркт миокарда, инсульт, транзиторную ишемическую атаку и другие артериальные эмболии), тромбоз глубоких вен, хроническая сердечная недостаточность, суправентрикулярная тахикардия, кровотечения, увеличение риска смерти[12].
Влияние диеты на развитие заболевания[править | править код]
Исследование, проведенное в Университете Тафтса, позволяет предполагать, что развитие возрастной макулярной дистрофии можно предотвратить и даже остановить, отказавшись от продуктов с высоким гликемическим индексом в пользу продуктов с низким гликемическим индексом[13].
Употребление овощей, богатых нитратами, например, свеклы и зеленых листьев салата, снижает риск развития ранней стадии дегенерации желтого пятна. В долговременном исследовании, которое продлилось 15 лет, приняли участие более двух тысяч человек старше 49 лет. У тех, кто ежедневно потреблял 100-142 миллиграмма овощных нитратов, риск развития макулодистрофии был ниже на 35 процентов, чем у тех, кто потреблял дозу примерно вдвое меньше. Превышение же этого количества не имело никаких дополнительных преимуществ[14].
Прогноз[править | править код]
Макулодистрофия со временем может появиться вновь, несмотря на успешное её лечение. Людям с повышенным риском следует проходить регулярное обследование у врача-офтальмолога. Лечение может значительно замедлить или остановить прогрессирование заболевания.
Примечания[править | править код]
- ↑ 1 2 AgingEye Times. Macular Degeneration types and risk factors (недоступная ссылка). Agingeye.net (19 мая 2009). Дата обращения 11 января 2011. Архивировано 27 сентября 2006 года.
- ↑ Hirschler, Ben. Gene discovery may help hunt for blindness cure, Reuters (7 октября 2008). Архивировано 11 октября 2008 года. Дата обращения 7 октября 2008.
- ↑ Parekh N., Voland R. P., Moeller S. M., ; Parekh N., Voland R. P., Moeller S. M., Blodi B. A., Ritenbaugh C., Chappell R. J., Wallace R. B., Mares JA; CAREDS Research Study Group. et al. Association between dietary fat intake and age-related macular degeneration in the Carotenoids in Age-Related Eye Disease Study (CAREDS): an ancillary study of the Women’s Health Initiative. (англ.) // Arch Ophthalmol. (англ.)русск. : journal. — 2009. — November (vol. 127, no. 11). — P. 1483—1493. — doi:10.1001/archophthalmol.2009.130. — PMID 19901214.
- ↑ John Paul SanGiovanni, ScD; Emily Y. Chew, MD; Traci E. Clemons, PhD; Matthew D. Davis, MD; Frederick L. Ferris III, MD; Gary R. Gensler, MS; Natalie Kurinij, PhD; Anne S. Lindblad, PhD; Roy C. Milton, PhD; Johanna M. Seddon, MD; and Robert D. Sperduto, MD The Relationship of Dietary Lipid Intake and Age-Related Macular Degeneration in a Case-Control Study. Archives of Ophthalmology (5 мая 2007). Дата обращения 14 мая 2007. Архивировано 19 декабря 2012 года.
- ↑ Smoking and age-related macular degeneration: a review of association (англ.). Eye Nature. Дата обращения 16 декабря 2012. Архивировано 19 декабря 2012 года.
- ↑ Возрастное поражение сетчатки связали с вирусной инфекцией. medportal.ru. Дата обращения 10 октября 2012. Архивировано 16 октября 2012 года.
- ↑ Type of viral infection of eye associated with disease causing blindness in the elderly (англ.). EurekAlert!. Дата обращения 16 декабря 2012. Архивировано 16 декабря 2012 года.
- ↑ Macrophage Activation Associated with Chronic Murine Cytomegalovirus Infection Results in More Severe Experimental Choroidal Neovascularization (англ.). PLOS Pathogens.
- ↑ Maier MM et al. Photodynamic therapy with verteporfin combined with intravitreal injection of ranibizumab for occult and classic CNV in AMD (англ.) // Klinische Monatsblatter fur Augenheilkunde. — 2009. — Vol. 226, no. 6. — P. 496-502. — doi:10.1055/s-0028-1109463. — PMID 19507101.
- ↑
О лекарственном средстве Авастин, Письмо № 01И-129/09 (недоступная ссылка). Федеральная служба по надзору в сфере здравоохранения и социального развития (18 марта 2009). Дата обращения 21 июля 2015. Архивировано 29 октября 2012 года. - ↑ Vishal Ranpura, Sanjaykumar Hapani, Shenhong Wu. Treatment-Related Mortality With Bevacizumab in Cancer Patients: A Meta-analysis (англ.) // JAMA. — 2011. — Vol. 305, no. 5. — P. 487-494. — doi:10.1001/jama.2011.51.
- ↑ Carneiro AM et al. Arterial thromboembolic events in patients with exudative age-related macular degeneration treated with intravitreal bevacizumab or ranibizumab. (англ.) // Ophthalmologica. — 2011. — Vol. 225, no. 4. — P. 211-21. — doi:10.1159/000323943. — PMID 21336001.
- ↑ Переход на продукты с низким гликемическим индексом может предотвратить возрастное заболевание глаз. Фитнес обозрение (1 июня 2017). Дата обращения 1 июня 2017.
- ↑ Eating leafy greens could help prevent macular degeneration. Дата обращения 22 октября 2018.
Ссылки[править | править код]
- Возрастная макулодистрофия (ВМД). // Проект «Eyes for me».
- Возрастная макулярная дегенерация (МКБ10 Н35.3). // Проект «Eyes for me».
Источник
Общие сведения
В структуре заболеваний глаз значительную роль играют дистрофические процессы, развивающиеся в сетчатке глаза. Понятие «дистрофия сетчатки глаза» является обобщающим и включает широкий спектр заболеваний различного генеза. В зависимости от зоны поражения сетчатки выделяют центральную, периферическую и генерализованную дистрофию. К наиболее часто встречаемым дистрофиям центральной зоны с изменениями в макулярной зоне относится: макулярная дистрофия и Болезнь Штаргардта (синоним «ювенильная макулярная дегенерация» или «жёлтопятнистая абиотрофия сетчатки»).
Некоторые виды дистрофий развиваются в результате генетических мутаций и относятся к наследственным заболеваниям — пигментная абиотрофия сетчатки (синоним «первичная пигментная дегенерация сетчатки» и «первичная тапеторетинальная дистрофия»), обусловленная врожденным дефектом генетического кода; болезнь Штаргардта, вызванная мутацией гена АВСR; наследственные формы дегенерации желтого пятна, белоточечная дистрофия сетчатки и другие. Другие виды дистрофий развиваются вследствие различных возрастных изменений сосудистой оболочки глаза (возрастная дегенерация макулы, синоним «дегенерация жёлтого пятна старческая»).
Ниже будет описана лишь одна из них — макулярная дистрофия (возрастная макулопатия, старческая дегенерация жёлтого пятна). Вначале рассмотрим вопрос дегенерация макулы и заднего полюса, что это? Это прогрессирующее заболевание, в основе которого поражение центральной фотоактивной зоны сетчатки глаза (макулярной области заднего полюса глазного яблока), вызывающее снижение центрального зрения. Как уже понятно из термина возрастная макулодистрофия сетчатки (ВМД) в основе патологического процесса лежат инволюционные изменения, обусловленные старением организма. Что такое макула?
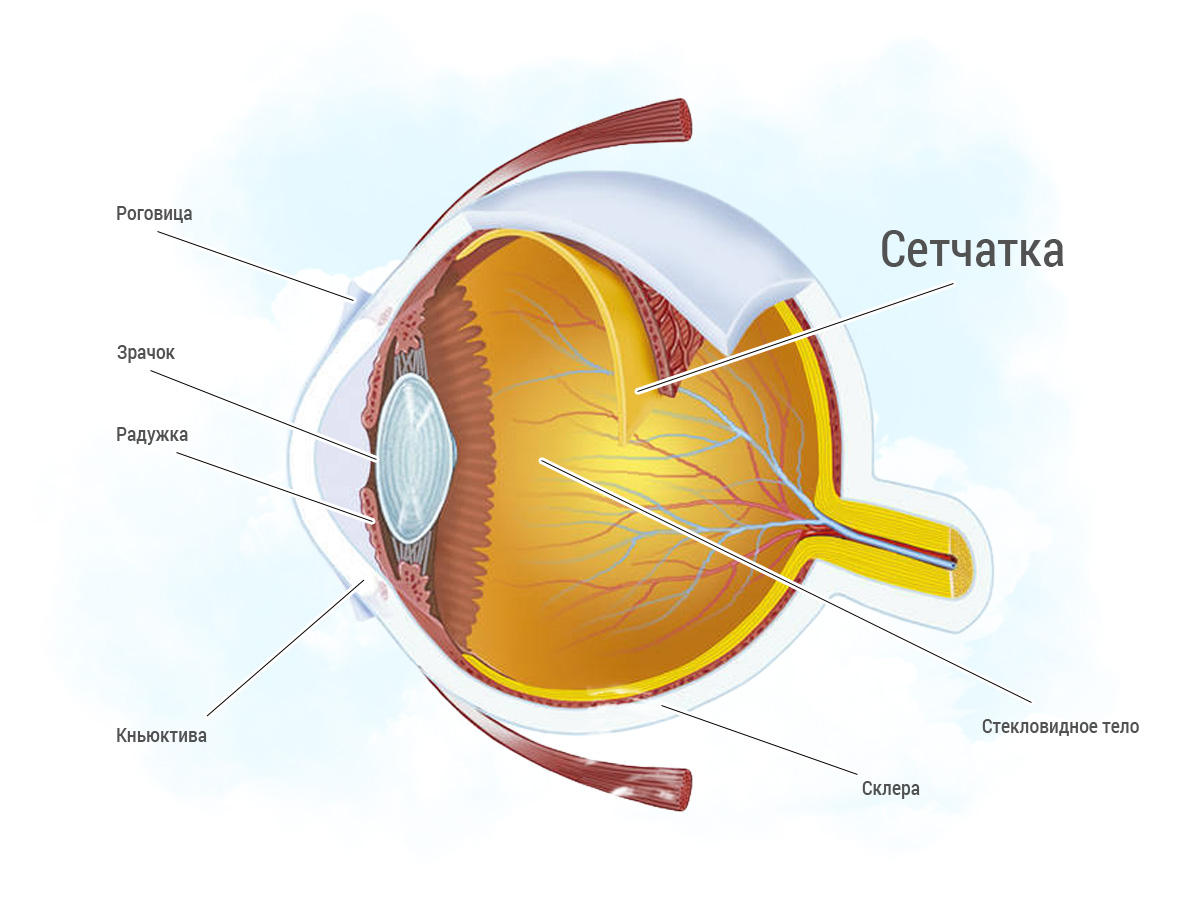
Макула представляет собой небольшой участок в центре сетчатки диаметром от 0,2-0,4 мм на котором встречаются световые лучи, сфокусированные роговицей/хрусталиком глаза. Это наиболее тонкое место сетчатки, которое ответственно за центральное зрение (рис. ниже).
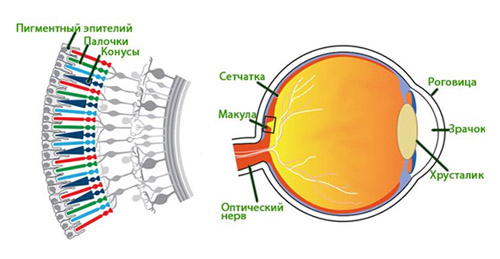
Соответственно, по мере старения при прогрессирующих дистрофических процессах (повреждениях) в области макулы центральная часть изображения на сетчатку не передается (блокируется) и в центре изображения определяется мутный участок. То есть, образы в центре поля зрения размыты, искажены или видно темное пятно. При этом, изображение вокруг этого участка в большинстве случаев остается четким и человек может нормально видеть предметы, которые расположенные сбоку, внизу и вверху, поскольку периферическое (боковое) зрение не нарушено (рис. ниже).

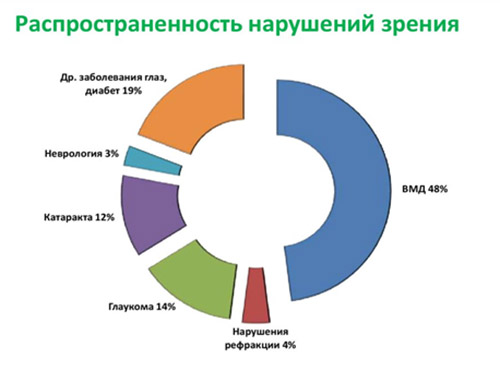
Встречаемость ВМД возрастает с увеличением возраста. У женщин заболевание встречается чаще, а в возрасте старше 75 лет эту патологию отмечают у женщин в 2 раза чаще. По данным ВОЗ у пациентов старшей возрастной группы ВДМ занимает одну из лидирующих позиций среди причин слабовидения (рис. ниже), а поскольку в экономически развитых странах доля населения старшей возрастной группы постоянно возрастает, то и значимость этой патологии является чрезвычайно актуальной. Заболеваемость ВМД в России варьирует в пределах 15-18 случаев/1000 населения.
 Постоянное прогрессирование снижения остроты зрения вдаль и потеря возможности читать, писать и видеть предметы вблизи существенно ухудшает качество жизни. Ситуация осложняется наметившейся тенденцией к «омоложению» заболевания, что обусловлено неблагоприятной экологией, стрессами и высокой нагрузкой на глаза в связи с общей компьютеризацией.
Постоянное прогрессирование снижения остроты зрения вдаль и потеря возможности читать, писать и видеть предметы вблизи существенно ухудшает качество жизни. Ситуация осложняется наметившейся тенденцией к «омоложению» заболевания, что обусловлено неблагоприятной экологией, стрессами и высокой нагрузкой на глаза в связи с общей компьютеризацией.
Патогенез
Единой теории патогенеза ВМД до настоящего времени нет. Рассматривается несколько механизмов патогенеза заболевания, которые дополняют друг друга — первичное старение мембраны Бруха и ретинального пигментного эпителия, обусловленное выработкой продуктов метаболизма, в частности, перекисного окисления липидов в ходе «окислительного стресса»; генетические дефекты; патологические нарушения гемодинамики глазного яблока, обусловленные нарушением кровообращения (при атеросклерозе).
Макулярная дегенерация, по мнению ученых напрямую связана с процессами старения организма — с аккумуляцией продуктов метаболизма в клетках пигментного слоя сетчатки и выраженным снижением его фагоцитарной активности, вызванной облитерацией капилляров сетчатки и нарушениями хориоретинального кровообращения, снижением скорости ретинального кровотока, утолщением и дегенерацией мембраны Бруха. Активация свободно радикальных процессов способствует развитию метаболического ацидоза. Постепенно накапливаясь в тканях, продукты метаболизма вызывают повреждение клеток хориоретинальных структур.
Одним из факторов в патогенезе дистрофических изменений сетчатки является атеросклероз, поскольку у большинства больных выявляются биохимические отклонения, характерные для атеросклероза: повышенный уровень холестерина и β-липопротеинов, измененный лецитин-холестериновый индекс, идентичность поражения мембраны Бруха и фиброзно-эластических тканей глаза при ВМД поражениям мышечно-эластических стенок артерий при атеросклерозе. На этом фоне отмечается инфильтрация стенок сосудов/мембраны Бруха липидами с дальнейшим образованием кальцинозом/друз, формированием атеросклеротической субретинальной бляшки.
Одной из теорий ВМД является генетическая детерминированность с аутосомно-доминантным типом наследования заболевания. Установлено, что вероятность развития ВМД возрастает при полиморфизме по генам CFH, ARMS2.
Значительную роль в патогенезе ВМД имеют местные/общие заболевания сосудов, ухудшающие трофические процессы в структурах глаза (гипертоническая/гипотоническая болезнь) и способствующие формированию дистрофических изменений в области макул, которые, провоцируя сосудистые стазы, нарушают гемодинамику микроциркуляторного русла сетчатки/хориоидеи. Усугубляют течение патологического процесса в заднем полюсе глазного яблока и изменения локального иммунитета.
Способствуют развитию патологических изменений в макуле и биологически активные вещества, которые ускоряют миграцию, адгезию и пролиферацию клеток, выработку других активаторов роста и неоваскулогенез (новообразование сосудов).
В основе образования субретинальных фиброзных мембран лежат общеизвестные репаративные процессы: клеточный митоз/хемотаксис, синтез экстрацеллюлярного матрикса, а также процессы ремоделирования в рубцовой новообразованной ткани.
Классификация
Выделяют две формы ВМД:
- Сухая форма — характеризуется изменениями в пигментном эпителии сетчатки (образованием и последующим скоплением между базальной мембраной ПЭС и внутренним слоем мембраны Бруха, внеклеточных отложений различного размера эозинофильного материала (желтого пигмента) — так называемых друз, что и приводит к нарушению питания сетчатки (рис. ниже).
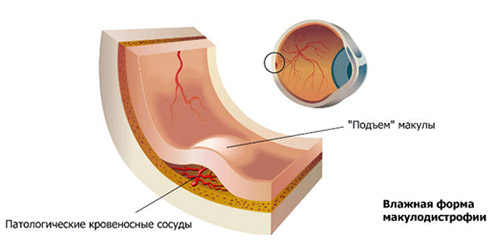
- Влажная форма — характеризуется прорастанием новообразованных кровеносных сосудов через мембрану Бруха в пространство между сетчаткой и пигментным эпителием. Неоваскуляризация сопровождается отеком сетчатки, серозной отслойкой нейро/пигментного эпителия сетчатки и кровоизлияниями (рис. ниже).
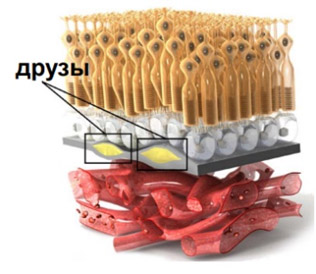
Друзы
Причины
Этиология заболевания достоверно неизвестна, однако прослеживается тесная взаимосвязь ВМД с воздействием ряда факторов:
- Возраст (после 55 лет).
- Генетическая предрасположенность (неблагоприятный семейный анамнез).
- Сердечно-сосудистые заболевания (атеросклероз, гипертония, гипотония).
- Курение.
- Повышенная масса тела (ожирение).
- Воздействие солнечного света.
- Несбалансированный рацион питания с дефицитом omega-3 жирных кислот, витаминов и минералов.
Симптомы
Макулодистрофия при сухой форме в начальной стадии может протекать практически бессимптомно, не вызывая выраженных нарушений зрения. По мере накопления пигмента формируются друзы большего размера и их количество нарастает, что приводит к нарушению питания сетчатки и в этом периоде многие пациенты начинают замечать ухудшения остроты зрения, «затуманивание», нарушения сумеречного и цветового зрения. Сухая форма ВМД, как правило, развивается на одном глазу с частым вовлечением в патологический процесс второго глаза позже. Для этой формы заболевания характерен медленный прогресс.
Симптомы влажной формы ВМД развиваются обычно резко и быстро прогрессируют. Ее проявлениями являются: выраженное ухудшение зрения, различного рода визуальные искажения восприятие предметов (например, прямые линии кажутся прерывистыми, кривыми или волнистыми; объекты кажутся меньше/дальше расположенными, чем на самом деле), деформация букв, символов; плохое различение цветов, «размазанный» дефект в центральном поле зрения в виде полупрозрачного/черного (слепого) пятна (рис. ниже).

При этом в большинстве случаев зрение ухудшается на одном глазу, а на другом оно в течение нескольких лет может быть нормальным, однако позже, зрение нарушается в обоих глазах. Полная потеря зрения практически не встречается, однако пациенты теряют возможность читать и писать, плохо видят, что и является причиной инвалидизации.
Анализы и диагностика
Диагноз устанавливается на основании характерных жалоб пациента, данных исследования глазного дна, полей зрения, результатов флуоресцентной ангиографии сетчатки, теста с сеткой Амслера.
Лечение макулодистрофии сетчатки глаза
Лечение макулярной дистрофии cетчатки глаза включает консервативные и хирургические методы лечения. Однако, до настоящего времени какого-либо специфического лечения «сухих» форм ВМД не разработано.
Лечение сухой формы СМД
В терапии сухой формы используются соединения, которые защищают сетчатку от развития окислительного стресса (антиоксидантные средства) и особую роль в этом направлении отводят каротиноидам – лютеину и зеаксантину, препаратам содержащим микроэлементы/витамины и препаратам, улучшающим микроциркуляцию. С этой целю назначаются препараты, содержащие витамины С, Е, бета-каротин, флавоноиды, полифенолы и др.
В качестве такого витаминно-минерального комплекса назначаются препараты черники, в составе которых содержится высокая концентрация антоцианозидов и биофлавоноидов (Стрикс – сбалансированный комплекс экстракта черники и бета–каротина; Стрикс Форте — препарат, усиленный экстрактом лютеина, витаминами/минералами: витамин А, Е, селен, медь, цинк) по 1-2 таблетки ежедневно на протяжении 1-3 месяцев.
К лютеинсодержащим препаратам относятся: Фокус, Оптикс Форте, Лютеин Комплекс, Нутроф Тотал, Окувайт Лютеин, Оптик Гард, Супероптик, Черника с лютеином, Витус Здоровые глаза и др. Следует учитывать, что к лицам-курильщикам препараты Оптикс Форте и Витус Здоровые глаза противопоказаны из-за высокого риска развития рака легкого, из-за бета-каротина, входящего в состав этих препаратов.
В качестве ретинопротектора для уменьшения проницаемости стенки сосудов сетчатки и стабилизации мембран эндотелиоцитов назначается 5% Аскорбиновая кислота 2 мл в/м на протяжении 5 дней. Дополнительно можно проводить лечение макула дистрофии сетчатки глаза каплями (капли «Эмоксипин» — укрепляют сетчатку, улучшает ее кровоснабжение; капли Рибофлавин — улучшают питание сетчатки глаза; Куспавит и др.). Лечение каплями должно проводиться курсами или при начальной стадии ВМД применять такие препараты следует постоянно.
Лечение макулодистрофии в стадии влажной формы
Возрастная макулодистрофия при влажной форме требует тщательного выбора тактики лечения, которая определяется локализацией, размерами и видом неоваскуляризации. Прежде всего, витаминотерапия (Тиамин, Пиридоксин, Цианокобаламин в/мышечно) длительностью 4-6 месяцев и вышеперечисленные витаминно-минеральные комплексы, содержащие каротиноиды.
Антиоксидантная терапия с целью ингибирования окислительных (свободно-радикальных) процессов, нормализации микроциркуляции в заднем отделе глаза, минимизации повреждающего действия высокоинтенсивного света на сетчатку — Метилэтилпиридинола гидрохлорид (парабульбарные инъекции), Токоферол.
Дегидратационная терапия проводится с целью дегидратации и купирования отека макулярной зоны сетчатки (Дексаметазон, Ацетазоламид, Фуросемид). С целью уменьшения вязкости крови, резорбции экссудата и рассасывания геморрагий в макулярной зоне сетчатки назначаются антикоагулянты и дезагреганты (Гепарин, Эноксапарин и др.). Широко используются препараты-ингибиторы ангиогенеза, действие которых направлено на инактивацию и связывание эндотелиального биологически активного фактора роста «А» (VEGF), который индуцирует рост новообразованных сосудов (Афлиберцепт, Луцентис, Эйла).
Лечение макулодистрофия сетчатки глаза народными средствами
В интернете на ряде веб-ресурсов (форум о лечении заболеваний глаз) можно встретить сообщения о возможности лечения возрастной макулодистрофии различными народными средствами, типа «диагноз макулодистрофия глаза — вылечила, употребляя большое количество черники или вылечила дистрофию сетчатки глаз, перейдя на специальное диетическое питание и т. д.). К сожалению, эффективные народные средства для лечения ВМД отсутствуют.
Скорее лечение народными средствами следует рассматривать как вспомогательный метод терапии и ни в коем случае не заниматься самолечением. При появлении самых первых признаков на возрастную макулодистрофию необходимо срочно обратиться к специалистам. В качестве народных средств можно рекомендовать ввести в рацион питания пророщенные зерновые и бобовые культуры, отвар овса, чернику, зеленые овощи/фрукты, землянику, а также настой мумие.
Доктора
Лекарства
- Лютеинсодержащие препараты с витаминно-минеральным комплексом (Стрикс форте, Оптикс Форте, Фокус, Окувайт-Лютеин, Лютеин-Комплекс, Оптик Гард, Супероптик, Черника с лютеином, Витус Здоровые глаза).
- Антиоксиданты (Метилэтилпиридинола гидрохлорид, Токоферол).
- Препараты для дегидратационной терапии (Дексаметазон, Ацетазоламид, Фуросемид).
- Антикоагулянты и дезагреганты (Гепарин, Эноксапарин).
- Препараты-ингибиторы ангиогенеза (Афлиберцепт, Луцентис, Эйла).
Процедуры и операции
В терапии «влажной» формы ВМД используется метод лазерной стимуляции сетчатки малыми энергиями лазерного излучения (гелий-неоновый лазер), что не приводит в облучаемых тканях к видимым разрушениям, но позволяет добиться эффекта биостимуляции (усиления фагоцитарной активности пигментного эпителия, удаление продуктов распада нейрорецепторов, повышение антиоксидантной активности). Также широкое применение находит лазерная коагуляция сетчатки (криптоновый лазер). Зона коагуляции определяется в каждом конкретном случае.
К высокоэффективным методам деструкции (разрушения) новообразованных кровеносных сосудов относится ФДТ (фотодинамическая) терапия. В основе терапии — использование диодных лазеров и специальных вазосклекозирующих веществ (Вертепорфин, Фотодитазин) с целью проведения избирательной коагуляции сосудов неоваскулярных хориоидальных мембран.
Диета
Специальной диеты при ВМД не существует, однако с целью минимизации риска ее развития и перехода сухой формы во влажную рекомендуется откорректировать рацион питания в сторону увеличения содержания продуктов, богатых омега-3 (рыбий жир, морепродукты), витаминами и минералами — овощи зеленого цвета (зеленый перец, шпинат, сельдерей, капуста, петрушка, укроп, морковь, листья крапивы), фрукты и ягоды (черника, земляника, клубника, цитрусовые). Также необходимо ограничить употребление продуктов с высоким гликемическим индексом.
Профилактика
С целью профилактики развития ВМД рекомендуется:
- В возрасте после 65 лет регулярно проходить обследование у офтальмолога (раз в 1-2 года).
- Антиоксидантная витаминизированная диета.
- Отказ (ограничение) курения и минимизация стрессовых ситуаций.
- Предохранение глаза от прямых солнечных лучей.
Пациентам с ранней сухой формой ВМД целью профилактики развития влажной формы рекомендуется:
- устранение всех факторов риска (соблюдение диеты, отказ от курения, двигательная активность, ношение солнцезащитных очков);
- лечение сопутствующей общесоматической патологии (атеросклероза, гипертонической болезни, сахарного диабета и др.);
- приём поливитаминных комплексов и антиоксидантов.
Последствия и осложнения
Риск развития ВМД на втором глазу варьирует в пределах 5-15%.
Прогноз
При отсутствии своевременного и адекватного лечения в 60-65% случаев у пациентов снижается острота зрения в срок от 6 месяцев до 5 лет.
Список источников
- Астахов, Ю. С. Возрастная макулярная дегенерация. Клинические рекомендации. Офтальмология / Ю.С. Астахов, А.Б. Лисочкина, Ф.Е. Шадричев / под ред. Л. К. Мошетовой, А. П. Нестерова, Е. А. Егорова. – М.: Изд-во «ГЭОТАР-Медиа», 2006. – С. 164–188.
- Ермакова, Н.А. Основные этиологические факторы и патогенетические механизмы развития возрастной макулярной дегенерации / Н.А. Ермакова, О.Ц. Рабданова // Клиническая офтальмология. – 2007. – Т. 8. – № 3. – С. 125-128.
- Возрастная макулярная дегенерация. Приложение к журналу “Офтальмологические ведомости” Американская Академия Офтальмологии, Экспертный Совет по возрастной макулярной дегенерации, Межрегиональная Ассоциация врачей-офтальмологов. СПб., 2009.
- Бойко, Э.В. Молекулярно-генетические основы возрастной макулярной дегенерации/ Э. В. Бойко, С. В. Чурашов, Т.А. Камилова Т.А. // Вестник офтальмологии. – 2013. – N 2. – С. 86-90.
- Кански Д. Приобретенные заболевания макулярной области и связанные с ними состояния / Д. Кански // Клиническая офтальмология: систематизированный подход / под ред. В. П. Еричева (пер. с англ.). – Wroclaw: Изд-во «Elsevier Urban & Partner», 2009. C. 629.
Источник