Врожденная глаукома дифференциальная диагностика
Врожденная
глаукома наблюдается у 1 на 10-20 тысяч
новорожденных и чаще проявляется вскоре
после рождения. Однако если нарушения
оттока водянистой влаги выражены не
резко, то клинические проявления глаукомы
могут отодвинуться на несколько лет
(инфантильная и ювенильная глаукома).
Одной из причин врожденной глаукомы
служит неполное рассасывание эмбриональной
мезодермальной ткани в углу передней
камеры.
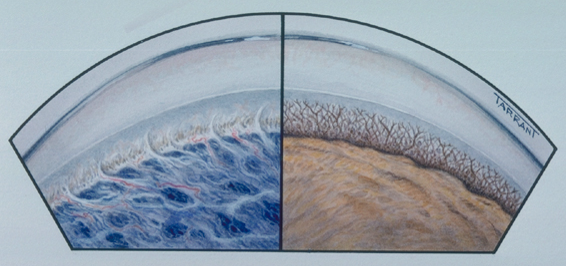
Угол
передней камеры при врожденной глаукоме
Эта
ткань закрывает доступ водянистой
влаги к трабекуле и шлеммову каналу.
Другие причины связаны с неправильным
развитием цилиарной мышцы или дефектами
в формировании трабекулы и шлеммова
канала. Врожденная глаукома нередко
комбинируется с другими дефектами
развития глаза или организма ребенка,
но может быть и самостоятельным
заболеванием. Как правило, один глаз
поражается в большей степени, чем
другой, что облегчает диагностику.
У
детей раннего возраста капсула глаза
растяжима и эластична, поэтому при
врожденной глаукоме доминируют
симптомы, связанные с растяжением
роговицы и склеры. Растяжение роговицы
приводит к раздражению в ней нервных
элементов. Сначала появляются слезотечение,
светобоязнь, затем увеличение размеров
роговицы и всего глазного яблока (рисунок
15.6) становится заметным на глаз
(гидрофтальм,
буфтальм
– бычий глаз).
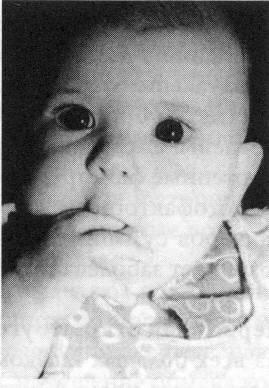
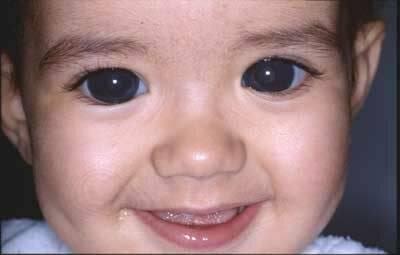
Рис.
15.6 – Ребенок с врожденной глаукомой
обоих глаз
Диаметр
роговицы увеличивается до 12 мм и
более, уменьшается ее толщина и
увеличивается радиус кривизны. Характерны
углубление передней камеры и атрофия
стромы радужки. Постепенно роговица
теряет прозрачность из-за отека ее
стромы и эндотелия. Причиной отека
служит проникновение водянистой влаги
в роговичную ткань через трещины в
перерастянутом заднем эпителии.
Одновременно значительно расширяется
лимб и его границы теряют четкость.
Экскавация ДЗН развивается быстро,
но вначале она обратима и уменьшается
при снижении ВГД.
Лечение
врожденной
глаукомы хирургическое. Медикаментозную
терапию применяют как дополнительную
меру воздействия.
В
ранней стадии болезни при открытом УПК
чаще производят гониотомию,
направленную на очищение трабекулярной
зоны с целью воссоздания дренажной
системы в углу передней камеры, или
трабекулотомию.
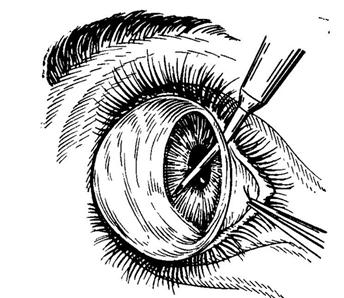
Гониотомия
В
поздних стадиях более эффективны
фистулизирующие операции, гониопунктура
(рисунок
15.7) и деструктивные вмешательства на
ресничном теле.
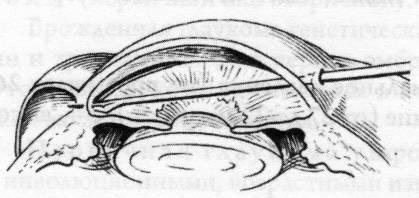
Рис.
15.7 – Гониопунктура при врожденной
глаукоме
Прогноз
удовлетворительный, но только при
своевременном выполнении оперативного
вмешательства. Зрение сохраняется в
течение всей жизни у 75% больных,
которым операция была произведена в
начальной стадии болезни, и только у
15-20% поздно прооперированных больных.
Первичная глаукома
Первичная
глаукома – одна из самых частых причин
необратимой слепоты. Частота потери
зрения вследствие глаукомы в нашей
стране и других развитых странах
устойчиво держится на уровне 14-15% от
общего числа всех слепых.
Этиология
первичной глаукомы, как открытоугольной,
так и закрытоугольной, связана не с
одним, а с большим числом патогенных
факторов, включающих индивидуальные
анатомические особенности; интенсивность
и характер возрастных изменений в
различных структурах глаза, особенно
в его дренажной системе; индивидуальные
особенности обменных процессов; состояние
нервной и эндокринной систем организма.
Все эти факторы в той или иной степени
генетически обусловлены. Следует
подчеркнуть, что у каждого больного
можно обнаружить не все патогенные
факторы, а только часть из них, поэтому
первичную глаукому относят к многофакторным
заболеваниям с пороговым эффектом.
Действие патогенных факторов суммируется
и, если их общий эффект превысит
определенный порог, возникает заболевание.
Первичная
открытоуголъная глаукома (ПОУГ)
Из
всех больных глаукомой ПОУГ наблюдается
у 70%. Заболевание, как правило, развивается
после 40-летнего возраста. Частота
первичной открытоугольной глаукомы
среди лиц возрастной группы 40-45 лет
составляет около 0,1%, среди людей 50-60 лет
она достигает 1,5-2,0%, а в возрастной группе
75 лет и старше – около
10%.
ПОУГ
возникает и в молодом возрасте, но
значительно реже.
К
факторам риска, влияющим на заболеваемость
ПОУГ, относятся следующие: пожилой
возраст, наследственность (глаукома у
близких родственников), раса (представители
негроидной расы болеют в 2-3 раза чаще,
чем европеоидной), сахарный диабет,
нарушения глюкокортикоидного обмена,
артериальная гипотензия, миопическая
рефракция, ранняя пресбиопия,
псевдоэксфолиативный синдром и
синдром пигментной дисперсии.
Патогенез
ПОУГ включает следующие патофизиологические
этапы: ухудшение оттока водянистой
влаги, вызванного дистрофическими
изменениями в трабекулярном аппарате
и повышения ВГД. Повышение ВГД обусловливает
снижение перфузионного кровяного
давления и интенсивности внутриглазного
кровообращения, а также деформацию
двух механически слабых структур –
трабекулярной диафрагмы в дренажной
системе глаза и решетчатой пластинки
склеры. Смещение кнаружи первой из этих
структур приводит к сужению и частичной
блокаде шлеммова канала (каналикулярный
блок), которая служит причиной дальнейшего
ухудшения оттока ВВ из глаза, а прогиб
и деформация решетчатой пластинки
склеры вызывают ущемление волокон
зрительного нерва в ее деформированных
канальцах. Блокада синуса легче
возникает в глазах с анатомическим
предрасположением,
которое
заключается в переднем положении
венозного синуса склеры, слабом развитии
склеральной шпоры и относительно
заднем расположении цилиарной мышцы
(рисунок 15.8).
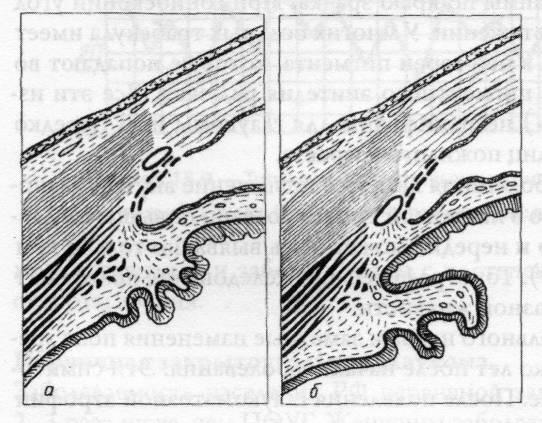
Рис.
15.8 – Переднее (а) и заднее (б) положение
венозного синуса склеры в углу передней
камеры
Эти
морфологические особенности ослабляют
эффективность механизма цилиарная
мышца – склеральная шпора – трабекула,
который поддерживает в открытом состоянии
венозный синус склеры и трабекулярные
щели.
Кроме
анатомического предрасположения,
определенное значение в возникновении
глаукоматозного процесса имеют
дистрофические изменения в трабекулярном
аппарате или интрасклеральном отделе
дренажной системы глаза.
Гемоциркуляторные
нарушения можно разделить на первичные
и вторичные. Первичные нарушения
предшествуют повышению
ВГД, вторичные возникают в результате
действия повышенного ВГД на гемодинамику
глаза.
Среди
причин возникновения метаболических
сдвигов выделяют последствия
гемоциркуляторных нарушений, приводящих
к ишемии и гипоксии внутриглазных
структур. К метаболическим нарушениям
при глаукоме относят также
псевдоэксфолиативную дистрофию,
перекисное окисление липидов, нарушение
обмена коллагена и гликозаминогликанов.
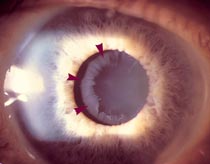
Псевдоэксфолиативный
синдром
Отрицательное
влияние на метаболизм дренажной системы
глаза оказывает возрастное снижение
активности ресничной мышцы, сосуды
которой участвуют и в питании бессосудистого
трабекулярного аппарата.
Выделяют
4 клинико-патогенетические формы ПОУГ:
простую, эксфолиативную, пигментную и
глаукому нормального давления.
Клиническая
картина простой ПОУГ
В
большинстве случаев открытоугольная
глаукома возникает и прогрессирует
незаметно для больного, который не
испытывает никаких неприятных ощущений
и обращается к врачу только тогда,
когда замечает значительное ухудшение
зрения. Только примерно у 15% больных
субъективные симптомы появляются еще
до заметного ухудшения зрительных
функций. Они заключаются в жалобах на
чувство полноты в глазу, затуманивание
зрения и появления радужных кругов при
взгляде на источник света. Все эти
симптомы возникают периодически, когда
внутриглазное давление повышается
особенно значительно.
Очень
скудны и изменения в глазу с открытоугольной
глаукомой, обнаруживаемые при
объективном обследовании. В глазах с
повышенным внутриглазным давлением
передние цилиарные артерии у места
входа их в эмиссарий расширяются,
приобретая характерный вид («симптом
кобры»).
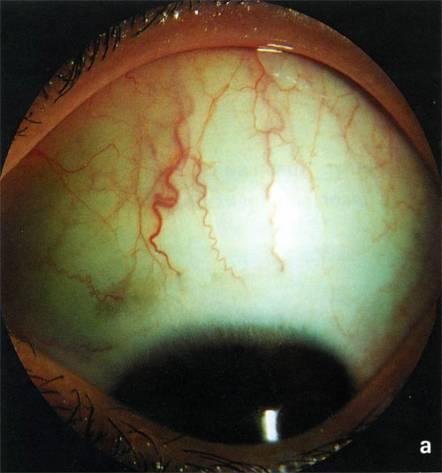
«Симптом
кобры»
При
внимательном осмотре щелевой лампой
можно видеть дистрофические изменения
в строме радужки и нарушение целости
пигментной каймы по краю зрачка. При
гониоскопии угол передней камеры открыт
на всем протяжении. У многих больных
трабекула имеет вид темной полосы из-за
отложения в ней зерен пигмента, которые
попадают во влагу передней камеры при
распаде пигментного эпителия радужки.
Все эти изменения (кроме «симптома
кобры») неспецифичны для глаукомы и их
нередко можно видеть и в здоровых глазах
у лиц пожилого возраста.
Наиболее
важным симптомом заболевания является
повышение внутриглазного давления.
Следует иметь в виду, что в начальной
стадии болезни повышение давления
носит непостоянный характер и нередко
может быть выявлено только при суточной
тонометрии (рисунок 15.9).
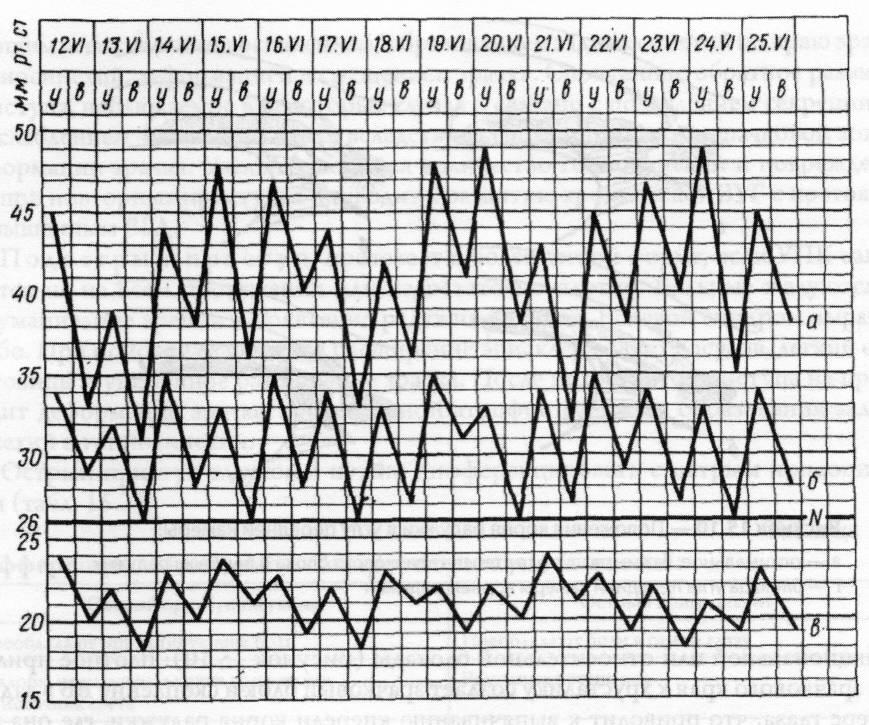
Рис.
15.9 – Типы суточных кривых внутриглазного
давления
а
– высокая кривая; б – умеренно повышенная;
в – нормальная.
Тонографические
исследования позволяют выявить ухудшение
оттока внутриглазной жидкости.
Глаукоматозная
экскавация зрительного нерва и заметные
изменения поля зрения появляются
лишь через несколько лет после начала
заболевания. Эти симптомы и их динамика
уже описаны ранее. После появления
глаукоматозной атрофии зрительного
нерва заболевание начинает прогрессировать
быстрее и при недостаточно эффективном
лечении может привести к полной слепоте.
После
полной потери зрения глаз может иметь
почти совершенно нормальный вид, и
только при внимательном осмотре
обнаруживаются расширение передних
цилиарных сосудов, тусклость роговицы
и атрофические изменения в радужке.
Однако при очень высоком уровне
офтальмотонуса может развиться синдром
терминальной болящей глаукомы,
который заключается в появлении сильных
болей в глазу, резком расширении
эписклеральных сосудов, отеке роговицы,
особенно ее эпителия, с образованием
пузырьков и эрозий (буллезный кератит).
Отек
роговицы при глаукоме
На
радужке в углу передней камеры нередко
появляются новообразованные сосуды.
Хотя
открытоугольная глаукома возникает,
как правило, в обоих глазах, у 80% больных
она протекает асимметрично; один глаз
поражается раньше, и заболевание его
протекает тяжелее, чем в другом глазу.
Дифференциальный
диагноз открытоугольной глаукомы
проводится с офтальмогипертензией и
заболеваниями с постепенным и
безболезненным снижением остроты
зрения.
Первичная
закрытоугольная глаукома
Заболеваемость
населения РФ первичной закрытоугольной
глаукомой (ПЗУГ) в 2-3 раза ниже, чем ПОУГ.
Женщины заболевают в 2 раза чаще, обычно
в возрасте старше 50 лет. В отличие от
ПОУГ, эту форму глаукомы диагностируют
практически сразу после ее возникновения.
Выделяют
три этиологических фактора: анатомическое
предрасположение, возрастные изменения
в глазу и функциональный фактор,
непосредственно обусловливающий
закрытие УПК. Анатомическое предрасположение
к заболеванию включает небольшие размеры
глазного яблока, гиперметропическую
рефракцию, мелкую переднюю камеру, узкий
УПК, крупный хрусталик, а также увеличение
его толщины в связи с набуханием,
деструкцию и увеличение объема
стекловидного тела. К функциональным
факторам относятся: расширение зрачка
в глазу с узким УПК, повышение продукции
ВВ, увеличение кровенаполнения
внутриглазных сосудов.
Основным
звеном в патогенезе ПЗУГ является
внутренний блок шлеммова канала –
закрытие УПК корнем радужки. Описаны
следующие механизмы такой функциональной
или относительной блокады (рисунок
15.10): плотное прилегание зрачкового
края к хрусталику создает зрачковый
блок и скопление ВВ в задней камере
глаза, что приводит к выпячиванию кпереди
корня радужки, где она наиболее
тонкая, и блокаде УПК; образующаяся при
расширении зрачка прикорневая складка
радужки закрывает фильтрационную зону
узкого УПК; разжижение или отслоение
заднего отдела стекловидного тела и
скопления жидкости в заднем сегменте
глаза может привести к смещению
стекловидного тела кпереди и возникновению
витреохрусталикового блока. При этом
корень радужки придавливается хрусталиком
к передней стенке УПК.
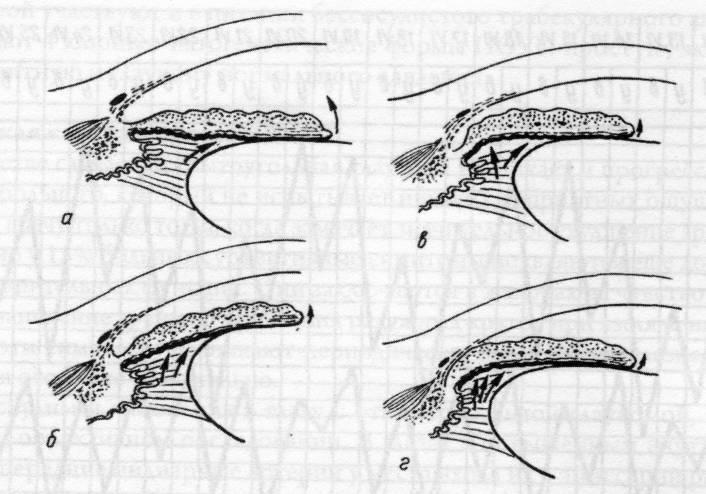
Рис.
15.10 – Положение корня радужки в углу
передней камеры:
а
– оптимальное; б, в – различная степень
зрачкового блока и бомбажа радужки; г
– блокада угла передней камеры корнем
радужки.
В
результате периодически возникающих
функциональных блоков происходит
образование спаек (гониосинехий) и
сращения корня радужки с передней
стенкой УПК. Происходит его облитерация.
Течение
болезни волнообразное, с приступами и
спокойными межприступными периодами.
Различают острые и подострые приступы
ПЗУГ.
Острый
приступ глаукомы возникает
под влиянием эмоциональных факторов,
при длительном пребывании (но без сна)
в темноте, при медикаментозном
расширении зрачка или без каких-либо
видимых причин. Больной жалуется на
боли в глазу и надбровной дуге,
затуманивание зрения и появление
радужных кругов при взгляде на источник
света. При резко выраженном приступе
могут появиться тошнота и рвота, а боли
иррадиируют в отдаленные органы (сердце,
область живота), что иногда служит
причиной грубых диагностических ошибок.
При осмотре глаза отмечают застойную
инъекцию, отек роговицы, мелкую
переднюю камеру, расширенный зрачок и
закрытый УПК при гониоскопии. ВГД
повышается до 40-60 мм рт. ст. В результате
странгуляции части сосудов развиваются
явления очагового или секторального
некроза стромы радужки с последующим
асептическим воспалением, образованием
задних синехий по краю зрачка, гониосинехий,
деформацией и смещением зрачка.
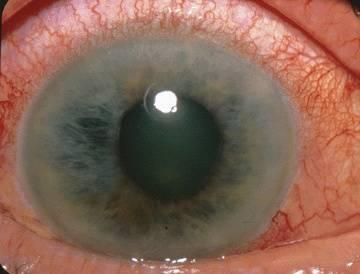
Острый
приступ глаукомы
Спонтанное
обратное развитие приступа, наблюдаемое
в некоторых случаях, связано с подавлением
секреции ВВ и ослаблением зрачкового
блока вследствие атрофии радужки в
зрачковой зоне и деформации зрачка.
Увеличивающееся количество гониосинехий
и повреждение ТА при повторных приступах
приводит к развитию хронической ЗУГ с
постоянно повышенным ВГД.
Подострый
приступ
протекает в более легкой форме, если
УПК закрывается не на всем протяжении
или недостаточно плотно. Больные жалуются
на затуманивание зрения и появление
радужных кругов. Болевой синдром выражен
слабо. При осмотре отмечается расширение
эписклеральных сосудов, легкий отек
роговицы и умеренное расширение зрачка.
После подострого приступа не происходит
деформации зрачка, сегментарной атрофии
радужки, образования задних синехий и
гониосинехий.
Острый
приступ глаукомы нужно дифференцировать
с острым иридоциклитом (табл. 15.2).
Таблица
15.2
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
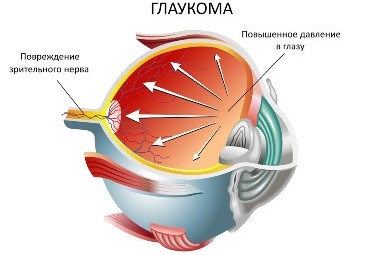
Врожденная глаукома – заболевание, при
котором внутриглазное давление повышается
из-за наследственных или врожденных
нарушений в структурах глаза, через
которые в норме оттекает внутриглазная
жидкость.
В норме внутриглазная жидкость
обеспечивает обменные процессы и
поддерживает нужное давление внутри
глаза. Образуется она при фильтрации
крови из капилляров цилиарного тела,
части сосудистой оболочки глаза,
участвующей также в изменении формы
хрусталика, и оттекает большей частью
через сложную систему каналов,
расположенных в углу передней камеры.
Таким путем поддерживается постоянство
и регуляция внутриглазного давления.
Угол передней камеры ограничен радужной
оболочкой, цилиарным телом и роговицей.
Система каналов представлена, так
называемой трабекулярной сетью, системой
тончайших мембран разного размера,
фильтрующих внутриглазную жидкость,
которая затем попадает в шлемов канал,
узкий канал расположенный внутри склеры,
близко к роговице. Из шлемова канала
внутриглазная жидкость попадает обратно
в кровоток.
Врожденная глаукома чаще всего возникает
на двух глазах. Первые признаки заболевания
появляются уже в первые 6-12 месяцев
жизни. При этом, к сожалению, если
заболевание не обнаруживается и вовремя
не проводится лечение, то половина таких
детей слепнут к 5-7 годам.
Врожденная глаукома может быть первичной
и вторичной.
Первичная врожденная глаукома.
Часто имеет наследственный характер и
признаки заболевания можно обнаружить
у родственников больного ребенка.
Возникновение врожденной первичной
глаукомы связано с тем, что из-за различных
проблем в течение беременности (различные
инфекционные заболевания, авитаминозы,
механические травмы, алкоголизм,
наркомания и другие), часть тканей,
которые должны рассасываться во
внутриутробном периоде, остается в углу
передней камеры ребенка. Реже встречаются
такие врожденные аномалии, как заращение
или полное отсутствие шлемова канала,
разрастание кровеносных сосудов в углу
передней камеры.
Вторичная врожденная глаукома.
Эта форма связана уже с какими-то
перенесенными во внутриутробном периоде
заболеваниями или травмами непосредственно
глаза: воспаление роговицы, то есть
кератит, с язвой роговицы, воспаление
радужной оболочки и цилиарного тела
или иридоциклит, травма глаза, как часть
родовой травмы – при этих состояниях
отток внутриглазной жидкости ухудшается
из-за повреждения нормальной структуры
угла передней камеры.
За счет перечисленных изменений
нарушается отток внутриглазной жидкости
из глаза, в то время, как производство
жидкости остается прежним, в результате
чего внутриглазное давление повышается,
нарушается кровоснабжение внутри
глазного яблока, начинают снижаться
функции глаза (острота зрения,
периферическое поле зрения), возникает
боль.
Симптомы.
Заболевание течет, как правило, незаметно.
В первые 2-3 месяца родителей могут
насторожить беспокойное поведение
ребенка, плохой сон и аппетит, такие
дети избегают яркого света, возможно
небольшое слезотечение. Сложности
заключаются в том, что развитие глаза
и мозга ребенка идет постепенно с
рождения, так что лишь со 2 месяца ребенок
имеет зрение самого незначительного
качества, видя только силуэты предметов
и людей. Так что снижение зрительных
функций, которые и страдают при глаукоме:
остроты зрения и периферического поля
зрения, определить в этот период
невозможно.
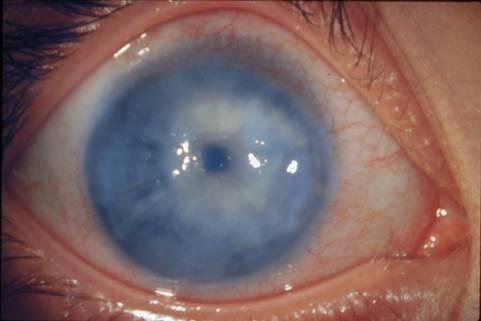
Выраженность симптомов зависит от
величины внутриглазного давления. При
значительном повышении глазного давления
глазное яблоко увеличивается в размере,
растягивается, роговица становится
мутной, отечной, а склера наоборот,
становится из-за растяжения тонкой и
приобретает синий оттенок.
Диагностика.
При малейшем подозрении на врожденную
глаукому следует незамедлительно
обратиться к врачу-офтальмологу. Врач
проверит зрительные функции глаза, хотя
бы ориентировочно. Оценит уровень
внутриглазного давления, у детей раннего
возраста оно проверяется при легком
давлении пальцев, то есть пальпаторно,
а с помощью приборов измеряется в
состоянии сна. Также врач проведет
исследование глаза под микроскопом,
для того, чтобы установить правильный
диагноз и лечение.
Лечение врожденной глаукомы.
Лечение врожденной глаукомы только
хирургическое. Операция при выставлении
такого диагноза проводится незамедлительно,
чтобы избежать снижения зрительных
функций. У детей все операции при глаукоме
проводятся под общим наркозом. Задача
при операции состоит в том, чтобы удалить
препятствия на пути оттока внутриглазной
жидкости, либо создать новый путь оттока
в обход нарушенному.
После операции такие дети должны
находиться под обязательным наблюдением
врача-офтальмолога, в среднем раз в 3
месяца, поскольку такие дети пожизненно
остаются в группе риска по повышению
внутриглазного давления.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
21.05.201531.41 Mб100operativ_hirurgiya_tom1_Petrosyan.pdf
- #
21.05.201528.94 Mб408operativ_hirurgiya_tom2_Petrosyan.pdf
- #
Источник