Воспаление век глаз конъюнктивит
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 22 января 2020;
проверки требуют 6 правок.
Глаз с вирусным конъюнктивитом
Конъюнктивит — воспаление слизистой оболочки глаза (конъюнктивы), вызванное аллергической реакцией или инфекцией (вирусной, реже бактериальной).
Бывает при аллергии, занесении в глаза грязи.
Различают аденовирусный (фарингоконъюнктивальная лихорадка), энтеровирусный, герпетический, бактериальный, хламидийный, аллергический, острый и хронический конъюнктивит. У взрослых 85 % случаев конъюнктивита вызваны аденовирусами и лишь 15 % — бактериями; у детей бактериальный и аденовирусный конъюнктивиты встречаются с одинаковой частотой.[3]
Варианты[править | править код]
Блефароконъюнктивит — сочетание конъюнктивита с блефаритом (воспаление век).
Кератоконъюнктивит — сочетание конъюнктивита с кератитом (воспаление роговицы).
Эписклерит — воспалительный процесс, который проходит так же, как конъюнктивит, но без выделений из глаз и слезотечения.
Kонъюнктивохалазис — впервые был использован доктором Hughes в 1942 году для описания складок конъюнктивы на границе глазного яблока и края нижнего века. Чаще всего эта патология поражает оба глаза и встречается у пожилых пациентов. Степень выраженности симптомов при различных стадиях заболевания варьируется от бессимптомного течения до значительного болевого синдрома, раздражения глаз, наличия субконъюнктивальных кровотечений, развития эпифоры, синдрома «сухого глаза» и возникновения язв. Патофизиология конъюнктивохалазиса в настоящее время не изучена. Лечение заболевания зависит от степени выраженности симптомов. В случае бессимптомного течения оно не требуется. В остальных случаях пациентам назначают препараты искусственной слезы, увлажняющие гели, инстилляции кортикостероидов, антигистаминных препаратов и др. Если терапевтическое лечение оказывается неэффективным, выполняют хирургическое иссечение складок конъюнктивы с наложением на операционную рану рассасывающегося шовного материала. С недавнего времени применяют также амниотическую мембрану. Доктор Brodbaker с соавторами представили клинический случай использования фибринового клея для адаптации краев конъюнктивы после иссечения конъюнктивохалазиса.
Этиология, патогенез[править | править код]
Аденовирусный конъюнктивит — вирус передаётся воздушно-капельным путём. Заболевание возникает в виде эпидемических вспышек преимущественно в детских коллективах (детских садах, школах).
Острый конъюнктивит — возбудители: палочка Коха-Уикса, палочка Моракса-Аксенфельда, пневмококки, гонококки, стрептококки, стафилококки. В основном, происходит экзогенное заражение конъюнктивы, возможна аутоинфекция. Предрасполагающими факторами могут служить охлаждение или перегревание организма, общее ослабление, микротравмы конъюнктивы, миопия, астигматизм, перенесённые инфекции. Конъюнктивит Коха-Уикса (острый эпидемический конъюнктивит) передаётся через загрязнённые руки больного и инфицированные предметы, даёт эпидемические вспышки и наблюдается в основном летом среди детей, проживающих в странах жаркого климата. Конъюнктивит, вызываемый гонококком (бленнорейный конъюнктивит), возникает у новорождённых при прохождении головки через родовые пути матери, страдающей гонореей. В отличие от острых конъюнктивитов конъюнктивит, вызываемый палочкой Моракса-Аксенфельда, отличается подострым или хроническим течением и преимущественной локализацией в углах глазной щели.
Хронический конъюнктивит — длительно действующие раздражения конъюнктивы (пыль, дым, химические примеси в воздухе), авитаминоз, расстройства обмена веществ, хронические поражения носа и слёзных путей, аметропии.
Аллергический конъюнктивит — это аллергическое воспаление конъюнктивы глаз, которое проявляется покраснением глаз, отёчностью век, зудом, слёзотечением, светобоязнью.
Симптомы[править | править код]
В общих случаях отёк век, отёк и гиперемия конъюнктивы, светобоязнь, слезотечение, покраснение белка глаза.
При аллергическом конъюнктивите пациенты, как правило, испытывают сильный зуд глаз, иногда боль в глазах, часто возникает незначительный отёк век. При переходе в хроническую форму сохраняются только такие симптомы как зуд и раздражение глаз.
Конъюнктивит, вызванный вирусной инфекцией, приводящий к некоторому кровотечению
Вирусные конъюнктивиты, чаще всего, связаны с инфекцией верхних дыхательных путей (аденовирусной или герпетической), могут появляться при обычной простуде и/или боли в горле. Симптомы проявляются по-разному у каждого человека, в зависимости от его возраста, иммунитета, степени заражения. Обычно такие конъюнктивиты начинаются на одном глазу, затем инфекция переходит на другой глаз. Начинается резь в уголке глаза, проявляется покраснение сосудов, конъюнктива воспалена и ярко-красного цвета, может проявиться фотофобия. В случае аденовирусного конъюнктивита поражению глаз предшествует и сопутствует поражение верхних дыхательных путей, повышение температуры тела, увеличение предушных лимфатических узлов (чаще у детей). Отмечаются умеренный блефароспазм, скудное негнойное отделяемое. Нередко заболевание сопровождается появлением фолликулов или плёнок (чаще у детей).
Глаз с бактериальным конъюнктивитом
Типичный мембранный конъюнктивит
Глаз с хламидийным конъюнктивитом
Бактериальные конъюнктивиты. Вызываются пиогенными (производящими гной) бактериями. Первый симптом — вязкие, непрозрачные, серые или желтоватые выделения из глаз, из-за которых веки могут слипаться, особенно после сна. Однако выделение не главный признак бактериального конъюнктивита. Например, такие бактерии как Chlamidia trachomatis или Moraxella могут вызывать неэкссудативные, но постоянные конъюнктивиты без выраженной гиперемии конъюнктивы. У некоторых пациентов бактериальные конъюнктивиты проявляются лишь чувством инородного тела в глазу. Ещё один симптом, отличающий бактериальный конъюнктивит, — сухость инфицированного глаза и кожи вокруг. Острые пиогенные инфекции могут вызывать боль. Как и вирусные конъюнктивиты, бактериальные, чаще всего поражают лишь один глаз, но затем легко могут перейти и на другой. Обычно симптомы появляются лишь на третий день после заражения.
Конъюнктивиты, вызванные отравляющими и токсическими веществами. Основные симптомы — раздражение и боль в глазу, при перемещении взгляда вниз или вверх, а также покраснение. Боль при движении глазом связана с распространением токсического вещества по поверхности глазного яблока. Выделения и зуд, как правило, отсутствуют. Это единственная группа конъюнктивитов, которая может сопровождаться сильной болью.
В случае острого конъюнктивита отмечается чувство рези в глазах, слизисто-гнойное или гнойное отделяемое. Для бленнорейного конъюнктивита характерно вначале серозно-кровянистое, а спустя 3-4 дня обильное гнойное отделяемое. Возможно образование инфильтратов, язв роговицы. При конъюнктивите Коха-Уикса множественные мелкие кровоизлияния в конъюнктиве склеры и её отёк в виде треугольных возвышений в пределах глазной щели. Конъюнктивит Моракса-Аксенфельда отличается подострым или хроническим течением и преимущественной локализацией в углах глазной щели.
В случае хронического конъюнктивита отмечается зуд, жжение, ощущение «песка за веками», усталость глаз.
По данным последних исследований, большему риску длительного повреждения зрения при заболевании конъюнктивитом подвержены люди с голубыми глазами, которые значительно чувствительнее к свету.
Конъюнктивит во время беременности[править | править код]
Во время вынашивания ребенка в организме снижается реактивность иммунной системы. Поэтому женщина становится подвержена влиянию инфекционных агентов. И чаще всего конъюнктивит приобретает вирусную природу. Вирусы колонизируют наружную оболочку глаза, вызывая в ней воспаление. Могут выявляться адено-, энтеро- или герпесвирусы. Если речь идет о бактериальном конъюнктивите, то он вызывается кокковой или палочковой флорой, а также хламидиями. Немаловажное значение в развитии конъюнктивита при беременности играют внешние факторы, например, ношение контактных линз, пренебрежение гигиеническими правилами или пользование косметикой. Это создает локальные предпосылки для дальнейшего воспаления. Необходимо учитывать и внутренние изменения в организме, в частности дефицит витаминов – довольно частое явление во время вынашивания ребенка.
Развитие конъюнктивита при беременности обусловлено различными причинами. Чаще всего он имеет вирусное происхождение, но другие факторы также имеют значение.
Причины[править | править код]
Чаще всего конъюнктивиты имеют вирусную природу (обычно аденовирусную), другие причины — бактерии, аллергия, раздражители и синдром сухого глаза. И вирусные, и бактериальные конъюнктивиты — заразны. Как правило, конъюнктивиты передаются от одного человека к другому при несоблюдении правил личной гигиены контактным путем. Желательно изолировать больного в карантин или госпитализировать в инфекционный бокс, иначе может заболеть весь круг, с которым заражённый контактировал. Основные возбудители инфекций: стафилококки (в т.ч. золотистый стафилококк), пневмококк, гемофильная палочка, стрептококки, синегнойная палочка[4].
Лечение[править | править код]
Конъюнктивит снижает качество жизни и является заразным заболеванием. Отсутствие лечения может привести к следующим осложнениям: краевая язва роговицы, кератит, хронизация процесса[5].
Вирусные конъюнктивиты. Для снятия симптомов вирусного конъюнктивита используются теплые компрессы и капли искусственной слезы. Специфическим противовирусным препаратом для лечения вирусных конъюнктивитов являются глазные капли, содержащие рекомбинантный интерферон типа альфа 2[источник не указан 108 дней]. Также рекомендуется принимать таблетки Ацикловир до 5 р/день, а по утрам промывать глаза водным раствором фурацилина. При присоединении вторичной бактериальной инфекции или для профилактики заражения воспаленной конъюнктивы, назначаются капли, содержащие антибиотики: Ципрофлоксацин, Сигницеф. При конъюнктивите, вызванном вирусом герпеса (герпетический конъюнктивит), назначаются средства, содержащие ацикловир и капли офтальмоферона. Обязательно посещение врача-офтальмолога, промедление грозит последствиями вплоть до полной потери зрения.
Бактериальные конъюнктивиты. При лечении конъюнктивитов запрещается накладывать повязку, так как она становится препятствием для выхода отделяемого из конъюнктивальной полости и может привести к развитию кератита. Для предотвращения распространения инфекции необходимо соблюдать правила личной гигиены: как можно чаще мыть руки, использовать одноразовые салфетки и полотенца. Для механического удаления отделяемого из конъюнктивальной полости можно промывать её растворами антисептиков. Для лечения бактериального конъюнктивита применяют антибиотики широкого спектра действия[6][7].
Антибиотические препараты: моксифлоксацин, фторхинолоны четвертого поколения[8]. Моксифлоксацин имеет широкий спектр воздействия на грамположительную, грамотрицательную, атипичную и анаэробную флоры, хорошо переносится, обладает физиологичным ph[9]. При необходимости смены класса фторхинолонов, назначаются аминогликозиды. Такие препараты имеют нейтральный ph и не подавляют регенерацию эпителия роговицы[10][11]. Отсутствие лечения ведет к развитию хронической формы, могут возникнуть осложнения в виде блефарита, рубцовых изменений конъюнктивы с деформацией и укорочением сводов, кератит, язва роговицы (возможно, с перфорацией), иридоциклит[6].
Аллергические конъюнктивиты возникают при контакте с аллергеном у людей, при повышенной чувствительности организма к аллергену.
Для лечения аллергического конъюнктивита используют антигистаминные препараты в форме капель для глаз и таблеток. Топические препараты (капли), например, молекула Олопатадин, эффективно устраняют симптомы аллергического конъюнктивита, не вызывая серьезных побочных эффектов. Олопатадин имеет 2 механизма действия и эффективна уже через 3 минуты. При сухости в глазах, для уменьшения дискомфорта, при необходимости, применяют капли искусственной слезы. В некоторых случаях назначают стероидные капли для глаз, на короткий промежуток времени, ввиду серьезных побочных эффектов. Во всех случаях, при аллергическом конъюнктивите для получения корректной терапии необходимо обратиться к врачу офтальмологу.
Примечание: если же капель под рукой нет, можно попытаться промыть глаза при помощи чая, так как чай является хорошим анестетиком.
См. также[править | править код]
- Кератоконъюнктивит
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Конъюнктивиты
- ↑ Е.К. Самуйло, Р.С. Козлов, Н.В. Иванчик, О.И. Кречикова Резистентность к антибиотикам бактериальных возбудителей инфекционных заболеваний глаз. Многоцентровое исследование «ВИЗа» Исследование выполнено в НИИ антимикробной химиотерапии ГОУ ВПО «Смоленская государственная медицинская академия» Смоленск
- ↑ Рожко, Ю.И. Конъюнктивиты: практическое пособие для врачей / Ю.И. Рожко, Е.А. Тарасюк, А.А. Рожко. — Гомель: ГУ «РНПЦ РМ и ЭЧ», 2016. — 124 с.
- ↑ 1 2 https://old.kamgov.ru/oiv_doc/6146/40595.pdf Архивная копия от 22 декабря 2018 на Wayback Machine Егоров Е.А., Астахов Ю.С., Ставицкая Т.В. Офтальмофармакология. – М. : ГЭОТАР-МЕД, 2004. — 463 с.
- ↑ Терапевтическая офтальмология / под ред. М.Л. Краснова, Н.Б. Шульпиной. – М. : Медицина, 1985. — 359 с.
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/16183128 Kowalski RP, Yates KA, Romanowski EG, Karenchak LM, Mah FS, Gordon YJ. An ophthalmologist’s guide to understanding antibiotic susceptibility and minimum inhibitory concentration data — PMID: 16183128 — DOI:10.1016/j.ophtha.2005.06.025
- ↑ https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2698721/ Review of moxifloxacin hydrochloride ophthalmic solution in the treatment of bacterial eye infections — Clin Ophthalmol. 2008 Mar; 2(1): 77–91. — PMID: 19668391
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/3317953 Wilhelmus KR, Gilbert ML, Osato MS. Tobramycin in ophthalmology. — Surv Ophthalmol. 1987 Sep-Oct;32(2):111-22. — PMID:3317953
- ↑ Рациональная фармакотерапия в офтальмологии: Рук. для практикующих врачей / Е.А Егоров, В.Н. Алексеев, Ю.С. Астахов, В.В. Бржевский, А.Ф. Бровкина и др.; под общ. ред. Е.А Егорова. — М.: Литтерра, 2004. — 954 с. Рациональная фармакотерапия: сер. рук. для практикующих врачей т. 7
Литература[править | править код]
- a b Fisher, Bruce; Harvey, Richard P.; Champe, Pamela C. (2007). Lippincott’s Illustrated Reviews: Microbiology (Lippincott’s Illustrated Reviews Series). Hagerstown, MD: Lippincott Williams & Wilkins. ISBN 0-7817-8215-5.
Ссылки[править | править код]
- Medline Plus Medical Encyclopedia
- Голубые глаза более подвержены риску повреждения
- Дифференциальная диагностика конъюнктивитов (недоступная ссылка)
- Конъюнктивит у новорожденных
Воспалительные заболевания | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
Источник
Блефарит глаз – название для целой группы глазных заболеваний, вызываемых различными причинами. Объединяет их одно — воспалительные процессы на веках. Патология длится долго, плохо поддается терапии, а в случае излечения возможны рецидивы.
Заболевание понижает работоспособность и качество жизни больного. В отдельных случаях он может лишить человека зрения.
При блефарите воспалительные процессы чаще всего являются двухсторонними и охватывают ресничные края глазных век. В большинстве случаев острое течение заболевания быстро переходит в персистирующую (хроническую) форму.
Обычно блефарит глаз не влечет за собой стойкую деструкцию зрения. Такое возможно только в запущенных случаях. Патология существенно ухудшает состояние и комфортность жизни больного, но заразной (контагиозной) не является.
Воспаление век чаще всего встречается у пожилых людей. Однако бывает и у детей, молодежи, пациентов среднего возраста.
Воспаления век бывают отдельным заболеванием, вызванным патогенными бактериями, клещами или грибками. Часто они — это следствие астигматизма, дальнозоркости, кератоконъюнктивита (синдром сухих глаз).
Блефарит также может быть симптомом, сопровождающим другие патологии: недостаток в организме микроэлементов или витаминов (гиповитаминоз); туберкулез; анемию; аллергию; хроническую инфекцию; диабет; заболевания носоглотки, зубов, желудочно-кишечного тракта (ЖКТ).
По коду МКБ-10 блефарит глаз имеет индекс H01.0.
Виды блефарита
В офтальмологии различают несколько видов блефарита глаз, рассмотрим наиболее часто встречающиеся заболевания:
Чешуйчатый блефарит (Blepharitis squamosal) также называется простым блефаритом (Blepharitis simplex). При нем зудят, краснеют и утолщаются веки, развивается фотофобия (светобоязнь), уменьшается глазная щель. На основании ресниц появляются белые либо желтоватые чешуйки сухого эпителия и эпидермиса, плотно держащиеся на коже. Они схожи с перхотью.
Часто на веках просвечивают кровеносные сосуды. Пациент чутко реагирует на пыль и ветер. К концу дня больной чувствует сильное зрительное переутомление.
Офтальморозацеа (Blepharitis rosacea) схож с чешуйчатым блефаритом, развивается на фоне дерматологических болезней лица. У большей части пациентов, страдающих розацеа, есть ее проявления на глазах. Но серьезные поражения век, склеры и роговицы глаз наблюдаются лишь у 18 процентов из них.
При офтальморозацеа в легкой форме может наблюдаться сухость и раздражение глаз, расстройства зрения. При тяжелом течении болезни появляются поражения поверхности глаз. Например, кератит.
Язвенный блефарит (Blepharitis ulcerosa) является наиболее тяжелой формой патологии, обычно наблюдается у молодых людей. Для нее характерны сильные боли. По краям век появляются сухие корочки и сочащиеся кровью язвы. С корками слезают ресницы, их лунки гноятся.
Новые волосы отрастают неправильно, часто веки лысеют. Редко веки заворачиваются либо рубцуются. Без своевременной терапии воспаление переходит на роговицу и конъюнктиву.
Аллергический блефарит часто сопровождается конъюнктивитом. Появляется из-за аллергической реакции на пыль, растительную пыльцу и пух, косметику, шерсть, лекарства, парфюм, бытовую химию. У больного возникает отек и зуд век, появляется слезоточивость, резь в глазах и фотофобия.
Воспаление по большей части проявляется на обоих глазах. При хроническом блефарите глаз зуд становится нестерпимым. Весной, при цветении растений у пациента происходит обострение.
Мейбомиевый блефарит (Blepharitis meibomiana). При этом виде заболевания опухают сальные железы (мейбомии), расположенные в глубине хрящей век. Если их придавить, появляются желтые выделения. В уголках глаз скапливается гной. Патология часто протекает на фоне конъюнктивита.
Демодекозное воспаление вызывают клещи Demodex, паразитирующие в луковицах ресниц. Они есть у всех людей, но провоцируют патологию век при определенных условиях. Например, при иммунодефиците.
При болезни возникает зуд век, сильный после ночного сна. Чешутся глаза, и из них текут выделения. С течением времени веки становятся толще и краснеют. На основаниях ресниц образуются белые хлопья.
Себорейный блефарит вызывается патологиями фолликул и желез ресниц. Нередко протекает на фоне себореи грудины и головы. На ресничных основаниях появляются маленькие сальные чешуйки серого цвета. Если их убрать, не образуется сочащихся кровью язв, характерных для язвенного блефарита. Редко ресницы выпадают либо седеют.
По местоположению блефарит глаз делится на такие виды:
- заднекраевой, воспаление затрагивает толщу век и поражает меймобии, осложнение при этой разновидности — деструкции конъюнктивы и роговицы;
- переднекраевой, патология охватывает лишь ресничные основания и делится по этиологии на стафилококковую и себорейную;
- ангулярный, в этом случае воспалительный процесс затрагивает глазные уголки.
Причины блефарита
Факторов вызывающих причины блефарита множество, но все они приводят к воспалению век. Некоторые больные обладают гиперчувствительностью к аллергическим агентам: пыли, косметике, цветочной пыльце, дыму, ветру и пр. В итоге у них появляется аллергический блефарит. При осложнении на слизистую глаз у таких пациентов диагностируется блефароконъюнктивит.
Часто сам блефарит глаз является причиной появления диабет или патологии желудочно-кишечного тракта: холецистит, колит, язва, гастрит. Эти болезни дестабилизируют у человека обмен веществ, это влияет на состояние глаз. Например, изменяется структура выделений сальных желез, выводные пути которых размещаются между ресницами.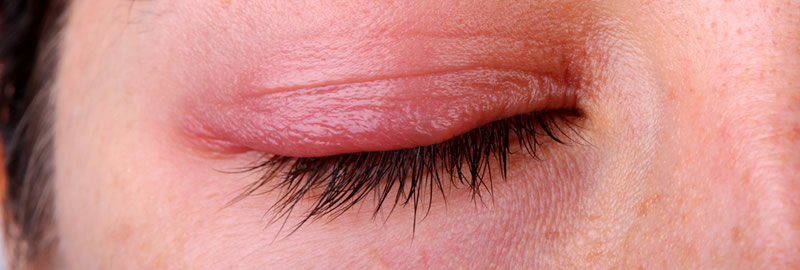
Веки могут атаковать клещи Demodex. Они могут жить в волосяных фолликулах, сальных железах и на коже. Если иммунитет пациента понижен из-за болезни или других факторов, вредители становятся более активными. Проникая на ресницы и веки, провоцируют демодекозное воспаление.
Блефарит глаз часто наблюдается у пациентов с близорукостью и дальнозоркостью которые не пользуются очками в следствии чего мышцы глаза сильно напрягаются. Испытывая дискомфорт, человек трет руками глаза, занося инфекцию, в следствии чего развивается блефарит.
Случается, что патологические микроорганизмы приносит в веки лимфо- и кровоток из больного зуба или иных инфекционных очагов. В таком случае развивается инфекционный блефарит.
Частые причины блефарита:
- пониженный иммунитет;
- общее ослабление организма;
- недостаток витаминов и микроэлементов;
- анемия;
- нарушения в обмене веществ.
Еще одна причина блефарита — болезни слезных путей и острый конъюнктивит.
Симптомы блефарита
Все симптомы блефарита бывают непостоянными, продолжительные периоды ремиссии сменяются ухудшением состояния больного. Часто симптоматика ярче выражена утром.
К основным симптомам блефарита относят:
- ощущение и песка в глазах;
- увеличенная чувствительность к свету (фотофобия);
- нарушения зрения (снижение его остроты, затуманенность, чувство пленки на глазах и пр.);
- зуд, резь;
- боль в глазах и веках;
- жирные чешуйки, корочки и перхоть у основания ресниц;
- отеки, воспаления, утолщение и покраснения век, чувство тяжести в них;
- образование пенистых выделений и гноя в глазных уголках;
- регулярное появление халазионов и ячменей;
- слезотечение или сухость глаз;
- неправильный рост (трихиаз), частичное или полное выпадение ресниц.
При заднем блефарите воспаляются выводные пути сальных желез. При переднем опухоль распространяется на фолликулы и основание ресниц.
Симптомы блефарита нередко ассоциированы с кератоконъюнктивитом. При этой болезни слезный секрет не выделяется в достаточных объемах или быстро испаряется. У большей части больных блефаритом есть и кератоконъюнктивит.
Когда воспаление век протекает на фоне розацеа либо себореи, то у пациента появляются соответствующие им симптомы.
Блефарит у детей: особенности и способы лечения
Блефарит у детей появляется при тонкой коже и рыхлых тканях век с малым содержанием жира. Частая причина патологии — заражение век золотистым стафилококком на фоне общего ослабления ребенка.
Уличные игры, общение с животными, обмен игрушками и прочее делают руки малышей грязными. Мыть их они не любят, но часто трут глаза в следствии чего в них попадают вирусы, микробы, яйца глистов, песок, пыль и другие патогенные агенты.
Дети могут болеть всеми видами блефарита. Патология долго может развиваться незаметно. Из-за этого терапию начинают, когда болезнь принимает острую форму.
Зачастую блефарит у детей развивается в вялотекущей форме, некоторые традиционные для него признаки не наблюдаются. Существует риск появления осложнений: флегмоны, мейбомита, кератита, конъюнктивита и пр. Из-за немытых рук малыши могут заразиться множественной инфекцией, которая провоцирует комбинированные формы блефарита.
Воспаление век у детей провоцируют:
- иммунодефицит;
- переохлаждение;
- нервные и физические нагрузки;
- текущие или излеченные инфекционные болезни;
- аллергии;
- хронические заболевания ЖКТ;
- заражение глистами;
- диабет;
- нарушения метаболизма;
- посторонние предметы в глазах;
- инфекционные очаги в носу, ротовой полости, на миндалинах и т.п.;
- гормональная перестройка организма при пубертатном периоде;
- несоблюдение глазной гигиены;
- врожденные зрительные патологии: косоглазие, астигматизм, миопия;
- пищевые аллергии: диффузный нейродермит, диатез, чувствительность к молоку и т.д.;
- авитаминоз, дефицит белков, анемия из-за нарушенного всасывания в ЖКТ или заражения глистами.
Симптомы блефарита у детей:
- отечность, воспаленность, покраснение и зуд век;
- суженая глазная щель;
- появление корок на основании ресниц и их выпадение;
- покраснение белков и расширенные кровеносные сосуды на них;
- жжение, резь, ощущение постороннего предмета и пленки в глазах;
На фото показаны симптомы блефарита у детей.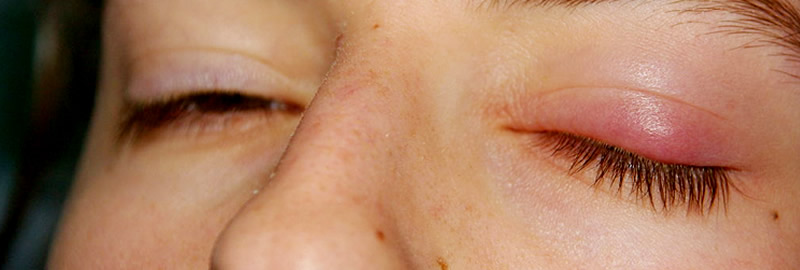
Для терапии детского блефарита используются глазные капли: Мирамистин, Сульфацил, Пиклоксидин. Применяются и антибактериальные мази: Офтальмотрим, Ориприм, Колбиоцин.
Из физиотерапевтических способов лечения применяются: магнитотерапия, облучение ультрафиолетом, электрофорез с антибиотиками и витаминами, ультра высокочастотная терапия.
Из растительных средств для местного лечения используются настойки календулы и аптечной ромашки. Они обладают противовоспалительным действием.
Кроме терапевтических мер ребенку корректируют диету, при аллергическом блефарите она должна быть гипоаллергенной.
Диагностика блефарита
Диагностика блефарита глаз основывается на клинической картине болезни. Она складывается из жалоб пациента (анамнеза), данных его осмотра, выявления сопутствующих болезней и лабораторных обследований.
Первоначально офтальмологом определяется острота зрения пациента. Для выявления миопии, астигматизма, пресбиопии, гиперметропии врач исследует состояние аккомодации и рефракции глаз.
Затем проводится биомикроскопия. Это визуальный осмотр для определения структуры и состояния слезной пленки, конъюнктивы, ресниц, роговицы и краев век. При обследовании используется щелевая лампа (офтальмологический микроскоп).
1. Если это необходимо, в диагностическом центре делается дополнительный анализ. Он выявляет микробный, клеточный состав соскоба с конъюнктивы, отделяемого основания ресниц и секрета расположенных там желез.
2. Демодекозный блефарит диагностируется при микроскопном исследовании удаленных ресниц. С обоих глаз их берется по пять штук. Диагноз подтверждается, если лаборант обнаруживает 6 или больше подвижных Demodex, их личинок у ресничных корней. Если клещей меньше, значит человек носитель, но не больной.
3. При подозрении на инфекционный блефарит осуществляется бактериологический посев мазка с конъюнктивы.
4. Если причина болезни — аллергические реакции, пациент посещает аллерголога. Тот назначает пробы на аллергию.
5. При подозрении на заражение глистами врач назначает проведение анализа фекалий на их яйца.
6. Хронический блефарит с утолщением оснований ресниц дает повод подозревать карциному, базальноклеточный или плоскоклеточный рак. Чтобы подтвердить или опровергнуть прогноз, осуществляется гистологическая биопсия.
7. Дифференциальное обследование переднего блефарита производится, если у пациента онкология век или кератоконъюнктивит.
Тщательный уход за веками является основой лечения блефарита, не зависимо от причин заболевания.
Лечение блефарита
Лечение блефарита у взрослых и детей должно быть комплексным. Схема терапии включает следующие пункты.
Гигиена глаз. Применяют теплые влажные компрессы, которые прогревают железы века ускоряя выделение секрета и прочищая отводящие пути. Для компресса используют салфетку из марли, шарик из стерильной ваты и мягкое полотенце. Они кожу обжигать не должны. Процедуру надо осуществлять четыре раза в сутки по десять минут.
Очищение век. Салфеткой из марли или ватным тампоном смоченным в теплой воде детским шампунем движениями вдоль края век очищают их от корок, перхоти, чешуек и прочего отделяемого.
Первые два пункта дают возможность больному содержать веки в чистоте. Он удаляет при этом патологическое отделяемое и избыточно вырабатываемый секрет сальных желез. Это уменьшает опасность повторного инфицирования.
Укрепление иммунитета. Больной принимает витаминные комплексы. Его рацион должен быть богат микроэлементами и витаминами, белком, жирными ненасыщенными кислотами. Если иммунодефицит пациента диагностирован при помощи иммунограммы, он принимает иммуностимулирующие средства.
Физиотерапия и массаж век при блефарите. Пациент каждый день выполняет несложную гимнастику для глаз, а затем массирует веки для улучшения в них кровотока и снятия отека.
При инфекционном и демодекозном блефарите основой медикаментозной терапии является этиотропное лечение. Его цель — уничтожение возбудителя болезни. Оно проводится после очищения век.
Чтобы терапия была эффективной, перед ее проведением определяется причина воспаления. Затем по тесту антибиотикограммы определяется, какие антибактериальные и антисептические препараты наиболее эффективны против выявленного возбудителя.
При этиотропном лечении врач назначает:
- антибиотические средства в виде мазей или капель: Бацитрацин, Офлоксацин, Тетрациклин, Эритромицин, Гентамицин;
- антипротозойные препараты: Трихопол, Метронидазол;
- противопаразитарные лекарства, уничтожающие клещей Demodex: Ихтиол, Ивермектин, Спрегаль, Бензилбензоат, Спрегаль, цинковую мазь;
- антисептические средства: этиловый спирт, зеленку, фурацилин;
- комбинированные лекарства с кортикостероидами и антибиотиками, используются кратковременно.
Если болезнь трудно поддается лечению врач назначает продолжительную терапию (30-60 дней) таблетками или капсулами Тетрациклина. Препарат в этом случае подавляет активность бактерий и понижает объем выработки сального секрета.
При аллергическом блефарите врач прописывает антигистаминные средства: Супрастин, Лоратадин, Аллеркапс, Неоклер, Эриус и пр. Также эффективным средством является Гидрокартизоновая мазь.
При блефарите, сопровождаемым синдромом сухих глаз, врач назначает препараты, заменяющие натуральный слезный секрет: Визин, Офтолик, Ликонтин, Окуметил, Визиметин и пр. В первые дни средство закапывается на протяжении дня через каждый час бодрствования. Через 7-14 суток, когда наступает рецессия, дозирование препарата уменьшается.
В особо сложных случаях кератоконъюнктивита пациенту показано хирургическое закупоривание слезных точек. Они представляют собой начало носослезной протоки. Их местоположение — внутренние уголки глаз. Слезная точка отводит жидкость из глаз.
Лечение блефарита в домашних условиях
Многие задаются вопросом, как лечить блефарит глаз в домашних условиях. Кроме медикаментозной терапии, сотни лет выполняют лечение блефарита в домашних условиях народными средствами, которые могут быть очень эффективными. Но перед их использованием не стоит забывать, что такой вид терапии должен одобрить ваш лечащий врач. Вот самые эффективные рецепты которые можно без проблем сделать в домашних условиях:
1. Возьмите


