Воспаление склеры глаза у ребенка лечение
Склерит – заболевание наружной оболочки глазного яблока, имеющее воспалительную природу. Склерит характеризуется медленным течением и поражает, преимущественно, людей старшей возрастной группы.
Зачастую рассматриваемый недуг диагностируют у представительниц женского пола: у мужчин он встречается в 1,6 раз реже.
Что это такое склерит – виды и стадии заболевания
В ходе развития рассматриваемого недуга в патологический процесс вовлечены все три слоя склеры.
Главное предназначение склеры – придание глазному яблоку надлежащей формы. Это обеспечивает его защиту от травмирования, а также не дает вредоносным микроорганизмам возможности проникать внутрь глаза.
Кроме того, плотная структура склеры служит своеобразным каркасом для удержания мышц, сосудов и нервных корешков в нужном положении.
Диагностика и лечение склерита – показания к операции при склерите
В медицинских источниках существует достаточно обширная классификация указанной офтальмологической патологии:
1. По форме течения болезни:
- Острый склерит. Характеризуется ярко-выраженной симптоматикой. Реже данный недуг протекает в вялой форме, постепенно вовлекая в воспалительный процесс близлежащие структуры и провоцируя ряд обострений.
- Хронический склерит. Встречается намного чаще, что влияет на длительность и качество лечения.
2. Исходя из анатомического принципа:
- Передний. Воспалительные явления сосредотачиваются в передней – доступной для обычного осмотра – части склеры.
- Задний. Диагностируется в 2% случаев. Дегенеративные процессы происходят в задней части склеры, которую невозможно осмотреть. Опасность данного недуга заключается в сложности его диагностирования. На начальных этапах развития активные воспалительные явления мало проявляют себя. Отсутствие же своевременного и адекватного лечения может стать причиной полной утраты зрения.
3. В зависимости от характера воспалительных процессов:
- Узелковый (склерит-розацеа). Очаг поражения всего лишь один. По форме он напоминает узелок с локальной отечностью склеры. При пальпации данного узелка пациент жалуется на сильную боль.
- Диффузный. Внешняя оболочка глазного яблока в этом случае имеет несколько патологических участков.
Указанные выше патологии поражают переднюю часть склеры, и они входят в группу не-некротизирующего переднего склерита.
Также выделяют некротизирующий склерит. Главная особенность данного вида патологии – образование некроза и вовлечение в болезнетворный процесс окружающих тканей.
Видео: Склерит глаза — причины, симптомы и лечение
Помимо всего прочего, исходя из участка поражения и степени выраженности симптоматической картины, различают следующие степени тяжести склерита:
- Легкая. Повседневная активность больного не нарушается. Визуально патология проявляется покраснением небольшой области глазного яблока.
- Средняя. От пациента поступают жалобы на головные боли, упадок сил, частое слезотечение. Могут быть поражены оба глаза.
- Тяжелая. Дают о себе знать определенные проблемы со зрением, а также ярко-выраженные болевые ощущения. Воспалительный процесс распространяется на обширный участок наружной оболочки глаза.
Склерит нужно дифференцировать с эписклеритом. Оба заболевания поражают склеру. Однако — в первом случае страдают все слои наружной оболочки глазного яблока, во втором – только верхняя ее пластина (эписклера).
Симптоматическая картина, методы лечения¸ а также последствия у этих двух недугов будут резко отличаться.
Причины склерита у детей и взрослых – факторы, провоцирующие возникновение воспаления
Главным провокатором рассматриваемого недуга являются антитела, которые вырабатывает организм при системных заболеваниях:
- Ревматоидном/реактивном артрите.
- Гранулематозе Вегенеры.
- Саркоидозе.
- Рецидивирующем полихондрите.
- Системной красной волчанке.
Спровоцировать склерит могут также:
- Инфекции, что распространяются с роговицы либо придаточных пазух носа: вирус Варицелла-Зостер, стафилококк, синегнойная палочка и пр.
- Туберкулез, при котором страдают суставы и/или кости.
- Сифилис.
- Вирусное инфицирование. В частности, это касается вируса простого герпеса, аденовирусов.
- Сахарный диабет.
- Грибковая инфекция.
- Травмирование глаза.
- Прием противоопухолевых препаратов.
- Вредоносное влияние химических агентов либо радиоактивного излучения.
В медицине также существует понятие постхирургического склерита, когда после операционного иссечения патологической пленки на конъюнктиве глаза через пару недель на склере развивается воспалительный процесс.
- У маленьких пациентов данный недуг зачастую возникает из-за инфекции, либо травмы. Поэтому родителями нужно следить, чтобы дети не терли грязными руками глаза.
- Взрослые же страдают склеритом намного чаще. Болезнь их начинает атаковать в районе 50-60 лет. Подобное патологическое состояние развивается, как правило, на фоне ревматических болезней, подагры, туберкулеза, а также серьезных сбоев в работе щитовидной железы.
Первые признаки и симптомы склерита – не пропустите заболевание!
Симптоматика указанной офтальмологической патологии будет зависеть от ее разновидности:
| Передний склерит | Задний склерит |
Характер болевых ощущений | |
| Боль выраженная, локализируется за глазным яблоком, и распространяется на надбровную дугу, лоб, челюсть. Болезненность может быть настолько сильной, что больной не способен нормально есть и спать. Обезболивающие средства не всегда эффективны. | Выраженный болевой синдром дает о себе знать при движении глазами. |
Отечность | |
| Локальные отеки темно-фиолетового оттенка в районе между лимбом и экватором глаза. | Отек век и конъюнктивы глаза. В ряде случаев единственным симптомом заднего склерита является птоз века. |
Зрительные расстройства | |
| Пациенты жалуются на ухудшение зрения при узелковом поражении глазного яблока, а также при появлении осложнений со стороны роговицы: когда она мутнеет. | Наблюдается при вовлечении в патологический процесс близлежащих тканей глаза, либо при осложнении заднего склерита вторичной глаукомой. |
Иные симптомы | |
| |
Первым проявлением переднего склерита является покраснение глаза. Боль появляется через несколько дней
На запущенных стадиях задний склерит может стать причиной экссудативной отслойки сетчатки и сосудистой оболочки
При некротизирующем склерите диагностируется наиболее агрессивная симптоматика. Зачастую данный вид офтальмологического недуга поражает сразу оба глаза, а боль настолько сильная, что анальгетики не способны ее купировать.
Источник
Возможно, вам приходилось встречать людей, у которых воспалена сосудистая сетка в глазу. Как правило, она кроваво-красного цвета и вызывает неприятные ощущения. Скорее всего, вы столкнулись с заболеванием, которое называется эписклерит. Что необходимо знать об этом заболевании? Как лечить? На эти и другие вопросы, связанные с эписклеритом, ответит данная статья.
Что это такое?
Эписклерит – это заболевание глаза, при котором воспаляется наружный слой глазной склеры.
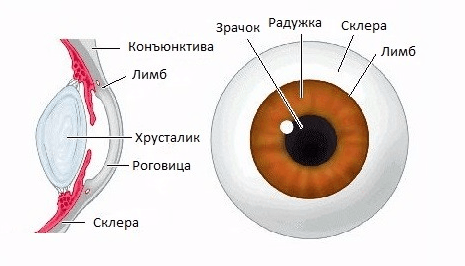
Склерой называют верхнюю, довольно плотную фиброзную оболочку в глазном яблоке, которая выполняет защитную функцию, а также поддерживает мышцы глаза, нервов, сосудов и внутренних слоёв. Снаружи склера покрыта слизистой оболочкой – конъюнктивой.
Склера состоит из трёх слоёв:
- Первый слой (собственно, эписклера) – рыхлый, обильно снабжённый кровеносными сосудами. Расположен сразу под теноновой оболочкой.
- Второй слой (склера) – весьма плотный. Состоит большей частью из коллагеновых волокон, которые размещаются в хаотичном порядке. Эти волокна придают склере белый цвет.
- Третий слой помещается под склерой. Представляет собой бурую рыхлую оболочку, переходящую затем в сосудистую оболочку. Кровеносные сосуды, питающие склеру, расположены в теноновой оболочке и в наружных слоях ткани склеры.
При эписклерите воспаление поражает только наружный слой склеры, то есть эписклеру. Обычно бывает двусторонним, доброкачественным, возникает чаще у женщин после 40 лет. Эписклерит классифицируют на простой, диффузный и узелковый.
Читайте подробно о синдроме сухого глаза тут.
Первые два типа встречаются в 80% случаев, узелковый – в 20%.Заболевание довольно часто рецидивирует, но, вместе с тем, никогда не распространяется на более глубокие слои склеры.
Причины
Точные причины возникновения эписклерита до сих пор не установлены. Предполагается, что глазное воспаление возникает на фоне таких заболеваний, как:
- ревматизм, туберкулёз, сифилис;
- острые инфекции (например, инфекционный конъюктивит у взрослых);
- диабет, подагра;
- наследственная аллергия.
Проявление заболевания у ребенка
В редких случаях причиной эписклерита может стать:
- Т-клеточная лейкемия;
- гранулема от укуса насекомого;
- синдром Парри-Ромберга;
- транссклеральная фиксация ИОЛ;
- парапротеинемия;
- синдром Свита;
- дерматомиозит;
- синдром Вискотта-Олдрича;
- некробиотическая ксантогранулема;
- надпочечниковая недостаточность;
- смещение трубки Джонса для слезных канальцев.
Симптомы
Наиболее часто встречается простой тип эписклерита. Для него характерно локальное или диффузное покраснение в глазу, иногда немного болезненное. Узелковый эписклерит более длителен по протеканию и немного болезненнее, чем простой. На глазном яблоке появляется узелок, а вокруг него — гиперемированные ткани. Эписклерит никогда не переходит в склерит.
Для эписклерита характерны периодически повторяющиеся обострения, длящиеся в течение 1-2 недель, с интервалом в 1-3 месяца. Воспаление может протекать как в лёгкой, так и в тяжёлой форме. Более продолжительное время длятся приступы у пациентов с системными заболеваниями. Замечено, что симптомы болезни чаще возникают весной или осенью. Также установлено, что эписклерит может появиться после перенесённого стресса или гормональных изменений.
Читайте также про помутнение хрусталика глаз здесь.
Как правило, пациенты жалуются на умеренный или сильный дискомфорт, локальное или разлитое, покраснение в глазу, слезотечение и светобоязнь.
Мигрирующий эписклерит – одна из разновидностей заболевания. Начинается с болезненных ощущений и припухлостей в глазу. Зачастую сопровождается отёком (птозом) верхнего века и головной болью. Мигрирующий эписклерит проходит быстро: в течение двух-трёх дней на глазу не остаётся ни следа.
Ещё одним подвидом заболевания является Розацеа-эписклерит. Данная разновидность похожа на мигрирующий эписклерит: также появляются узелки фиолетового оттенка на глазу. Но есть одно важное отличие: поражается роговая оболочка, которая называется розацеа-кератит. Зачастую сочетается с появлением розовых угрей на коже лица.
Поражённые участки могут иметь цвет от розового до ярко-красного оттенка. Через некоторое время они принимают сиреневатый или фиолетовый оттенок.
Диагностика
Диагностировать заболевание может только врач-офтальмолог при осмотре глаза щелевой лампой. Во время осмотра специалист определяет наличие отделяемого, вовлечение подлежащих тканей, болезненности и исключает другие возможные причины проявления симптомов. У больного должен быть собран анамнез, что позволяет определить необходимость назначения дополнительных методов исследования.
В диагностике заболевания помогают также:
- показатели ревматоидного фактора;
- тесты на сифилис;
- уровень антинуклеарных антител, мочевой кислоты;
- СОЭ крови;
- флюорография;
- развёрнутая формула крови.
Читайте также про защитные очки для компьютера по ссылке.
Важно дифференцировать эписклерит от иных заболеваний, схожих по симптоматике: конъюнктивита (у младенцев и у взрослых) и склерита.
Лечение
Если человек обнаружил у себя симптомы, похожие на эписклерит, то, в первую очередь, необходимо сразу же обратиться к офтальмологу. И не стоит откладывать поход в медицинское учреждение: глазные заболевания очень опасны, даже слабая инфекция может привести к первым признакам катаракты. Тем более нельзя заниматься самолечением: так можно потерять драгоценное время и упустить начало заболевания.
Эписклерит не потребует какого-то сложного лечения. После тщательной диагностики врач, скорее всего, назначит капли, которые снимут воспалительный процесс, а также капли искусственной слезы, необходимые для увлажнения глаза. В тяжёлых и запущенных случаях врач назначит нестероидные и стероидные противовоспалительные препараты в каплях либо в мазях.
Если у пациента имеется светобоязнь, то дополнением к лечению послужит ношение солнцезащитных очков. Также потребуется дополнительная консультация у ревматолога и аллерголога. Прогноз при эписклерите благоприятный.
При рецидивирующем течении и появлении болей у пациента местно назначают кортикостероиды в виде глазных капель (деканос, максидес, офтан-дексаметазон) или глазной мази (гидрокортизон-ПОС), а в тяжёлых случаях – нестероидные противовоспалительные средства в виде капель (наклоф) 3-4 раза в день. При упорном течении применяют нестероидные противовоспалительные средства внутрь.
Если эписклерит вызван основными заболеваниями (инфекционными или ревматоидными), то начать нужно с их лечения. Также потребуется устранение раздражителей, способных вызвать аллергическую реакцию (очаги хронической инфекции, расстройство питания и др. ).
подробно о каплях для глаз для восстановления зрения читайте в материале.
При ревматической природе эписклерита показаны салицилаты, бутадион, реопирин. При инфекционных склеритах – антибиотики и сульфаниламиды.
При туберкулезно-аллергических склеритах рекомендуется десенсибилизирующее и специфическое лечение (ПАСК, фтивазид, салюзид, метазид и др.). Проводится и местное лечение:
- тепло;
- физиотерапевтические процедуры;
- мидриатические средства (при нормальном внутриглазном давлении).
Лечение народными средствами
Чтобы ускорить процесс медикаментозного лечения, рекомендуются капли, содержащие сок алоэ. Это один из самых действенных стимуляторов регенерации тканей. Сделать такие капли можно самостоятельно. Для этого в 10 каплях воды следует развести 1 каплю сока алоэ. Необходимо использовать только кипячёную воду комнатной температуры. Такие капли нужно закапывать в глаза три раза в день на протяжении трёх месяцев. Для каждой процедуры потребуется новая порция свежевыжатого сока алоэ.
Можно также приготовить целебную настойку из следующих компонентов:
- ромашка (20 г);
- цветки василька (20 г);
- корень лопуха (20 г).
1 столовую ложку сбора заливают кипятком, настаивают полчаса под крышкой. Остывшей настойкой следует промывать глаза (как можно чаще) или делать компрессы (15 минут) до пяти раз в день.
Профилактика
Профилактика эписклерита заключается в своевременном устранении очагов инфекции в организме. Могут быть также рекомендованы следующие мероприятия:
- своевременное лечение герпетической инфекции;
- регулярное наблюдение у ревматолога при наличии аутоиммунных заболеваний;
- применение средств защиты глаз во время травмоопасной работы и пр.
Как лечить конъюнктивит при беременности расскажет эта статья.
С диоптриями, без диоптрий, месячного ношения, дневного, читайте, какие линзы выбрать и как ими пользоваться.
Бактериальный конъюнктивит: симптомы и лечение: https://eyesdocs.ru/bez-rubriki/gnojnyj-konyunktivit-diagnostika-borba-s-zabolevaniem.html
Видео
Выводы
Итак, эписклерит представляет собой воспалительное поражение эписклеры, локализованной между конъюнктивой и склерой. Причину заболевания, имеющего различное происхождение, установить удаётся далеко не всегда. Диагностикой, как и лечением, должен заниматься исключительно офтальмолог. В некоторых случаях требуется консультация и помощь смежных специалистов для лечения фонового патологического процесса.
Читайте о том, какие существуют глазные мази от воспаления век в статье, и настолько заразен ли конъюнктивит у детей.
Источник
 Склерит представляет собой заболевание, характеризующееся протекающими воспалительными процессами в белковой оболочке глазного яблока — склере. Заболевание имеет две формы течения — передний — часто встречающийся среди детских случаев болезни, и задний. Различают диффузный, некротизирующий и узелковый тип склерита.
Склерит представляет собой заболевание, характеризующееся протекающими воспалительными процессами в белковой оболочке глазного яблока — склере. Заболевание имеет две формы течения — передний — часто встречающийся среди детских случаев болезни, и задний. Различают диффузный, некротизирующий и узелковый тип склерита.
У детей болезнь возникает крайне редко, однако полное исключение рисков ее появления нельзя допускать. Особым фактором является болезненная форма течения болезни у детей, в следствии чего они нуждаются в дополнительном уходе и внимании.
Причины склерита
Ранние детские возрастные группы подвержены недугу при наличии инфекционных болезней, которые понижают эффективность иммунной системы, тем самым способствуя возникновению воспалительных процессов в склере глаза. Более старшие группы детей предрасположены к склериту на фоне нарушений в обмене веществ из-за диабета или подагры, а также из-за ряда следующих протекающих заболеваний:
- болезни ревматической группы
- туберкулез
- сифилис
- саркоидоз
- пневмококковые и стрептококковые заболевания
- роговичная язва и распространение из нее инфекции
Может быть как следствием осложнения аллергической реакции или хирургической операции, а также результатом полученной травмы глаза.
Симптоматика
Симптомы заболевания появляются не сразу, на протяжении нескольких дней, их сопровождают боли глубокого, сверлящего характера, которые могут иррадировать в разные участки головы. Болевой синдром может привести к повышенному слезоотделению и боязни света. Кроме болевых показателей наблюдается снижение зрения на фоне возникновения на склере инфильтратов, которые представлены гиперемией и припухлостями. Спустя некоторое время припухлость перерастает в узелок, в результате вскрывания которого происходит вытекание образовавшегося гноя. Заживление склеры — сложный процесс, требующий довольно много времени под наблюдением лечащего врача. Не менее страшны и последствия болезни — воспалительные процессы могут охватывать роговицу, что приводит к появлению кератита, иридоциклита, заращению зрачка и помутнению стекловидного тела.
Диагностика
 Постановление диагноза производится на основании жалоб ребенка, осмотра его офтальмологом и полученной клинической картины в результате обследования.
Постановление диагноза производится на основании жалоб ребенка, осмотра его офтальмологом и полученной клинической картины в результате обследования.
К ряду исследований относятся офтальмоскопия, магнитно-резонансная томмография и щелевая биомикроскопия. Диагностика болезни проводится при помощи ультразвуковых исследований глазных яблок и бактериологических исследований слезной жидкости.
Лечение
Основу лечения склерита у детей является устранение первопричинного фактора — основного заболевания, а после устраняют раздражители, способные спровоцировать аллергическую реакцию. Для лечения склерита ревматической природы назначаются следующие препараты: бутадион, реопирин и салицилаты. Инфекционный склерит лечится антибиотиками, а так же сульфаниламидами.
Если в основе заболевания лежат болезни туберкулезно-аллергического характера, то применяют десенсибилизирующие медикаменты наряду со специфическим лечением. Наряду с препаратами также проводится местное лечение, состоящее из физиотерапевтических процедур и применения мидриатических средств. Прогноз лечения будет зависеть от своевременного обращения к офтальмологу, используемых в лечении средств, а так же степени вовлечения в процессе заболевания роговицы и внутренней оболочки глаза, но в целом зачастую благоприятен.
Профилактика
Профилактические мероприятия склерита предусматривают контроль и своевременное лечение заболеваний, которые являются его первопричиной, сбалансированное питание ребенка в виде молочной диеты, ограничения белков в виде мяса, прием витаминов.
Не лишним станет посещение курортного оздоровительного санатория, однако не ранее чем через 6 месяцев после утихания острого процесса.
Желательно почаще мыть ребенку руки с мылом во избежании попадания инфекций в глаза и помнить, что при появлении некоторых симптомов описанного заболевания следует незамедлительно обратиться к врачу.
Источник