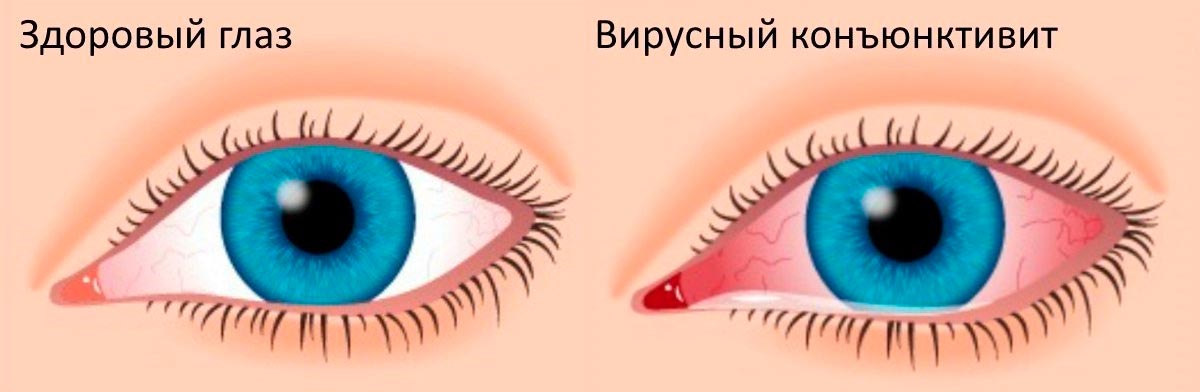
У мужчины 20 лет боли в суставах уретрит конъюнктивит
Крестцово-подвздошное сочленение: как устроено, его заболевания, их диагностика и лечение

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Крестцово-подвздошный сустав — одно из самых мощных сочленений в организме человека. Он испытывает колоссальные нагрузки каждую секунду – ходьба, повороты, поднятие ноги, сохранение устойчивости. Нарушение анатомии или физиологической функции сустава отражается на всем организме. Больше половины неясных болей в области крестца появляются вследствие изменений со стороны крестцово-подвздошного сочленения.
Содержание статьи:
Анатомия
Возможные болезни, их лечение
Прогноз при опухолевых заболеваниях
Анатомия сустава
Крестцово-подвздошное сочленение (на латинском Articulatio sacroiliaca) скрепляет подвздошную кость и крестец. Подвздошная кость имеет два отдела:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- толстый, массивный, расположенный снизу – тело кости;
- тонкий, широкий, располагается сверху – крыло.

Крыло сужено в месте соединения с телом и расширяется кверху, образуя плотный массивный гребень. Кость широкая, слегка вогнутая, имеет ушковидную поверхность – место соединения с крестцом.
Крестец – массивная кость, образованная сросшимися 5 позвонками. Имеет форму вогнутого треугольника. В крестце различают переднюю (тазовую), заднюю, боковые поверхности, основание и вершину. Боковые поверхности крестца суживаются сверху-вниз. Именно они служат местом соединения с подвздошным суставом.
Суставная сумка крестцово-подвздошного сустава проходит по суставным поверхностям, хорошо натянута. Полость внутри сустава в виде щели.
Удерживается сустав благодаря множеству связок, расположенных на передней и задней поверхности сустава. Рассмотрим каждую подробнее:
- вентральные – короткие пучки волокон, идущие от тазовой поверхности крестца к подвздошной кости;
- межкостные связки – крепятся к крестцовой и подвздошной бугристостям;
- задняя крестцово-подвздошная короткая связка – идет от нижней ости подвздошнойкости к гребню крестца;
- задняя длинная – волокна направляются от задней верхней ости подвздошной кости вниз и крепятся к задней поверхности крестца.
Крестцово-подвздошный сустав малоподвижен и при патологическом процессе в нем вес человека переносится на позвоночный отдел, что приводит к образованию грыж и протрузий.
Заболевания крестцово-подвздошного сустава
Их целый ряд:
- артроз;
- сакроилеит;
- болезнь Бехтерева;
- остиомиелит;
- болезнь Рейтера;
- злокачественные новообразования.
Рассмотрим каждое заболевание более подробно.
 Артроз крестцово-подвздошного сочленения – воспалительное заболевание с дистрофическими процессами в суставе. В процесс вовлекаются все структуры сочленения: синовиальная оболочка, капсула, хрящ. Патологический процесс в суставе вызывает развитие широко известного симптома кокцигодинии. Он проявляется отклонением копчика от нормального анатомического положения.
Артроз крестцово-подвздошного сочленения – воспалительное заболевание с дистрофическими процессами в суставе. В процесс вовлекаются все структуры сочленения: синовиальная оболочка, капсула, хрящ. Патологический процесс в суставе вызывает развитие широко известного симптома кокцигодинии. Он проявляется отклонением копчика от нормального анатомического положения.
Артроз — полиэтиологическое заболевание, причин для его развития множество:
- травмы;
- падение на копчик;
- инфекционные заболевания, которые вызваны стафилококками и стрептококками;
- нарушение обмена веществ;
- климактерический период и гормональный сбой.
Симптомы артроза крестцово-подвздошного сочленения достаточно специфичны и позволяют быстро диагностировать болезнь. Появляется утренняя скованность в суставе, нарушение походки, боли в области крестца и нижней конечности, ограничение подвижности сустава. При остром воспалении появляется слабость, температура, утомляемость, больной не может ходить.
Диагностика основана на рентгенографии крестцово-подвздошного сочленения. Дополнительные методы исследования: общий анализ крови (вероятно наличие высокого СОЭ), компьютерная и магниторезонансная томография.
Лечение: массаж, мануальная терапия, прием лекарственных препаратов (витаминов, противовоспалительных и обезболивающих лекарств).
Сакроилеит
Острое воспалительное поражение крестцового сочленения. Может быть:
- специфическое и развиваться на фоне определенного заболевания (туберкулез, бруцеллез);
- неспецифическое – возникать на фоне воспаления близлежащих органов;
-
 асептическое – развиваться в закрытых условиях, без попадания микроорганизмов, возникает на фоне аутоиммунных заболеваний (системная красная волчанка, ревматизм);
асептическое – развиваться в закрытых условиях, без попадания микроорганизмов, возникает на фоне аутоиммунных заболеваний (системная красная волчанка, ревматизм); - дегенеративное – развивается после травм, вывихов.
Симптомы будут зависеть от вида воспаления. Появляется боль, слабость, неподвижность сустава. При неспецифическом поражении состояние больного ухудшается с каждой минутой, появляется слабость, одышка, больной ищет удобное положение для ноги. При туберкулезе боли неясные, тянущие, возникают в области спины, иррадиируют по седалищному нерву. При сифилисе боли летучие, быстро купируются антибиотиками.
Диагностика сакроилеита крестцово-подвздошного сочленения основана на рентгенографии, МРТ, МСКТ, КТ, сдается кровь на инфекционные заболевания.
Лечение направлено на купирование болевого синдрома. Назначаются нестероидные противовоспалительные препараты, обезболивающие препараты, проводятся новокаиновые блокады.
Болезнь Бехтерева
Анкилозирующий спондилит – воспаление преимущественно осевого скелета с последующим поражением крестцово-подвздошного сочленения. Истинная причина заболевания до конца не выяснена. Чаще всего заболевают мужчины 20-30 лет. Считается, что запускает воспаление предшествующий сакроилеит.
Формируется субхондральная грануляционная ткань, в которой накапливаются лимфоциты, плазмоциты, макрофаги и тучные клетки. Постепенно подвергается разрушению подвздошный и крестцовый хрящ, сустав покрывается фиброхрящевой оболочкой. Суставная щель закрывается новыми тканями, формируются эрозии краев суставного сочленения. Между позвонками разрастается грануляционная ткань, которая соединяет позвонки и не дает им двигаться правильно и в полном объеме.
Интересная особенность болезни: появление утренней скованности в спине. Чаще всего она локализуется в нижней половине спины. Скованность увеличивается после 3 ночи и уменьшается после физической активности. Специфическим признаком спондилита выступает ограничение движения позвоночного столба: человек не может нагнуться, быстро повернуться. Также характера длительная, тянущая боль в пояснице, ягодицах, тазобедренном суставе. В далеко зашедших случаях появляются общие симптомы: слабость, снижение аппетита, подъем температуры, потливость.
Диагностика болезни основана на молекулярно-генетическом исследовании: обнаруживают НLА-В27 – особый лейкоцитарный антиген, сигнализирующий о наличии спондилита.
 В общем анализе крови изменения незначительны: ускорение СОЭ (ответ на воспалительный процесс); и нормохромная анемия.
В общем анализе крови изменения незначительны: ускорение СОЭ (ответ на воспалительный процесс); и нормохромная анемия.
Рентгенологическая картина яркая: сакроилеит, эрозия субхондральной кости сустава, поясничный лордоз выпрямляется. Позвонки становятся похожи на квадрат, между передними и боковыми сторонами телпозвонков образуются костные перемычки.
Специфическое лечение болезни Бехтерева отсутствует. Больные постоянно принимают нестероидные противовоспалительные препараты 1-2 раза в день в зависимости от тяжести симптоматики.
В поздних стадиях проводятся оперативные вмешательства на позвоночнике: пластика суставов, исправление деформаций позвоночника.
Остеомиелит крестцово-подвздошного сочленения
Острое воспаление костного мозга гнойно-некротического характера с поражением кости. Развивается остеомиелит крестцово-подвздошного сочленения после травм, переломов, оперативных вмешательств на фоне сниженного иммунитета.
Чаще всего поражается крыло подвздошной кости с вовлечением копчика, тело кости затрагивается редко. Начало заболевания острое, появляется озноб, резкий подъем температуры, боли в области крестца, копчика, тазобедренного сустава, могут распространяться по всей ноге. Боль сильная, распирающая, вынуждает людей кричать и плакать, купируется плохо. Часто сложно обнаружить локализацию воспаления и проводят рентгенографию нескольких суставов и костей. Но есть вероятность постановки диагноза при тишайшей перкуссии и пальпации – в зоне копчика и подвздошной кости отмечается усиление болезненности. На второй-третий день появляется отек сустава, кожа синяя, горячая на ощупь, влажная. Движения в суставе становятся невозможны. При прорыве гноя под надкостницу и в окружающие ткани можно прощупать плотный инфильтрат с четкими контурами. Боль после прорыва уменьшается или вовсе пропадает.
При отсутствии лечения и запоздалой диагностике состояние больного ухудшается. Возникает токсический шок вследствие выброса экзотоксинов (особых веществ, которые вырабатывают микроорганизмы). Температура больного поднимается до 40, возникает одышка, тахикардия, потливость, бред и потеря сознания.
Диагностировать заболевание сразу удается не всегда, поскольку течение бурное и не всегда есть местные симптомы. В общем анализе крови отмечается лейкоцитоз, ускорение СОЭ. Показательным будет определение С-реактивного белка – это главный показатель воспалительного процесса, который появляется уже в первые 3-6 суток.
 Лечение остиомиелита крестцово-корчикового сустава включает оперативное вмешательство и мощную антибактериальную терапию. Полностью удалить очаг воспаления возможно лишь при ограниченном поражении крыла кости и иссечением всех затеков, свищевых ходов. При обширном процессе производят вскрытие инфильтрата, его дренирование и промывание растворами антисептиков на фоне массивной антибактериальной терапии. Но такое лечение затягивает выздоровление и может закончиться хронизацией процесса.
Лечение остиомиелита крестцово-корчикового сустава включает оперативное вмешательство и мощную антибактериальную терапию. Полностью удалить очаг воспаления возможно лишь при ограниченном поражении крыла кости и иссечением всех затеков, свищевых ходов. При обширном процессе производят вскрытие инфильтрата, его дренирование и промывание растворами антисептиков на фоне массивной антибактериальной терапии. Но такое лечение затягивает выздоровление и может закончиться хронизацией процесса.
Хирургическое иссечение пораженных тканей тяжелая и травматичная процедура, после вмешательства может возникнуть укорочение нижней конечности, боли в области нижнего отдела позвоночника, нижней конечности. Поэтому операция выполняется с максимальным щажением костных структур.
Синдром Рейтера
Болезнь передается половым путем и виновником является хламидия. Для синдрома характерна триада признаков: уретрит (воспаление уретры), реактивный артрит и конъюнктивит.
Крестцово-копчиковое сочленение при синдроме Рейтера поражается не часто. Но поскольку это аутоиммунный процесс, то под удар может попасть любая кость. Дебют болезни начинается с уретрита, появляется зуд и выделение из уретры, затем присоединяется конъюнктивит. Через месяц после венерического заражения возникает боль, ломота, отек суставов. Чаще поражаются мелкие суставы (кисть, локоть), при вовлечении крестцово-копчикового сочленения возникают трудности и боль при ходьбе, сильные боли в крестце и копчике, которые усиливаются при положении сидя.
Диагностика осуществляется с помощью урогенитальных соскобов.
Лечение суставов не даст эффекта без уничтожения хламидийной инфекции. Назначаются большие дозы противомикробных препаратов – тетрациклинов, макролидов 2-3 недельными курсовыми дозами. Для лечения суставов применяются НПВС.
Опухолевые заболевания
Наличие злокачественного поражения в области крестцово-копчикового сочленения долгое время остается скрытым. По мере роста опухоли появляются тянущие боли в тазобедренном суставе, нижней части живота, крестце, копчике. Боль может отдавать в нижнюю конечность. Зачастую больные и многие врачи считают симптомы проявлением остеохондроза и начало лечения запаздывает. Крупная опухоль начинает сдавливать сосуды и нервы, вызывая выраженный болевой синдром, больной не может ходить, наклоняться. Возможно возникновение патологического перелома в суставе из-за разрушения кости.
Диагностика основывается на рентгенографии крестцово-копчикового сустава, проведении магнитно-резонансной и компьютерной томографии.
Лечение проводится в онкологическом диспансере. Осуществляют оперативное удаление опухоли и части кости, лучевую и химиотерапию. Прогноз чаще неблагоприятный.
Иногда диагностика опухолевого образования является преждевременной и у человека обнаруживают туберкулез костей. Туберкулезное поражение данного сустава – редкий случай. Симптомы поражения крестцово-копчикового сочленения будут схожими. Патологический процесс в большинстве случаев возникает на одной стороне, отмечается болезненность сустава, длительная температура, неврологическая симптоматика (жжение и боль в ноге, паху, отсутствие болевой и кожной чувствительности на стороне поражения). Прогноз благоприятный при своевременном начале лечения.

Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Получить книгу
Источник
Реактивный артрит — воспалительное заболевание с поражением суставов, развивающееся после перенесения некоторых инфекций (мочеполовые, кишечные, носоглоточные).[3]
Заболевание относится к группе серонегативных спондилоартритов. В большинстве случаев ассоциируется с острой или персистирующей кишечной (вызываемой энтеробактериями) или урогенитальной хламидийной инфекцией, но может быть связан и с инфекциями дыхательных путей, вызываемых микоплазмами и хламидиями. Имеются данные о возможной связи и с некоторыми паразитарными заболеваниями.
Комплекс симптомов, включающий артрит, конъюнктивит, уретрит или цервицит, колит и характерные поражения кожи, называется синдром Рейтера.
История[править | править код]
Термин «реактивный артрит» впервые введен финскими учеными К. Aho, K. Sievers и Р. Ahvonen, в 1969 году описавшими возникновение артрита при энтероколите, вызванном иерсиниями. При этом подчеркивался «реактивный», стерильный характер артритов и полагалось, что в синовиальной жидкости и синовиальной оболочке отсутствуют инфекционные агенты и их антигены.
Позже, по мере развития методов визуализации и лабораторной диагностики, в суставной среде больных были обнаружены внутриклеточные включения Chlamydia trachomatis, фрагменты ДНК и РНК микробов, а также циркулирующие иммунные комплексы. Позднее было выяснено, что в норме сустав не является стерильным и в нем зачастую присутствует различные микроорганизмы.
По мере изучения была выявлена тесная взаимосвязь реактивного артрита с антигеном HLA–B27. Было обнаружено, что антитела к ряду микроорганизмов перекрестно реагируют с HLA-B27 и могут повреждать при иммунном ответе собственные ткани организма.
Этиология[править | править код]
На сегодняшний день способность вызывать реактивный артрит выявлена у многих микроорганизмов[4][5]:
- Возбудители кишечных инфекций:
- Yersinia enterocolitica
- Yersinia pseudotuberculosis
- Salmonella enteritidis
- Salmonella typhimurium
- Shigella flexneri
- Shigella sonnei
- Shigella Newcastle
- Giardia lamblia
- Entamoeba histolytica
- Campylobacter jejuni
- Clostridium difficile
- Blastocystis hominis
- Clostridium difficile
- Возбудители урогенитальных инфекций:
- Chlamydia trachomatis
- Gardenella vaginalis
- Ureoplasma ureolyticum
- Mycoplasma hominis
- Trichomonas vaginalis
- Возбудители инфекций дыхательных путей:
- Mycoplasma pneumoniae
- Chlamydophila pneumoniae
- Klebsiella pneumoniae
- Mycobacterium tuberculosis
- Neisseria gonorrhoea
- Cryptosporidia
- Возбудители неспецифических инфекций:
- Бруцелла
- Стрептококки
- Стафилококки
- Leptospira
- Боррелии
- Toxoplasma gondii
Эпидемиология[править | править код]
После перенесенной хламидийной урогенитальной инфекции реактивный артрит развивается в 1—3 % случаев. После кишечной — в 1,5—4 % случаев.
Заболевают люди в возрасте 20—40 лет, чаще мужчины. Урогенитальный реактивный артрит возникает у мужчин в 20 раз чаще, чем у женщин, энтероколитический — в 10 раз чаще.
Имеются данные, что у носителей антигена НLA-B27 после перенесенных кишечной или хламидийной инфекции артрит развивается в 50 раз чаще, чем у не имеющих этого антигена.
Патогенез[править | править код]
В развитии реактивного артрита выявлен феномен перекрестного реагирования антител к возбудителю с антигеном HLA-B27 главного комплекса гистосовместимости организма хозяина. Возможным объяснением этого является теория «молекулярной мимикрии» — структурное сходство белков клеточной стенки бактерий с белками клеток больного человека.
Существует несколько иммунологических гипотез патогенеза реактивного артрита.
- Антиген-презентативная гипотеза: согласно ей комплекс HLA-B27 способен представлять на себе микробные пептиды, вызывающие артрит. Взаимодействуя с цитотоксическими CD8 Т-лимфоцитами, они вызывают лизис клеток хрящевой ткани и воспалительный процесс.
- Нарушения сборки тяжелых цепей антигена HLA-B27: предложена в 2000 году R. A. Colbert (англ. R. A. Colbert) и соавторами. Согласно ей, под воздействием полисахаридов микробных клеток нарушается синтез тяжелых цепей антигена HLA-B27. Это ведет к нарушению активности макрофагов, снижает эффективность их иммунного ответа и уничтожения бактериальных клеток, и может приводить к развитию воспаления в суставе.
- Цитокиновая гипотеза. Предложена J. Sieper (англ. J. Sieper) в 2001 году. Основана на исследованиях, показывающих дисбаланс цитокинов у больных реактивными артритами. Выявлено снижение Тh1-иммунного ответа (продукция ИФ-γ, ФНО-α, ИЛ-2 и ИЛ-12) в пользу Th2-иммунного ответа (синтез ИЛ-4 и ИЛ-10). При этом в макрофагах синовиальной жидкости снижается продукция ИФ-γ и ФНО-α и увеличивается продукция ИЛ-4, что способствует персистенции бактерий в суставе. Данная гипотеза находится в разработке и до настоящего времени окончательно не сформулирована.
В настоящее время положение о реактивных артритах как стерильных утратило свою актуальность. Одним из важных достижений в изучении реактивных артритов в настоящее время является то, что инициирующие артрит микроорганизмы, в частности хламидии, диссеминируют в сустав. Доказательством этому служит обнаружение методом амплификации нуклеиновых кислот жизнеспособных хламидий в суставной оболочке и суставной жидкости. Несмотря на это, при рутинной диагностике хламидии из сустава выделить практически невозможно. Считается, что хламидии «рекрутируются» в сустав синовиальной оболочкой в составе макрофагов и дендритных клеток. Последние, вероятно, непосредственно в суставе стимулируют специфический Т-клеточный иммунный ответ. Это подтверждается тем, что синовиальная оболочка на 50% состоит из макрофагов, так что в суставе, как правило, неизбежно захватывание из кровотока тех или иных частиц. Чаще это происходит в крупных и средних суставах (коленных, голеностопных), подвергающихся микротравмам в результате того, что они несут опорную нагрузку. По данным разных авторов, хламидии определяются в суставе с последующим культивированием в развивающихся куриных эмбрионах и в живых клетках более, чем в половине случаев (53%). При культивировании определяют как типичные, так и L-формы. И те и другие, таким образом, могут персистировать в синовиальной оболочке. [6]
Клиническая картина[править | править код]
- Поражение суставов: Развивается в течение месяца после перенесенной инфекции. Поражаются преимущественно крупные суставы нижних конечностей (коленные, голеностопные, больших пальцев) с одной стороны. Также могут быть вовлечены и другие суставы, редко более шести, часто возникает артрит крестцово-подвздошных суставов (сакроилеит) и вышележащих отделов позвоночника.
- Поражение сухожилий: Вместе с суставами часто поражаются и сухожилия, в месте их прикрепления к кости, сухожильные сумки пальцев стоп и кистей с развитием дактилита.
- Поражение слизистых оболочек: Конъюнктивит — чаще малосимптомный или бессимптомный, кратковременный. Могут развиваться неинфекционные уретрит, кольцевидный баланит, цервицит, эрозии полости рта, увеит.
- Поражение кожи: Кератодермия (keratoderma blennorrhagica) — безболезненное ороговение кожи с высыпаниями в виде папул и бляшек чаще на подошвенной части стоп и ладонях.
- Поражение ногтей: Чаще выявляется на пальцах стоп: жёлтое окрашивание, шелушение и разрушение ногтя.
- Системные проявления: Увеличение лимфоузлов, особенно паховых. Перикардит, миокардит, приводящий к нарушениям проводимости сердца; недостаточность аортального клапана, плеврит, воспаление почек (гломерулонефрит). Возможно развитие полиневрита.
Синдром Рейтера[править | править код]
Классическое проявление реактивного артрита, сочетает в себе «триаду Рейтера»: поражение суставов (артрит, синовит), глаз (конъюнктивит, увеит), и слизистых мочеполовых органов (уретрит). В случае присоединения кожных проявлений (кератодермия) носит название «тетрада Рейтера». Впервые описана Бенджамином Броди, а затем в 1916 году немецким военным врачом Гансом Конрадом Рейтером у переболевшего дизентерией солдата.
В настоящее время рассматривается как особая форма реактивного артрита.
Заболевание начинается через 2—4 недели после перенесенной хламидийной или кишечной инфекции, чаще с поражения урогенитального тракта. Наиболее частые пусковые агенты — Chlamydia trachomatis и Shigella flexneri 2а, а также их сочетание.
Диагностика[править | править код]
Диагностические критерии[править | править код]
Критерии III Международного совещания по реактивному артриту (Берлин, 1996 г.):
- Периферический артрит:
- Асимметричный
- Олигоартрит (поражение до 4 суставов)
- Преимущественное поражение суставов ног
- Инфекционные проявления:
- Диарея
- Уретрит
- Возникновение за 2—4 недели до развития артрита
- Лабораторное подтверждение инфекции:
- При наличии клинических проявлений инфекции — желательно
- При отсутствии явных клинических проявлений инфекции — обязательно
- Критерии исключения — установленная причина развития моно- или олигоартрита:
- Спондилоартрит
- Септический артрит
- Кристаллический артрит
- Болезнь Лайма
- Стрептококковый артрит
Дифференциальная диагностика[править | править код]
- Септический артрит: протекает в виде моноартрита. Отличается высоким лейкоцитозом синовиальной жидкости (20 000—100 000/мкл), положительные результаты бактериального посева.
- Вирусный артрит могут вызывать вирусы краснухи, парвовирус, аденовирус, вирус гепатита B, вирусы герпеса различных типов, вирус паротита, энтеровирусы, Коксаки-вирусы и др. В анамнезе часто прослеживается связь с вирусной инфекцией или вакцинаией. В клинике более выражен синдром артралгический синдром (боли в суставах), чем артритический (отек, гиперемия). В течение 1—2 нед симптомы исчезают без остаточных явлений.
- Постстрептококковый артрит: появляется на фоне или спустя 1—2 нед после перенесенной стрептококковой инфекции, характеризуется одновременным вовлечением средних суставов, повышением титра антистрептококковых антител. Часто у больных выявляются хронические очаги инфекции в носоглотке (тонзиллит, фарингит, гайморит). Действие НПВП может оказаться замедленным, улучшение лабораторных показателей незначительным.
- Ревматоидный артрит: отличается клиника. Специальных маркеров не существует. При реактивном артрите происходит воспаление сухожилий, из-за этого частый симптом — боль в пятке. Представляет сложности для дифференцирования в случае дебюта у молодых людей олигоартритом, несимметричности поражений и серонегативности. Требуется тщательный поиск триггерных инфекций, динамическое наблюдение.
- Анкилозирующий спондилит: Единственное отличие — это рентген КПС (крестцово-подвздошного сочленения) и тазобедренных суставов: если сакроилеит односторонний или отсутствует, то это реактивный артрит (БР), а если двухсторонний (не менее второй стадии) либо односторонний (не менее третьей стадии) — то анкилозирующий спондилит. Но для ранней диагностики этот метод не годится, так как описанные изменения проявляются лишь после нескольких лет болезни. Есть все основания считать, что затянувшийся реактивный артрит перейдёт в анкилозирующий спондиартрит, который может считаться следующей стадией развития болезни.
- Псориатический артрит: трудности возникают при развитии артрита ранее появления кожных симптомов. Для исключения реактивности проводится поиск триггерных инфекций и наблюдение в динамике.
- Болезнь Лайма: имеет характерный эпиданамнез: пребывание в эндемических зонах, укус клеща. В крови выявляются антитела к роду Borrelia.
- Туберкулезный артрит: имеются общие симптомы туберкулеза: интоксикационный синдром, субфебрилитет, вегетативные нарушения. Боли в суставах преимущественно в ночное время, явления артрита. Диагноз подтверждается рентгенологическими данными, анализом синовиальной жидкости, биопсией синовиальной оболочки.
Лабораторная диагностика[править | править код]
К обязательным исследованиям относятся: общий анализ крови, мочи, выявление хламидий и антител к ним, исследование на наличие ВИЧ-инфекции, гонококков, исследование кала на Salmonella, Shigella, подтверждение отсутствия антиядерных антител и ревматоидного фактора.
| Исследование | Результат |
|---|---|
| Общий анализ крови | лейкоцитоз, повышение СОЭ, нормохромная анемия. |
| Общий анализ мочи | возможна протеинурия, микрогематурия, лейкоцитурия |
| АТ, ПЦР к хламидиям | часто положительны |
| АТ к гонококкам | положительны только в случае микст-инфекции |
| Анализ кала | Возможно выявление сальмонелл, шигелл |
| Антиядерные АТ | Отсутствуют |
| Ревматоидный фактор | Отсутствует |
Дополнительные исследования включают анализ синовиальной жидкости. Признаками достоверного диагноза реактивного артрита являются:
низкая вязкость синовиальной жидкости, плохое образование муцинового сгустка, лейкоцитоз (5000—10 000/мкл) с преобладанием сегментоядерных нейтрофилов. В отличие от септического артрита, нехарактерно снижение концентрации глюкозы.
Инструментальные исследования[править | править код]
Обязательные: рентгенологическое исследование пораженных суставов. Характерно: изменения могут быть замечены только при длительном течении заболевания; возможно выявление одностороннего сакроилеита, чаще у носителей антигена HLA-B27. Грубые изменения кости и хряща (оссификаты) нехарактерны.
Дополнительные: эхокардиография (выявление поражения аортальных клапанов).
Лечение[править | править код]
Исход болезни тесно связан с уничтожением (эрадикацией) возбудителя, в связи с чем необходимо длительное применение антибактериальных препаратов.
Цели симптоматического лечения — устранение болей и воспаления в суставах.
Лечение обычно проводится амбулаторно, госпитализации требуют случаи тяжелого артрита с системными проявлениями, неясные случаи, требующие уточнения диагноза.
Немедикаментозное лечение[править | править код]
Показан двигательный режим: покой пораженной конечности в течение первых двух недель заболевания, однако фиксация сустава и иммобилизация не показаны. Холод на пораженный сустав. В дальнейшем назначается ЛФК по индивидуальному плану.
Необходимости придерживаться специальной диеты нет.
Лекарственная терапия[править | править код]
1. Антибактериальная терапия имеет первостепенную важность в случае выявления хламидийной инфекции, проводится длительно. Применяются препараты в основном трех групп, действующих на внутриклеточные микроорганизмы: макролиды, фторхинолоны и тетрациклины.
Препараты выбора:
- Доксициклин 0,3 г в сутки, внутрь в 2 приёма в течение 30 дней;
- Азитромицин 1 г в сутки в первый день, затем по 0,5 г/сут внутрь в течение 30 дней;
- Кларитромицин 0,5 г в сутки, внутрь в 2 приёма в течение 30 дней;
- Спирамицин 9 МЕ в сутки, в 3 приёма в течение 30 дней.
Препараты второго ряда (при непереносимости или неэффективности вышеуказанных ЛС):
- Офлоксацин 600 мг в сутки внутрь в 2 приёма в течение 30 дней;
- Ципрофлоксацин 1500 мг в сутки, внутрь в 2 приёма в течение 30 дней;
- Ломефлоксацин 400—800 мг в сутки, внутрь в 1-2 приёма в течение 30 дней.
В случае энтероколита эффективность антибиотиков не доказана.
2. НПВП — оказывают симптоматическое действие: снимают боль и воспаление суставов.
- Диклофенак внутрь 2-3 мг/кг/день в 2-3 приема;
- Напроксен внутрь 15-20 мг/кг/день в 2 приема;
- Ибупрофен внутрь 35-40 мг/кг в 2-4 приема;
- Нимесулид внутрь 5 мг/кг в 2-3 приема;
- Мелоксикам внутрь 0,3-0,5 мг/кг в 1 прием.
Все без исключения НПВП оказывают негативное влияние на желудок и почки! Поэтому небходимо использовать наименьше возможную дозу.
При приеме НПВП необходимо следить за анализами крови для контроля почек и печени. Также обязательно использовать препараты для защиты желудка (Омепрозол и др.)
3. Глюкокортикоиды — при тяжелом течении артрита применяются для внутрисуставного введения. Необходимым условием является исключение септического артрита.
4. Иммуносупрессоры — применяются при тяжелом и затяжном течении,
появлении признаков спондилоартрита, высокой активности артрита.
- Сульфасалазин 2—3 / г/сут.;
- Метотрексат по 7,5—15 мг/нед. (Не используется в современном лечение реактивных артритов. Не является препаратом выбора так как не показал эффективности в исследованиях в группе серонегативных спондиартритов);
- Азатиоприн 150 мг/сут (Не используется в современном лечение реактивных артритов. Не является препаратом выбора, так как не показал эффективности в исследованиях в группе серонегативных спондиартритов).
Течение и прогноз[править | править код]
Продолжительность первичного случая в среднем составляет 3—6 мес. Зачастую симптомы сохраняются до 12 и более месяцев. Отмечается большая склонность к развитию рецидивов у больных с синдромом Рейтера, как из-за возможности реинфицирования, так персистирования хламидийной инфекции.
Исход острого в хронический артрит наблюдается у 20—50 % больных.
В 15 % случаев развивается тяжелое нарушение функции суставов.
Наиболее тяжелое протекание реактивного артрита — у ВИЧ-инфицированных больных.
Сроки временной нетрудоспособности при остром течении составляют 30—60 дней, при подостром — 35—65 дней, при обострении хронического — 30—35 дней.
При затяжном течение реактивного артрита имеется большая вероятность перехода его в одно из хронических заболеваний группы серонегативных спондиартритов (Анкилозирующий спондилит).
Профилактика[править | править код]
Профилактика реактивного артрита сводится к профилактике вызывающих его инфекций: соблюдение гигиенического режима в отношении кишечных инфекций, кипячение воды, мытьё рук, соблюдение правил хранения и приготовления пищи. Людям, имеющим положительный антиген HLA-B27, рекомендуется профилактический приём антибиотиков во время путешествий (норфлоксацин по 0,4 г 2 раза в сут). Для профилактики хламидиоза применяются средства защиты при случайных половых контактах.
См. также[править | править код]
- Анкилозирующий спондилит
- Артрит
- Синдром Рейтера
- Ревматизм
- Ревматоидный артрит
- Хламидиоз
- Кишечная инфекция
Примечания[править | править код]
Ссылки[править | править код]
- Клинические рекомендации для практикующих врачей. Раздел «Ревматология»
- Е. С. Жолобова Е. Г. Чистякова Д. В. Дагбаева. Реактивные артриты у детей — диагностика и лечение. Лечащий врач#02/07
Источник