Тромбоз глаз лечение в спб
- Главная /
- Флебология /
Тромбофлебит
Тромбофлебит – заболевание, вызванное воспалением стенки вены и образованием тромба.
Тромбоз вен – процесс закупорки разрывов в повреждённых сосудах, защищающий организм человека от потери крови. Однако не всегда тромбоз защищает человека. Он может спровоцировать серьезные патологии, включая ишемию органов брюшной полости, инфаркт миокарда, инсульт, гангрену и др.
Виды тромбоза нижних конечностей
В нижних конечностях тромбоз бывает: глубоких или поверхностных вен, илеофеморальный, тромбоз артерий.
Более общая классификация тромбозов – по месту прикрепления бляшки:
- окклюзионный (полностью перекрыт сосуд);
- пристеночный (не мешает кровотоку, крепится к стенке вены);
- флотирующий (может оторваться и попасть в мелкий сосуд, закупорив его);
- смешанный (смещается вверх и вниз по сосуду);
- мультифокальный (формирование тромбов на любых участках кровяного русла).
Причины возникновения тромбоза вен
- Генетическая предрасположенность – самая частая причина. Это может быть варикоз в семейном анамнезе, нарушение работы венозных клапанов и др.
- Гормональные сбои.
- Онкология, из-за которой может нарушаться свертываемость крови в сторону сгущения.
- Травмы и операции с кровотечением.
- Ожирение.
- Мышечная атрофия при параличе и парезах ног.
- Септические патологии: туберкулез, ожоги, остеомиелит, заражение крови, нагноения.
Симптомы тромбофлебита
При тромбофлебите глубоких вен ощущается боль и тяжесть в ногах, появляются отёки, онемение. При воспалении вен – повышении температуры тела.
Тромбофлебит сопровождается уплотнением и покраснением по ходу расширенной вены, отеком и болезненностью при касании. При обнаружении у себя этих симптомов, немедленно обратитесь к флебологу или хирургу.
Диагностика тромбофлебита
Изначально проводится физиологическое обследование пациента. Врач-флеболог осмотрит нижние конечности, проанализирует их состояние, а также проведёт проверку двигательных функций ног.
При невозможности поставить точный диагноз после осмотра, врач назначит лабораторные и аппаратные исследования, такие как анализ крови, исследование крови на D-Dimer, коагулограмма, УЗИ ног и другие.
Методы лечения
Существует два основных метода терапии – медикаментозная и хирургическая. Рассмотрим их подробно.
Медикаментозная терапия
Эта методика предполагает прием антикоагулянтов (средств, разжижающих кровь) в таблетированной форме или инъекционно. Длительность лечения – от трех месяцев, может достигать даже нескольких лет. Также пациенту прописываются нестероидные противовоспалительные, например «Ибупрофен» или «Диклофенак». Они снимают воспаление, обезболивают, снижают вероятность «склеивания» тромбоцитов.
Хирургическое лечение
Операция показана в следующих случаях:
- флотирующая форма тромбоза;
- воспаление на участке с тромбом – тромбофлебит;
- высокая вероятность отрыва тромба и закупорки легочной артерии;
- распространение тромба по глубоким венам по направлению вверх.
Виды операций
Троянова-Тренделленбурга
Прошивание ствола крупной подкожной вены металлическими скрепками и установка зажима, чтобы кровь проходила через оставшиеся отверстия. Это позволяет предотвратить распространение тромба на бедренную вену. Недостаток – большой рубец на бедре, высокая травматичность. Операция показана при тромбозе вен и септическом тромбофлебите.
Тромбэктомия
Удаление тромба, проводимое в первую неделю после его формирования, пока он не «приклеился» к венозной стенке. Для этого делается отверстие в паховой зоне, через которое вводится катетер. С его помощью тромб извлекается из сосуда. Минус операции – вероятность повторного образования тромба.
Установка кава-фильтра
Фильтр устанавливается в нижнюю полую вену. Его конструкция напоминает зонт. От не мешает кровотоку, но задерживает эмболы больших размеров, предотвращая закупорку легочной артерии. Минусом является то, что, если в кава-фильтр попадет тромб, то полностью прекратится кровоток, а конструкцию нужно будет в срочном порядке извлекать из сосуда.
Реабилитация
После операции назначаются разжижающие кровь препараты. Также на первые полгода даются рекомендации по питанию, организации отдыха и труда и другие.
Осложнения при тромбофлебите
Опасность представляет восходящий тромбофлебит, когда он поднимается вверх к паховой зоне. В этом случае производится кроссэктомия (перевязка ствола подкожной вены в месте впадения в глубокую), что призвано предотвратить риск попадания тромба в легкие. Тромбофлебит носит хронический, рецидивирующий характер. Если он случился единожды и не лечился радикальным способом, способен повторяться вновь.
Тромбофлебит без правильного лечения может повлечь осложнения:
- тромбоэмболию легочной артерии;
- тромбоз глубоких вен;
- заражение крови (сепсис).
Профилактика
Профилактировать тромбоз можно, придерживаясь следующих рекомендаций:
- употреблять больше жидкости;
- при сидячей или стоячей работе каждый час делать разминку;
- делать массаж ног;
- каждый день ходить минимум полчаса;
- употреблять больше растительной пищи, чтобы не набирать вес и избежать запоров;
- принимать контрастный душ;
- делать ванночки для ног;
- после оперативного вмешательства вставать сразу, как только разрешит лечащий врач;
- не курить;
- носить компрессионный трикотаж;
- принимать для профилактики медикаменты, рекомендованные врачом.
Лежачим пациентам нужно делать пассивную гимнастику, массаж, всегда укладывать под ноги валик для сохранения физиологичного положения.
Цены
| Наименование услуги (прайс неполный) | Цена (руб.) | В рассрочку (руб.) |
|---|
| Операция Троянова-Тренделенбурга I кат. сложности | от 20000 | от 1999 |
| Операция Троянова-Тренделенбурга II кат. сложности | от 25000 | от 2498 |
| Операция Троянова-Тренделенбурга III кат. сложности | от 35000 | от 3498 |
| Минифлебэктомия на бедре I кат. сложности | от 11000 | от 1099 |
| Минифлебэктомия на бедре II кат. сложности | от 18000 | от 1799 |
| Минифлебэктомия на бедре III кат. сложности | от 27000 | от 2698 |
| Минифлебэктомия на голени I кат. сложности | от 12100 | от 1209 |
| Минифлебэктомия на голени II кат. сложности | от 16200 | от 1619 |
| Минифлебэктомия на голени III кат. сложности | от 22300 | от 2228 |
| Комбинированная флебэктомия (кроссэктомия, стриппинг) I кат. сложности | от 45000 | от 4497 |
| Комбинированная флебэктомия (кроссэктомия, стриппинг) II кат. сложности | от 65000 | от 6496 |
| Комбинированная флебэктомия (кроссэктомия, стриппинг) III кат. сложности | от 75000 | от 7495 |
| Флебэктомия + эндоскопическая операция Линтона | от 42000 | от 4197 |
| Флебэктомия в системе большой подкожной вены I кат. сложности | от 22100 | от 2208 |
| Флебэктомия в системе большой подкожной вены II кат. сложности | от 26300 | от 2628 |
| Флебэктомия в системе большой подкожной вены III кат. сложности | от 31500 | от 3148 |
| Флебэктомия в системе малой подкожной вены I кат. сложности | от 17400 | от 1739 |
| Флебэктомия в системе малой подкожной вены II кат. сложности | от 27500 | от 2748 |
| Флебэктомия в системе обеих подкожных вен I кат. сложности | от 24000 | от 2398 |
| Флебэктомия в системе обеих подкожных вен II кат. сложности | от 30000 | от 2998 |
| Флебэктомия в системе обеих подкожных вен III кат. сложности | от 38500 | от 3847 |
| Флебэктомия при рецидиве варикозной болезни I кат. сложности | от 20000 | от 1999 |
| Флебэктомия при рецидиве варикозной болезни II кат. сложности | от 30000 | от 2998 |
| Флебэктомия при рецидиве варикозной болезни III кат. сложности | от 40000 | от 3997 |
| Флебэктомия, операция Линтона | от 45000 | от 4497 |
* Ознакомиться подробнее с условиями можно здесь — Лечение в кредит или рассрочку.
Способы оплаты медицинских услуг «СМ-Клиника»
Оплачивать услуги клиники можно любым удобным способом, в том числе наличными средствами, с помощью банковских карт основных платежных систем, а также с помощью карт рассрочки «Совесть» или «Халва»:

Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Ведущие врачи

Волков Антон Максимович
Флеболог, сердечно-сосудистый хирург
 пр. Ударников, 19
пр. Ударников, 19
Кабиров Александр Витальевич
Сердечно-сосудистый хирург, кандидат медицинских наук
 Выборгское шоссе, 17-1
Выборгское шоссе, 17-1
Шишкин Андрей Андреевич
Хирург, флеболог, проктолог. Кандидат медицинских наук
 Дунайский пр., 47
Дунайский пр., 47
Баранов Владимир Сергеевич
Флеболог, сердечно-сосудистый хирург
 Дунайский пр., 47, ул. Маршала Захарова, 20
Дунайский пр., 47, ул. Маршала Захарова, 20
Посмотреть всех
Скрыть
Адреса
Источник
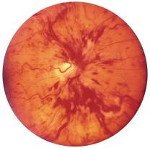
Окклюзия центральной вены сетчатки
Описание
Окклюзия центральной вены сетчатки. Нарушение ретинального венозного кровотока, обусловленное тромбозом ЦВС или ее ветвей. Окклюзия центральной вены сетчатки сопровождается резким ухудшением зрения пораженного глаза, чему иногда предшествует периодическое затуманивание зрения, искажение видимости предметов, тупые боли в глубине глазницы. Диагностический алгоритм при окклюзии центральной вены сетчатки включает проведение визометрии, периметрии, тонометрии, биомикроскопии, офтальмоскопии, ФАГ, электрофизиологических исследований, томографии сетчатки. Лечение окклюзии центральной вены сетчатки требует системного введения тромболитиков, вазодилататоров, антиагрегантов; проведения местной и общей гипотензивной терапии; при необходимости – оказания хирургического пособия.
Дополнительные факты
Окклюзию центральной артерии и вены сетчатки в офтальмологии относят к числу сосудистых катастроф, ввиду стремительности их развития и тяжести последствий для зрительной функции. Окклюзия центральной вены сетчатки развивается у 214 человек на 100 000 населения, преимущественно в возрасте старше 65 лет. В большей части случаев (67,2%) нарушается проходимость ветвей ЦВС, чаще всего (82,4%) – верхневисочной ветви центральной вены сетчатки. Двусторонняя окклюзия центральной вены сетчатки встречается в 10% наблюдений, обычно у пациентов с системными заболеваниями (атеросклерозом, артериальной гипертензией, сахарным диабетом и тд ).
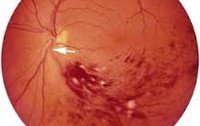
Окклюзия центральной вены сетчатки
Классификация
Клиническая классификация окклюзирующих поражений ЦВС учитывает стадию и локализацию процесса. В ней выделяют:
• Претромбоз центральной вены сетчатки и ее ветвей (нижневисочной, верхневисочной, нижненосовой, верхненосовой).
• Тромбоз (неполный и полный) ЦВС и ее ветвей с отеком или без отека макулярной зоны.
• Посттромботическую ретинопатию.
По тяжести тромбоза ретинальных вен дифференцируют:
1. Окклюзию центральной вены сетчатки:
• ишемическую (полную) с неперфузируемой областью сетчатки 10 диаметров ДЗН;
• неишемическую (неполную).
2. Окклюзию ветвей центральной вены сетчатки:
• главной ветви ЦВС с площадью поражения сетчатки от 5 диаметров ДЗН;
• ветвей второго порядка с площадью поражения сетчатки 2-5 диаметров ДЗН;
• ветвей третьего порядка с площадью поражения сетчатки менее 2 диаметров ДЗН.
3. Гемицентральную ретинальную окклюзию (ишемическую и неишемическую).
Причины
Ведущим патогенетическим звеном венозной окклюзии выступает тромбоз центральной вены сетчатки или ее ветвей. Механизм тромбообразования обусловлен компрессией венозного сосуда центральной артерией сетчатки (обычно в области артериовенозного перекреста или на уровне решетчатой пластинки склеры). Это сопровождается турбулентным током крови и повреждением эндотелия, провоцирующим образование венозного тромба. Данному процессу нередко сопутствует артериальный спазм, вызывающий нарушение перфузии сетчатки.
В результате венозного застоя происходит резкое повышение гидростатического давления в капиллярах и венулах сетчатки, что приводит к выпотеванию в околососудистое пространство плазмы и клеточных элементов крови. В свою очередь, отек еще более усугубляет компрессию капилляров, венозный застой и гипоксию сетчатки.
Причинами, предрасполагающими к окклюзии центральной артерии сетчатки, могут выступать местные и системные процессы. Среди местных факторов главная роль принадлежит глазной гипертензии и первичной открытоугольной глаукоме. Также имеет значение сдавление сосудов опухолью орбиты, наличие отека и друз ДЗН, тиреоидной офтальмопатии и тд Повышает вероятность венозной окклюзии перифлебит сетчатки, который нередко развивается на фоне саркоидоза и болезни Бехчета.
К системным заболеваниям, ассоциированным с повышенным риском окклюзии центральной вены сетчатки, относят гиперлипидемию, ожирение, артериальную гипертонию, сахарный диабет, врожденную и приобретенную тромбофилию, повышенную вязкость крови.
Следует отметить, что в 50% случаев окклюзии центральной вены сетчатки развивается на фоне имеющейся артериальной гипертензии или офтальмогипертензии.
Диагностика
Диагноз окклюзии центральной вены сетчатки ставится офтальмологом с учетом данных анамнеза, физикального и инструментального обследования, консультативных заключений кардиолога, эндокринолога, ревматолога, гематолога.
Методами объективной диагностики окклюзии центральной вены сетчатки служат: проверка остроты зрения, периметрия, тонометрия, биомикроскопия, офтальмоскопия, ангиография сосудов сетчатки, электрофизиологические исследования.
В стадии претромбоза, а также при окклюзии ветвей ЦВС второго и третьего порядка острота зрения снижается незначительно или совсем не изменяется. При неишемической окклюзии центральной вены сетчатки и ее ветвей визометрия выявляет остроту зрения выше 0,1. Ишемический тромбоз ЦВС и височных вен сопровождается снижением остроты зрения ниже 0,1. Исследование полей зрения обнаруживает центральные или парацентральные скотомы в соответствующих поражению квадрантах сетчатки, концентрическое сужение полей зрения.
Тонометрия позволяет выявить офтальмогипертензию; с помощью суточной тонометрии ВГД оценивается в динамике. Изменения, выявляемые при биомикроскопии, могут быть различными: неоваскуляризация радужки; относительный афферентный зрачковый дефект; наличие взвеси элементов крови, экссудата, плавающих сгустков крови в стекловидном теле и тд.
Типичные для окклюзии центральной вены сетчатки признаки обнаруживаются с помощью офтальмоскопии. Характерен отек ДЗН и макулы, геморрагии в виде «языков пламени», извитость и умеренное расширение вен, их неравномерный калибр и микроаневризмы, ватообразные очаги. Офтальмоскопическая картина при поражениях различных ветвей ЦВС имеет свои особенности.
Флюоресцентная ангиография сосудов отражает запоздалое контрастирование сетчатки, неравномерность контрастирования вен, удлинение фазы венозной перфузии, зернистость кровотока. По результатам ангиограмм судят о давности тромбоза, локализации и степени окклюзии центральной вены сетчатки, развитии неоваскуляризации, состоянии макулы и ДЗН.
Электроретинография, отражающая степень ишемии сетчатки, позволяет отслеживать динамику и строить прогноз в отношении зрительной функции.
Из лабораторных методов при окклюзии центральной вены сетчатки существенную роль играют исследование сахара крови, коагулограммы, определение холестерина и липопротеидов, факторов свертывания.
Дифференциальная диагностика
Дифференциальную диагностику окклюзии центральной вены сетчатки проводят с вторичными ретинопатиями (гипертонической, атеросклеротической, диабетической и тд ).
Лечение
В острой стадии лечение окклюзии центральной вены сетчатки проводят в офтальмологическом стационаре. В дальнейшем – амбулаторно, под контролем окулиста. На первом этапе с помощью интенсивной терапии добиваются восстановления венозного кровотока, рассасывания кровоизлияний, уменьшения отека, улучшения трофики сетчатки.
При тромбозе вен сетчатки назначаются субконъюнктивальные, парабульбарные, иногда интравитреальные инъекции тромболитических препаратов (тканевого активатора плазминогена, проурокиназы, урокиназы). Проводится местная (инстилляции капель) и общая гипотензивная и антиоксидантная терапия. Показан прием антиагрегантов (аспирин), эндотелиопротекторов (сулодексид), мочегонных препаратов (диакарб, фуросемид); введение вазодилататоров (пентоксифиллин, винпоцетин). При окклюзии центральной вены сетчатки возможно введение тромболитиков и сосудорасширяющих препаратов через катетер непосредственно в ветвь ЦВС.
Применение хирургической тактики показано при макулярном отеке и неоваскуляризации. С этой целью используют лазерную коагуляцию сетчатки (панретинальную, секторальную, профилактическую и тд ), позволяющую закрыть ишемические зоны и разрушить неоваскулярные комплексы. При нерассасывающихся кровоизлияниях в стекловидное тело проводится витрэктомия.
Прогноз
При неишемическом тромбозе ЦВС прогноз в большинстве случаев благоприятный; отмечается постепенное улучшение и восстановление зрения. Ишемическая окклюзия центральной вены сетчатки, как правило, осложняется посттромботической неоваскулярной глаукомой, рецидивирующими кровоизлияниями в стекловидное тело, тракционной отслойкой сетчатки, стойким падением остроты зрения.
Профилактика
Пациентам, перенесшим окклюзию центральной вены сетчатки, в течение полугода показано диспансерное наблюдение офтальмолога с периодическим контрольным обследованием (офтальмоскопией, биомикроскопией, гониоскопией, контролем ВГД). Необходимо исключить факторы, способствующие венозному тромбозу, проводить лечение сопутствующей патологии у специалистов соответствующего профиля.
Источник
Лазерная коагуляция сетчатки глаза – самый популярный благодаря своей эффективности метод ее лечения. Также он используется для профилактики заболеваний сетчатки и используется для ее укрепления при наличии соответствующих показаний.
В каких случаях используется этот метод?
Лечение сетчатки глаза обязательно нужно проводить в таких случаях:
- дистрофия сетчатки;
- некоторые виды опухолевых образований;
- сосудистые патологии.
В случае решетчатой дегенерации сетчатки, при тромбозе центральной вены, сосудистых патологиях, ангиоматозе и макулодистрофии лазерная коагуляция сетчатки – единственная процедура, с помощью которой эти патологии можно вылечить или остановить их прогрессирование.
Лазерная коагуляция глаз применяется для профилактики:
- дистрофии сетчатки;
- отслоения сетчатки;
- изменений глазного дна.
Этот метод улучшает кровоток, способствует сохранению зрению и его улучшению.
Цена лазерной коагуляции на нашем сайте указана для Санкт-Петербурга за один глаз.
Как проводится процедура?
Она проводится под местным обезболиванием (специальные капли) в амбулаторных условиях. Ее можно делать человеку любого возраста после его обследования на наличие противопоказаний. Она не оказывает негативное действие на сердце или сосуды и не имеет противопоказаний по возрасту. Никаких болевых ощущений при этом не возникает.
Занимает эта процедура всего 15-20 минут и не требует предварительной подготовки. Во время ее проведения врач устанавливает на глаз пациента линзу Гольдмана, которая предназначена для фокусировки лазера на нужном участке глазного дна. После ее окончания офтальмолог проводит повторный осмотр, позволяет пациенту передохнуть и отправляет его домой. После процедуры начинать вести обычный образ жизни человек может уже через несколько часов. Этот метод очень эффективный, поэтому каждая такая процедура приводит к положительному результату.
При действии лазера возникает повышение температуры на небольшом участке сетчатки и происходит свертывание ткани. Эта процедура абсолютно бескровная. Ее применяют для образования сращений между сосудистой оболочкой и сетчаткой, что способствует ее укреплению. Ход процедуры контролируется офтальмологом при помощи специального стереомикроскопа.
После действия лазера может развиться отек роговичной оболочки, из-за чего человек может начать видеть окружающие предметы расплывчатыми. Поэтому возвращаться домой после лечения из клиники пациенту рекомендуется в сопровождении близкого человека.
Сколько стоит процедура?
В «ГлазЦентр» лечение дистрофии сетчатки глаза и других ее патологий производится высококвалифицированными врачами. Цены на лазерную коагуляцию в СПБ следующие:
- панретинальная (основной метод лечения пролиферативной диабетической ретинопатии) обойдется в 5000 рублей;
- фокальная навигационная (которая применяется при центральной серозной хориоретинопатии) будет стоить 5000 рублей;
- периферическая профилактическая (направленная на предотвращение отслоения) стоит 6000 рублей.
Стоимость процедуры указана за 1 глаз.
При каких болезнях глаз стоит обратиться к этой процедуре?
Сетчатка регулирует взаимодействие органа зрения с ЦНС. В норме она прикрепляется к сосудистой оболочке только у зубчатой линии и в области диска зрительного нерва. Она ответственна за восприятие и преобразование света в нервные импульсы, направляющиеся к мозгу. Изменения в сетчатке, имеющие необратимый характер, называются дистрофией. При возникновении этой патологии снижается острота зрения, что очень ухудшает качество жизни. Лечение дистрофии сетчатки лазером помогает прекратить прогрессирование этой патологии и предотвратить наступление полной слепоты.
Лазерный луч припаивает поврежденные участки сетчатой ткани к сосудистой оболочке, что предотвращает дальнейшее прогрессирование патологии. При помощи этой процедуры можно укрепить истончения, плоские и субклинические отслойки сетчатки. Своевременное проведенное при разрыве сетчатки лечение дает возможность предотвратить обширную ее отслойку и избежать серьезных необратимых последствий.
Каковы симптомы патологий сетчатки глаза?
Общими для всех патологий сетчатки являются такие проявления:
- появление перед глазами темных пятен;
- уменьшение остроты зрения;
- размытое изображение;
- снижение или потеря периферического зрения;
- плохое зрение в сумерках.
О таких серьезных патологиях, как отслоение или разрыв сетчатки, свидетельствуют такие признаки:
- появление черной завесы перед глазами, не исчезающей при моргании;
- снижение остроты бокового зрения;
- существенное падение остроты зрения;
- неправильное восприятие размеров и форм предметов.
Болезни сетчатки на ранних стадиях проходят бессимптомно. Нередко лечение ее патологий начинают проводить достаточно поздно, поэтому оно позволяет только сохранить только остатки зрения. Поэтому очень важно регулярно обращаться к офтальмологу для прохождения комплексной диагностики.
Почему возникают патологии сетчатки глаза?
К причинам развития различных патологий сетчатки относятся:
- травмы глаз (повреждение сетчатки, стекловидного тела, сосудистой оболочки);
- отравление токсинами;
- наличие миопии;
- воспалительные процессы;
- инфекционные болезни;
- осложнения хирургических вмешательств;
- наследственная предрасположенность;
- гипертония, сахарный диабет и другие подобные хронические заболевания, негативно влияющие на органы зрения.
Спровоцировать развитие различных патологий сетчатки может беременность, генетическая предрасположенность, лишний вес, хронический стресс, воздействие ультрафиолетовых лучей. У людей, страдающих близорукостью, патологии сетчатки встречаются чаще, поскольку при этом заболевании увеличивается длина глаза, из-за чего растягиваются его оболочки и истончается сетчатка на периферии.
Как диагностируются патологии сетчатки?
Проведение полной диагностики дает возможность поставить точный диагноз и провести правильное лечение органов зрения. В нашей клинике с использованием высокотехнологичного оборудования опытными офтальмологами проводятся такие диагностические исследования:
- УЗИ глаза;
- OCT (оптическая когерентная томография);
- определение остроты зрения;
- офтальмоскопия (осмотр глазного дна при помощи специальных инструментов);
- глазная тонометрия (измерение внутриглазного давления).
Показания к проведению лазерной коагуляции глаза
Лазерную коагуляцию в СПб в клинике «ГлазЦентр» делают при наличии таких показаний:
- прогрессирующая миопия (нарушение зрение, при котором человек хорошо видит расположенные близко и плохо — удаленные предметы);
- отслоение сетчатки;
- разрыв сетчатки;
- решетчатая дегенерация сетчатки;
- цереброретиновисцеральный ангиоматоз (проявляется гемангиобластомами сетчатки и ЦНС);
- диабетическая ретинопатия (осложнение диабета, проявляющееся поражением сетчатой оболочки глаз);
- макулодистрофия (болезнь, при которой поражается сетчатка);
- тромбоз центральной вены сетчатки (закупорка вены, при которой нарушается отток крови из глаза);
- травма глаза;
- воспаление сетчатки, приведшее к кровоизлиянию или отеку;
- полная потеря зрения.
Противопоказания к процедуре
Лечение отека сетчатки и других ее патологий лазером нельзя проводить при ее обширной отслойке, а также при глиозе (патология, состоящая в гибели нейронов мозга и их замещении глиальными элементами) 3-й степени и выше. В случае помутнения хрусталика или стекловидного тела, при кровоизлиянии в глазное яблоко сначала нужно провести надлежащее лечение этих патологий и только после этого допустимо делать процедуру с применением лазера.
Реабилитация
Уже через несколько часов после процедуры человек может возвращаться к привычной жизни, но реабилитация занимает 1 месяц. В течение него врачи несколько раз проводят профилактический осмотр глазного дна. На образование прочной спайки нужно примерно 14 дней. Считается, что процедура прошла успешно, если прогрессирование отслойки сетчатки прекращается.
После проведения лазерной коагуляции человеку рекомендуется следовать таким рекомендациям:
- избегать переохлаждения;
- прекратить употребление алкоголя и курение сигарет;
- отказаться от вождения автомобиля;
- ограничить физические нагрузки;
- ограничить пользование телефоном и компьютером;
- не смотреть телевизор, не читать;
- избегать наклонов головы вперед;
- избегать продолжительного пребывания в вертикальном положении;
- временно отказаться от солярия, пляжа, бани, сауны, бассейна, посещения природных водоемов.
В клинике «ГлазЦентр» можно пройти по доступной цене лечение дистрофии сетчатки с использованием самого современного оборудования. Наши специалисты смогут помочь при любом заболевании глаз. Коагуляция сетчатки будет выполнена быстро, безболезненно и профессионально. После нее вы обязательно почувствуете улучшение: зрение перестанет ухудшаться или станет лучше.
Источник


 пр. Ударников, 19
пр. Ударников, 19



