Толщина роговицы у новорожденного
Стадии развития. К моменту рождения глаз имеет все оболочки в том случае, если эмбриогенез (табл. 3) протекал нормально. Глаз новорожденного существенно отличается по размерам, массе, гистологической структуре, физиологии и функциям от глаза взрослого.
Этапы развития. После рождения ребенка зрительный анализатор проходит определенные этапы развития, среди которых можно выделить пять:
- формирование области желтого пятна и центральной ямки сетчатки в течение первого полугодия жизни; из 10 слоев сетчатки «остаются в основном четыре — это зрительные клетки, их ядра и бесструктурные пограничные мембраны;
- увеличение функциональной мобильности зрительных путей-и формирование их в течение первого полугодия жизни;
- совершенствование зрительных клеточных элементов коры и корковых зрительных центров в течение первых 2 лет жизни;
- формирование и укрепление связей зрительного анализатора с другими анализаторами в течение первых лет жизни;
- морфологическое и функциональное развитие черепных нервов в первые (2—4) месяцы жизни.
Становление зрительных функций ребенка происходит соответственно этим пяти этапам развития.
Глазное яблоко. Глазное яблоко (oculus bulbi) новорожденных имеет форму, приближающуюся к шаровидной (рис. 3). По средненным эхобиометрическим данным, переднезадний (сагиттальный) размер его равен 16,2 мм, к году он увеличивается до 19,2 мм,. к 3 годам — до 20,5 мм, к 7 — до 21,1 мм, к 1 — до 22 мм, к 15 годам составляет около 23 мм и к 20 -25 — примерно 24 мм. Величина и форма глазного яблока в известной мере зависят от вида и величины того или иного вида аметропии (миопия, гиперметро-пия, эмметропия). Эти варианты могут быть наследственно детермированы. Знание размеров глаза имеет большое значение при оценке вида и стадии патологии (врожденная глаукома, близорукость и др.).
Наружная оболочка, или капсула, глаза представлена плотной и ригидной тканью, 9/10 ее составляет непрозрачная фиброзная часть склера и 1/10 прозрачная часть — роговица. Капсула-глаза по структуре аналогична твердой мозговой оболочке; она выполняет защитную функцию, обусловливает постоянство формы,, объема и в известной мере тонуса глаза, является остовом для прикрепления глазодвигательных мышц; капсулу прободают сосуды и нервы, а также зрительный нерв.

Роговица. Роговица (cornea) — это основная преломляющая структура глаза (рис. 4). Она прозрачная, гладкая, блестящая, имеет зеркальную поверхность, сферичную форму, не содержит сосудов, проницаема, высокочувствительна. Температура роговицы в условиях открытой глазной щели около 20 °С. Ширина, или горизонтальный диаметр, роговицы у новорожденных равна в среднем 8—9 мм, к году -10 мм, к 11 годам—11,5 мм, что почти соответствует диаметру роговицы у (взрослых. Рост роговицы, увеличение ее размеров происходит за счет растягивания и истончения ткани. Толщина центральной части роговицы уменьшается в среднем с 1,5 до 0,6 мм, а по периферии — с 2,0 до 1,0 мм. Радиус-кривизны передней поверхности роговицы новорожденного равен в среднем 7,0 мм, с возрастом происходит некоторое ее уплощение-и к И годам кривизна составляет в среднем 7,5 мм, как и у взрослых. Кривизна роговицы здорового глаза варьирует в пределах от» 6,2 до 8,2 мм, что в основном согласуется с видом и величиной клинической рефракции.
Преломляющая сила роговицы изменяется в зависимости от» возраста обратно пропорционально радиусу кривизны: у детей первого года жизни она составляет в среднем 46 дптр, а к 7 годам, как и у взрослых, — около 44 дптр. Сила преломления в вертикальном меридиане почти всегда примерно на 0,5 дптр больше, чем в горизонтальном, что и обусловливает так называемый физиологический астигматизм.
Поверхностный слой роговицы — передний эпителий (плоский, многослойный) — является по существу продолжением конъюнктивы. Два его поверхностных слоя хорошо и быстро регенерируют при повреждениях, не оставляя помутнений. Эпителий выполняет .защитную функцию и является регулятором содержания воды в роговице. Его в свою очередь предохраняет от воздействия внешней среды так называемой жидкостный, или прекорнеальный, слой.
Под эпителием роговицы расположена и рыхло с ним связана передняя пограничная мембрана (боуменова оболочка); она бесструктурная, неэластичная, при повреждениях не способна регенерировать, поэтому на месте повреждения остаются помутнения.
Строма (собственное, основное вещество) роговицы располагается под передней пограничной мембраной и сливается с ней без выраженной границы. Это самый главный и массивный слой толщиной до 0,5 мм.
За стромой лежит задняя пограничная мембрана (десцеметова оболочка); она очень прочная, эластичная, при повреждениях регенерирует. К периферии толщина этой мембраны увеличивается, в области лимба она разволокняется и принимает участие в образовании остова трабекул угла передней камеры.
Изнутри роговица покрыта эндотелием. Он состоит из одного слоя призматических шестиугольных клеток, при повреждениях быстро регенерирует. Подобно наружной и внутренней пограничным мембранам эндотелий выполняет барьерную функцию, участвует в формировании трабекулярного аппарата угла передней камеры.
В состав роговицы входит примерно 18% дифинитивного коллагена мезенхимного происхождения, около 2% мукодолисахаридов, белков (альбумин, глобулин), липидов, витаминов С, В2 и др. и до 80 % воды.
Питание роговицы осуществляется главным образом за счет густого перилимбального кровеносного сплетения. В известной мере жизнеспособность роговицы обусловлена проникновением в нее питательных веществ из влаги передней камеры.
Чувствительная иннервация роговицы осуществляется тройничным нервом. Количество нервных окончаний особенно велико в поверхностных слоях, что и обусловливает ее очень высокую чувствительность.
В первые месяцы жизни ребенка роговица малочувствительна вследствие еще не закончившегося функционального развития черепных нервов. В этот период особенно опасно попадание в конъюнктивальный мешок инородных тел, которые не вызывают раздражение глаз, боль и беспокойство ребенка и, следовательно, могут обусловить тяжелые повреждения роговицы (кератиты) вплоть до ее разрушения. В связи с этим в течение первого года жизни ребенка врач в процессе педиатрического патронажа должен часто проводить тщательный осмотр конъюнктивального мешка и роговицы. У годовалого ребенка чувствительность роговицы почти такая же, как у взрослого.
Трофическая иннервация роговицы обеспечивается трофическими нервами, имеющимися в составе тройничного и лицевого нервов. В регуляции процессов обмена роговицы принимает участие и симпатическая нервная система.
Источник
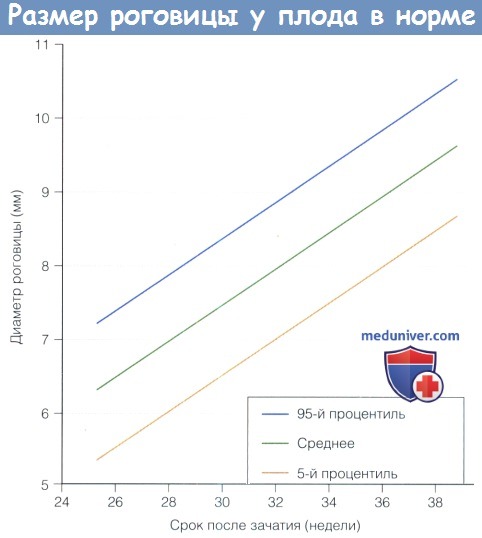
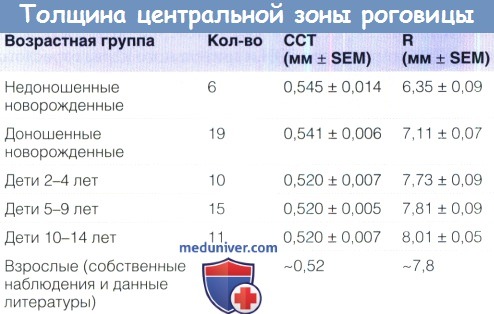
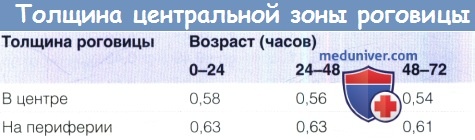
Продукция слезы и размеры роговицы в нормеа) Продукция слезы в норме. Слезотечение не является проблемой при раскрывании глаз самыми маленькими недоношенными младенцами. Позже у недоношенных младенцев (30-37 недели после зачатия) базальная слезопродукция (измеряемая после закапывания местного анестетика) составляет в среднем 6,2 (±4,5 SD) мм, а у доношенных младенцев — 9,2 (±4,3) мм при измерении полосками для теста Ширмера. Рефлекторная слезопродукция составляет в среднем 7,4 (±4,8) мм у недоношенных и 13,2 (±6,5) мм у доношенных младенцев. б) Размеры роговицы в норме. Роговица недоношенного младенца не обладает достаточным блеском и прозрачностью, что затрудняет диагностику. Мелкая передняя камера, миоз и голубоватые радужки являются признаками недоношенности. Диаметр роговицы младенцев на сроке 25-37 недель после зачатия каждые 15 дней увеличивается на 0,5 мм, с 6,2 до 9,0 мм. Горизонтальный и вертикальный размеры роговицы доношенного младенца составляют 9,8±0,33 мм и 10,4±0,35 мм у мальчиков, и 10,1 ±0,33 мм и 10,7±0,29 мм у девочек. В раннем младенческом и раннем детском возрасте диаметр роговицы увеличивается на два миллиметра (приблизительно на 20%). К семи годам роговица достигает размеров роговицы взрослого, 11,7 мм. Толщина центральной зоны роговицы. Аномальная толщина центральной зоны роговицы влияет на внутриглазное давление, также у детей может иметь значение гистерезис роговицы. Толщина центральной зоны роговицы (central corneal thickness — ССТ) доношенного младенца на 0,54 мм толще, чем у годовалого ребенка. Результаты оптической пахиметрии центральной зоны и измерений кривизны роговицы недоношенных и доношенных детей приведены в таблице ниже. Средняя ССТ у недоношенных младенцев со сроками менее 33 недель через пять суток после рождения равна 0,656 мм (SD±0,103 мм), а в возрасте 110 дней — 0,566 (SD±0,064). У доношенных новорожденных центральная толщина роговицы равна 0,573+0,052 мм (разброс 0,450-0,691 мм), а толщина роговицы на периферии 0,650±0,062 мм (разброс 0,520-0,830 мм). В таблице 6.2 показано уменьшение толщины роговицы в течение первых нескольких дней жизни. Результаты другого исследования подтверждают приведенные выше данные, в нем также измерялась толщина роговицы на периферии: в верхней части она составила 0,696+0,055 мм, в нижней — 0,744±0,062 мм, с носовой стороны — 0,742±0,058 мм, и с височной — 0,748±0,055 мм. К возрасту около трех лет толщина роговицы ребенка становится такой же, как и у взрослого. Не существует значимых расовых различий толщины центральной зоны роговицы. Плотность кератоцитов у младенцев составляет примерно 60000 клеток на кубический миллиметр, это число в течение всей жизни ежегодно уменьшается на 0,3%. На 12 неделе гестации количество клеток эндотелия превышает 10.000 на квадратный миллиметр, к рождению это число уменьшается вдвое, у детей плотность клеток эндотелия составляет 4000 на квадратный миллиметр.
— Также рекомендуем «Размеры зрачка и хрусталика в норме» Оглавление темы «Физиология глаза.»:
|
Источник
Роговица — один из органов человеческого глаза, который незначительно меняется в размерах при росте всего организма. Ее диаметр увеличивается с рождения примерно до 4 лет, далее оставаясь постоянным. Но при некоторых заболеваниях размер роговицы не соответствует возрасту — она бывает слишком малой или большой по отношению к размеру глаза.
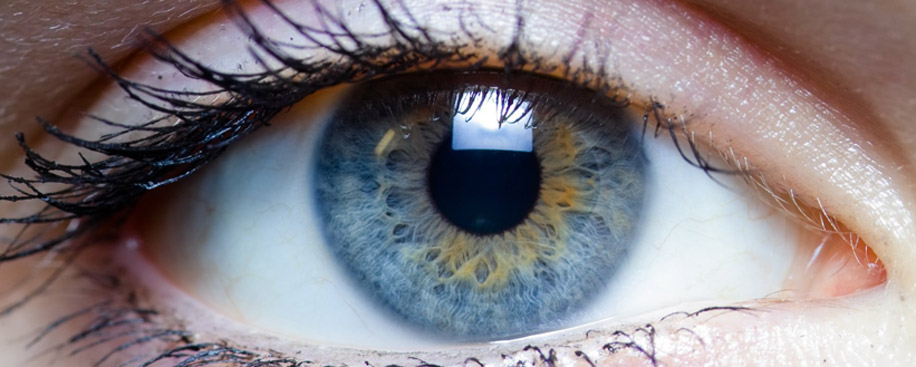
Обусловлены такие патологии, как правило, врожденными аномалиями роговицы. Вообще ее диаметр составляет примерно одну шестую часть от площади видимой части глаза. Роговица представляет собой выпукло-вогнутую линзу, ее функция — преломление должным образом световых лучей, попадающих в глаза. Диаметр равен примерно 10 мм плюс-минус 0,56 мм, но вертикальный размер обычно на 0,5-1 мм меньше горизонтального. Средний радиус кривизны роговицы составляет около 7,8 мм.
Этот орган у новорожденного ребенка имеет диаметр около 9 мм. Роговица растет примерно до 4 лет, дальше оставаясь одного размера. При развитии некоторых офтальмологических патологий она бывает слишком маленькой либо, наоборот, большой. Рассмотрим подробнее эти заболевания.
Мегалокорнеа
Редко встречающаяся генетическая аномалия, при которой размер роговицы превышает физиологическую норму и может достигать 13 мм. При диагнозе «мегалокорнеа» могут развиться неприятные последствия:
иридодонез — дрожание радужки при движениях глаз;
растяжение цилиарной мышцы;
сужение зрачка;
катаракта и т.д.

Мегалокорнеа может привести к развитию миопии или астигматизма из-за изменения преломляющей силы увеличенной роговицы. При этом назначаются соответствующие средства коррекции — контактные линзы или очки. У больных с мегалокорнеа после 30 лет велик риск развития катаракты. Врач при осмотре заметит начавшееся помутнение и назначит хирургическую операцию при отсутствии противопоказаний. В целом же при этой патологии поддерживается нормальная жизнедеятельность с применением лечебной терапии.
Микрокорнеа
Данная офтальмологическая патология, наоборот, характеризуется слишком маленьким размером роговой оболочки по сравнению с обычным — он составляет менее 10 мм. Нередко заболевание сопутствует микрофтальму — уменьшенному размеру глазного яблока, хотя может быть самостоятельным и при нормальном размере зрительного органа. Обычно размер роговицы при данной патологии составляет около 9 мм, однако в критичных случаях она сильно истончается, а диаметр может уменьшится до 2-3 мм.
Причины микрокорнеа — неправильное развитие роговицы у плода во втором триместре беременности. Кроме того, аномалия может появиться в результате иных патологий глазного яблока. Ее последствием нередко является глаукома из-за нарушения свободного оттока жидкости из глаза.

Лечение патологии зависит от степени ее выраженности. Стандартный способ коррекции — использование телескопических очков. Если микрокорнеа сопровождается осложнениями (катарактой, глаукомой и т.д.), то назначается соответствующая операция по их устранению.
Качество зрения при микрокорнеа вполне можно восстановить, если следить за его состоянием и регулярно посещать офтальмолога. Он вовремя сможет обнаружить осложнения и рекомендовать подходящую терапию.
Какие еще врожденные аномалии роговицы бывают?
Существует еще несколько врожденных патологий роговицы. Так, кератоконус — заболевание, при котором роговая оболочка истончается и становится конусовидной формы вместо сферической. Оптические функции органов зрения при этом нарушаются, а качество зрения существенно падает. Заболевание передается по наследству и проявляется обычно в подростковом возрасте. Его классический симптом — монокулярная полиопия, особенно заметно проявляющаяся при рассматривании светлых предметов на темном фоне. Глаз вместо одного объекта видит множество его хаотичных повторений.
При кератоглобусе роговица имеет шаровидную форму (глобуса), а также истончается. При этом заболевании часто развивается близорукость и астигматизм. Диагностируется обычно в детском возрасте и медленно прогрессирует сразу на обоих глазах. Корректируется специальными контактными линзами. При врожденном кератоторусе роговица имеет торическую форму. Он сочетается с астигматизмом высоких степеней (до 18,0 дптр).
Врожденные аномалии роговицы в большинстве случаев подлежат успешной коррекции. Пациенту важно регулярно посещать офтальмолога, чтобы контролировать течение заболевания.
Источник
Многих родителей сразу после рождения ребенка, волнует вопрос: какое зрение у их новорожденного малыша, видит ли он и как происходит становление и созревание глаза и возможности видеть у детей первого года жизни. Попробуем разобраться с этим вопросом.
Формирование зрительного анализатора начинается с 3 недели внутриутробного развития и продолжается в течение всей беременности.
К моменту родов глаз новорожденного уже полностью анатомически сформирован, но некоторые структуры еще до конца не созрели.
В связи с этим зрение новорожденного ребенка обусловлено следующими состояниями:
- незрелостью сетчатки;
- неполным формированием нейронных связей зрительного нерва с головным мозгом; незрелостью зрительных центров коры головного мозга;
- слабостью цилиарной мышцы;
- незавершенным развитием глазодвигательных нервов.
Поэтому учитывая незрелость многих структур, отвечающих за зрение, новорожденный видит только свет и тень, то есть его зрение на уровне светоощущения. И только по мере роста и развития происходит формирование зрительного анализатора, что приводит к улучшению зрительных функций.
Развитие зрения у новорожденных по месяцам:
Новорожденный
- различает только свет и тень — светоощущение;
- зрачки реагируют на свет;
- возможно наличие периодического содружественного косоглазия (это вариант нормы).
1 месяц
- ребенок видит предметы на расстоянии примерно 30 см;
- возможна кратковременная задержка взгляда на источнике света;
- периодически может появляться косоглазие.
2-3 месяц
- ребенок видит ближнее пространство, то есть предметы, располагающиеся на расстоянии до 80 см;
- предметы двухмерные (ширина и высота); начинает распознавать контрастные рисунки (черно-белые полосы или круги); начинает распознавать цвета: сначала красный;
- длительно задерживает взгляд на игрушке; пытается следить за движущейся игрушкой; начинает формироваться бинокулярное зрение;
- может сохраняться периодическое косоглазие.
4-6 месяц
- ребенок продолжает осваивать ближнее пространство;
- изображения становятся трехмерными (ширина, высота, глубина);
- начинает распознавать разные цвета; задерживает взгляд на игрушке и следит за движущимися предметами;
- узнает родителей, видит себя в зеркале;
- к 6 месяцам формируется бинокулярное зрение.
7-12 месяц
- ребенок осваивает дальнее пространство – до 7-8 метров;
- увеличивается острота зрения, ребенок видит мелкие предметы;
- ориентируется в пространстве;
- малыш способен оценивать расстояние до предметов;
- видит предмет, дотягивается до него или подходит к нему и хватает;
- не должно быть эпизодов косоглазия.
В дальнейшем по мере роста и развития ребенка происходит совершенствование зрительных функций.
Острота зрения новорожденного достигнет уровня взрослого только к школьному возрасту, примерно к 7 годам.
Важно знать: если после того, как у новорожденного сформировалась фокусировка зрения, наблюдается отклонение глаз в какую-либо сторону нужно обратиться к врачу для определения причины косоглазия.
Существует мнение, что у новорожденного перевернутое зрение. Но это не так — зрительный центр коры головного мозга, обрабатывая информацию от сетчатки, переворачивает изображение в то положение, которое нужно.
Как проверяют зрение у новорожденного?
Здоровый ребенок впервые осматривается врачом-офтальмологом в возрасте 1 месяц, но если еще в роддоме у неонатолога появляются какие-либо сомнения по поводу состояния глаз, то он назначает консультацию специалиста раньше.
Существуют различные методы определения зрительных функций у детей, возможность их применения зависит от возраста ребенка.
Определить остроту зрения у новорожденного в роддоме и в 1 или 2 месяца невозможно из-за возраста. Для оценки состояния зрительного анализатора проводят внешний осмотр и офтальмоскопическое исследование.
При офтальмологическом осмотре в раннем грудном возрасте врач обращает внимание на следующие особенности:
- форма и подвижность век;
- расположение глазного яблока в полости глазницы;
- симметричность расположения глаз;
- оценка движения глазных яблок.
До того как ребенок научится следить за предметом, движения глаз определяются путем изменения положения головы ребенка (повернуть голову вправо, влево).
Также определяют:
- наличие косоглазия;
- оценивают размер зрачков, их реакцию на свет;
- проверяют прозрачность сред глаза: роговицы, влаги передней камеры, хрусталика, стекловидного тела;
- оценивают состояние сетчатки, ретинальных сосудов и диска зрительного нерва.
После того, как ребенок научится задерживать взгляд на предмете, то можно определить величину рефракции.
Рефракцию определяют следующими способами:
- скиаскопическое исследование;
- с помощью педиатрического авторефрактометра PlusOptix.
Как определить зрение ребенка дома
Очень важно вовремя выявлять наличие патологии глаз у детей. Поэтому родители должны знать, как проверить зрение новорожденного в домашних условиях.
Для этого нужно пристально следить за развитием малыша: смотреть реагирует ли ребенок на свет, обращает ли внимание на маму, какого размера зрачки, есть ли косоглазие; у детей старше 1 месяца дополнительно нужно обращать внимание на то, как следит малыш за игрушками, видит ли мелкие детали.
Для проверки зрения дома можно провести следующий тест: прикрыть ладонью сначала один глаз ребенка, затем другой и показывать игрушку. Если ребенок смотрит и следит за игрушкой и не пытается убрать вашу руку, то значит что зрение нормальное.
Особенности формирования зрения у недоношенных новорожденных
Глаз недоношенного ребенка отличается не только своей функциональной незрелостью, но и незавершенным анатомическим строением. Именно недоразвитие сосудов сетчатки играет важную роль в развитии такого грозного заболевания как ретинопатия недоношенных.
Дети с ретинопатией недоношенных входят в группу риска по развитию слабовидения и слепоты среди детского населения.
Недоношенный ребенок, рожденный на сроке менее 35 недель гестации и/или массой менее 2000 г, должен быть осмотрен офтальмологом не позднее 4 недели жизни. При осмотре внимание уделяется прозрачности сред глаза, состоянию сетчатки и ретинальных сосудов. Формирование сетчатки и зрения у недоношенных детей происходит по мере роста и развития, но возможно некоторое отставание в развитии зрительных функций по отношению к доношенным деткам.
врач-педиатр Сазонова Ольга Ивановна
Источник