Субэпителиальные инфильтраты в роговице это
Как правило, изолированного аденовирусного эпидемического кератита не бывает – заболевание развивается в форме аденовирусного кератоконъюнктивита.
Аденовирусный эпидемический кератоконъюнктивит возникает достаточно часто и имеет эпидемический характер.
Вспышки заболевания возникают в разное время года, как у детей, так и взрослых. Возбудителем аденовирусного эпидемического кератоконъюнктивита является аденовирус серотипов 8, 11, 19; в более редких случаях заболевание может вызывать аденовирус серотипов 9, 15, 29, 37. Аденовирусный эпидемический кератоконъюнктивит передается преимущественно контактным путем: через предметы общего пользования, растворы лекарственных препаратов (в том числе глазные капли, которые используются несколькими членами семьи и т.д.) и медицинские инструменты. В редких случаях заболевание может передаваться воздушно-капельным путем.
Инкубационный период (период от момента заражения до заболевания) составляет, как правило 4-7 дней. Заболевший заразен для окружающих в течение 14 дней.
Заболевание начинается остро. Как правило, поражаются оба глаза, но не одновременно (сперва появляются симптомы на одном глазу, через 1-5 дней – на другом глазу.
Жалобы при аденовирусном эпидемическом кератоконъюнктивите на: отек век, покраснение глаз, слезотечение, светобоязнь, ощущение инородного тела, резь в глазах. В первые дни появляется региональная аденопатия (увеличение и болезненность близлежащих лимфоузлов). При осмотре: резкая гиперемия и отек конъюнктивы, отек век, отделяемое скудное.
Через 5-9 дней от начала заболевания 1-я фаза (острая фаза) переходит во 2-ю фазу – фазу высыпания роговичных инфильтратов: под эпителием роговицы появляются характерные точечные инфильтраты. При появлении множественных инфильтратов в центральной части роговицы – пациенты начинают жаловаться на снижение зрения. Инфильтраты могут сопровождаться конъюнктивальными кровоизлияниями и микроэрозиями роговицы (эпителиопатией).
Диагноз аденовирусного эпидемического кератоконъюнктивита ставят на основании анамнеза (контакта с больными, посещение мед.учреждения и т.д.), жалоб пациента, данных осмотра.
Дополнительно используют методы лабораторной диагностики: метод определения флюоресцирующих антител в соскобах конъюнктивы, ПЦР (полимеразную цепную реакцию), метод выделения вируса. В последнее время появился метод экспресс-диагностики при помощи RPS-детектора.
Лечение аденовирусного эпидемического кератоконъюнктивита. На стадии конъюнктивита (в острой фазе) назначают офтальмоферон 8-10 раз в течение 7 дней и 4-6 раз в последующую неделю. При выраженных аллергических проявлениях добавляют глазные капли Опатанол – 2 раза в сутки, кларотадин – 1 таблетка/сутки. При присоединившейся вторичной бактериальной инфекции или риске такой инфекции назначают глазные капли Тобрекс 2Х 2 раза в день или Ципромед – 3 раза в день.
Если заболевание переходит во вторую фазу и появляются субэпителиальные инфильтраты, назначают Офтальмоферон 6-10 раз в сутки и 0,1% раствор Дексаметазона – 3 раза в сутки или Пренацид – 3 раза в сутки.
Дополнительно назначают препараты для восстановления и ускорения эпителизации роговицы – Баларпан – 2 раза в сутки или мазь витА-ПОС – 2 раза в сутки. Также назначаются препараты искусственной слезы или Хилозар-комод – 3 раза в день – длительно. При остаточном покраснении глаз назначают Октилия 2 раза в день – 2 недели.

Субэпителиальные инфильтраты при аденовирусном эпидемическом кератоконъюнктивите
Источник
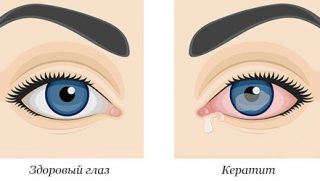
Инфильтрат роговицы – один из отличительных признаков кератита (воспаления роговицы), для которого характерны также помутнения роговой оболочки, снижение остроты зрения.

Инфильтраты могут иметь различные формы и размеры, а также располагаются на различной глубине.
Разновидности патологии
В зависимости от глубины захвата воспалительных явлений кератиты делятся на поверхностные, которые охватывают около 1/3 толщи роговой оболочки, и глубокие – воспаление достигает стромы (основа роговицы).
В зависимости от локализации инфильтрата кератиты бывают:
- центральные – инфильтрированная ткань размещена в области зрачка;
- парацентральные – инфильтрат находится в зоне пояса радужной оболочки;
- периферические – воспаление локализуется в области лимба (край роговицы).
Классификация кератитов в зависимости от причины возникновения:
- Внутренний кератит провоцируют болезнетворные микроорганизмы, аллергическая реакция, аутоиммунные процессы, авитаминоз. К этой группе можно отнести кератиты, происхождение которых неизвестно (нитчатый кератит или розацеа).
- Внешний кератит провоцируют травмы, вирусы, кератомикоз, аномалии, которые появились из-за размножения бактерий вследствие конъюнктивита или мейбомита.
Клиническая картина
Независимо от формы заболевания проявляется роговичный синдром, который проявляется следующими симптомами:
- фотофобия;
- боль в глазном яблоке;
- избыточное выделение слезной жидкости;
- непроизвольное сокращение круговых мышц;
- снижение резкости изображения;
- ощущение инородного тела в глазу.
Воспалительный инфильтрат роговицы раздражает нервные корешки и провоцирует роговичный синдром. При отсутствии лечения роговица мутнеет, её чувствительность снижается.
Инфильтрат приобретает серый цвет, если в его составе преобладают клетки лимфы. Большое количество лейкоцитов (белые кровяные клетки) делает образование жёлтым.
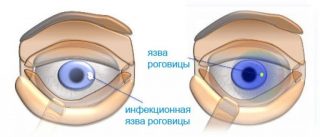
Поверхностные кератиты иногда проходят самостоятельно и наступает полное выздоровление. При глубокой форме патологии роговая оболочка часто мутнеет, снижается острота зрения. В наиболее запущенных случаях возможно изъязвление роговицы.
После стихания воспалительного процесса язва заживает, а строма рубцуется. Как следствие, на роговой оболочке возникает бельмо (помутнение). При отсутствии лечения глубоких язв формируется грыжа десцеметовой мембраны.
Всевозможные осложнения: перфорация язвы, катаракта, глаукома, воспаление нервов и т. д. Если воспаление захватывает несколько отделов, это может привести к потере глаза.
Лечение
Чтобы уменьшить воспаление, купировать боль, предотвратить сращение зрачка используют мидриатики. Чаще всего врачи назначают Атропин в форме капель и мази, раствор Скопаламина и Адреналина. Также применяется электрофорез, при котором используют раствор Атропина.

Кератит бактериального происхождения и язвы на роговице лечат с помощью сульфаниламидов и антибактериальных препаратов в форме раствора или мази. Если на роговой оболочке присутствуют глубокие язвы, то антибактериальные препараты вводят в конъюнктивальный мешок, также назначают препараты системного действия.
После уменьшения воспалительных явлений назначается осмотерапия и рассасывающее лечение. В отдельных случаях проводят операцию.
Чтобы предотвратить появление инфильтратов роговицы, необходимо своевременно лечить блефарит, конъюнктивит и другие воспалительные болезни глаз, а также избегать травм.
Воспользуйтесь удобным поиском по сайту ,чтобы найти больше информации о болезнях и их лечении, терминах, встречающихся в статьях.
Чтобы узнать больше о воспалительных процессах в оболочках глаза и не ошибиться с диагнозом – читайте публикацию о хориоидите – воспалении сосудистой оболочки глаза.
Источник
Кератит — это собирательный термин для обозначения группы воспалительных заболеваний. Их общие признаки: боль, помутнение в глазах и покраснения из-за поражения роговой оболочки.
Из общего числа диагнозов в современной офтальмологии, на кератит приходится в среднем 5%. Воспаление роговой оболочки может закончиться слепотой, поэтому важно своевременно определить причину его возникновения и начать лечение.
Решите свою проблему
1
Консультация
у профессора и д.м.н.
2
Диагностика из
13+ исследований
3
Лучшее оборудование
и тех. оснащение
Задайте вопрос
Классификация воспаления роговицы
Роговица — это внешняя прозрачная оболочка глазного яблока. Состоит из 6 слоёв, каждый из которых выполняет определённую зрительную функцию. От них зависит также острота и чёткость зрения.
Обычно поражение роговой оболочки начинается с мелкого повреждения. Потом из-за воздействия микрофлоры развиваются воспалительные процессы. Иногда их последствия необратимы. Поэтому поставить диагноз и приступить к лечению кератита нужно как можно скорее.
Инфильтрат — главный признак развития воспалительного процесса. Это смесь клеточных элементов с кровью и лимфой. Она появляется при воспалениях и скапливается в разных участках роговицы.
Классифицировать кератит можно по расположению воспалений и причинам их возникновения.
| Вид кератита | Характерные особенности |
|---|---|
| Исходя из поражённого слоя роговой оболочки | |
| Поверхностный | Затрагивает верхние слои роговицы. Поражается наружный эпителий, Боуменова оболочка и строма. Может стать осложнением конъюнктивита или воспаления слёзного мешка. Рубцы при поверхностной форме не появляются. |
| Глубокий | Воспаляется роговая строма целиком. При глубоком кератите формируются рубцы и падает острота зрения. |
| В соответствии с областью скопления инфильтрата | |
| Центральный | Инфильтрат собирается в области зрачка. |
| Периферический | Инфильтрат находится на периферии роговицы, который называется лимб. |
| Парацентральный | Инфильтрат собирается в поясе радужки. |
| В соответствии с этиологией | |
| Акантамёбный | Наиболее опасная форма. Развивается при поражении амёбой Acanthamoeba, может привести к потере зрительной функции. В основном от такой формы кератита глаза страдают пациенты, которые носят контактные линзы. |
| Весенний | Развивается под воздействием аллергенов. Сопровождается светобоязнью и ощущением инородного тела в глазу. У пациента при этом неконтролируемо текут слёзы. |
| Бактериальный | Возбудитель — грамположительная бактерия золотистого стафилококка или грамотрицательная палочковидная бактерия Pseudomonasaeruginosa. |
| Вирусный | У взрослых чаще всего вирусную форму кератита возбуждает герпес -70%. У детей воспаление бывает осложнением кори или ветряной оспы. |
| Грибковый | Возбудитель — паразитические грибы. Заболевание поражает глубокие слои роговой оболочки. Осложнением может стать бельмо. |
| Нейрогенный | Развивается из-за поражения тройничного нерва. Он обеспечивает чувствительность органам зрения. Заболевание в такой форме не сопровождается болью. |
| Фотокератит | Возникает из-за ожога роговицы UV-лучами. Наиболее распространённые причины: работа со сварочным аппаратом без спецсредств и длительное пребывание на солнце. |
| Гнойная и ползучая язва | Гнойные язвы появляются в роговице после её повреждений. |
| Неязвенный | Возбудитель — грамотрицательные бактерии. Они вызывают отёки эпителиального слоя. Язвы не появляются. |
Симптомы кератита
Симптоматика разных форм почти не отличается. Главный признак развития заболевания — роговичный синдром. Он возникает из-за раздражения нервных окончаний роговицы. При нём чувствуется:
- Сильная боль в органах зрения.
- Ощущение в глазу инородного тела.
- Полное или частичное поражение рогового слоя.
- Светобоязнь.
- Непроизвольное сокращение круговой мышц.
- Ухудшение остроты зрения.
Диагностика кератита
С помощью обследования, врач выявит природу возникновения заболевания. Для этого нужно узнать, какие патологии перенёс пациент. В диагностику входит:
- Сбор анамнеза и проведение физикального осмотра глаза.
- Биомикроскопические исследования роговицы. Необходимы для выявления её патологических изменений и оценки прозрачности оптических структур.
- Острота зрения.
- Чувствительность роговицы.
- УЗ — диагностика.
- Флюоресцеиновый тест. Нужен для выявления язвенных и эрозионных областей.
- Лабораторные исследования на наиболее распространенные инфекции, выявление маркеров ревматологических и аллергических заболеваний.
Лечение кератита глаза
План терапии разрабатывает офтальмолог, опираясь на особенности клинической ситуации и причину возникновения патологии. Учитываются и индивидуальные противопоказания. Также пациентам, которые носят контактные линзы, придётся отказаться от них перед лечением.
Если воспаление было вызвано бактериями, пациенту чаще всего назначают капли с антибиотиками. Также эффективны местные мази и инъекции.
Аллергический кератит лечится антигистаминными препаратами. Также эффективны инъекции гормональных препаратов под соединительную оболочку глаза.
Для лечения вирусной формы кератита будут полезны мази с противовирусным препаратом ацикловиром в составе.
Пройти диагностику кератита можно в офтальмологической клинике «Сфера». Мы располагаем уникальным комплексом оборудования, которое позволяет поднять диагностику на новый качественный уровень. Врачам известны все инновационные методы лечения и симптомы кератита. Процедуры проводятся в соответствии с международными стандартами. Не откладывайте лечение и записывайтесь на приём к нашим специалистам прямо сейчас: +7 (495) 139-09-81.
Источник
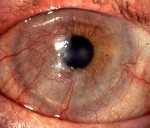
Розацеа-кератит – воспалительно-инфильтративное поражение роговицы, ассоциированное с розовыми угрями кожи лица. Розацеа-кератит сопровождается роговичным синдромом, явлениями слизисто-гнойного конъюнктивита и ирита, возникновением инфильтратов и язвочек на роговице, которые развиваются на фоне высыпаний на коже лица. Диагностика розацеа-кератита основана на данных биомикроскопии, визометрии, инстилляционной пробы с раствором флюоресцеина, обследования на демодекс. Лечение розацеа-кератита проводится офтальмологом и дерматологом; требует назначения кортикостероидов в виде капель, мазей, субконъюнктивальных инъекций; мидриатиков, витаминов группы В, физиолечения. В осложненных случаях проводится кератопластика.
Общие сведения
Розацеа-кератит, наряду с нитчатым кератитом и разъедающей язвой роговицы, относится в офтальмологии к эндогенным кератитам неясной этиологии. Данная форма заболевания патогенетически тесно связана с хроническим воспалительным заболеванием кожи лица — розовыми угрями (розацеа). При этом у 50% пациентов розацеа-кератит развивается после, а у 20% — до появления кожных высыпаний; в некоторых случаях кожа и глаза поражаются одновременно. Розацеа-кератит имеет рецидивирующее прогредиентное течение и в исходе может приводить к слепоте.
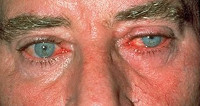
Розацеа-кератит
Причины розацеа-кератита
Причины развития розацеа-кератита, как и кожного заболевания акне розацеа, неизвестны. Предполагается, что определенную роль в этиопатогенезе розацеа-кератита играют заболевания ЖКТ (гастриты с пониженной или повышенной кислотностью, спастический колит, холецистит, хеликобактерная инфекция), эндокринопатии (сахарный диабет, гипофизарная недостаточность, гипотиреоз, надпочечниковая недостаточность, дисменорея), нейровегетативные расстройства (вегето-сосудистая дистония, гипертоническая болезнь), наследственность. В последние годы широко обсуждается этиологическая роль клещей демодекс в этиологии розовых угрей и розацеа-кератита. Доказана связь розацеа-кератита с витаминной недостаточностью – гиповитаминозом В6, В12.
Провоцирующими факторами могут выступать чрезмерная инсоляция, холод, стресс, особенности питания (злоупотребление алкоголем, острой и пряной пищей, горячими напитками), физические нагрузки, прием пероральных контрацептивов, менопауза и др.
Классификация розацеа-кератита
Клинически розацеа-кератита может протекать в форме поверхностного краевого инфильтрата, субэпителиального инфильтрата и прогрессирующей язвы роговицы. Поверхностная форма розацеа-кератита характеризуется образованием у лимба серовато-белых инфильтратов, которые слегка возвышаются над поверхностью роговицы и содержат пучок поверхностных сосудов. При распаде инфильтратов образуются язвочки, которые после эпителизации оставляют незначительные помутнения роговицы.
Субэпителиальные инфильтраты располагаются под роговичным эпителием в виде мелких выпуклых узелков серого цвета. Распад узелков сопровождается изъязвлением, васкуляризацией и отложением солей кальция, вследствие чего образуются помутнения мелового оттенка. Прогрессирующий розацеа-кератит протекает с формированием обширной язвы с валикообразно приподнятым краем. К другому, плоскому краю язвы роговицы тянутся грубые новообразованные сосуды.
Симптомы розацеа-кератита
Розацеа-кератит характеризуется двусторонней локализацией и рецидивирующим прогрессирующим течением. Поражение роговицы всегда развивается на фоне высыпаний (розовых угрей) на коже лица.
Клинически розацеа-кератит проявляется выраженным роговичным синдромом: жжением и резью в глазах, гиперемией конъюнктивы, слезотечением и фотофобией. Отмечаются смешанная инъекция глазного яблока, легкий конъюнктивит со слизисто-гнойным отделяемым, телеангиэктазии на коже век. Нередко розаце-кератиту сопутствует хронический блефарит и халязионы. В тяжелых случаях развивается ирит, склерит, гипопион.
Розацеа-кератит сочетается с кожными проявлениями в области лица. Они включают в себя эритему щек, носа, лба; телеангиэктазии; шелушение, жжение и покалывание кожи; папуло-пустулезные высыпания ярко-красного цвета; гипертрофические изменения кожи отдельных частей лица (ринофиму, метофиму, блефарофиму, отофиму, гнатофиму).
Обострение высыпаний розовых угрей на лице вызывает новую атаку розацеа-кератита. Каждая последующая инфильтрация роговицы приводит к углублению язвенного дефекта, врастанию новых сосудов и более обширному рубцеванию. Прогрессирующая язва роговицы приводит к истончению или расплавлению роговой оболочки глаза. Каждое новое обострение розацеа-кератита сопровождается еще большим ухудшением зрения.
Диагностика розацеа-кератита
При диагностике розацеа-кератита всегда учитывается связь глазных проявлений с акне розацеа. Поэтому лечебно-диагностические мероприятия должны проводиться совместными усилиями офтальмолога и дерматолога.
Офтальмологическое обследование при розацеа-кератите заключается в проведении биомикроскопии глаза с помощью щелевой лампы, эндотелиальной и конфокальной микроскопии роговицы, пахиметрии, компьютерной кератометрии. Дефекты роговичного эпителия обнаруживаются в процессе проведения инстилляционной флюоресцеиновой пробы. Для оценки тяжести поражения и степени снижения остроты зрения проводится визометрия.
С целью дифференциальной диагностики этиологии кератита показано проведение соскоба эпителия роговицы с его последующим цитологическим исследованием. Для исключения демодекоза век прибегают к эпиляции ресниц и их исследованию на демодекс.
При необходимости к обследованию пациентов с розацеа-кератитом привлекаются гастроэнтеролог, эндокринолог, невролог.
Лечение розацеа-кератита
Топическая терапия розацеа-кератита включает применение кортикостероидных препаратов (гидрокортизона, дексаметазона, преднизолона) в виде инстилляций, мазевых аппликаций, субконъюнктивальных инъекций. Местно назначается закапывание в конъюнктивальную полость витаминов (цитраля, рибофлавина), закладывание за нижнее веко ускоряющих репарацию гелей, тиаминовой и инсулиновой мазей. С целью профилактики иридоциклита в глаза закапывают мидриатики.
При наслоении вторичной инфекции показано применение сульфаниламидов, антибиотиков (тетрациклина, левомицетина, пенициллина) в виде глазных мазей и капель. Хорошим лечебным эффектом при розацеа-кератите обладает электрофорез с дифенгидрами́ном и рибофлавином поочередно в течение месяца, затем электрофорез аскорбиновой кислоты и гидрокортизона. В рамках комплексного лечения розацеа-кератита проводятся перилимбальные или перивазальные новокаиновые блокады.
Общая терапия при розацеа-кератите включает прием антигистаминных средств, биогенных стимуляторов, поливитаминов. В периоды обострений рекомендуется безуглеводная, бессолевая диета.
С целью ускорения эпителизации дефектов производится выскабливание и туширование участков воспаления роговицы, прижигание расширенных сосудов. При осложненной язве роговицы показано проведение сквозной кератопластики.
Параллельно с офтальмологическими проявлениями проводится лечение кожных высыпаний (криотерапия, лазеротерапия, медикаментозные курсы), сопутствующей патологии ЖКТ, эндокринных органов, санация фокальной инфекции.
Прогноз и профилактика розацеа-кератита
Рецидивирующее течение розацеа-кератита приводит к помутнениям роговицы различной интенсивности, что неизбежно сказывается на остроте зрения. Ввиду того, что розацеа-кератит протекает в хронической форме, следует стараться избегать факторов, провоцирующих обострение: перегревания, переохлаждения, погрешностей в питании и т. д. Необходимо систематическое наблюдение пациентов с акне розацеа дерматологом и офтальмологом.
Источник