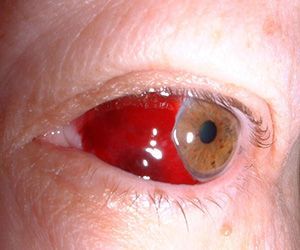
Спайка в глазу лечение
Передние сращения могут стать причиной закрытоугольной глаукомы, так как в этом случае радужка создает препятствие для оттока водянистой влаги из передней камеры. При этом нарастает внутриглазная гипертензия. Если на фоне передних синехий имеется повышенное давление внутри глазного яблока, то необходимо выполнить циклодиализ.
При задних синехиях также может возникнуть глаукома, однако механизм повышения давления в этом случае иной. Радужка, срастаясь с хрусталиком, нарушает отток внутриглазной влаги из задней камеры в область передней. Такой блок приводит к повышению уровня внутриглазного давления.
При задних сращениях синехии могут быть отдельные или образовывать непрерывную ленту между краем радужки и хрусталиком. В случае вторичных изменений экссудат в районе зрачка может возникнуть полное заращение отверстия. Предхрусталиковая мембрана (круговое сращение) вызывает полное разобщение камер (передней и задней) глазного яблока, в результате чего возникает внутриглазная гипертензия. При достаточном скоплении водянистой влаги в задней капере, радужная оболочка под действием давления начинает выбухать в переднюю камеру, то есть возникает так называемый бомбаж радужки. При образовании кольцевой синехии между радужкой и хрусталиком (передней его капсулой) может возникать полное заращение зрачкового отверстия.
Интересно, что синехии могут формироваться как при естественном хрусталике, так и после операции по трансплантации ИОЛ. Степень сращений различается в зависимости от тяжести и продолжительности перенесенного воспалительного заболевания.
Лечение синехий глаза
При начале формирования сращений эффективность могут проявлять различные протеолитические ферменты, к которым относят фибринолизин, химотрипсин, лекозим, трипсин, стрептодеказу и коллализин. При этом важным является не столько протеолитическое воздействие препарата, сколько увеличение проницаемости тканей для питательных соединений, а также торможение формирования соединительнотканных клеток в области воспаления.
При лечении синехий используют лидазу, которая приводит к улучшению текучих свойств гиалуроновой кислоты. Кроме того, она повышает проницаемость тканей для межклеточной жидкости. В результате последняя в меньшем количестве скапливается в этой области.
Для проведения ферментотерапии применяют традиционные методики (инстилляция капель, введенение парабульбарную область или под конъюнктиву) или физиотерапевтические методы (фонофорез, электрофорез). Дополнительно применяют местное или системное введение ангиопротекторов.
Цитоплегические препараты (мидриатики), к которым относят гоматропин (действие аналогично атропину) используют при задних синехиях. Эти средства сохраняют зрачок в расширенном состоянии, в результате чего он находится на некотором удалении от капсулы хрусталика. Таком образом предотвращается сращение. При наличии синехий введение атропиноподобных препаратов приводит к изменению формы зрачкового отверстия. Оно становится не круглой. Прогноз заболевания определяется степенью раскрытия отверстия под влиянием лекарств. В случае полного открытия – прогноз благоприятный, то есть сращения являются обратимыми.
С целью противовоспалительной терапии назначают кортикостероидные средства. При повышении внутриглазного давления к терапии добавляют противоглаукомные лекарства (фотил, траватан).
К хирургическому рассечению сращений при помощи скальпеля, шпателя, ножниц прибегают в более серьезных случаях. Для того, чтобы предотвратить развитие глаукомы подобную манипуляцию могут выполнять в качестве самостоятельного вмешательства. Иногда это является частью других операций (лечение катаракты, пластика радужки, реконструкция переднего отдела глазного яблока).
При наличии плотных и массивных сращений необходимо использовать ножницы Ваннаса и ирис-ножницы. Они проникают в переднюю камеру глаза через небольшой надрез в области лимба, который носят специальным кератомом. Надрез должен находиться в непосредственной близости от синехий, но не напротив них. Если внутри синехии проходят сосуды, то есть она васкуляризирована, то при рассечении может сформироваться гифема.
Если задние сращения расположены за неповрежденной радужной оболочкой, то стоит их рассекать очень осторожно, чтобы не повредить капсулу хрусталика.
Старые синехии после операции могут вызывать обострение воспаления (иридоциклита, ирита), в связи с чем в послеоперационном периоде необходимо проводить лечение кортизоном и атропином.

В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
В нашей клинике прием проводится лучшими специалистами–офтальмологами с большим опытом профессиональной деятельности, высочайшей квалификацией, огромным багажом знаний.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Источник
Автор На чтение 6 мин. Опубликовано 27.02.2020
Диагностика
Это воспалительное заболевание диагностируется на основе наличия характерных симптомов, результатах обследования у врача-офтальмолога (пальпация, биомикроскопия) и лабораторных анализов.
Так при осмотре глаз с помощью щелевой лампы офтальмолог может увидеть характерные для иридоциклита скопления клеток и мутную влагу на передней камере.
Офтальмолог, осматривая радужку, может увидеть ее сглаженность, изменение цвета. Зрачок пораженного глаза сужен и никак не реагирует на свет, при этом его форма изменяется.
Диагностика ирита радужки глаза как обычно начинается с общего осмотра больного, чтобы подтвердить его жалобы путем обнаружения соответствующих симптомов. Это происходит благодаря:
- биомикроскопии;
- анализу крови, мочи и экссудата глаза;
- измерению глазного давления;
- тонометрии.
Ирит у детей
Иридоциклит является воспалением сразу двух отделов глаза – радужки и цилиарного тела. Данные области редко поражаются по отдельности. Однако рассмотрим поражение только одного из них, что приводит к развитию ирита. Что это такое? Ирит – воспаление радужки (радужной оболочки) глаза. Из-за близкого расположения двух оболочек переднего увеита, они часто поражаются одновременно.
По формам делят на:
- Острый (до 2 месяцев);
- Хронический (месяцами) – чередование рецидивов и ремиссий.
Виды по причинам возникновения:
- Инфекционный – поражение глаза инфекцией в результате распространения по организму от других органов;
- Токсико-аллергический – аллергические реакции, нарушения в обмене веществ, прием лекарств в результате лечения других болезней;
- Гипонион-ирит – гнойный экссудат в глазу.
Ирит у детей случается и часто протекает бессимптомно, что делает эту болезнь с одной стороны опасной, с другой — самоизлечимой. Нередкими становятся случаи прохождения ирита у детей без каких-либо вмешательств со стороны врача. Но это не должно давать надежду родителям. Если вы заметили определенные кровоизлияния в глаза, то лучше обратитесь к офтальмологу, чтобы не затянуть болезнь.
Причины воспаления радужки глаза
Главными причинами воспаления радужки глаза называют поражение оболочек инфекциями. Они проникают в организм напрямую из внешней среды при царапинах, ранах на глазе (что случается достаточно редко) или через ток крови от других инфицированных органов (туберкулез, сифилис, кариес зубов и т. д.), что случается часто. На фоне пониженного иммунитета, который борется с основной болезнью, глаз воспаляется из-за проникновения в него инфекции, токсинов от лекарств.
Отдельно можно выделить повреждения глаз на рабочем месте. Аллергическая реакция на пыль, пыльцу, шерсть и прочие вещества также могут стать причинами ирита.
Данное заболевание редко развивается само по себе. Зачастую оно поражает цилиарное тело, из-за чего начинает развиваться иридоциклит со всеми присущими ему симптомами.
Возможны различные операции на глаз, из-за чего развивается болезнь.
У взрослых чаще воспаляется радужка глаза из-за имеющихся инфекционных заболеваний в организме, а также работы на вредных производствах. Постоянная работа за компьютером может стать способствующим фактором. Это встречается как у женщин, так и у мужчин.
Причины появления иридоциклита могут быть инфекционными и неинфекционными. Иногда даже врачи не могут назвать точную причину развития этого заболевания.
Воспаление, развившееся на фоне какого-то общего заболевания, называется эндогенным иридоциклитом. Причины его появления:
- Бактериальные, вирусные, инфекционные и грибковые заболевания (туберкулез, грипп, герпес и так далее).
- Болезни соединительных тканей организма (артриты, ревматизм и прочее).
- Воспалительные процессы, затрагивающие склеротическую и роговичную оболочки, развившиеся в результате травм, осложнений после операций.
- Инфекции носоглотки, носовых пазух, зубной ткани.
Разрушение радужки глаза
Прогноз жизни
Сколько живут при ирите? Заболевание не считается смертельным, поэтому прогноз жизни является утешительным. Однако возникающие осложнения при отсутствии лечения могут значительно снизить качество жизни. Осложнениями ирита называют:
- глаукому;
- помутнение стекловидного тела;
- заращение зрачка.
Они впоследствии приводят к потере зрения, атрофии глазного яблока. Обычно острый ирит излечивается за месяц, хроническая форма лечится дольше. Однако при запущении болезни возможны рецидивы.
Симптомы и признаки
Основными жалобами больного, который заболел иритом, являются покраснение глаз, слезоточивость, боль и легкое ухудшение зрения. Это является базовыми симптомами, которые указывают взрослые. У детей симптоматика является менее болезненной и выраженной, из-за чего развивающаяся болезнь у них не вызывает подобных жалоб.
Все симптомы ирита радужки глаза можно разделить на:
- основные – те, которые присущи только ириту.
- дополнительные – те, которые отмечаются при развитии иридоциклита.
Основные признаки ирита:
- Изменение цвета радужки – кровонаполнение и отложение клеток крови на дне радужки, из-за чего голубые глаза становятся зелеными, а карие – грязными. Одностороннее возникновение болезни позволяет сравнить естественный и неестественный цвет глаз. Однако не следует забывать о том, что односторонняя разность цветов может быть врожденной, что носит название гетерохромия.
- Изменение рисунка радужки – признаки припухлости, из-за чего края становятся невыраженными, смазанными.
- Изменение зрачка (миоз) – отечность тканей радужки, распрямление радиальных сосудов, рефлекторное сокращение сфинктера. Зрачок практически частично или полностью не реагирует.
Данные признаки являются ярко выраженными при возникновении болезни, поэтому именно по ним часто распознают ирит. Однако есть четвертый основной симптом, который часто обнаруживается еще и при кератите и не заметен глазу, — это перикорнеальная инъекция.
Дополнительными признаками являются:
- Задняя синехия с хрусталиком, возникновение спаек;
- Наполнение передней камеры кровью;
- Сращение и заращение зрачка;
- Светочувствительность;
- Конъюктивит.
Хроническая форма характеризуется такими признаками:
- Воспаление глазного яблока;
- Ощущение засоренности («соринка в глазу»).
Основными признаками острой формы являются:
- Боль, особенно при ярком свете, которая распространяется на височную часть, а потом и по всей голове;
- Светобоязнь;
- Сужение зрачка;
- Отек глаза;
- Частые непроизвольные моргания;
- Обретение розового цвета радужки;
- Возможны кровоизлияния;
- Помутнение передней камеры;
- Боль при нажатии на глаз.
Основные симптомы иридоциклита:
- Повышенная чувствительность к свету, обильное слезотечение.
- Покраснение век, болезненные ощущения при прикосновении к ним.
- Снижение зрения, появление «тумана» перед глазами.
- Сужение и изменение формы зрачка, он не реагирует на свет.
- Изменение цвета радужки.
На приеме у врача могут обнаружиться еще и другие симптомы этого воспалительного заболевания, которые можно увидеть только при тщательном осмотре:
- На роговице, хрусталике и стекловидном теле появляется экссудат.
- Меду зрачком и хрусталиком образуются спайки.
- Внутриглазное давление то резко повышается, то резко падает.
- Сосуды глаз расширены.
Выводы
Иридоциклит обязательно требует лечения. Его форму может установить только врач-офтальмолог. Поэтому при обращении к врачу пациент получит правильное лечение. Чем раньше будет диагностирован иридоциклит, тем быстрее его можно вылечить.
Необходимо помнить, что иридоциклит опасен своими рецидивами, поэтому профилактика просто необходима. Она поможет поддерживать иммунитет на должном уровне. Иначе возможно распространение на зрительный нерв, что приведет к его атрофии.
Источник
Воспаления структур глаза больше не являются редкостью. В век технологий каждый второй страдает от проблем со зрением, поэтому очень важно уметь распознавать тревожные симптомы, дабы сохранить возможность видеть. Иридоциклит является разновидностью переднего увеита – воспаления сосудистой оболочки глаза, подробнее о данном заболевании расскажем в этой статье.

Что такое иридоциклит
Иридоциклит — воспаление, которое затрагивает радужку и цилиарное тело глазного яблока. К передним увеитам также относят ирит, кератоувеит и циклит.
Поскольку радужка и цилиарное тело тесно связаны анатомически и функционально, воспаление, начавшееся в одной области сосудистой оболочки, быстро распространяется на другие. Бывает острый и хронический иридоциклиты. Острое воспаление длится 3-6 недель, а хроническое – несколько месяцев. Для иридоциклита характерны обострения и рецидивы в холодную пору года.
Воспаление сосудистой оболочки сопровождается иммунным цитолизом (разрушение клеток) и васкулопатией (изменение сосудов). Заканчивается иридоциклит рубцеванием оболочки и дистрофией элементов глаза. При воспалении сосудистая оболочка поражается микробами и их токсинами. Также происходят иммунологические нарушения при участии медиаторов воспалительного процесса (вещество, передающее нервные импульсы).
Типы воспаления по характеру изменений:
- серозный;
- геморрагический;
- экссудативный;
- фибрино-пластический.
Воспаление сосудистой оболочки глаза может развиться у пациентов любого возраста, но чаще всего состояние диагностируют у лиц 20-40 лет. По этиологии различают инфекционные воспаления, аллергические, аллергические неинфекционные, посттравматические и иридоциклиты неясной этиологии.
Причины иридоциклита
Воспаление сосудистой оболочки глаза может быть обусловлено как внешними, так и внутренними факторами. Нередко иридоциклит является последствием травмы и воспаления радужки. К провоцирующим факторам можно отнести эндокринные нарушения, иммунные сбои, стресс, переохлаждение, чрезмерную физическую активность.
Какие болезни могут вызывать иридоциклит:
- грипп;
- туберкулез;
- корь;
- токсоплазмоз;
- малярия;
- мочеполовые инфекции (гонорея, хламидиоз);
- ревматоидные патологии (ревматизм, болезнь Бехтерева, болезнь Стилла);
- нарушения метаболизма (диабет, подагра);
- хронические инфекции носоглотки и полости рта (синусит, тонзиллит);
- системные болезни (саркоидоз, болезнь Бехчета).
Нередко воспаления глаза развиваются на фоне активности вируса герпеса, стафилококковых и стрептококковых инфекций, различных бактерий. Примечательно, что иридоциклит встречается у 40% пациентов с инфекционными и ревматическими болезнями.

Симптоматика иридоциклита
Выраженность воспаления и особенности его течения будут зависеть от этиологии и длительности заболевания. Тяжесть иридоциклита также определяется иммунным статусом, генотипом и уровнем проницаемости гематоофтальмического барьера (разделение между кровеносными сосудами и элементами глазного яблока).
Общие симптомы острого иридоциклита:
- выраженная отечность;
- боль;
- покраснение;
- повышенная слезоточивость;
- деформация зрачка;
- изменение цвета радужной оболочки;
- ухудшение зрения;
- образование гипопиона (гной в передней камере) и преципитатов (скопление клеток на поверхности радужки).
Для иридоциклита характерно одностороннее поражение. Первыми признаками воспаления становятся покраснение и дискомфорт, который перерастает в боль. Болевой синдром усиливается при механическом воздействии на глаз. Пациенты с иридоциклитом жалуются на светобоязнь, затуманенность зрения, слезотечение и незначительное ухудшение зрительной функции.
При развитии иридоциклита меняется цвет радужки, уменьшается четкость ее рисунка. У некоторых пациентов отмечается роговичный синдром (слезотечение, светобоязнь, блефароспазм). При осмотре врач может выявить серозный, гнойный или фибринозный экссудат в передней камере глазного яблока.
После разрыва сосуда в передней камере скапливается кровь (гифема). Когда на дне камеры оседает гной, формируется гипопион (серая или желто-зеленая полоска). При оседании экссудата на хрусталик или стекловидное тело эти элементы могут помутнеть, что вызовет ухудшение зрения.
Иридоциклит вызывает появление серовато-белых преципитат на задней стенке роговицы. Это точечные отложения различных клеток и экссудата. Если отечная радужка тесно контактирует с хрусталиком, при наличии экссудата формируются синехии (спайки), которые провоцируют сужение и деформацию зрачка. Соответственно, ухудшается реакция на свет.
Если радужка срастается с хрусталиком по всей поверхности, образуется большая круговая спайка. Запущенный иридоциклит, осложненный синехиями, может быть опасен слепотой при полном заращении зрачка.
При воспалении радужки часто отмечается пониженное внутриглазное давление. Это обусловлено угнетением процесса секреции глазной влаги в передней камере. Острый иридоциклит, осложненный выраженной экссудацией или сращением зрачкового края, может наоборот повышать давление в глазу.

Клиническая картина разных видов иридоциклита
Разные виды иридоциклита отличаются по симптоматике. При вирусной этиологии болезнь чаще всего имеет торпидное течение: повышается внутриглазное давление, образуется серозный или серозно-фибринозный экссудат, возникают светлые преципитаты. Для туберкулезного воспаления радужки характерна слабая выраженность: крупные преципитаты, туберкулы на радужке, повышается светопроницаемость внутриглазной жидкости (опалесценция), возникают мощные синехии, затуманивается зрение.
Аутоиммунный иридоциклит зачастую имеет тяжелое течение, отличается частыми рецидивами на фоне обострения основной болезни. Воспаления в глазу, вызванными аутоиммунными патологиями, часто заканчиваются осложнениями (катаракта, кератит, вторичная глаукома, склерит, атрофия глаза). Примечательно, что каждый новый рецидив тяжелее предыдущего, что значительно повышает риск слепоты.
Травматический иридоциклит в большинстве случаев провоцирует симпатическое воспаление: выраженная экссудация, заращение зрачка, катаракта и глаукома, значительное ухудшение зрения. При синдроме Рейтера, который обусловлен активностью хламидий, иридоциклит нередко сочетается с уретритом, конъюнктивитом и поражением суставов. Могут присутствовать симптомы воспаления сосудистой оболочки.
Диагностика иридоциклита
Поставить правильный диагноз можно только после комплексного обследования не только зрительной, но и других систем организма. Помимо офтальмологических методов, следует проводить также лабораторно-диагностические. Возможно, потребуется консультация узкопрофильных специалистов.
Методы диагностики иридоциклита:
- Биомикроскопия (детальное изучение всех структур глазного яблока).
- Ультразвуковое исследование глазного яблока.
- Визометрия (проверка остроты зрения).
- Тонометрия (измерение внутриглазного давления).
- Клинико-лабораторные методы.
- Иммунологические исследования.
В первую очередь офтальмолог осуществляет осмотр глазного яблока и анализирует анамнез пациента. Очень важно проверить остроту зрения, определить уровень внутриглазного давления и провести биомикроскопию, которая позволит оценить состояние элементов глаза. Офтальмоскопия при воспалении радужки неэффективна, поскольку передний отдел глаза значительно изменен.
Чтобы выявить причину иридоциклита, назначают анализ крови и мочи, аллергические и ревматические пробы, коагулограмму. Важно проверить реакцию организма на аллергены стрептококка, стафилококка, туберкулина и других специфических агентов.
Метод полимеразной цепной реакции и ИФА-диагностика позволяют выявить сифилис, герпес, туберкулез, хламидиоз и другие заболевания, которые могут быть причиной иридоциклита. Проверить иммунный статус можно при помощи определения уровня иммуноглобулинов в крови (IgM, IgA, IgG). При необходимости назначают рентгенографию легких и пазух носа.
По результатам первичной диагностики могут быть назначены консультации таких специалистов:
- ревматолог;
- отоларинголог;
- аллерголог;
- стоматолог;
- фтизиатр;
- дерматовенеролог.
Дифференциальная диагностика позволяет исключить офтальмологические патологии, которые сопровождаются отечностью и покраснением глаза. Это острый конъюнктивит, первичная глаукома и кератит.

Неотложная помощь при остром приступе иридоциклита
В первую очередь врач должен провести осмотр. Главным симптомом, который позволяет отличить иридоциклит от ирита, является цилиарная боль (возникает при ощупывании глазного яблока через веко). Такие боли присутствуют по той причине, что ресничное тело, вовлеченное в процесс воспаления при иридоциклите, прилегает к склере и легко продавливается при ощупывании. При ирите (изолированное воспаление радужки) болей нет, поскольку радужка отделена от стенки глаза водянистой влагой.
Помимо этого, симптоматика иридоциклита более выражена. Первым делом нужно закапать в глаза раствор Дексазона (0,1%), а также раствор Атропина или Гоматропина (1%). Если пациент жалуется на сильные боли, нужно закапать также Дикаин (капли 0,25% или раствор 0,5%). На глаз накладывают повязку для защиты от света и холода. Для дальнейшего лечения пациента доставляют в стационар.
Терапевтическое лечение иридоциклита
Только своевременная и грамотная терапия может гарантировать полное излечение. Главная задача – устранить причину воспаления. При иридоциклите назначают антибактериальные, противовоспалительные и противовирусные препараты. При необходимости терапию дополняют антигистаминными, гормональными и дезинтоксикационными средствами, а также витаминами, мидриатиками и иммуномодуляторами.
Консервативное лечение позволяет предотвратить образование синехий, а также снижает риск осложнений. В первые часы следует закапывать препараты, которые способствуют расширению зрачка (мидриатики). Пациенту назначают нестероидные противовоспалительные и кортикостероиды, при необходимости также антигистаминные средства.
Лечение иридоциклита должно осуществляться в условиях стационара. Требуется общее и местное воздействие: антибактериальное, антисептическое и противовирусное. Нестероидные противовоспалительные и гормональные препараты могут назначить в разных формах (глазные капли, инъекции). При токсико-аллергическом или аутоиммунном иридоциклите нужны кортикостероиды.
Воспаление радужки не проходит без дезинтоксикационной терапии. При выраженном течении требуется плазмаферез или гемосорбция. Инстилляции мидриатиками помогают предотвратить сращение радужки и капсулы хрусталика. Дополнительно назначают поливитамины, антигистаминные препараты, иммуносупрессоры или иммуностимуляторы.
При иридоциклите эффективной будет физиотерапия. В зависимости от причин воспаления могут быть назначены такие процедуры: электрофорез, лазерное воздействие, магнитотерапия. Для рассасывания экссудата, спаек и преципитатов нужны местно-протеолитические ферменты. Иридоциклит, обусловленный сифилисом, туберкулезом, токсоплазмозом или ревматизмом, требует специфического лечения.

Лечение синехий при иридоциклите
На начальной стадии формирования сращений достаточно эффективными показывают себя протеолитические ферменты (Трипсин, Химотрипсин, Лекозим, Фибринолизин). Эти препараты не только расщепляют белки, оказывая протеолитический эффект, но также повышают проницаемость глазных тканей для полезных веществ и тормозят процесс образования соединительной ткани. Возможно применение ангиопротекторов.
Ферментотерапия может осуществляться стандартными методами (капли, инъекции) или физиотерапевтическими (фонофорез, электрофорез). Задние синехии радужки устраняют при помощи мидриатиков. Они позволяют расширить зрачок и сохранить его в таком состоянии, чтобы края радужки были удалены от хрусталика. Это позволяет не допустить появлений новых сращений. Реакция зрачка на введение мидриатиков дает прогноз: если имеется полное раскрытие, спайки можно устранить.
Если образование синехий сочетается с повышенным внутриглазным давлением, пациенту назначают глазные капли против глаукомы. Также следует принимать кортикостероиды для борьбы с воспалением.
В тяжелых случаях требуется хирургическое рассечение спаек в глазу. Такая операция может быть самостоятельной, либо входить в комплекс мер по устранению катаракты, дефектов радужки или элементов переднего отрезка глаза. При лечении застарелых синехий есть высокий риск послеоперационных воспалений.
Операция при иридоциклите
Хирургическое устранение воспаления необходимо в том случае, когда имеются спайки или развивается вторичная глаукома. При гнойном иридоциклите, осложненном лизисом оболочек и элементов глаза, требуется удаление глазного яблока (эвисцерация, энуклеация).
Эвисцерация глаза – хирургическое удаление содержимого глазного яблока. Операция показана при высоком риске развития тяжелых гнойных процессов. После удаления содержимого глазного яблока рекомендуется вставить глазной протез. Эвисцерация обеспечивает хороший косметический эффект. После операции сохраняется подвижная культя и естественное крепление мышц к склере.
Энуклеация показана только в крайних случаях. Чаще всего операцию назначают пациентам с травматическим иридоциклитом, когда имеется высокий риск симпатического воспаления в здоровом глазу. Также удаление необходимо при наличии злокачественной опухоли или сильных болей в ослепшем глазу. Удаление глазного яблока не проводят при панофтальмите, поскольку имеется риск инфицирования глазницы и мозга.

Профилактика и прогноз
Добиться выздоровления можно только при своевременном, полноценном и адекватном лечении иридоциклита. Острое воспаление удается вылечить полностью только в 15-20% случаев, а в 50% оно переходит в подострую стадию с рецидивами на фоне обострений болезни, ставшей причиной.
Нередко иридоциклит переходит в хроническую форму, которая приводит к стойкому снижению остроты зрения. Без лечения воспаление чревато опасными осложнениями, угрожающими не только зрительной, но и другим системам организма.
Осложнения запущенного иридоциклита:
- заращение зрачка;
- вторичная глаукома;
- катаракта;
- отслойка сетчатки;
- хориоретинит;
- деформация или абсцесс стекловидного тела;
- эндофтальм;
- панофтальмит;
- субатрофия, атрофия глаза.
Профилактика воспаления радужки подразумевает своевременную диагностику и лечение болезней, которые могут стать причиной иридоциклита. Очень важно санировать очаги хронической инфекции в организме, в особенности инфекций носоглотки и ротовой полости.
Профилактика иридоциклита:
- полноценное лечение и профилактика инфекционных, воспалительных и вирусных заболеваний;
- защита зрительной системы от травм;
- своевременная диагностика осложнений после травмы глаза;
- укрепление иммунной системы;
- недопущение переохлаждения.
Зачастую иридоциклит выступает проявлением другого заболевания, поэтому в первую очередь нужно найти причину воспаления. Наиболее опасным заболевание может быть в холодное время года, поэтому в этот период нужно тщательно защищать организм.
Контактные линзы каких брендов вам знакомы?
Источник