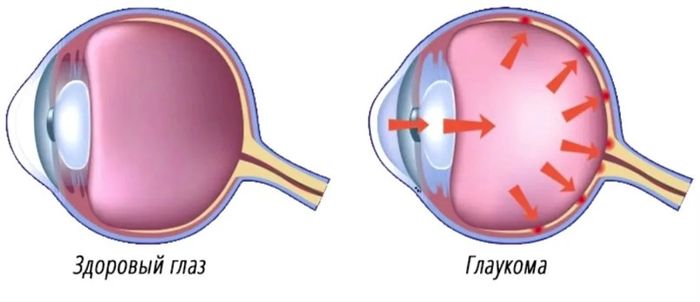
Современные методы лечения глаукомы
Некоторые полагают, что данную болезнь можно вылечить на любой стадии. Эффективность лечения глаукомы зависит, в первую очередь, от своевременного, правильно поставленного диагноза. Глаукомная атрофия зрительного нерва – процесс необратимый, но существуют методы, которые позволяют замедлить его течение и значительно улучшить состояние глаза. Основная цель лечения глаукомы – нормализация повышенного внутриглазного давления и улучшение кровоснабжения глаза.
Консервативное лечение глаукомы включает несколько методик, позволяющих улучшить кровообращение в сосудах, нормализовать обменные процессы в глазу. Также проводят нейропротекторную терапию, защищающую сетчатку и зрительный нерв от дальнейшего разрушения. Помимо медикаментозного, в офтальмологии широко применяются и другие методы лечения глаукомы более поздних стадий: лазер, воздействующий на отток жидкости из глаза, и хирургическое вмешательство (микрохирургия глаза).

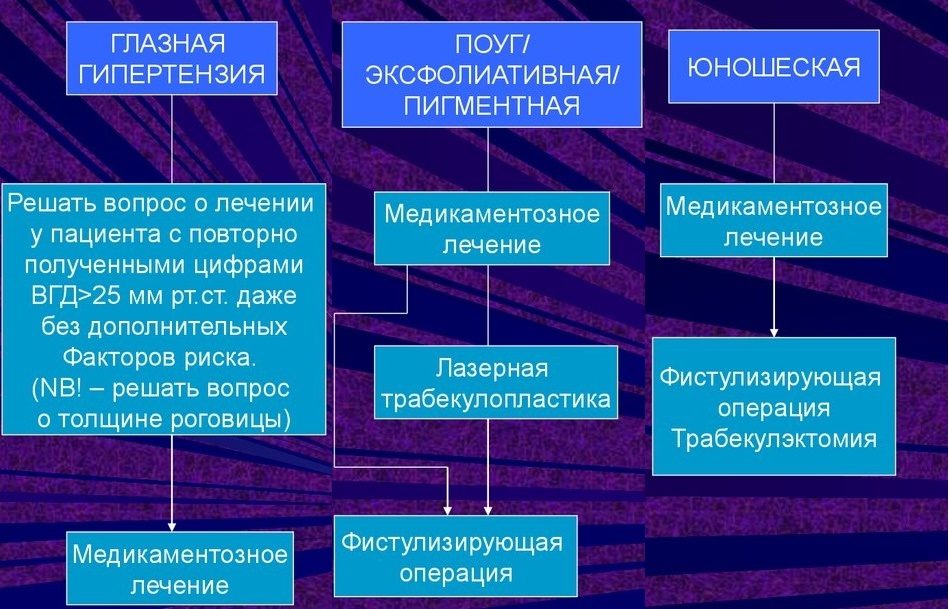
Лечение открытоугольной глаукомы
При постановке такого диагноза назначается лечение открытоугольной глаукомы медикаментозно, а в некоторых случаях показано хирургическое вмешательство. Методы лечения выбираются в зависимости от стадии заболевания.
- Начальная стадия. Рекомендовано медикаментозное снижение внутриглазного давления в среднем на 25%. Может быть применима лазерная трабекулопластика. Лазерное лечение первичной глаукомы в сочетании с эффективными в каждом конкретном случае медикаментозными препаратами является эффективной, безопасной и сравнительно бюджетной методикой снижения ВГД.
- Развитая стадия. Первостепенная задача: снижение давления в среднем на 25-50%. На данной стадии заболевания применяется несколько методов лечения и коррекции одновременно. Помимо фармакологических препаратов и лазера может быть назначено шунтирование (удаление катаракты и трансплантация искусственного хрусталика глаза). В некоторых случаях при глаукоме выполняют циклофотокоагуляцию. Эта разновидность лазерной микрохирургии обеспечивает минимальное повреждение тканей при хирургическом вмешательстве и позволяет избежать многих послеоперационных осложнений. Оперативное вмешательство осуществляется современными видео-эндоскопическими системами, позволяющими проводить операцию максимально точно и щадяще.
- Терминальная стадия. Лечение при рефрактерной глаукоме включает применение лекарственных препаратов в сочетании с лазерной хирургией (или криотерапией).
При глаукоме применяют глазные капли, снижающие внутриглазное давление (тимолол, латанопрост, бринзоламид и другие), а также для купирования острых приступов возможно применение осмотических диуретиков и ингибиторов карбоангидразы — маннитола, диакарба.
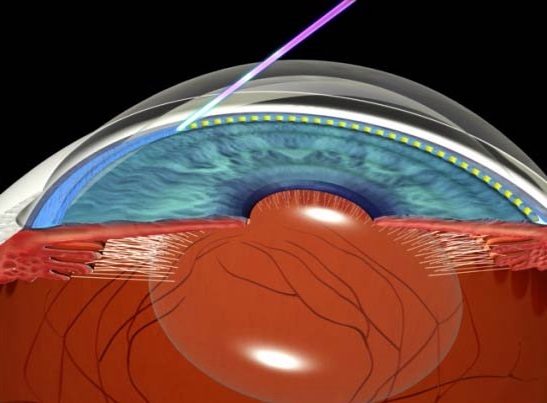
Лазерное лечение глаукомы (трабекулопластика)
При первичной открытоугольной глаукоме широко применяют методику лечения лазером. Этот метод может продуктивно сосуществовать наряду с медикаментозной терапией либо же полностью ее заменить, если пациент не в состоянии в полной мере выполнять рекомендации врача и применять препараты в форме глазных капель. Селективная лазерная трабекулопластика позволяет значительно снизить уровень ВГД. Сама операция относится к простым, не грозит серьезными осложнениями, проводится в амбулаторных условиях на протяжении не более 5 минут. Такую процедуру можно проводить повторно в силу ее мягкого нетравматичного воздействия на глаз.
В основе метода лежит воздействие на пораженные участки глаза лазерными импульсами — только на клетки дренажной системы глаза, в которых происходят дегенеративные процессы, не затрагивая тех структур и тканей глаза, которые не содержат пигмента меланина. После лазерного воздействия запускается процесс естественного восстановления клеток дренажной системы. После проведения процедуры СЛТ наблюдается значительное снижение внутриглазного давления до верхних норм и улучшается отток внутриглазной жидкости.
Перед операцией пациенту закапывают препараты для местного обезболивания. Далее через микроскоп лазерные импульсы поступают точно в ткани дренажной системы глаза и воздействуют на клетки на протяжении нескольких минут. Пациент при этом обычно не испытывает ощутимого дискомфорта.
Лазерная микрохирургия данного типа рекомендована пациентам с глаукомой определенных видов (открытоугольной, пигментной), гипертензией, аллергическими реакциями на антиглаукомные фармакологические препараты. А также при отсутствии эффекта от других методов лечения глаукомы.
Плюсы и минусы лазерного лечения глаукомы зависят от каждого конкретного случая. Общими преимуществами применения данного метода можно считать отсутствие серьезной подготовки к вмешательству, помимо общих рекомендаций врача, безболезненность при минимальном обезболивании, неинвазивность метода, быстрое проведение процедуры и возможность ее повторного выполнения, сравнительно невысокая цена и минимальный срок реабилитации после вмешательства. К минусам можно отнести ряд противопоказаний, включая возраст, недолгое сохранение результата, редкое, но все же возможное развитие послеоперационных осложнений (воспалительные процессы, нарушение целостности роговицы глаза).
Лечение глаукомы без операции
На начальных стадиях открытоугольную глаукому можно лечить медикаментозно без хирургического вмешательства. Эффективными антиглаукомными каплями признаны:
- Тимолол. Этот препарат считается эффективным средством, уменьшающим выработку внутриглазной жидкости и снижающим внутриглазное давление в среднем на 25%. Действие препарата становится ощутимым уже спустя 20 минут после приема. Эффект длится до суток.
- Бетоптик. Относится к той же группе, что и тимолол, и обычно применяется при глаукоме нормального давления или при небольшом повышении внутриглазного давления., Эффект препарата наступает в течении 20 минут после применения и длится до 12 часов. В отличие от тимомола, рактически не вызывает побочных эффектов.
- Дорзоламид. Действует на выработку внутриглазной жидкости, обычно хорошо переносится пациентами..
- Пилокарпин. Быстро снижает внутриглазное давление до 20%. Эффективен при неотложной помощи во время острого приступа глаукомы. Сужает зрачок и при длительном применении может вызывать катаракту..
- Траватан. В течении двух часов после приема способен снижать ВГД в среднем на 30%. Высокоэффективный препарат, который применяют всего один раз в сутки (перед сном). Вызывает активный рост ресниц (аналоги траватана даже входят в состав некоторых косметических средств, стимулирующих рост ресниц). Часто применение траватана сопровождается покраснением глаз, неприятными ощущениями и зудом.
К безрецептурным препаратам, дополняющим лечение глаукомы, относятся витаминные комплексы, которые позволяют улучшить состояние внутренних структур глаза, в том числе зрительных нервов. Препараты на основе ретинола улучшают передачу нервных импульсов и замедляют процессы ухудшения зрения. Рибофлавин (витамин В2) защищает сетчатку глаза от вредного воздействия ультрафиолета. Повысить иммунитет и уменьшить вероятность появления осложнений после лечения глаукомы поможет прием витамина С. Для улучшения состояния глаза при глаукоме, существуют комплексы витаминов и минералов, благотворно влияющих на состояние всех зрительных систем.
Медикаментозное лечение глаукомы у пожилых людей, равно как и в детском возрасте до 18 лет, имеет свои особенности. В таком случае рекомендованы дополнительные обследования и более тщательный подбор щадящих антиглаукомных препаратов.
Лечение закрытоугольной глаукомы
Лечение закрытоугольной глаукомы проходит в несколько этапов, включая подготовительный. Основной метод лечения заболевания такого типа – хирургический.
- Острая форма. Лечение включает применение препаратов, сужающих зрачок, снижающих внутриглазное давление, а также выполнение лазерного или хирургического вмешательства. При таком диагнозе лазерное вмешательство могут выполнить и на второй, менее поврежденный глаз, для предотвращения прогрессирования заболевания и снижения зрения. Хирургическое вмешательство выполняют для улучшения оттока внутриглазной жидкости
- Закрытоугольная форма. При глаукоме с закрытым углом передней камеры рекомендована та же схема лечения, что и при других формах глаукомы закрытоугольного типа.
Эффективность лазера в данном случае многократно подтверждена клинической практикой. Суть метода – искусственное формирование отверстия в радужке глаза, что приводит к нормализации внутриглазного давления. Такой метод позволяет предотвратить последующие острые приступы глаукомы. Лазерное вмешательство также выполняют и при глаукоме у людей с сахарным диабетом. Методика позволяет проводить лечение с учетом особенностей состояния глаза при этом тяжелом сопутствующем заболевании.
Если в сочетании с глаукомой диагностирована катаракта, что нередко встречается у людей пожилого возраста, то наиболее эффективное лечение будет заключаться в удалении помутневшего хрусталика с его заменой на интраокулярную линзу (искусственный хрусталик). Современные модели искусственных хрусталиков настолько совершенны, что в некоторых случаях возможно полное устранение закрытия угла передней камеры глаза.
В более запущенных случаях не обойтись без классической операции.
Хирургические методы лечения глаукомы
Если медикаментозные и малоинвазивные методы лечения глаукомы не эффективны для конкретного пациента, а также если их применение невозможно, выполняют хирургическое вмешательство. Хирургическое лечение глаукомы является наиболее эффективным методом снижения ВГД и сохранения функций зрения, при этом, оно бывает следующих видов:
- Проникающие оперативные вмешательства (трабекулэктомия). Проводится для снижения внутриглазного давления. Суть операции заключается в формировании канала для прохождения внутриглазной жидкости. Операцию выполняют под местной анестезией. После трабекулэктомии назначают противовоспалительные средства и антибактериальные препараты.
- Непроникающее оперативное вмешательство (синусотомия). Суть такой операции – восстановление оттока внутриглазной жидкости (ВГЖ) без непосредственного воздействия на внутриглазные структуры.. Чаще всего рекомендован метод при первичной открытоугольной глаукоме. Операция является сравнительно безопасной, но требующей сложного оборудования и опыта проведения подобных манипуляций со стороны специалиста. Еще одним недостатком метода является отсутствие стабильного послеоперационного эффекта. Для предотвращения избыточного рубцевания протоков ВГЖ и последующего снижения терапевтического эффекта используют различные дренажные системы, наибольшее распространение среди которых получили коллагеновые и гидрогелевые разновидности. Гидрогелевые дренажи совместимы с тканями глаза, не токсичны, биологически инертны.Также широко используют дренаж Ахмеда, и многие офтальмологи справедливо считают его лучшей дренажной системой.
- Криоциклодеструкция. Суть метода – воздействие холодом на цилиарные отростки, вырабатывающие внутриглазную жидкость. Быстрое замораживание и медленное оттаивание целевых клеток ведет к достижению стойкого терапевтического эффекта. Возможно проведение нескольких криогенных аппликаций в зависимости от возраста пациента, типа глаукомы и анамнеза заболевания.
Менее популярные, но также применяющиеся в микрохирургии методы – лазерная, аргоновая, эндоскопическая, ультразвуковая, микроволновая циклодеструкция.
Хирургический метод лечения глаукомы предполагает применение различных имплантов, позволяющих закрепить эффект от инвазивного лечения.
- Аутодренажи позволяют расширить угол передней камеры склеры. Недостатком такого дренажа является быстрое чрезмерное рубцевание и сужение путей оттока жидкости.
- Аллодренажи создаются из материала донора, то есть являются биологическими единицами. Наиболее известным является аллогенный биоматериал «Аллоплант».
- Эксплантодренажи создают из полимерных материалов. Чаще всего в хирургии применяются дренажи из гидрогеля и силикона. Однако по последним исследованиям применение силиконовых дренажей приводит к повторному повышению ВГД.
В целом хирургическое вмешательство направлено на искусственное создание нового канала для оттока ВГЖ, что способствует стойкому снижению внутриглазного давления и замедлению деструктивных процессов в склере и зрительном нерве.
Лечение вторичной глаукомы
Вторичную глаукому лечат в несколько этапов. Проводят терапию заболевания, которое вызвало развитие глаукомных процессов. Острое первичное заболевание купируют кортикостероидами, антибактериальными препаратами, а при хроническом течении к терапии добавляют иммуностимулирующие препараты. При необходимости проводят медикаментозное, малоинвазивное или хирургическое лечение осложнений. Далее разрабатывают схему лечения вторичной глаукомы:
- Для улучшения оттока внутриглазной жидкости применяют альфа- и бета-адреноблокаторы (тимолол, проксодолол), комбинированные препараты (проксофелин, фотил форте).
- Для устранения воспалительных процессов иногда назначают кортикостероиды, нестероидные противовоспалительные препараты, антигистаминные средства.
При вторичной глаукоме использование только медикаментозного метода лечения малоэффективно и фармакотерапию проводят только как вспомогательный способ лечения до устранения основной причины заболевания.
Лазерные и микрохирургические методы лечения вторичной глаукомы включают использование терапевтических и хирургических лазеров, а в более сложных случаях – пластику радужки, замену хрусталика, установление дренажной системы, склеропластические вмешательства.
Лечение пигментной глаукомы
Довольно редкой формой глаукомы является пигментная, но ее лечение в целом не отличается от методик, применяемых при других типах глаукомы. Для лечения пигментной глаукомы часто назначают препараты, сужающие зрачок(пилокарпин, карбохолин и другие). В данном случае миотики являются препаратом первого ряда при выборе медикаментозных средств, снижающих ВГД. Также применяют ингибиторы карбоангидразы и простагландины. При неэффективности консервативных методов лечения выполняют хирургическое вмешательство. При начальных стадиях пигментной глаукомы эффективна лазерная иридотомия, то есть создание микроскопических отверстий в радужке глаза…Из микрохирургических вмешательств при пигментной глаукоме широкое распространение получила непроникающая глубокая склерэктомия.
Лечение неоваскулярной глаукомы
На ранних этапах глаукомы с рубеозом радужки проводят панретинальную фотокоагуляцию (то есть воздействие лазером на все области сетчатки), которая устраняет новообразованные сосуды и препятствует дальнейшему развитию патологии. У пациентов с сахарным диабетом или диагностированной отслойкой сетчатки выполняют ретинальную хирургию в некоторых случаях с лазерной коагуляцией.
Лечение врожденной глаукомы
Существуют медикаментозные методы лечения врожденной глаукомы, направленные на снижение внутриглазного давления (гипотензивные препараты). Однако устранить полностью врождённую глаукому одними лишь таблетками и каплями невозможно. Лекарственные препараты применяют во время постоперационного периода для профилактики чрезмерного рубцевания, сохранения зрения (нейротрофики), общего укрепления организма. Лечение детской глаукомы другой этиологии осуществляется максимально щадящими малоинвазивными методами. Традиционную операцию назначают лишь в самых запущенных случаях, а также, если другие методы являются неэффективными или запрещены по медицинским показаниям.
Сколько стоит лечение глаукомы?
Одной из самых дорогих видов операции является глубокая склерэктомия, а также операции с установкой дренажей (в связи со стоимостью самих дренирующих устройств). Затраты на лечение глаукомы включают проведение необходимой диагностики, анестезии, собственно операции и послеоперационной реабилитации. Современные методы лечения глаукомы малоинвазивны и позволяют минимизировать стоимость вмешательств.
Новые методы лечения глаукомы
Наука не стоит на месте, постоянно разрабатываются новые методы лечения этого опасного заболевания. Так, ученые из Новосибирска разработали первый в мире биопротез. Этот биодренаж состоит из искусственных и биологических материалов и максимально схож с тканями глаза. Ученые проводят активные клинические испытания многообещающей чудо-новинки.
Еще один новый метод лечения глаукомы уже прошел испытания и начал активно использоваться в микрохирургии глаза. Система Ex-PRESS – трехмиллиметровый дренаж, который имплантируют посредствам сверхтонкого проникновения, равного объему инсулиновой иглы. Это делает методику максимально безопасной и менее травматичной, позволяет избежать перепадов давления внутри глаза во время хирургических манипуляций. Имплантация системы обеспечивает образование стабильно функционирующего канала оттока избыточной внутриглазной жидкости. Таким образом, система Ex-PRESS сочетает в себе безопасность непроникающих операций и эффективность классических хирургических методик.
 Автор: врач-офтальмолог Курьянова Ирина Валентиновна
Автор: врач-офтальмолог Курьянова Ирина Валентиновна
Дата публикации: 22.04.2019 9:40
Читайте также
- Глаукома: что это за болезнь. Что нужно знать о глаукоме
- Эффективное лечение глаукомы народными средствами и методами -упражнения, травы, пиявки и масла
- Как распознать глаукому-симптомы на ранних стадиях у взрослых и детей
- Почему возникает глаукома глаза: причины развития заболевания у взрослых и детей
- Как проводят диагностику глаукомы. Современные методы исследования
Источник
Глаукома является большой проблемой для современного общества – не только потому, что миллионы людей во всем мире страдают этим заболеванием, но и потому, что по – настоящему эффективного лечения глаукомной нейропатии до сих пор нет. Поиск новых эффективных препаратов для лечения глаукомы становится приоритетной задачей офтальмологов и фармацевтических компаний. На сателлитном симпозиуме VII Российского общенационального офтальмологического форума, организованном фирмой Bausсh+Lomb, обсуждались современные подходы к терапии глаукомы. О важности многостороннего подхода к лечению таких больных, учитывающего гипотензивный и нейропротекторный компонент терапии, а кроме того, о влиянии препаратов на гемодинамику рассказали А.В. Куроедов (ФКГУ Медицинский научно – клинический центр им. П.В.Мандрыка, Москва), И.А. Лоскутов (НУЗ Дорожная клиническая больница им. Н.А.Семашко) и Т.Н. Киселева (ФГБУ «Московский НИИ глазных болезней им. Гельмгольца»).
Современная терапия глаукомы: время для перезагрузки?
(А.В. Куроедов, И.А. Лоскутов)
По мнению доктора Куроедова применительно к менеджменту глаукомы наступило время для перезагрузки – появляются новые рекомендации по изменению подходов к лечению на основании достигнутых ранее результатов (исходов предыдущего лечения), изучения соответствующих руководств, консилиумов и данных, полученных эмпирическим путем (например, вследствие развития рынка фармацевтики или технологий и др.). Основной целью лечения глаукомы является сохранение зрения и достижение терапевтического эффекта при минимальном числе препаратов с минимальными побочными эффектами, а также сохранение приемлемого качества жизни при доступных затратах. При этом необходимо помнить о возможном эффекте тахифилаксии и необходимости своевременной коррекции проводимой терапии при выявлении малейших признаков субкомпенсации офтальмотонуса. Следует стремиться к использованию пациентом минимального количества патогенетически обоснованно выбранных лекарственных средств, основываясь, в первую очередь, на их клинической эффективности.
Ключевым моментом лечения глаукомы является достижение уровня «давления цели» (рис.1). Чем больший ущерб нанесен состоянию зрительного нерва и чем более выражены изменения полей зрения, тем меньше должен быть уровень «давления цели». При первой стадии глаукомы рекомендуемый уровень ВГД 22 – 24 мм рт.ст., при второй стадии – 19 – 21, а при третьей стадии – 16 – 18 мм рт.ст.
На практике же на начальных стадиях еще удается медикаментозно удержать ВГД на рекомендуемом уровне; на более поздних стадиях, несмотря на проводимое лечение, давление все чаще выходит за пределы желаемых цифр. Хирургическое лечение не может полностью избавить от этой проблемы. Множеством исследований доказано, что через 3 – 4 года после операции её эффект сводится к минимуму: только половина прооперированных пациентов при сроке наблюдения около 3 лет не нуждаются в гипотензивной терапии. Доктор продемонстрировал пример прогрессивного снижения зрения и ухудшения поля зрения у пациента с глаукомой нормального давления, происходившего на фоне комбинированной мощной гипотензивной терапии и нескольких хирургических операций, при этом удавалось удерживать ВГД на уровне 9 – 12 мм рт.ст. в течение всего периода наблюдения. Этот факт дает повод помимо попыток нормализации ВГД, обратить внимание на другие параметры, поддающиеся контролю, например, на глазной кровоток.
Сосуды сетчатки не имеют автономной иннервации, и кровоток регулируется сосудистым эндотелием. Регуляция определяется изменением перфузионного давления: гладкомышечные клетки сосудистой стенки получают информацию от клеток эндотелия, а также от нейрональных и глиальных клеток, то есть глаз сам адаптирует кровоток к своим текущим потребностям. При повышении ВГД или снижении уровня АД перфузия крови в глазу остается постоянной в норме и снижается у пациентов с сосудистой дисрегуляцией. Дисрегуляция – это неадекватное сужение или недостаточное расширение артерии, артериолы или капилляра, иногда с расширением в другом сегменте циркуляторного русла, особенно в венах (рис.2). Глазной кровоток при этом не адаптируется к потребностям глаза, что часто встречается у пациентов с глаукомой. Именно поэтому у больных глаукомой чаще встречаются окклюзирующие заболевания сетчатки, кровоизлияния в области диска зрительного нерва и колебания АД. Дисрегуляция может быть первичной – врожденная склонность к сосудистому спазму, и вторичной – следствие высвобождения молекул, изменяющих диаметр сосуда.
Простым, но очень информативным симптомом нарушения кровотока при глаукоме является отсутствие спонтанной пульсации центральной вены сетчатки (ЦВС). В результате исследования, проведенного доктором И.А. Лоскутовым, было выявлено, что отчетливая пульсация ЦВС (с учетом легчайшей склеральной компрессии) определяется у здоровых людей в 60% случаев, у пациентов с первой стадией глаукомы в 50% случаев, при второй стадии ее можно обнаружить у 40%, а при третьей стадии лишь у 6,7% больных (рис.3). Таким образом, спонтанная венозная пульсация центральной ретинальной вены у пациентов с глаукомой встречается в 2,56 раз реже, чем в нормальных условиях. По мере углубления течения глаукомного процесса отмечается прогрессирование уменьшения частоты феномена спонтанной венозной пульсации. Патофизиологические особенности венозного пульса могут служить объектом для неинвазивного определения риска прогрессирования глаукомной оптиконейропатии. Исчезновение спонтанного венозного пульса или увеличение офтальмодинамической силы компрессии, необходимой для его появления, являются прогностически неблагоприятными признаками развития глаукомы. Снижение выраженности спонтанной венозной пульсации свидетельствует о замедлении венозного кровотока, которое является одним из патогенетических механизмов глаукомы, приводящим к еще более выраженному дефициту кровоснабжения глаза, изменению зрительного нерва и снижению зрительных функций.
Нейропротекция является таким же значимым компонентом лечения глаукомы, как и нормализация ВГД. Ее необходимо включать в комплекс терапии при далеко зашедшей стадии глаукомы, а также при доказанном прогрессировании или высоком прогнозе прогрессирования глаукомной оптиконейропатии даже при начальной стадии заболевания. Гематоофтальмический барьер не становится препятствием для адекватной нейропротекции, так как в области диска зрительного нерва эффективного барьера нет, и активные вещества могут проникать в его ткани. Нейропротекция может быть прямой – когда используемые препараты непосредственно защищают ретинальные ганглии и аксоны, и непрямая – когда нейропротекторное действие оказывается через влияние на различные факторы риска, что замедляет гибель нейроэлементов. К нейропротекторам, разрешенным к применению, относятся бетаксолол, бримонидин, латанопрост, эрисод и пептидные биорегуляторы.
К эффективным препаратам с двойным механизмом действия относится Люксфен (бримонидин, рис.4). Его гипотензивный эффект связан со снижением выработки водянистой влаги и активацией увеосклерального оттока за счет стимуляции выработки эндогенных простагландинов (рис.5). Являясь α2 – адреномиметиком, по сравнению с другими препаратами из этой же группы, бримонидин в 10 раз более селективен, чем клонидин и в 28 раз более селективен, чем апраклонидин. В связи с этим он имеет минимальное количество побочных эффектов.
В то же время помимо гипотензивного действия, препарат оказывает и крайне важное в лечение глаукомной оптиконейропатии нейропротекторное воздействие (рис.6). Бримонидин обладает повышенной тропностью к меланину и аккумулируется в радужке, цилиарном теле и хориоретинальном комплексе в фармакологически значимых концентрациях. Вызывая стимуляцию α2 – адренорецепторов, он блокирует кальциевые и активирует калиевые каналы, в результате чего снижается выброс активного глутамата. При этом происходит стимуляция выработки основного фактора роста фибробластов и антиапоптозных белков, а также активация сигнальных путей, задействованных в регуляции пролиферации, роста и выживания клеток.
В процессе исследования нейропротекторного эффекта бримонидина в эксперименте на крысах было выявлено, что систематические подкожные инъекции препарата замедлили гибель ганглиозных клеток сетчатки с их морфологической сохранностью в назальной полусфере в первую очередь.
Можно выделить следующие показания к монотерапии Люксфеном (бримонидином):
– начальная стадия первичной открытоугольной глаукомы с повышенным уровнем ВГД;
– любая стадия глаукомы нормального давления;
– транзиторное повышение офтальмотонуса, например, на фоне терапии стероидами;
– профилактика быстрого и высокого повышения уровня ВГД после лазерных вмешательств на переднем отрезке;
– повышение интраокулярного тонуса на фоне интраокулярного воспаления;
– в тех случаях, когда назначение других антиглаукомных препаратов невозможно в связи с общим состоянием пациентов или при их непереносимости.
Люксфен (бримонидин) может быть препаратом выбора при тяжелых заболеваниях сердечно – сосудистой и респираторной систем, когда противопоказаны β – блокаторы; при воспалительных заболеваниях глаз, когда противопоказаны простагландины; при почечной недостаточности и гипофункции надпочечников, снижении уровня калия и кальция в крови, сахарном диабете и склонности к ацидозу, когда противопоказаны ингибиторы карбоангидразы, а также при миопии высокой степени и признаках внутриглазного воспаления, когда противопоказаны m – холиномиметики.
В то же время Люксфен хорошо сочетается и с другими препаратами при их комбинировании. Например, при сочетании с латанопростом было получено дополнительное снижение ВГД на 4,2 мм рт.ст. (20,3%). При этом суммарный гипотензивный эффект составил 33,4 – 39% от исходного уровня ВГД.
Таким образом, Люксфен (бримонидин) обладает выраженным гипотензивным и нейропротекторным действием.
Допплеровские методы в оценке нарушения гемодинамики глаза при первичной открытоугольной глаукоме
(Т.Н.Киселева)
Почему необходимо исследовать гемодинамику глаза?
Глаукома является мультифакторным заболеванием. При этом повышение ВГД рассматривается как основной фактор риска глаукомной оптиконейропатии, но изменения зрительного нерва часто прогрессируют, несмотря на контроль ВГД. Пациенты с дефицитом глазного кровотока имеют большую вероятность развития и прогрессирования заболевания. Самый высокий риск прогрессирования глаукомы отмечается при диастолическом глазном перфузионном давлении (определяется как диастолическое АД минус ВГД) менее 30 мм рт.ст. При улучшении глазного кровотока за счет местной и системной терапии заболевание протекает более благоприятно.
Гемодинамическими факторами риска глаукомы являются низкое глазное перфузионное давление, системная гипер – и гипотензия, в том числе ночная артериальная гипотензия, мигрень, вазоспазм, геморрагии ДЗН.
Методы исследования гемодинамики глаза:
1. Цветовое допплеровское картирование и импульсная допплерография – изучение ретробульбарных сосудов;
2. Сканирующая лазерная ангиография – исследование сосудов сетчатки и хориоидеи (с использованием красителей);
3. Лазерная допплеровская флоуметрия – исследование кровотока в зрительном нерве;
4. Лазерная сканирующая конфокальная допплерфлоуметрия – изучение сосудов сетчатки и зрительного нерва;
5. Ретинальная оксиметрия – определение оксигенной сатурации крови в сосудах сетчатки;
6. Анализатор пульсового кровотока, пульсового давления;
7. Анализатор сосудов сетчатки – измерение калибра крупных ретинальных сосудов.
Основными ультразвуковыми методами исследования являются цветовое допплеровское картирование и импульсная допплерография (рис.7). Они позволяют исследовать кровоток в главных сосудах, кровоснабжающих зрительный нерв: центральная артерия сетчатки, задние короткие цилиарные артерии, глазная артерия, центральная вена сетчатки. При этом также есть возможность изучения других сосудов орбиты, например, вортикозных вен (рис.8). Самый высокий пульсирующий кровоток в глазной артерии. Исследование проводится на сонографе общемедицинского назначения, но со специфическими безопасными для глаза параметрами.
Преимущества ультразвукового допплеровского исследования ретробульбарных сосудов:
– неинвазивность, безопасность, возможность многократного применения метода;
– исследование кровотока возможно при непрозрачных оптических средах;
– метод не требует введения контрастных веществ и исключает лучевую нагрузку;
– возможность оценки анатомических особенностей расположения сосуда, наличия его деформаций;
– визуализация патологических включений, нарушающих проходимость сосуда;
– качественная и количественная оценка состояния кровотока в ретробульбарных сосудах малого калибра.
Недостатки ультразвукового допплеровского исследования:
– трудность в расчете объемного кровотока в сосудах глаза;
– показатели глазного кровотока, полученные при помощи различных ультразвуковых сканеров, могут отличаться;
– зависимость результатов исследования от опыта, квалификации врача;
– необходимость достаточного количества времени для проведения повторных измерений кровотока в сосудах;
– зависимость параметров кровотока от ряда анатомических и физиологических показателей (АД, сердечный ритм, стенозы магистральных сосудов и т.д.);
– ограничение в исследовании отдельных задних коротких цилиарных артерий и оценке анатомических особенностей сосудов (извитости, анастомозов, сужений и т.д.).
Антаглаукомные препараты по – разному влияют на глазной кровоток. β – блокаторы (бетаксолол) регулируют состояние кальциевых каналов в гладкомышечных клетках и оказывают вазодилатирующий эффект. Аналоги простагландинов (унопростон, тафлупрост) блокируют эндотелин – 1, вызывая улучшение перфузии зрительного нерва и снижение вазорезистентности в глазной артерии и центральной артерии сетчатки. Вазодилатирующий эффект ингибиторов карбоангидразы (бринзоламид, дорзоламид) связан с эффектами СО2. Агонисты α2 – адренорецепторов (бримонидин) увеличивают пульсовой кровоток и улучшают гемодинамику в ретробульбарных сосудах за счет стимуляции адренорецепторов (рис.9). При этом происходит увеличение максимальной системной скорости кровотока в системной артерии сетчатки, а улучшение гемодинамики отмечается с первых дней терапии. Кроме того, бримонидин (Люксфен) обладает выраженным гипотензивным эффектом (снижает ВГД на 25% от исходного), который развивается очень быстро – максимальное снижение уровня ВГД наблюдается через 2 часа после инстилляции.
Таким образом, ультразвуковые допплеровские методы исследования сосудов глаза позволяет не только диагностировать признаки нарушения кровотока в глазной артерии, центральной артерии сетчатки, задних коротких цилиарных артериях, центральной вене сетчатки, вортикозных венах, верхней глазничной вене и других сосудах у пациентов с глаукомой, но и оценить влияние местных гипотензивных препаратов на кровоснабжение сетчатки и зрительного нерва. Воздействие антиглаукомных препаратов на региональный глазной кровоток – приоритетная задача будущих исследований.
Источник