Сотрясение сетчатки глаза лечение
Сотрясение сетчатки. Диагностика, лечениеСотрясение сетчатки, впервые описанное в 1873 г., является одним из наиболее частых проявлений контузии глазного яблока. Сливающиеся «географические» белесоватые участки сетчатки обычно выявляются в области ее средней периферии и реже — в макулярной зоне. Сотрясение сетчатки, распространяющееся на область макулы, иначе называют берлиновским отеком (по имени немецкого офтальмолога R. Berlin). Он может возникать от удара или противоудара при контузии. При гистологических исследованиях на глазах животных и людей определяется повреждение фоторецепторов наружных отделов сетчатки и пигментного эпителия. В острой фазе наблюдается интраретинальное перераспределение пигмента и, в тяжелых случаях, истончение наружных слоев сетчатки. При выполнении денситометрии и оптической когерентной томографии в исследованиях in vivo в остром периоде отека сетчатки также были обнаружены повреждения фоторецепторов сетчатки и пигментного эпителия. Флюоресцентная ангиография, выполненная через 30 минут после контузии глазного яблока, выявила окрашивание пигментного эпителия под областью побелевшей сетчатки, но просачивания из ретинальных сосудов обнаружено не было. Эти результаты доказывают наличие повреждений наружного рецепторного слоя и пигментного эпителия.
Если сотрясение затрагивает макулярную область, наблюдается снижение остроты зрения, но оно может протекать бессимптомно при локализации очага сотрясения на периферии сетчатки. Обычно острота зрения повышается при разрешении сотрясения. Экспериментальные исследования функций фоторецепторов показали, что выздоровление наступает через 3 месяца. Прогноз наиболее благоприятен при легких травмах и экстрафовеолярной локализации очага поражения. Однако при поражении области фовеа может наблюдаться необратимое снижение остроты зрения. В то время как у 60% пострадавших отмечается полное восстановление остроты зрения через недели после травмы, у 40% пациентов с повреждением макулы наблюдается стойкое снижение остроты зрения. В отдаленном периоде могут также наблюдаться изменения пигментного эпителия и перераспределение пигмента. Такое перераспределение пигмента в области периферии сетчатки может напоминать костные тельца, как при пигментной дистрофии сетчатки. Хотя лечение при сотрясении сетчатки не разработано, частые сопутствующие повреждения глаза требуют дальнейшего тщательного наблюдения и обследования. — Также рекомендуем «Травматический гемофтальм. Диагностика, лечение» Оглавление темы «Травмы заднего отрезка глаз»:
|
Источник
Повреждение сетчатки при травме глаза. Диагностика, лечениеХотя многие повреждения сетчатки имеют хороший исход в отношении зрения, даже наиболее развитые хирургические методы не могут предотвратить слепоту у всех пациентов. Поздние осложнения commotio retinae включают атрофию ямки и нижележащего пигментного эпителия сетчатки, образование отверстия в макуле и зрительные искажения. Это повреждение совместимо с хорошим зрением, если сохранена макула и зрительный нерв.
Травматическое отверстие в желтом пятне. Травматическое макулярное отверстие может развиться после закрытой травмы либо немедленно, из-за витреоретинальной тракции в области ямки, либо позднее, по мере разрешения отека макулы и сетчатки. Без лечения острота зрения может колебаться от 20/80 до 20/400, но хирургическая витрэктомия может привести к лучшим исходам для зрения. Разрыв и отслойка сетчатки. После травм глазного яблока может произойти повреждение (разрыв) роговицы нескольких видов. Эти разрывы могут привести к отслойке сетчатки и потребовать ранней диагностики и соответствующего лечения. Всем пациентам, перенесшим серьезные повреждения глаз, показано тщательное обследование периферии сетчатки. Это обследование в некоторых случаях откладывается (при разрыве роговицы, гифеме), чтобы избежать приложения внешнего давления к глазному яблоку, но выполняется при первой безопасной возможности. Одной из наиболее частых причин отслойки сетчатки после тяжелой закрытой травмы являются диализы сетчатки, изолированные или в сочетании с отрывами основания стекловидного тела и другими повреждениями.65 Гигантские разрывы сетчатки и подковообразные разрывы меньшего размера могут быть результатом вызванной травмой витреоретинальной тракции. Эти повреждения также сопровождаются высоким риском отслойки. Раннее выявление позволяет успешно провести профилактику путем лазерной ретинопексии или криотерапии. Симптомы разрыва сетчатки включают фотопсию (периферические вспышки) и наблюдение внезапного возникновения новых плавающих «мушек». Отслойка сетчатки приводит к утрате периферического зрения (появление завесы через поле зрения), которая со временем повлияет и на центральное зрение. Отслойку сетчатки могут также вызвать тракционные мембраны, образовавшиеся при пролиферативной витреоретинопатии. Отслойка сетчатки требует хирургического вмешательства, обычно с процедурами вдавливания склеры и/или витрэктомии. Травматическая ретинопатия. Ретинопатия с множественными очагами поверхностного побледнения сетчатки в обоих глазах хорошо описана после травмы головы, переломов длинных костей, сдавления грудной клетки и родов. Это состояние, называемое ретинопатией Пурчера, может вызываться лейкоцитарными эмбола-ми в артериальных сосудах после активации комплемента. Лечения не существует, а острота зрения может восстановиться или снизиться. Симпатическая офтальмия. Симпатическая офтальмия является одним из наиболее опасных осложнений тяжелой травмы глаза, потому что она затрагивает единственный сохранившийся глаз пациента. Она развивается при 0,2-0,5% тяжелых нехирургических ран глаза и предположительно является аутоиммунным воспалительным ответом против антигенов глаза (эти антигены обычно скрыты от иммунной системы). Состояние представляет собой задний грануломатозный увеит с возможным развитием от суток до нескольких лет после спровоцировавшего травматического события. Клиническое проявление — развивающийся постепенно или остро передний увеит с роговичными преципитатами в виде бараньего жира. В заднем отрезке появляется витрит, от умеренного до тяжелого, обычно сопровождаемый множественными желто-белыми очагами в хориоиде. Лечение симпатической офтальмии состоит в назначении высоких доз таких противовоспалительных средств как оральные кортикостероиды. Если воспаление не удается остановить стероидами, то могут потребоваться другие иммуносупрессивные агенты. Роль энуклеации поврежденного глаза после диагностирования симпатической офтальмии остается спорной. Прогноз для зрения довольно благоприятный, при быстром закрытии раны и адекватной иммуномодулирующей терапии. — Также рекомендуем «Повреждение черепных нервов при травме глаза. Диагностика, лечение» Оглавление темы «Травма лица»:
|
Источник
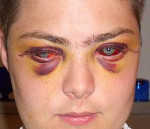
Контузии глаза – это поражение органа зрения, вызванное ударом тупым предметом или ударной волной. Клинические проявления определяются характером травмы. Общие симптомы включают снижение остроты зрения, усиленное слезотечение, фотофобию, появление «пелены» перед глазами, болезненность в области орбиты. Диагностика основывается на применении биомикроскопии, визометрии, рентгенографии, офтальмоскопии, МРТ, гониоскопии, тонометрии. В качестве консервативной терапии используются противовоспалительные, антибактериальные, гипотензивные и антисептические средства. Оперативным путем устраняют разрывы оболочек глазного яблока.
Общие сведения
Контузии глаза составляют около 1/3 всех травматических повреждений органа зрения, приводящих к слепоте и инвалидизации больного. Согласно статистическим данным, наиболее распространена легкая степень поражения – 84,9%. В 55,5% случаев причиной патологии является бытовая травма. 79,4% пациентов впоследствии страдают спазмом аккомодации. У 68,3% больных диагностируют эрозивные дефекты на поверхности роговой оболочки. Распространенность субконъюнктивального кровоизлияния при контузиях глаза составляет 98%. Спустя 6-12 месяцев у 3,4 % пациентов сохраняется рецессия УПК, у 0,5% – стойкий мидриаз и у 2,3% – пигментация глазного дна.
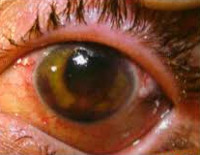
Контузии глаза
Причины контузии глаза
Этиология заболевания напрямую связана с воздействием травматического агента. Определение этиологических факторов играет важную роль в постановке диагноза и выборе тактики лечения. Основные причины развития заболевания представлены:
- Черепно-мозговой травмой. Приводит к развитию непрямой формы патологии. Пациенты отмечают появление симптомов со стороны органа зрения, однако при визуальном осмотре патологические изменения переднего отдела глаз отсутствуют.
- Прямым ударом. Чаще всего встречается при бытовых травмах. Воздействие этиологического фактора становится причиной травмы глазного яблока с преимущественным повреждением наружных структур.
- Взрывной волной. Влечет за собой наиболее тяжелые последствия, что обусловлено комбинированным поражением наружного и внутреннего отдела. Патологический процесс развивается симметрично.
Патогенез
В основе прямой контузии лежит непосредственное воздействие повреждающего фактора на глазное яблоко. После механического удара происходит деформация внутриглазных структур, ведущая к резкому повышению внутриглазного давления. Нарушение гемодинамических процессов и внутриглазной гидродинамики влечёт за собой появление очагов кровоизлияния. Изменение биохимических показателей жидких сред провоцирует стресс-реакцию. При непрямом типе воздействия патологический агент не соприкасается с глазом, а оказывает влияние опосредованно через кости черепа. При пораженных внутренних оболочках и оптических средах целостность конъюнктивы и роговицы не нарушена. На степень тяжести контузии влияет вес и площадь травмирующего агента. При высокой скорости движения предмета и большой площади ударной поверхности вероятность тяжелого течения существенно возрастает. Выраженность заболевания также зависит от точки приложения повреждающего фактора.
Классификация
Контузия глаза – это приобретённое заболевание. Различают прямую и непрямую формы патологии. Согласно принятой в отечественной офтальмологии клинической классификации выделяют следующие степени тяжести:
- I степень. При легкой контузии выявляются подкожные кровоизлияния в окологлазничной области, признаки гипосфагмы. Характер раны – рвано-ушибленный. Отрывов или разрывов век и конъюнктивы не возникает. Визуализируется лёгкая отечность и эрозивные дефекты роговой оболочки.
- II степень. Зона поражения роговицы ограничена отеком, надрывом поверхностных слоёв оболочек глаз. Наблюдается разрыв радужки у зрачкового края. Внутриглазные мышцы спазмированы.
- III степень. Полный разрыв или отрыв века и радужки с распространением на склеру. Края дефекта неровные. Роговица пропитана кровью. Осложняется переломом костной стенки орбиты.
- IV степень. Особо тяжёлая контузия сопровождается размозжением глазного яблока. Отмечается компрессия или разрыв волокон зрительного нерва в костном канале.
Симптомы контузии глаза
При первой степени заболевания пациенты предъявляют жалобы на повышенное слезотечение, светобоязнь, чувство рези в глазу, невозможность разомкнуть веки. Спазм аккомодации не приводит к зрительной дисфункции. Интенсивность субконъюнктивального кровоизлияния нарастает в течение первых 2 часов с момента травмы, затем самостоятельно регрессирует на протяжении 2-3 недель. Для второй степени характерно развитие выраженного болевого синдрома, который усиливается при попытке произвести движения глазными яблоками. Острота зрения резко снижена. Больные отмечают появление «пелены» или «тумана» перед глазами.
При тяжелом течении сохраняется только светоощущение. Формируется выраженный косметический дефект. Боль иррадиирует в надбровные дуги, височные и лобные отделы головы. Чувствительность роговицы резко снижена. Вывих хрусталика проявляется факодонезом (дрожанием хрусталика) или иридодонезом (колебательными движениями радужки). При четвертой степени отмечается полная потеря зрения. Появление «мушек» или «плавающих помутнений» перед глазами свидетельствует об отслойке внутренней оболочки. Визуально определяется выраженный экзофтальм. Подвижность глазных яблок резко затруднена.
Осложнения
Поражение 2-4 ст. тяжести осложняется гипосфагмой, гемофтальмом и кровоизлиянием в переднюю камеру. Травматическая рецессия угла передней камеры лежит в основе развития вторичной глаукомы. При поражении увеального тракта возникает хориоретинит. Посттравматические реакции окружающих тканей ведут к образованию гониосинехий. При тяжелой травме наблюдается нейроретинопатия, хориоретинальная дистрофия, атрофия зрительного нерва. У пациентов с данной патологией в анамнезе существует высокий риск вторичной катаракты и травматической отслойки сетчатки. При разрыве склеры по окружности лимба возможно возникновение травматической аниридии.
Диагностика
Постановка диагноза производится с учетом анамнестических сведений, результатов физикального осмотра и инструментальных методов исследования. При сборе анамнеза необходимо уточнить, сколько времени прошло с момента травматического повреждения, установить причины и механизм травмы. Комплекс офтальмологического обследования включает:
- Биомикроскопию глаза. При легком поражении и контузии средней тяжести выявляется отек и эрозии роговицы. На передней поверхности хрусталика определяется «пигментный отпечаток» (кольцо Фоссиуса). При 3 степени наблюдается помутнение, вывих или подвывих хрусталика.
- Офтальмоскопию. Постконтузионные изменения глазного дна подразделяют на ранние (до 2 месяцев) и поздние. Визуализируется изменение сетчатки «берлиновского» типа, при котором возникают облакообразные помутнения серого или белесоватого цвета. Видны очаги кровоизлияния, разрывы внутренней и сосудистой оболочек. Обнаруживаются признаки суб- и атрофии зрительного нерва.
- Гониоскопию. Обследование осуществляют под региональным инстилляционным обезболиванием при условии сохраненной прозрачности роговицы. При 2 ст. патологии в передней камере выявляется кровь.
- Визометрию. Степень снижения остроты зрения варьирует от незначительной дисфункции до полной слепоты.
- Рентгенографию лицевого отдела черепа. Показана при средней и тяжелой степени повреждения. Исследование проводят в прямой и боковой проекции для исключения перелома и деформаций костных стенок орбиты, диагностики кровоизлияния в околоносовые синусы. При необходимости дополнительно выполняют КТ головы.
- МРТ головы. Магнитно-резонансная томография дает возможность наиболее точно определить уровень и характер поражения оптических волокон и внутриглазных мышц, выявить локальные участки кровоизлияния.
- УЗИ глаза. Обследование применяется при помутнении оптических сред. Методика позволяет визуализировать признаки кровоизлияния в стекловидное тело и переднюю камеру, уточнить характер поражения хрусталика и заднего сегмента глазного яблока.
- Бесконтактную тонометрию. В раннем периоде внутриглазное давление резко повышается. Далее изменения офтальмотонуса варьируют от выраженного гипертонуса до гипотонии, что определяется механизмом нанесения удара.
Лечение контузии глаза
Терапевтическая тактика зависит от выраженности патологических изменений и характера повреждения внутриорбитальных структур. При 1 ст. специальное лечение обычно не требуется. Гипосфагма самостоятельно рассасывается в течение 14-21 дней. Эпителий роговой оболочки в зоне эрозии регенерирует за 3-4 дня. В зависимости от объема поражения при контузии 2-4 степени применяется консервативное или хирургическое лечение. Медикаментозная терапия базируется на применении:
- Противовоспалительных препаратов. При 1 степени показаны нестероидные противовоспалительные средства (НПВС). Начиная со 2 ст. целесообразно назначение глюкокортикоидов в виде парабульбарных инъекций.
- Ферменты. Фибринолизин используют в офтальмологической практике при кровоизлияниях травматического генеза. Коллагеназу вводят субконъюнктивальным путем при помощи электрофореза.
- Антибактериальные средства. Применяются на протяжении всего периода лечения с целью профилактики развития бактериальных осложнений.
- Антисептики. Назначают курсом длительностью в 10 дней. Инстилляции антисептиков проводят от 2 до 6 раз в день.
- Симпатомиметики. Мидриатики используют для расширения зрачка, профилактики образования рубцовых сращений, передних гониосинехий.
- Гипотензивные препараты. При выявлении повышенного внутриглазного давления в раннем послеоперационном периоде показана местная гипотензивная терапия.
Оперативные вмешательства необходимы при разрывах век, роговицы и склеры. Выявление травматического иридодиализа требует выполнения иридопластики. Корень радужной оболочки фиксируют к лимбу у склерального края. При подозрении на разрыв наружной соединительнотканной оболочки проводят ревизию раны. При ретробульбарной гематоме выполняют пункцию с дальнейшим дренированием. При повреждении костных стенок глазницы показана консультация отоларинголога, нейрохирурга. При сохранении целостности зрительного нерва осуществляют органосберегающую операцию. В случае полной атрофии нервных волокон рекомендуется энуклеация.
Прогноз и профилактика
Исход заболевания определяется степенью тяжести контузии, характером поражения структур глазного яблока. Прогноз в отношении зрительных функций при 3-4 степени неблагоприятный. Пациент должен находиться на диспансерном учете у офтальмолога на протяжении 1 года. При плановом осмотре необходимо проведение тонометрии, прямой офтальмоскопии. При неэффективности гипотензивной терапии показано оперативное лечение глаукомы. Специфические методы профилактики не разработаны. Неспецифические превентивные меры сводятся к применению средств индивидуальной защиты на производстве (ношение очков, каски).
Источник