Слезятся глаза от гипотиреоза
Что происходит с глазами при болезнях щитовидной железы
Изменения в глазах при этой патологии самые разные и зависят от уровня гормонов, наличия аутоиммунного воспалительного процесса. Кратко мы отразили их в таблице:
| Состояние | Что происходит | Как отражается на глазах |
|---|---|---|
| Диффузный токсический зоб, узловой зоб, начальная стадия АИТ, воспаления щитовидной железы, так называемые деструктивные тиреоидиты. | Повышается уровень гормонов, развивается эндокринная офтальмопатия. | Выпуклые, отекшие, красные глаза, нарушение смыкания век, редкое моргание, высыхание роговицы. |
| Поздняя стадия АИТ, послеоперационный гипотиреоз. | Снижается уровень гомонов и активность желез, в том числе, слезных. | Отекшие «сухие глаза». |
Отдельно стоит уточнить ситуацию с аутоиммунным тиреоидитом (АИТ), с которым сейчас сталкивается практически каждая вторая. По данным других исследований, таких женщин в возрасте от 30 до 50 — 85%. АИТ не имеет специфического лечения, и заканчивается гипотиреозом.
Аутоиммунный процесс вызывает повреждение клеток желез антителами, хроническое воспаление, снижение активности слезных желез. Кроме того, развивается оксидативный стресс, когда из-за хронического воспалительного процесса растет количество активных химических соединений, которые повреждают клеточные оболочки, а «система защиты» не срабатывает. Итогом процесса становится гибель клеток слезных желез и «сухость глаз».
О чем стоит помнить, если вы страдаете заболеванием щитовидной железы
Если вы заметили, что появились:
Как избежать поражения глаз при болезнях щитовидной железы
Во-первых, контролировать ее работу. Даже если нет никакого диагноза, стоит быть внимательными. Особенно женщинам. Сдавайте раз в год самый простой скрининг и делайте УЗИ, и если проблема появится, вы сразу об этом узнаете и сможете принять меры.
Во-вторых, следить за состоянием, если уже выявлены нарушения. Это значит вовремя сдавать анализы, делать УЗИ, правильно принимать назначенные лекарства (заместительную терапию при гипотиреозе, тиростатики при гипертиреозе и другие препараты), приходить на контрольные осмотры.
В-третьих, внимательно относиться к зрению. Если появились симптомы, немедленно обращаться к офтальмологу, выяснить, в чем дело, посоветоваться с эндокринологом, сдать анализы, скорректировать терапию.
Дельфанто®, «сухой глаз» и щитовидная железа
Чтобы побороть симптомы «сухости глаз», традиционно применяют капли-увлажнители или «искусственные слезы». В ситуации с заболеваниями щитовидной железы первично все же общее лечение, а капли используют для коррекции симптомов.
Есть еще одна возможность — использовать препараты с принципиально новым механизмом действия, который устраняет сухость за счет увеличения «производства» собственной слезной жидкости. Это Дельфанто® – источник природных веществ-антиоксидантов, которые эффективно борются с оксидативным стрессом, защищая клетки слезных желез от гибели.
Основные преимущества Дельфанто®:
Кроме того, Дельфанто® можно комбинировать вначале лечения с каплями-увлажнителями, а затем постепенно их отменить, примерно с 3-й недели приема.
И в заключение. От заболеваний щитовидной железы нельзя защититься. Однако контролировать ситуацию с гормонами и самочувствием — вполне. Главное — внимание к себе. А синдром «сухого глаза» лечится. Проверено.
Источник
Главная
Диагностика
Дифференциальная диагностика по внешним признакам
Отеки век, светобоязнь, слезотечение и другие признаки эндокринной офтальмопатии
Эндокринная офтальмопатия (ЭО) в 40-60 % случаев сочетается с Базедовой болезнью (реже с тиреоидитом Хашимото, иногда с врожденным гипотиреозом и множественной эндокринной неоплазией или аденоматозом). Однако она считается самостоятельным заболеванием — эндокринно-обусловленные изменения со стороны глаз могут наблюдаться и без гипертиреоидного состояния.
Эутиреоидная форма эндокринной офтальмопатии может переходить в гипертиреоидную и, наоборот, глазные симптомы при определенных обстоятельствах развиваются после медикаментозного или хирургического лечения гипертиреоза.
У четверти пациентов с эндокринной офтальмопатией одновременно отмечается гипертиреоз. У четверти пациентов с выраженной ЭО она развивается в течение года до возникновения гипертиреоза.
Патогенез эндокринной офтальмопатии неизвестен. Возможно, определенную роль играют аутоиммунные процессы.
Клиническая оценка и диагностика эндокринной офтальмопатии часто затруднены, тем более, что протрузия глазного яблока в 15 % случаев развивается вначале с одной стороны, а между выраженностью ЭО и гиперфункцией щитовидной железы нет прямой связи.
Большое значение имеет осмотр офтальмолога, при необходимости — компьютерная томография глазницы. Причиной эндокринной офтальмопатии является ретробульбарное отложение мукополисахаридов, клеточная инфильтрация ретробульбарного пространства и иногда экстраокулярных глазных мышц, а также муцинозный отек. При одностороннем экзофтальме вначале следует предположить неэндокринные процессы, такие как орбитальные, периорбитальные и внутричерепные опухоли и метастазы (менингеома турецкого седла), затем гемобластозы, факоматозы, заболевания костей и воспалительные заболевания (флегмона глазницы).
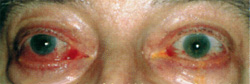
Эндокринная офтальмопатия подразделяется на 6 степеней тяжести по Вернеру. На начальных стадиях эндокринной офтальмопатии отмечают жалобы пациентов на отеки век, давление и ощущение инородного тела в области глаз, светобоязнь, слезотечение и расплывчатость зрения. Затем развивается ретракция верхних век (признак Дальримпля) и, наконец, протрузия глазных яблок («пучеглазие»), которое может принять экстремальные размеры уже при III-IV степени тяжести (двусторонняя ЭО III степени с кровенаполнением конъюнктивы, хемозом и «блеском глаз» вследствие усиленного слезоотделения; протрузия глазного яблока и расширение глазной щели справа выражены сильнее).
Парезы глазных мышц в рамках эндокринной офтальмопатии IV-VI степени приводят в итоге к двоению в глазах. При левосторонней ЭО IV степени наблюдается значительное ограничение подъема левого глазного яблока при взгляде вверх (псевдосимптом Дальримпля).
Ф.B.Тишeндop
«Отеки век, светобоязнь, слезотечение и другие признаки эндокринной офтальмопатии» и другие статьи из раздела Дифференциальная диагностика по внешним признакам
Читайте также:
- Узлы в щитовидной железе
- Как проявляется гипотиреоз
- Вся информация по этому вопросу
Сегодня 05.04.2020
с 10:00 до 19:00 на звонки
отвечает врач.
Источник
Как связаны глаза и щитовидная железа и что такое эндокринная офтальмопатия — вы узнаете из этой статьи. Самое главное, помните — в любом лечении важна своевременность.
«Доктор, а глаза у меня не вылезут?» — такой вопрос нередко слышат на приеме эндокринологи от пациентов с разными заболеваниями щитовидной железы. Многие что-то слышали про поражение глаз при заболеваниях щитовидной железы. Кто-то видел, как изменились глаза у соседки на фоне болезни, кто-то помнит фото Н.К. Крупской. Конечно же, людей волнует возможное изменение внешности, причем далеко не в лучшую сторону. Как же связаны глаза и щитовидная железа?
Глаза и Щитовидная железа: Как не допустить поражения глаз
Болезней щитовидной железы много и они очень разные. Одно из самых распространенных заболеваний называется диффузным токсическим зобом, или болезнью Грейвса. Это аутоиммунное заболевание – по какой-то причине организм начинает нападать на свою же щитовидную железу. При этом заболевании иммунная система вырабатывает антитела, стимулирующие работу щитовидной железы (антитела к рецептору ТТГ), и она начинает вырабатывать слишком много гормонов. Эти самые антитела, особенно если их уровень значительно повышен, могут «нападать» на ткани глаза и глазницы (жировая клетчатка вокруг глазного яблока и мышцы, которые двигают глаз), и приводить к аутоиммунному заболеванию глаза и тканей глазницы (называется это эндокринной офтальмопатией).
Подписывайтесь на наш аккаунт в INSTAGRAM!
Поражение глаз может возникнуть одновременно с нарушением функции щитовидной железы, может предшествовать ей, а может развиваться после установления диагноза болезни Грейвса, иногда – и после радикального лечения (операции или радиойодтерапии).
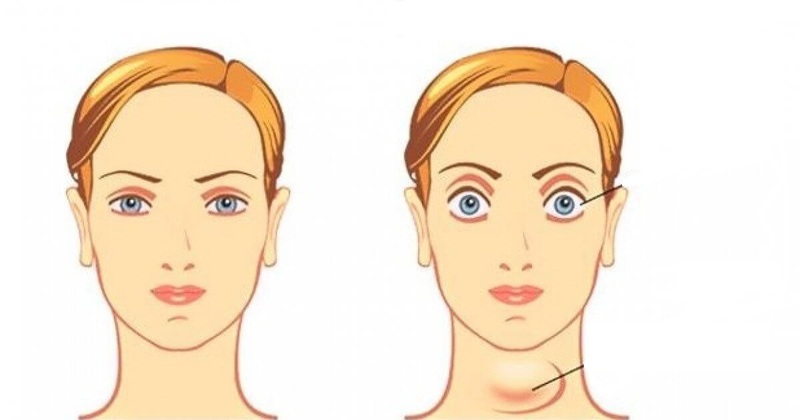
Возникает воспаление и отек, объем жировой клетчатки и мышц увеличивается, а пространство в глазнице ограничено, ведь стенки ее состоят из костей и не могут раздвинуться. Поэтому при отеке и утолщении тканей, находящихся за глазом, может произойти выпячивание глазного яблока – так называемый экзофтальм.
- В легких случаях пациент ощущает дискомфорт, «песок» в глазах, белки глаз могут краснеть, веки – отекать.
- При более тяжелом поражении к этим симптомам присоединяются боли в глазных яблоках и выпячивание глаз (реже – одного глаза), верхние веки приподнимаются, и возникает так называемый «гневный взгляд» — глаза чрезмерно открыты, как при гневе или испуге. Иногда человек не может полностью сомкнуть веки, в тяжелых случаях возникает сдавление зрительного нерва, что приводит к снижению зрения.
Выраженное поражение глаз, конечно же, требует лечения.
Это была страшная часть. Теперь – хорошие новости.
Если у вас имеются узлы в щитовидной железе, или случился послеродовый тиреоидит, или есть диффузный нетоксический зоб (увеличение щитовидной железы без нарушения функции) – глаза не «вылезут». Это не те заболевания, при которых стоит опасаться эндокринной офтальмопатии. У людей с аутоиммунным тиреоидитом поражение глаз возникает КРАЙНЕ редко. Так что гипотиреоз и аутоиммунный тиреоидит – тоже не повод беспокоиться о глазах.
Подписывайтесь на наш канал Яндекс Дзен!
Еще одна хорошая новость. Если у вас ДТЗ (диффузный токсический зоб, болезнь Грейвса), то это не значит, что с глазами обязательно будет что-то не так. Офтальмопатия возникает только у 20-50% пациентов с болезнью Грейвса, и большинство случаев относятся к легкой форме, не требующей серьезного лечения.
Если диагноз ДТЗ уже установлен, то главное, что вы можете сделать для профилактики поражения глаз – это отказаться от курения, в том числе пассивного. Никто точно не знает почему, но курение – мощный фактор риска развития и прогрессирования офтальмопатии.
Еще один способ профилактики – поддержание уровня гормонов щитовидной железы в нормальных пределах (для этого нужно найти грамотного врача и прилагать совместные усилия). Как избыток, так и недостаток гормонов провоцируют развитие эндокринной офтальмопатии у пациентов с ДТЗ.
Если у Вас установлен диагноз ДТЗ и есть жалобы со стороны глаз (особенно — видимые изменения), об этом нужно уведомить лечащего врача. Очень важно отказаться от курения.
- В легких случаях используют увлажняющие капли и гели, защиту от солнца.
- В тяжелых случаях может потребоваться более серьезное лечение, в содружестве с грамотным офтальмологом. Кроме офтальмологического осмотра, врач может назначить УЗИ или КТ/МРТ орбит.
Если врач не может дать рекомендации по лечению (к сожалению, бывает так, что эндокринологи отправляют к офтальмологам, а многие офтальмологи не осведомлены о принципах диагностики и лечения эндокринной офтальмопатии), это значит, что стоит сменить врача. В лечении важна своевременность.
Не болейте! И бросайте курить!опубликовано econet.ru.
Автор Шведова А.Е., врач-эндокринолог
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
,
чтобы видеть ЛУЧШИЕ материалы у себя в ленте!
Источник
Особое место в клинической картине диффузного токсического зоба занимают изменения органа зрения, наблюдаемые, по данным разных авторов, у 20-91% больных. Введение понятия «эндокринной офтальмопатии» связывают с именем Graves (1835), основным проявлением которой являются экзофтальм (выпячивание глазного яблока различной степени выраженности) и ограничение его подвижности, возникающими из-за отека орбитальной клетчатки и утолщения глазодвигательных мышц. Такая офтальмопатия, названная эндокринной, многие годы считалась проявлением тиреотоксикоза. Однако она встречается и при аутоиммунном тиреоидите, эутиреоидном или гипотиреоидном узловом или диффузном зобе, у лиц без признаков увеличения щитовидной железы и нарушения ее функции. Эндокринная офтальмопатия может возникнуть задолго до появления токсического зоба или развиться после медикаментозного или хирургического его лечения.
В настоящее время эндокринную офтальмопатию считают самостоятельным аутоиммунным заболеванием с преимущественным поражением ретробульбарной клетчатки, а также глазодвигательных мышц. Диффузный токсический зоб и эндокринная офтальмопатия имеют разную иммуногенетическую основу: корреляция между титром антител к ауто-антигенам глазодвигательных мышц и титром тиреоидных антител отсутствует. Иммунологическим маркером эндокринной офтальмопатии служат антитела к мембранам глазодвигательных мышц, маркером диффузного токсического зоба — тиреоидстимулирующие антитела.
Этиология и патогенез эндокринной офтальмопатии изучены недостаточно, так же как и нет единой клинической классификации данной патологии. Определенное практическое значение для характеристики офтальмологических проявлений при диффузном токсическом зобе имеет классификация А.Ф. Бровкиной и соавт. (1983), в соответствии с которой выделяют 3 формы эндокринной офтальмопатии: тиреотоксический экзофтальм, отечный экзофтальм и эндокринная миопатия.
Тиреотоксический экзофтальм, по данным А.Ф. Бровкиной (2004), встречается в 16% случаев эндокринной офтальмопатии. Он всегда наблюдается на фоне тиреотоксикоза. Заболевание чаще возникает у женщин. Поражение органа зрения, как правило, бывает двусторонним, однако в начале заболевания возможно монолатеральное поражение. Больные предъявляют жалобы на повышенную раздражительность, чувство жара, нарушение сна, потерю веса. Развивается тремор, тахикардия, кардиомиопатия.
Характерна расширенная за счет ретракции верхнего века глазная щель с обнаженной полоской склеры между верхним веком и лимбом (симптом Дальримпля), а также пристальный (изумленный) взгляд вследствие уменьшения частоты и амплитуды мигания.
Отечный экзофтальм встречается у 63% больных (Бровкина А.Ф., 2004). Он развивается на фоне гипертиреоза, а также у больных с первичным или послеоперационным гипотиреозом, реже — при эутиреоидном состоянии. Появлению глазной симптоматики часто предшествуют эмоциональные стрессы. Спустя некоторое время могут отмечаться продромальные признаки: депрессия, головная боль, мышечная слабость, которые свидетельствуют об общем страдании организма. В последующем патологический процесс локализуется в основном в тканях орбиты. Как и любой патологический процесс, отечный экзофтальм проходит несколько стадий развития, что проявляется различной выраженностью клинических симптомов.
Выделяют три стадии заболевания: компенсированный, субкомпенсированный и декомпенсированный отечный экзофтальм.
Патологический процесс начинается с преходящего отека периорбитальной ткани. Компенсированная стадия заболевания характеризуется появлением частичного интермиттирующего птоза (утром верхнее веко опущено, к вечеру имеет нормальное положение), наблюдается постоянный слабовыраженный симптом Розенбаха. По мере прогрес-сирования процесса появляется ретракция верхнего века и резкое углубление верхней орбитопальпебральной складки. Экзофтальм небольшой, выстояние глаз по сравнению с нормой не превышает 4—5 мм. Репозиция глазного яблока умеренно затруднена. При компьютерной томографии наблюдается увеличение объема 1-2 экстраокулярных мышц (чаще нижней и внутренней прямых). Появляется диплопия (чаще при взгляде кверху), утолщение нижнего века, белый хемоз.
По мере нарастания патологического процесса заболевание переходит в стадию субкомпенсации. Увеличивается объем 2-3 мышц. Наблюдается ограничение подвижности глазного яблока по двум меридианам (особенно при взгляде кверху), увеличивается выраженность диплопии, которая становится постоянной. В этот период может наблюдаться симптом «креста» — увеличение калибра и извитость эписклеральных сосудов в зоне прикрепления экстраокулярных мышц. Экзофтальм, который чаще носит двусторонний характер, увеличивается до 25—27 мм. Репозиция глазного яблока резко затруднена. Верхнее и нижнее веки утолщены и напряжены. Ретракция верхнего века, утолщение краев век и хемоз конъюнктивы делают невозможным смыкание глазной щели в ночное время суток. Отек орбитальной ткани приводит к сдавлению цилиарных нервов, вследствие чего нарушается чувствительность роговицы. ВГД повышено при взгляде кверху (симптом Бралей).
По мере прогрессирования процесса нарастает отек орбитальных тканей, резко увеличивается объем экстраокулярных мышц. Это приводит к повышению внутриорбитального давления и развивается венозный стаз в орбите. При декомпенсированном процессе экзофтальм увеличивается до 27—30 мм, увеличивается объем всех экстраокулярных мышц. Наступает полная офтальмоплегия и стойкая диплопия. Репозиция глазного яблока невозможна. Наблюдается «красный» хемоз конъюнктивы. Нарушение смыкания глазной щели и отсутствие чувствительности роговицы приводит к развитию ее эрозий и краевых инфильтратов, постепенно формирующихся в сплошную язвенную поверхность. Возможны гнойное расплавление роговицы и ее перфорация. Повышенное давление в эписклеральных венах приводит к возникновению внутриглазной гипертензии. Присоединение эндокринной офтальмопатии осложняет уже текущий глаукоматозный процесс, причем антиглаукоматозные операции усугубляют тяжесть эндокринной офтальмопатии, особенно если она отягощена нейропатией.
У 10% больных с отечным экзофтальмом наряду с увеличивающейся протрузией глазных яблок возникают застойные ДЗН. При офтальмоскопии превалируют отек и гиперемия диска, резкий венозный стаз, развивается центральная скотома. При выраженной оптической нейропатии может сохраняться нормальная острота зрения. В связи с этим в диагностике ранних поражений зрительного нерва большое значение имеет периметрия.
{module директ4}
Сопутствующий отек и клеточная инфильтрация орбитальной клетчатки лежат в основе клинических симптомов, которые ранее были описаны как злокачественный экзофтальм. У ряда больных по необъяснимым пока причинам 1-3 мышцы веретенообразно утолщаются в центральном или проксимальном отделе. В первом случае наблюдается описанная выше картина с вовлечением в процесс роговицы. Отек и инфильтрация экстраокулярных мышц в проксимальном отделе, особенно наружной и нижней прямой мышц, приводит к сочетанию отечного экзофтальма с центральной скотомой, что симулирует картину ретробульбарного неврита. Причиной этого симптомокомплекса является сдавление папилломакулярного пучка, расположенного за глазным яблоком парацентрально. Поражение 3—4 мышцу вершины орбиты является частой причиной застойного ДЗН.
При отечном экзофтальме полная компенсация дистиреоидного состояния не способствует уменьшению глазных проявлений в отличие от тиреотоксического экзофтальма, при котором нормализация функций щитовидной железы может привести к полной регрессии офтальмологических симптомов.
Нарушение функции экстраокулярных мышц развивается у 60% больных эндокринной офтальмопатией (Бровкина А.Ф., 2004). Эндокринная миопатия может быть самостоятельной формой заболевания или возникать в исходе отечного экзофтальма. Заболевание чаще встречается у мужчин. Начинается со слабости одной, двух или нескольких глазодвигательных мышц, что приводит к диплопии и ограничению подвижности глазного яблока кверху и кнаружи. Первоначально и преимущественно поражается нижняя прямая мышца (85%), а визуальное ограничение подвижности кверху обусловлено спайками и вторичной контрактурой мышц-антагонистов.
Развивается косоглазие (до 15-60°), происходит отклонение глазного яблока книзу и кнутри. Стремление подавить диплопию приводит к фиксированному вынужденному положению головы. Про-трузия глаза в отличие от отечного экзофтальма не выражена, не характерно и снижение чувствительности роговицы. Глазодвигательные мышцы при этом виде эндокринной офтальмопатии уплотняются и утолщаются. Эндокринная миопатия встречается также при гипо- и эутиреозе.
Поражение экстраокулярных мышц при эндокринной офтальмопатии, в том числе и леватора верхнего века, происходит на всем протяжении. Мышца Мюллера наиболее ранима, что выражается в ранней и стойкой ретракции верхнего века. Морфологическое изучение мышц выявило коллагеновую пролиферацию, мышечную атрофию и жировую инфильтрацию. При прогрессирующей офтальмопатии мышца Мюллера подвергается дистрофии, в результате которой наступает контрактура всей мышцы. Ранняя коллагеновая дегенерация мышц приводит к их уплотнению и утолщению, что обусловливает повышение ВГД при взгляде кверху. На фоне косоглазия возникает расстройство бинокулярного зрения, в то время как центральное и периферическое зрение остается сохранным в отличие от таковых у больных с отечным экзофтальмом.
Каждая из форм эндокринной офтальмопатии в своем течении проходит стадию клеточной инфильтрации (первые месяцы болезни), перехода в фиброз и закончившегося фиброза. При эндокринной миопатии период клеточной инфильтрации короткий, больные обращаются к врачу, как правило, в период начавшегося фиброза.
Инструментальные методы диагностики эндокринной офтальмопатии
Важная роль в диагностике, установлении этиологии и патогенеза, оценке тяжести эндокринной офтальмопатии принадлежит ультразвуковому исследованию, компьютерной томографии орбит, с помощью которых определяется состояние ретробульбарного пространства, толщина глазодвигательных мышц и их акустическая плотность. При выраженных формах эндокринной офтальмопатии (отечный экзофтальм в стадии инфильтрации) ретробульбарное пространство увеличивается на 50% и более, прямые глазодвигательные мышцы утолщаются до 7-7,5 мм (в норме их толщина составляет 4-4,5 мм), для стадии фиброза характерно увеличение акустической плотности мышц.
Как вспомогательный метод ранней диагностики эндокринной офтальмопатии используется позиционная тонометрия для измерения ВГД при взгляде кверху и кнаружи, которое в такой позиции повышается более чем на 2 мм рт. ст.
Из других ранних офтальмологических проявлений при диффузном токсическом зобе следует отметить нарушение микроциркуляции в об ласти лимба, конъюнктивы глазного яблока и эписклеры, которые обнаруживают при биомикроскопии, а также увеличение частоты симптоматической гипертензии глаз с длительно сохраняющимися зрительными функциями.
Гипотиреоз
Гипотиреоз представляет собой сложный симптомокомплекс, развивающийся вследствие резкого снижения концентрации тиреоидных гормонов в крови.
Выделяют три вида заболевания: первичный гипотиреоз, связанный с различными поражениями щитовидной железы (врожденное недоразвитие, воспалительные процессы, новообразования, прием больших доз препаратов йода или тиреостатиков, последствия проведенных операций на щитовидной железе); вторичный гипотиреоз, обусловленный снижением образования и выброса в кровоток тиреотропного гормона гипофиза и связанное с этим снижение секреции гормонов щитовидной железы; третичный гипотиреоз, являющийся результатом нарушения корреляции в системе гипоталамус-гипофиз-щитовидная железа.
Клинические признаки и симптомы. Для гипотиреоза любого происхождения характерны апатия и сонливость, снижение памяти, парастезии, зябкость и плохая переносимость холода, повышение массы тела при снижении аппетита, зуд кожи и ее сухость, боль в мышцах, отек лица, плеч и конечностей, выпадение волос, бровей и ресниц, повышенная ломкость ногтей, постоянные запоры, медленная речь, грубый и сиплый голос из-за отека голосовых связок, увеличение языка, брадикардия, снижение кислотности желудочного сока. Наблюдается повышение концентрации холестерина в плазме крови (выше 7,7 ммоль/л). Движения больного замедлены, взгляд безучастен. Если длительно не проводится адекватная терапия, могут иметь место изменения психики вплоть до острых психозов.
Глазные симптомы. Больные предъявляют жалобы на снижение остроты зрения, быструю утомляемость глаз при работе на близком расстоянии, чувство выпирания глазных яблок, слезотечение. При обследовании выявляют некоторое снижение остроты зрения, плотную отечность кожи век и их ригидность, сужение или расширение глазных щелей, легкое ограничение подвижности глазных яблок — преимущественно кнаружи, ослабление конвергенции, выраженную извитость и расширение сосудов конъюнктивы, микроаневризмы и ампулообразные расширения сосудов лимба и конъюнктивы перилимбальной зоны, снижение чувствительности роговицы, умеренное концентрическое сужение полей зрения на ахроматический стимул (на 10—15°) и на цвета, ухудшение темновой адаптации, нарушение цветоощущения. Повышается частота встречаемости глаукомы и периодически возникающего преходящего или стойкого повышения внутриглазного давления, что обусловлено гиперсекрецией водянистой влаги. Могут развиться осложненная катаракта и эндокринная офтальмопатия. Установлена определенная связь с гипотиреозом таких офтальмологических проявлений, как эмбриотоксон (кольцевидное помутнение по краю роговицы), кератоконус (конусовидное выпячивание и истончение центрального отдела роговицы), симптом «голубых» склер. Для выраженного гипотиреоза характерны резкое сужение глазной щели на фоне общей отечности и одутловатости лица и отсутствие волос в наружной части бровей — симптом Хертога. При офтальмоскопии наблюдаются извитость сосудов сетчатки с сужением артерий и расширением вен. Калибр вен неравномерен, мелкие вены извиты. Возможно развитие макулодистрофии.
У детей при врожденном гипотиреозе (микседеме) наблюдаются более выраженные симптомы заболевания, чем при приобретенном гипотиреозе. Со стороны глаз почти всегда отмечаются отек век и бледность кожи век, спазм артериол конъюнктивы, часто — субатрофия диска зрительного нерва, ресницы редкие или вообще отсутствуют, встречаются простые и чешуйчатые блефариты, микрокорнеа, кератоконус, врожденный горизонтальный нистагм, полярные катаракты, прогрессирующая миопия. Дети в обычные сроки не держат голову, не садятся, ходить начинают в 2—3 года. Голова большая, рост зубов запаздывает, обнаруживаются симптомы замедленного окостенения, волосы редкие, сухие, голос грубый, низкий, живот увеличен.
Эти больные могут впервые попасть на прием к офтальмологу, а не к эндокринологу. Офтальмологам необходимо помнить об этом виде патологии при первичном обращении к ним детей с заболеваниями защитного аппарата глаза, миопией, псевдоневритом и частичной атрофией дисков зрительных нервов, а также с симптоматической офтальмогипертензией.
Для диагностики и определения гипофункции щитовидной железы необходимо проводить определение концентрации тиреоидных и тиреотропного гормонов в крови.
Источник