Симптомы язвы роговицы глаза
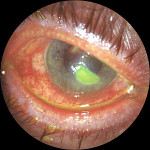
Язва роговицы – это деструктивный процесс в роговой оболочке глаза, сопровождающийся образованием кратерообразного язвенного дефекта. Язва роговицы сопровождается резко выраженным роговичным синдромом, болью и значительным снижением зрения пораженного глаза, помутнением роговой оболочки. Диагностика язвы роговицы основывается на данных осмотра глаза с помощью щелевой лампы, проведения инстилляционной пробы с флюоресцеином, бактериологического и цитологического исследования соскобов с конъюнктивы, ИФА слезной жидкости и сыворотки крови. Принципы лечения язвы роговицы требуют проведения специфической (противовирусной, антибактериальной, противогрибковой, антипаразитарной), метаболической, противовоспалительной, иммуномодулирующей, гипотензивной фармакотерапии. При угрозе перфорации язвы роговицы необходимо проведение кератопластики.
Общие сведения
Роговица глаза имеет пятислойную структуру и включает эпителиальный слой, боуменову оболочку, строму, десцеметову оболочку и нижний слой эндотелия. При повреждении эпителия возникает эрозия роговицы. О язве роговицы говорят в том случае, если разрушение тканей роговицы распространяется глубже боуменовой оболочки. Язвенные поражения роговицы относятся в клинической офтальмологии к числу тяжелых поражений глаза, которые трудно поддаются лечению и часто приводят к значительным нарушениям зрительной функции, вплоть до слепоты.
Исходом язвы роговицы во всех случаях служит формирование рубца роговицы (бельма). Язвенный дефект может локализоваться в любой части роговицы, однако наиболее тяжело протекает поражение центральной зоны: оно сложнее поддается лечению, а рубцевание этой области всегда сопровождается потерей зрения.
Язва роговицы
Причины
Для развития язвы роговицы необходимо сочетание ряда условий: повреждение роговичного эпителия, снижение местной резистентности, колонизация дефекта инфекционными агентами. Язвы роговицы могут иметь инфекционную и неинфекционную этиологию:
- Инфекционные факторы представлены герпесвирусным, бактериальным, грибковым, паразитарным поражением роговицы. С поверхности язвы роговицы в большинстве случаев выделяются стафилококки, диплококки, стрептококки, пневмококки, синегнойная палочка, вирус простого герпеса и ветряной оспы, микобактерии туберкулеза, акантамебы, грибки, хламидии.
- Неинфекционные факторы могут включать аутоиммунный генез, синдром сухого глаза, первичную или вторичную дистрофию роговицы.
Факторы риска
К экзогенным факторам, способствующим развитию язвы роговицы, относятся:
- длительное ношение контактных линз (в т. ч. использование загрязненных растворов и контейнеров для их хранения);
- нерациональная топическая фармакотерапия кортикостероидами, анестетиками, антибиотиками;
- использование загрязненных глазных препаратов и инструментов при проведении лечебных офтальмологических процедур.
- ожоги глаз,
- попадание в глаза инородных тел, фотоофтальмии, механические повреждения глаз,
- ранее проводимые хирургические вмешательства на роговице и др.
Благоприятным фоном для развития язвы роговицы могут являться различные нарушения вспомогательного аппарата глаза: конъюнктивиты, трахома, блефариты, каналикулит и дакриоцистит, трихиаз, выворот или заворот век, поражения глазодвигательного и тройничного черепно-мозговых нервов. Опасность язвы роговицы существует при любых формах кератита (аллергическом, бактериальном, вирусном, мейбомиевом, нейрогенном, нитчатом, хламидийном и др.), а также невоспалительных поражениях роговицы (буллезной кератопатии).
Кроме местных факторов, в патогенезе язвы роговицы важная роль принадлежит общим заболеваниям и нарушениям: сахарному диабету, атопическому дерматиту, аутоиммунным заболеваниям (синдрому Шегрена, ревматоидному артриту, узелковому полиартриту и др.), истощению и авитаминозу, иммуносупрессии.
Классификация
По течению и глубине поражения язвы роговицы классифицируются на острые и хронические, глубокие и поверхностные, непрободные и прободные. По расположению язвенного дефекта различают периферическую (краевую), парацентральную и центральную язву роговицы. В зависимости от тенденции к распространению язвенного дефекта в ширину или в глубину выделяют:
- Ползучую язву роговицы. Распространяется в сторону одного из своих краев, тогда как с другого края дефект эпителизируется; при этом происходит углубление язвы с вовлечением глубоких слоев роговицы и радужки, формированием гипопиона. Обычно развивается на фоне инфицирования микротравм роговицы пневмококком, диплобациллой, синегнойной палочкой.
- Разъедающую язву роговицы. Этиология неизвестна; патология характеризуется образованием нескольких периферических язв, которые затем сливаются в единый полулунный дефект с последующим рубцеванием.
В числе основных, наиболее часто встречающихся клинических форм выделяют язвы роговицы:
- инфекционные (герпесвирусную, бактериальную, грибковую, паразитарную, краевую инфекционно-аллергическую, трахоматозную)
- неинфекционные, ассоциированные с весенним конъюнктивитом, системными иммунными заболеваниями, синдромом сухого глаза, первичной дистрофией роговицы, рецидивирующей эрозией роговицы.
Симптомы язвы роговицы
Язва роговицы, как правило, имеет одностороннюю локализацию. Наиболее ранним признаком, сигнализирующим об опасности развития язвы роговицы, является боль в глазу, которая возникает еще на стадии эрозии и усиливается по мере прогрессирования изъязвления. Одновременно развивается выраженный роговичный синдром, сопровождающийся обильным слезотечением, фотофобией, отеком век и блефароспазмом, смешанной инъекцией сосудов глаза.
При расположении язвы роговицы в центральной зоне отмечается значительное снижение зрения, обусловленное помутнением роговицы и последующим рубцеванием дефекта. Рубец на роговице, как исход язвенного процесса, может быть выражен в различной степени — от нежного рубчика до грубого бельма.
Клиника ползучей язвы роговицы характеризуется сильными болями режущего характера, слезотечением, гноетечением из глаза, блефароспазмом, хемозом, смешанной инъекцией глазного яблока. На роговице определяется инфильтрат желтовато-серого цвета, который, распадаясь, образует кратерообразную язву с регрессирующим и прогрессирующим краями. За счет прогрессирующего края язва быстро «расползается» по роговице в ширину и вглубь. При вовлечении внутриглазных структур возможно присоединение ирита, иридоциклита, панувеита, эндофтальмита, панофтальмита.
При туберкулезной язве роговицы в организме всегда имеется первичный очаг туберкулезной инфекции (легочный туберкулез, генитальный туберкулез, туберкулез почек). В этом случае на роговице обнаруживаются инфильтраты с фликтенозными ободками, которые в дальнейшем прогрессируют в округлые язвы. Течение туберкулезной язвы роговицы длительное, рецидивирующее, сопровождающееся образованием грубых роговичных рубцов.
Герпетические язвы образуются на месте древовидных инфильтратов роговицы и имеют неправильную, разветвленную форму. Изъязвление роговицы, обусловленное недостаточностью витамина А (кератомаляция), развивается на фоне молочно-белого помутнения роговицы и не сопровождается болевыми ощущениями. Характерно образование сухих ксеротических бляшек на конъюнктиве. При гиповитаминозе В2 развиваются дистрофия эпителия, неоваскуляризация роговицы, язвенные дефекты.
Осложнения
При своевременно предпринятых лечебных мерах удается добиться регресса язвы роговицы: очищения ее поверхности, организации краев, заполнения дефекта фибринозной тканью с последующим образованием рубцового помутнения — бельма.
Стремительное прогрессирование язвы роговицы может приводить к углублению дефекта, формированию десцеметоцеле (грыжеподобного выпячивания десцеметовой мембраны), перфорации роговицы с ущемлением радужной оболочки в образовавшемся отверстии. Рубцевание прободной язвы роговицы сопровождается образованием передних синехий и гониосинехий, которые препятствуют оттоку ВГЖ. Со временем это может привести к развитию вторичной глаукомы и атрофии зрительного нерва.
В том случае, если перфорационное отверстие в роговице не тампонируется радужкой, гнойная инфекция беспрепятственно проникает в стекловидное тело, приводя к возникновению эндофтальмита или панофтальмита. В самых неблагоприятных случаях возможно развитие флегмоны глазницы, тромбоза пещеристой пазухи, абсцесса мозга, менингита, сепсиса.
Диагностика
Для обнаружения язвы роговицы прибегают к инструментальной диагностике, проведению специальных офтальмологических проб и лабораторных анализов. Основные методы:
- Осмотр глаза. Первичный осмотр выполняется с помощью щелевой лампы (биомикроскопии). Реакцию глубоких структур глаза и их вовлеченность в воспалительный процесс оценивают с помощью диафаноскопии, гониоскопии, офтальмоскопии, УЗИ глаза.
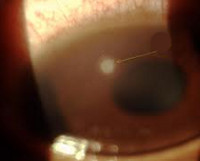
- Исследование функции слезного аппарата. При проведении флюоресцеиновой инстилляционной признаком наличия язвы роговицы служит окрашивание дефекта ярко-зеленым цветом. В этом случае осмотр позволяет выявить даже незначительные язвы роговицы, оценить количество, обширность и глубину повреждений роговицы.При необходимости производится цветная слезно-носовая проба, проба Норна, тест Ширмера.
- Лабораторные исследования. Для идентификации этиологических факторов, вызвавших язву роговицы, необходимо цитологическое и бактериологическое исследование мазка с конъюнктивы, определение иммуноглобулинов в сыворотке крови и слезной жидкости, микроскопия соскоба с поверхности и краев язвы роговицы.
Лечение язвы роговицы
При язве роговицы необходимо оказание специализированной стационарной помощи под контролем офтальмолога. Лечение включает топическую терапию, системную лекарственную терапию, физиопроцедуры, при необходимости — хирургические методы.
- Офтальмологические манипуляции. С целью недопущения углубления и расширения язвы роговицы производится туширование дефекта спиртовым раствором бриллиантовой зелени или йодной настойкой, диатермо- или лазеркоагуляция язвенной поверхности. При язве роговицы, обусловленной дакриоциститом, необходимо срочное промывание слезно-носового канала или выполнение экстренной дакриоцисториностомии для устранения гнойного очага в непосредственной близости к роговице.
- Медикаментозная терапия. В зависимости от этиологии язвы роговицы назначается специфическая (антибактериальная, противовирусная, антипаразитарная, противогрибковая) терапия. Патогенетическая терапия язвы роговицы включает назначение мидриатиков, метаболических, противовоспалительных, антиаллергических, иммуномодулирующих, гипотензивных препаратов. Лекарственные препараты вводят местно — в виде инстилляций, мазевых аппликаций, субконъюнктивальных, парабульбарных инъекций, а также системно — внутримышечно и внутривенно.
- Физиотерапия. По мере очищения язвы роговицы для стимуляции репаративных процессов и предотвращения формирования грубого рубца назначается рассасывающая физиотерапия: магнитотерапия, электрофорез, ультрафонофорез.
- Хирургическое лечение. При угрозе прободения язвы роговицы показано проведение сквозной или послойной кератопластики. После заживления язвы может потребоваться эксимерлазерное удаление поверхностных рубцов роговицы.
Прогноз и профилактика
Так как в исходе язвы роговицы всегда образуется стойкое помутнение (бельмо), перспектива для зрительной функции неблагоприятна. При отсутствии осложнений, после стихания воспаления, может потребоваться проведение оптической кератопластики с целью восстановления зрения. При панофтальмите и флегмоне глазнице высока опасность потери органа зрения. Грибковые, герпетические и другие язвы роговицы трудно поддаются излечению и имеют рецидивирующее течение.
В целях профилактики язвы роговицы необходимо избегать микротравм глаза, соблюдать необходимые правила при использовании и хранении контактных линз, проводить превентивную антибактериальную терапию при угрозе инфицирования роговицы, проводить лечение общих и глазных заболеваний на ранних стадиях.
Источник
Язвой роговицы называется деструктивный процесс, протекающий в роговой оболочке, при котором на ее поверхности образуется дефект кратерообразной формы.
Данная патология всегда сопровождается роговичным синдромом, то есть помутнением роговицы, значительным понижением остроты зрения, болью.
Роговица человеческого глаза имеет достаточно сложную структуру. Она состоит из пяти слоев: эпителиальная ткань, боуменовая оболочка, строма, десцеметова оболочка, эндотелий. При образовании язвы происходит повреждение эпителиального слоя, которое распространяется внутрь до боуменовой мембраны.
Язвы роговицы считаются одним из самых серьезных офтальмологических заболеваний. Они достаточно трудно поддаются терапии и нередко вызывают значительную утрату зрения, вплоть до полной его утраты.
Во всех случаях язвенный дефект роговицы приводит к образованию на ней бельма (рубца). Наиболее опасны центральные язвы, так как они всегда вызывают снижение зрения.
Причины язвы роговицы
В зависимости от причины, вызвавшей их развитие, язвы роговицы подразделяются на инфекционные и неинфекционные. Возбудителями инфекционных язв являются:
- Вирусы (герпес, ветряная оспа);
- Бактерии (синегнойная палочка, микобактерии туберкулеза, пневмококки, стрептококки, диплококки, стафилококки);
- Грибы;
- Паразиты (хламидии, акантамеба).
Язвы роговицы неинфекционного генеза чаще всего возникают на фоне дистрофии роговицы (первичной или вторичной), синдроме «сухого» глаза, некоторых аутоиммунных заболеваний.
Предрасполагающими факторами для развития язвенных поражений роговицы являются:
- Несоблюдение правил ношения и дезинфекции контактных линз;
- Длительная терапия пациента антибиотиками, кортикостероидами и некоторыми другими лекарственными препаратами;
- Использование инфицированных патогенными организмами глазных капель и мазей;
- Несоблюдение правил асептики и антисептики при выполнении различных офтальмологических процедур;
- Некоторые заболевания глаз (кератит, заворот век, трихиаз, дакриоцистит, блефарит, трахома, конъюнктивит) и нервной системы (поражение тройничного и/или глазодвигательного черепно-мозговых нервов);
- Целый ряд системных заболеваний (сахарный диабет, атопический дерматит, ревматоидный артрит, синдром Шегрена, узелковый полиартрит);
- Гипо- и авитаминозные состояния;
- Общее истощение.
Нередко язвы роговицы формируются в результате ожога глаз, попадания в них инородных тел, механического травмирования, фотоофтальмии.
Классификация язв роговицы
По глубине поражения и характеру течения язвы роговицы подразделяют на прободные и непрободные, поверхностные и глубокие, хронические и острые. В зависимости от места локализации язвенного дефекта выделяют центральную, парацентральную и краевую (периферическую) форму заболевания.
Для классификации язвы роговицы важно учитывать и направление распространенности патологического процесса. Так, если язва растет в сторону одного из краев, а с противоположной стороны эпителизируется, то ее называют ползучей. Обычно поражаются не только поверхностные, но и более глубокие слои роговицы, вплоть до радужки, что приводит к образованию гипопиона. Возбудителями ползучей язвы чаще всего являются синегнойная палочка, диплококки или пневмококки.
Существует также и разъедающая язва роговицы. Ее этиология, то есть причины возникновения, на сегодняшний день неизвестна. При данном течении заболевания на роговичной оболочке образуется одномоментно сразу несколько дефектов, располагающихся по ее краям. Они увеличиваются в размерах и сливаются между собой с образованием единой язвы, имеющий форму полумесяца. Заживление сопровождается формирование рубца.
Симптомы язвы роговицы
Обычно для язвы роговицы характерно одностороннее поражение. Самым первым ее признаком является появление сильной боли в пораженном глазу, которая по мере прогрессирования заболевания усиливается и становится нестерпимой. Помимо этого больные предъявляют жалобы на блефароспазм, отек век, светобоязнь (фотофобия), обильное слезотечение.
Степень нарушения зрения зависит от места локализации дефекта и наиболее выражена при центральных язвах. Исходом язвенного процесса всегда является формирования рубца (от небольшого и тонкого до бельма).
При ползучей язве больной предъявляет жалобы на нестерпимые боли в глазу, выраженный блефароспазм, слезотечение. За счет своего прогрессирующего (растущего) края она очень быстро распространяется не только по поверхности роговицы, но и вглубь глазного яблока. Поэтому данный патологический процесс может осложняться иридоциклитом, иритом, эндофтальмитом, панувеитом и панофтальмитом.
Язва роговицы туберкулезной этиологии всегда возникает только у пациентов, страдающих туберкулезом той или иной локализации (туберкулез почек, легких, гениталий и т.п.). При этом на роговичной оболочке образуется первоначально инфильтрат, имеющий фликтенозный ободок. Со временем он постепенно превращается в язвенный дефект округлой формы. Течение этой формы заболевания достаточно длительное, сопровождается частыми рецидивами. Исходом является формирования грубого рубца.
При поражении роговицы вирусом герпеса первоначально на ней возникают инфильтраты древовидной формы. Затем на их месте появляются пузырьки, которые вскрываются с образованием язвенной поверхности.
Язва на роговичной оболочке могут образовываться и при гиповитаминозных состояниях. Так при дефиците в организме пациента витамина А наблюдается помутнение роговицы с образованием на ней безболезненных язв. При этом на конъюнктиве возникают ксеротические сухие бляшки. Гиповитаминоз В2 сопровождается васкуляризацией роговицы, дистрофией ее эпителия и образованием язвенных дефектов.
Осложнения язвы роговицы
При своевременно начатом лечении вполне возможно достичь регресса язвы. При этом ее поверхность очищается, а имеющийся дефект постепенно заполняется фиброзной тканью, что и приводит к образованию бельма – стойкого рубцового помутнения роговицы.
Процесс стремительного прогрессирования язвы сопровождается углублением дефекта и формированию выпячивания (на подобие грыжи) десцементовой мембраны – десцеметоцеле, перфорацией роговицы. Через образовавшееся отверстие может произойти ущемление радужной оболочки глаза. Исходом прободной язвы роговицы является образование гониосинехий и передних синехий, создающих препятствие нормальному оттоку внутриглазной жидкости. Это в свою очередь создает предпосылки для атрофии зрительного нерва и вторичной глаукомы.
Если дефект роговицы при перфоративной язве не будет затампонирован радужкой, то инфекция может проникнуть и в более глубинные структуры глазного яблока. Это становится причиной развития таких грозных осложнений как панофтальмит или эндофтальмит. Но самыми опасными осложнениями язвы роговицы являются сепсис, менингит, абсцесс мозга, тромбоз пещеристой пазухи и флегмона глазницы.
Диагностика язвы роговицы
Диагностика язвы роговицы основывается на характерных клинических симптомах заболевания. Для уточнения диагноза производят осмотр глаза при помощи биомикроскопа (щелевой лампы). При необходимости на роговицу наносят препараты флюоресцина, вызывающих окрашивание язвенного дефекта в ярко-зеленый цвет. Данный метод диагностики позволяет увидеть даже очень небольшие по своей площади язвы, а также точно оценить глубину и обширность поражения.

При подозрении на вовлечение в патологический процесс внутренних структур глазного яблока проводят УЗИ глаза, офтальмоскопию, гониоскопию, диафаноскопию, измеряют внутриглазное давление. Для оценки функции продукции и отвода внутриглазной жидкости показано выполнение проб Ширмера, Норна или цветного слезно-носового теста.
Для правильного лечения язв роговицы очень важно выявить точную причину, повлекшую их возникновение. В связи с этим возникает необходимость в проведении бактериологического и цитологического анализа отделяемого с конъюнктивы, микроскопии соскоба с поверхности края язвы, определении содержания иммуноглобулинов как в слезной жидкости, так и в сыворотке крови пациента.
Лечение язвы роговицы
Язвы роговицы должны лечиться исключительно в условиях специализированного офтальмологического стационара. Для предупреждения дальнейшего расширения и углубления дефекта выполняют его смазывание настойкой йода или зеленки (бриллиантовой зелени). С этой же целью может применяться лазерная или диатермокоагуляция поверхности язвы.
Если язва роговицы возникла на фоне дакриоцистита, то врач промывает слезно-носовой канал, что позволяет устранить источник инфекции. Специфическая терапия назначается в зависимости от этиологии язвы. Для ее проведения используют различные противогрибковые, антипаразитарные, противовирусные или антибактериальные средства. Помимо ее показано и применение гипотензивных, противовоспалительных, иммуномодулирующих, антигистаминных и метаболических препаратов, а также мидриатиков. Все они в большинстве случаев вводятся местно – в виде мазевых аппликаций, инстилляций, парабульбарных или субконъюнктивальных инъекций. Но при тяжелом течении заболевание может потребоваться и проведение системной терапии, при которой все лекарственные препараты вводятся путем внутримышечных и/или внутривенных инъекций.
После того как раневая поверхности роговицы начнет очищаться назначают рассасывающие физиотерапевтические процедуры (ультрафонофорез, электрофорез, магнитотерапия и др.), направленные на стимуляцию репаративного процесса и предотвращающие формирование грубой рубцовой ткани.
В тех случаях, когда возникает угроза прободения роговой оболочки, выполняют послойную или сквозную кератопластику. После полного заживления язвенной поверхности и формирования рубца возможно проведение эксимерного удаления его.
Прогноз и профилактика язвы роговицы
Учитывая, что исходом язвы роговицы всегда является образование на ней бельма, то прогноз этого заболевания для сохранения полноценной зрительной функции неблагоприятный. Поэтому для восстановления зрения после полного заживления дефекта роговицы может потребоваться оптическая кератопластика.
При развитии флегмоны глазницы и панофтальмита прогноз очень серьезный, так как существует большая вероятность потери пораженного глазного яблока.
Неутешительный прогноз наблюдается и при герпетических, грибковых язвах. Они имеют хроническое течение с достаточно частыми рецидивами. Для профилактики возникновения язв роговицы необходимо принимать меры по предотвращению травм глаз. Пользователи контактных линз должны тщательно соблюдать все правила по их ношению и дезинфекции. Также важно своевременно начинать антибактериальную терапию при любой угрозе инфицирования роговой оболочки, а кроме того выявлять и лечить не только глазные, но и системные заболевания.
Своевременное обращение к врачу офтальмологу с жалобой на неприятные ощущения в глазах или ухудшения зрения, гарантирует качественное и быстрое лечение. Запишитесь на консультацию к специалистам Центра Контактной Коррекции Зрения «Очков.нет».
Источник

