Швы на роговице глаз на зрение
Хирургическое закрытие проникающих ран глаза. Наложение роговичных и склеральных швов
Швы на рану в роговице и склере накладываются в тех случаях, когда рана зияет или края ее плохо адаптированы. Закрытие раны швами производится сразу же вслед за отсечением выпавших в рану оболочек или сред глаза.
Различают сквозные швы, которые проводятся через всю толщу роговицы и склеры, и несквозные швы, стягивающие только поверхностные слои этих оболочек.
Описываемая здесь техника наложения сквозных швов на рану роговицы успешно применяется нами в Военно-медицинской академии с 1947 г. Мы считаем возможным рекомендовать ее для широкого использования при боевых ранениях глаза. Фиксация краев раны с помощью предложенного нами специального пинцета, применение малых круглых сосудистых игл № 3 и тонкого шелка № 00 значительно облегчают и упрощают технику наложения роговичных швов и делают эту операцию доступной для любого офталмохирурга. Производить ее следует при хорошем фокальном освещении, получаемом с помощью большой лупы с фокусным расстоянием 20—25 см.
Анестезия капельная и ретробульбарная, акинезия век и наложение уздечных швов «а одну или две прямые мышцы глаза выполняются как обычно при операциях на глазном яблоке.
После отсечения выпавших в рану тканей один из краев раны осторожно, но прочно фиксируется роговичным пинцетом Поляка. Тонкая крутоизогнутая круглая сосудистая игла захватывается иглодержателем ближе к острию, чем к ушку (на границе первой и второй трети). Она вкалывается в край раны между фиксирующими его концами пинцета (в развилке). В кол производится снаружи внутрь по возможности через всю толщу роговицы, отступя от края раны на 1 мм. Доведя иглодержатель до поверхности роговицы, мы снимаем его с иглы, не прекращая фиксировать край раны роговичнъш пинцетом.
Затем захватываем иглодержателем переднюю часть иглы и заканчиваем проведение ее вместе с нитью через первый край раны. Только после этого роговичный пинцет переносят на второй край раны и фиксируют этот край точно против места вкола. Та же игла с ниткой проводится теперь через второй край раны изнутри кнаружи с соблюдением всех предосторожностей, описанных выше. Шов завязывается прочным узлом, после чего таким же образом накладываются, если нужно, второй и последующие швы.
До недавнего времени роговичные швы рекомендовалось накладывать с помощью нитки с двумя иглами, каждая из которых проводилась через края раны изнутри кнаружи. Справедливо считалось, что прошивать край раны в роговице снаружи внутрь небезопасно, поскольку обычный пинцет не обеспечивает хорошей фиксации края раны и при проколе снаружи внутрь не предупреждает значительного давления на вскрытое глазное яблоко.
Фиксация нашим роговичным пинцетом, имеющим на конце развилку, осуществляется одновременно в двух точках, а не в одной. Благодаря этому край раны удерживается весьма прочно, и прокол иглой между концами развилки пинцета не оказывает давления на глазное яблоко. В этих условиях проведение иглы снаружи внутрь столь же безопасно, как выкол ее в обратном направлении. К тому же хорошая фиксация краев раны и переход от швов с двумя иглами к обычным швам с одной иглой существенно облегчают и ускоряют ход операции.

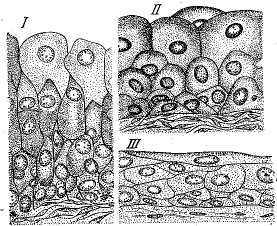
Порядок наложения швов (1, 2, 3) на рану роговицы и роговично-склеральной области (схема)
Вместо тонкого шелка можно применять для швов также тонкий кетгут или женский волос. Преимуществом, шелка является то, что концы шелкового шва меньше раздражают роговицу и конъюнктиву. Мы убедились в этом и в клинической практике, и в эксперименте. Все же и шелковые швы окутываются на следующий день пленкой слизи, как муфтой. Снимать ее не следует, так как она устраняет или по крайней мере смягчает трение концов нитей о роговицу и конъюнктиву.
В последнее время И. Н. Курлов предложил применять вместо шелка тонкие, эластичные и достаточно прочные нити из гетерогенной ткани — брюшины крупного рогатого скота, приготовленные по методу Н. Н. Кузнецова.
Многие авторы рекомендуют накладывать швы не через всю толщу роговицы, а только через передние ее слои, опасаясь, что по каналам сквозных швов возможен занос патогенных микробов в переднюю камеру. Однако эти опасения не нашли подтверждения в наших экспериментах. С другой стороны, оказалось, что сквозные швы лучше обеспечивают плотное смыкание краев раны, чем швы несквозные.
На рисунке схематически изображено, где и в каком порядке рекомендуется накладывать швы на рану роговицы и склеры. Если рана невелика, но имеет лоскутную или угловатую форму, шов накладывается на вершине «угла». При большой длине раны первый шов целесообразно наложить в средней ее части. Это сразу же уменьшает зияние раны. Остальные швы нужно располагать по обе стороны от первого с интервалом в 3—4 мм, стремясь фиксировать швами все выступы («углы»). Особое внимание нужно уделять правильной адаптации краев раны, без чего плотно сомкнуть их швами не удается.
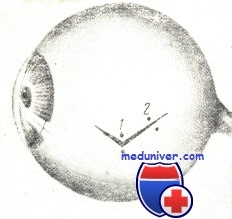
Порядок наложения швов на рану склеры
Весьма целесообразно закончить операцию осторожным введением в переднюю камеру небольшого пузырька стерильного воздуха, который, как эластичный буфер, помогает предупредить вторичное образование передних синехий (И. Ф. Копп). Воздух насасывается в 1-граммовый шприц с надетой на него тонкой тупоконечной канюлей и вводится в камеру через зашитую рану (между швами). Стерилизация воздуха обеспечивается тем, что его насасывают через пламя спиртовой горелки (или вместе с паром над стерилизатором). Не следует стремиться ввести в камеру большой пузырек воздуха, так как он сразу же выходит обратно. Впрочем, не всегда удерживается и небольшой пузырек. Тем не менее, не следует отказываться от попытки его введения.
Если асептичность раны в момент ее обработки вызывает сомнения, следует после наложения швов ввести в переднюю камеру или в стекловидное тело раствор пенициллина (2000—3000 ед. в 0,1 мл) и закончить операцию введением под конъюнктиву раствора пенициллина (50 000 ед. в 0,5 мл).
Накладывается бинокулярная повязка, сменяемая ежедневно или через день. Назначаются постельный режим, пенициллин внутримышечно и сульфаниламиды или левомицетин внутрь. Эвакуация в лежачем положении (самолетом) возможна через 2—3 суток. Бинокулярная повязка может быть сменена на монокулярную через 5—6 дней.
Снятие роговичных швов производится через 10—12 дней после операции. Эта деликатная манипуляция должна выполняться очень осторожно, лучше всего в операционной, при хорошем освещении, хорошо отточенными остроконечными ножницами и под тщательно проведенной капельной анестезией, чтобы не допустить вскрытия раны. Через сутки после снятия швов постельный режим можно обычно отменить.
Заслуживает внимания идея применения «физиологического клея» для быстрого, герметичного и прочного закрытия проникающих ран роговицы и склеры. Таким «физиологическим клеем» является заранее приготовленная плазма крови, которую наносят каплями на раневые поверхности (или на сближенные края раны) и сразу же добавляют к ней капли раствора тромбина (Тассмэн, Тоун и Найдофф и др.). Методика применения такого «физиологического клея» в глазной хирургии нуждается в дальней шей разработке. Возможно, что после наложения швов, адаптирующих и смыкающих края раны в роговице или склере, целесообразно сразу же нанести по всей длине раны тонкий слой плазмы и тромбина, который уже через 1—2 минуты образует прочную связывающую пленку.
При наличии зияющей раны в роговично-склеральной области первый шов следует накладывать на линии лимба. Это лучше всего обеспечивает адаптацию краев раны в роговичной и склеральной ее частях. Перед тем, как накладывать сквозной шов в области лимба и в склере, нужно шпаделем осторожно отслоить край раны в фиброзной оболочке глаза от подлежащих тканей увеального тракта.
— Также рекомендуем «Зашивание раны в склере. Рекомендации»
Оглавление темы «Хирургия ранений глаза»:
- Иссечение тканей глаза при их выпадении после травмы. Рекомендации
- Хирургическое закрытие проникающих ран глаза. Наложение роговичных и склеральных швов
- Зашивание раны в склере. Рекомендации
- Конъюнктивальное покрытие раны роговицы: методика
- Тектоническая пересадка роговицы и склеры: методика
- История развития методов закрытия проникающих ран роговицы и склеры
- Экспериментальные исследования в области закрытия проникающих ран роговицы и склеры
- Исходы закрытия проникающих ран роговицы и склеры. Клинические наблюдения
- Выбор метода закрытия проникающих ран роговицы и склеры. Показания
- Сквозные ранения глазного яблока. Особенности
Источник
Внешняя оболочка глаза, или роговица — наружный слой из эпителиальных клеток, который защищает содержимое глазного яблока от внешних воздействий. Она сохраняет стабильность органа зрения и обеспечивает проникновение светового потока на хрусталик и зрительные анализаторы на глазном дне. Именно она становится первым и последним препятствием для инородных предметов и веществ, светового, энергетического и температурного излучения. Самая распространенная патология глаз — повреждение роговицы.
Причинами повреждения роговицы могут стать разнообразные воздействия: от непосредственной травмы наружного слоя глаза инородным телом до изменения ее клеточной структуры при контакте с сильно нагретым предметом или воздухом. От того, насколько глубоко и обширно повреждена роговица, делают выводы об опасности для зрения. Чем глубже повреждение, тем выше риск осложнений вплоть до слепоты.
Причины и разновидности повреждений роговицы
Роговица глаза очень тонка и практически ничем не защищена, если не считать подвижное веко. Ее можно повредить случайно или намеренно, в результате несчастного случая или несоблюдения мер безопасности при ношении контактных линз и очков.
Основные причины возникновения повреждений роговицы делятся на внешние и внутренние. Внешние возникают из-за попадания в глаз инородных предметов, веществ, термического или волнового воздействия. Внутренние — из-за врожденных или приобретенных заболеваний, отражающихся на состоянии роговицы и провоцирующих нарушение ее целостности.
Внешние причины повреждения роговицы считаются наиболее многочисленными и разнообразными. Они делятся на несколько групп в зависимости от вида воздействия на роговую оболочку:
- Механические травмы роговицы. Бывают острыми и тупыми. Острое нарушение целостности отличается тем, что инородный предмет проникает через слои роговой оболочки и достигает стекловидного тела и внутренних структур глазного яблока. Чаще всего это царапина, прокол или порез роговицы. Тупые травмы глаза выражаются ушибом роговицы глаза, который не сопровождается радикальным рассечением тканей.
- Термические повреждения роговицы — ожог наружной оболочки раскаленным предметом, чрезмерно нагретым воздухом, паром. В редких случаях фиксируются термические ожоги оболочки глаза, возникшие из-за ее соприкосновения со слишком холодными предметами.
- Химическое повреждение. Эта причина повреждения роговицы считается второй по распространенности после механической травмы. Она возникает при попадании в глаз капель кислот или щелочей.
- Лучевая травма роговицы, которая возникает при незащищенном визуальном контакте с чрезмерно ярким светом (так называемые «зайчики»), магнитными, электрическими или радиационными волнами.
Еще одной причиной повреждения роговицы, относящейся к внешним, офтальмологи называют первичные инфекции оболочки глаза.
Внутренние процессы, приводящие к развитию патологии, не имеют четкой классификации. К ним относятся:
- нарушение обменных и метаболических процессов в организме или непосредственно в тканях глаза, которые вызывают истончение оболочки, отслоение ее наружного слоя от мембраны;
- сухость слизистой вследствие высокой нагрузки на органы зрения, ношения контактных линз, аллергии или особенности работы слезных желез, что провоцирует преждевременный ускоренный износ внешнего слоя роговицы;
- аутоиммунное истончение роговой оболочки, в процессе которого защитные клетки атакуют ткани рогового слоя;
- генетическая аномалия, отражающаяся на образовании в организме коллагена, в результате которой роговица утрачивает упругость и эластичность, становится ломкой;
- нестабильность внутриглазного давления, которое вызывает потерю прочности роговой оболочки, провоцирует микроразрывы, способные стать воротами для инфекций;
- возрастные изменения.
Все они имеют одну природу — вызывают истончение или снижение защитных свойств оболочки глаз. Такие причины чаще провоцируют эрозию, отслоение или разрыв роговицы.
В отличие от внешних причин, которые проявляются на одном глазу, внутренние могут поражать оба глаза одновременно или последовательно.
Основные симптомы
На поверхности роговой оболочки располагается множество нервных рецепторов, из-за чего малейшее воздействие на нее сопровождается сильным дискомфортом. Эта защитная реакция помогает сократить продолжительность травмирующих контактов и уберегает от проникающих повреждений роговицы.
Характерными симптомами травм и повреждений внешней оболочки глаза являются:
- интенсивное слезотечение;
- непереносимость яркого света;
- блефароспазм (неконтролируемое напряжение мышц века);
- боль, которая по ощущениям напоминает попавший в глаза песок;
- частичная потеря зрения, неспособность сфокусировать взгляд;
- покраснение слизистых оболочек век, появление сосудистого рисунка на склерах.
При глубоких проникающих ранах глаз, когда деструктивный процесс затрагивает зрительные нервы, клиническую картину дополняет интенсивная головная боль, тошнота, головокружение.
Первая помощь
Правильно оказанная первая помощь — залог того, что повреждение будет купировано и устранено без значительных последствий для здоровья. Существует четкий алгоритм выполнения действий после получения травмы или повреждения другой природы. Для начала необходимо прекратить контакт роговицы с травмирующим фактором:
- При попадании в глаз инородного тела необходимо аккуратно удалить его чистыми руками, стерильной салфеткой или струей едва теплой воды. Использовать пинцет нежелательно, так как им можно еще больше повредить оболочку глаза и слизистую. Вата тоже не подходит, так как она оставляет на поверхностных тканях микроскопические волокна.
- При повреждении химическими веществами глаз промывают проточной водой в течение 10-15 минут, раздвинув руками веки.
- При термическом ожоге необходимо охладить глаз, приложив к нему смоченную в ледяной воде салфетку.
При проникающем ранении категорически запрещается удалять самостоятельно инородный предмет. В результате чего зрение будет утрачено безвозвратно.
После устранения источника травмы необходимо изолировать глаз от внешней среды. Независимо от того, как сильно повреждена роговица, для наложения повязки разрешается использовать только стерильную марлю. Ее накладывают как аппликацию, не прижимая к глазной впадине. Зафиксировать ткань можно пластырем или слабой повязкой из широкого бинта. Чтобы избавиться от реактивного моргания, уцелевший глаз тоже следует закрыть.
После оказания первой помощи важно как можно быстрее доставить пострадавшего в больницу. Его лечением будет заниматься офтальмолог-терапевт или офтальмолог-хирург в зависимости от масштаба повреждений.
Лечение
Схема лечения зависит от того, насколько серьезное повреждение роговицы. При поверхностных травмах оболочки глаз используется консервативная терапия. В первые сутки для профилактики осложнений применяется:
- антибиотик или противомикробный препарат в форме мази, чаще всего тетрациклин;
- антисептики (хлоргексидин и его аналоги) в форме растворов для инстилляции (промывания) глаза;
- нестероидные противовоспалительные средства системного действия в форме таблеток.
Для ускорения регенерации применяются капли в глаза с антиоксидантами (витаминами А и Е), витаминами группы В, коллагеном, пептидами и аминокислотами, гиалуроновой кислотой.
При глубоком разрушении оболочки глаза прибегают к радикальным мерам, чаще всего к пластике роговицы (кератопластике). После восстановления назначают курс антибиотикотерапии, а для профилактики неоваскуляризации, рубцевания и трофических патологий используют препараты с антигипоксическим и противовоспалительным действием.
Проникающие очаги на роговице устраняют только хирургическим путем. После удаления попавших в глаз чужеродных элементов проводят репозицию смещенных элементов: радужки, хрусталика и т. д. Если хрусталик поврежден, проводят его замену протезом. В завершение операции на капсулу глаза накладывают нейлоновые кисетные швы. Их оставляют минимум на 1,5 месяца. В случае если роговая оболочка размозжена и ее невозможно собрать швами, на ее место пересаживают искусственные заплаты или аутотрансплантат (частицу роговицы с уцелевшего глаза).
После операции пострадавших ждет длительная реабилитация, после которой врач оценит состояние капсулы глаза и при необходимости назначить коррекцию: лазерное устранение рубцовых дефектов на роговице или коррекцию зрения.
Возможные осложнения
Даже незначительное повреждение роговицы требует своевременной терапии или наблюдения врача. При отсутствии таковых существует риск инфицирования глазного яблока бактериями, грибками, вирусами и палочками, образования на эпителиальном слое капсулы рубцов, атрофии зрительного нерва.
Наиболее распространенными осложнениями офтальмологи называют:
- вторичную глаукому — часто возникает после термического или химического ожога глаз;
- помутнение стекловидного тела — осложнение, характерное для химической и проникающей травмы глаз;
- травматическую катаракту, которая появляется вследствие проникающей травмы.
Непроникающее повреждение, которое не лечили под контролем врача, может осложниться инфицированием глаза, абсцессом головного мозга, сепсисом. Такие последствия сложно поддаются лечению и в 70-80% случаев завершаются летальным исходом. Сохранить здоровье и жизнь может только своевременное обращение к врачу.
Источник
Если вы попали сюда, значит, вы такой же бедолага, как и я. Которому отказали в лазерной коррекции зрения по причине тонкой роговицы глаза.
Мое зрение -8.75 и -9.5. Толщина роговицы — 489, 479. Я не хирург, а пациент, которому отказали в проведении лазерной коррекции любой методикой. Вот что мне сказал врач на вопрос о коррекции:
«С такой величиной миопии и толщиной роговицей лазерную коррекцию провести можно, но будет убрано всего 4 минуса из 9.5…»
То есть проводить такую операцию, травмировать глаза — просто бесполезно. Не подойдет ни лазик, ни ФРК, на который я надеялась, ни даже СМАЙЛ. Будь минус в половину меньше — возможно. А с таким большим никак.
Что же нам остается? Контактная коррекция и очки
Самый простой способ коррекции зрения — контактная коррекция и очки. От себя могу сказать, что очки никогда не сравняться с линзами по качеству изображения. И если делать операцию вы не хотите, то это единственный возможный вариант что бы рассмотреть мир во всех красках. Поэтому как бы не хотелось, стоит использовать и то и другое (к примеру очки дома, а линзы на улицу и мероприятия). Как выяснилось, за компьютером работать удобнее все же в очках.
яндекс картинки
Можно ли носить контактные линзы при тонкой роговице глаза?
Второй мой вопрос, а скорее всего и ваш — можно ли носить контактные линзы при тонкой роговице? Ответ искала долго, спрашивала на разных форумах. И да, можно. С тонкой роговицей важно давать глазам отдохнуть, стараться делать перерывы при работе за ноутом и конечно давать глазам отдохнуть от линз. Но носить их можно.
При этом что б вы понимали, когда делают лазерную коррекцию, то ее стирают даже до значений 300. Что бы добиться заветной единички.
Меняют ли контактные линзы толщину роговицы глаза?
Сколько перелопатила информации, ответ нашла только один — нет. Толщина роговицы постоянный показатель. При высокой миопии толщина роговицы очень часто бывает тонкой. Конечно, по хорошему надо проверять зрение каждый год в нормальной клинике, где ваш минус смогут рассмотреть вдоль и поперек, а так же назначить витаминки и поддерживающие капли.
Факичные линзы (ФИОЛ)- альтернатива лазерной коррекции
Не смотря на то, что лазерная коррекция невозможна, у нас таких невидящих, альтернатива все же есть — установка факичных линз прямо в глаза. То есть имплантов. По факту это точно такие же линзы, только они будут находиться в вашем глазу постоянно.
Операция из разряда косметической переходит в хирургическую — с капельницей и всеми опасными вытекающими. Врач в клинике, конечно сказал что все здорово и замечательно, и осложнений то и нет.
яндекс картинки
Как все проходит
По опыту рассказать не смогу, только из разговоров с врачом: диагностика, заказ линз из-за границы. У нас их не производят. Далее две операции с разницей в несколько дней. Месяц жестких ограничений, ну а дальше видимо, как карты ляжут. Все таки это операция.
Что пишут на форумах про эти линзы. Осложнения
В действительности каждая операция может иметь осложнения. И как бы не хотелось попасть в процент этих несчастных, никто этого исключить не может. Даже в лазерной коррекции бывают случаи, когда все не так, и люди жалеют. Однако мы с вами может прочитать огромное количество отзывов на все новые операции, даже смайл. В случае с факичными линзами все сложнее — проводятся такие операции не часто, в силу сложности хирургической операции и стоимости (за один глаз от 120 тыс рублей). Поэтому вы сами должны понимать, что вопрос влияние такой линзы на глаз не особо изучен, а значит сколько вы проходите до момента пока засядете по поликлиникам и больницам с новыми проблемами — не известно. Я ни в коем случае не отговариваю делать эту операцию, просто сама начинаю оценивать риски от и до.
Кстати, факичные линзы — это как вторая по сложности операция, первая — замена хрусталика, когда глаза уже совсем не могут самостоятельно работать. Факичная линза же предлагается тем, у кого минус большой, роговица тонкая. Хотя и свои противопоказания тоже есть. Если уж и тут никак -то вам предложат замену хрусталика.
Если у вас есть положительный опыт такой операции — буду очень рада услышать, может и сама решусь тогда на нее, ведь сейчас очень сомневаюсь.
Так вот облазив форумы, большинство неприятностей связано с:
- нечеткость зрения, при чем у кого то зрение осталось нечетким до конца (видимо от хирурга зависит), у кого то пошла не докоррекция на один глаз. То есть — все равно надо носить очки. Зачем тогда вообще делать операцию если все равно очки? Те кто попал на такое осложнение, очень жалеют о том что пошли на операцию,
- неполная докоррекция, единицы все равно не будет. Будет как в линзах, может быть чуть лучше,
- хуже видно вблизи, многие жалуются, что если вдаль видно нормально, то вблизи все начинает расплываться, и даже за компьютером становится некомфортно работать,
- блики, которые возникают как от обычных очковых линз. Так же пишут про какие то серые светлые тени у предметов,
- линза — это инородный предмет, поэтому глаза от них, как пишут на форумах, устают также как и при обычных линзах от нагрузки,
- самый главный минус, может развиться катаракта намного быстрее чем если бы это было «по природе». Эти отзывы были довольно таки старые, поэтому на сколько правда сказать сложно, ведь линзы становятся все круче и лучше.
Главный плюс такой линзы, что ее обратно можно вытащить. А вот с лазерной коррекцией, вернуть глаз обратно в свое состояние не получится. Хотя и в случае с факальной — разрезы все равно останутся и швы тоже.
Больше всего настораживает именно постоянное присутствие инородного предмета, все же это не свое, родное. При этом если в дальнейшем разовьется катаракта (а она часто развивается при высокой миопии), все равно придется менять хрусталик глаза (а следовательно линзу извлекать), поэтому есть ли смысл делать такую операцию вообще и подвергаться мучениям несколько раз?
яндекс картинки
Клиники и стоимость
В Москве такие операции делаются не часто и мало где. А все потому, что нужен квалифицированный хирург и дорогие зарубежные линзы. Стоимость одной линзы начинается от 120 тыс. То есть за обследование и линзы придется отдать около 300 тысяч. При этом не факт что через какое то время ее не придется извлекать из за осложнений. Стоимость же лазерной операции в среднем 50 тыс за два глаза. То есть позволить себе лазер может каждый, если чуть подкопить,а вот с линзой уже получается накладно.
Подготовка к такой операции тоже требует больше затрат и главное, времени. Ведь это уже не косметическая процедура, а операция, а значит — нужно больше анализов и подготовки. Глаза оперируют в разное время. А знаете почему так? Что бы в случае чего человек остался хотя бы с одним глазом. Ведь когда лазерные коррекции не стояли на потоке и только вводились, они тоже делались в два этапа. Было много неудач, и система такой коррекции только настраивалась. Поэтому на сколько же безопасна такая операция, как имплантация линз прямо в глаза?
Так что же лучше?
Так что же лучше? Продолжить зависеть от линз и очков или один раз пройти через установку имплантов и все? Вот только на сколько такая коррекция будет хорошей и как долго прослужит? На данный момент я не смогла пересилить свой внутренний голос, который выступает против такой сложной манипуляции, возможных осложнений и вероятности ухудшить зрение еще больше. Лучше пройти обследование и довериться контактной коррекции, пока свои глазки еще работают. Конечно, нужно давать отдыхать глазам, но реально ли это делать в городе? С нашей привычной работой на ПК по 8-9 часов?
Источник