Сетчатка глаза красная от чего
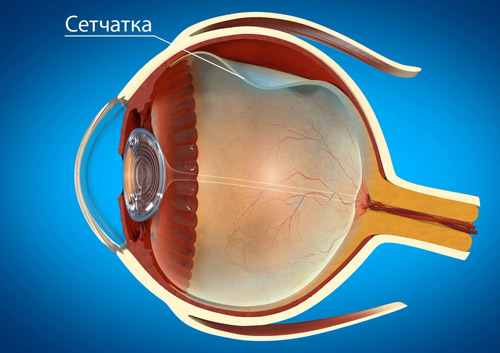 Офтальмологическое заболевание, известное как истончение сетчатки глаза, — одна из основных причин частичной или полной потери зрения. В основе болезни лежат дистрофические процессы в сетчатом слое внутренней оболочки глазного яблока. Насыщенная фоторецепторами, она помогает человеку видеть контуры предметов, оценивать их размер и удаленность, цвет. Сетчатка преобразовывает визуальные сигналы и посылает их на зрительный нерв, откуда он отправляется на «расшифровку» в головной мозг.
Офтальмологическое заболевание, известное как истончение сетчатки глаза, — одна из основных причин частичной или полной потери зрения. В основе болезни лежат дистрофические процессы в сетчатом слое внутренней оболочки глазного яблока. Насыщенная фоторецепторами, она помогает человеку видеть контуры предметов, оценивать их размер и удаленность, цвет. Сетчатка преобразовывает визуальные сигналы и посылает их на зрительный нерв, откуда он отправляется на «расшифровку» в головной мозг.
При слишком тонкой сетчатке глаза качество распознавания визуальных сигналов значительно снижается. По мере развития патологии наблюдается постепенное ухудшение остроты зрения с «выпадением» отдельных секторов, а в финале наступает необратимая слепота. Единственный способ сохранить зрение до глубокой старости — вовремя выявлять предрасполагающие к истончению сетчатки факторы и предпринимать действия для их коррекции.
Группа риска
Чрезмерно тонкая сетчатка глаза — явление, которое встречается в любом возрасте. Оно может возникнуть из-за генетической аномалии, возрастных изменений или вследствие приобретенных заболеваний. По этим критериям в группу риска попадает почти все население планеты. С открытием генетики, микроскопической медицины и диагностики офтальмологам удалось выявить более узкие рамки определения групп риска.
По последним данным, наиболее подвержены истончению сетчатки:
- женщины, особенно с самостоятельными родами в анамнезе — гормональные изменения и процесс рождения плода приводят к изменениям в сосудах глазного дна;
- мальчики и девочки с врожденными сосудистыми аномалиями, сердечно-сосудистыми пороками развития, врожденной миопией;
- мужчины и женщины с сахарным диабетом;
- мужчины и женщины с высокой степенью миопии.
Наиболее высокие риски истончения сетчатки глаз наблюдаются у людей со светлой окраской радужной оболочки и белой кожей. У таких людей негативное воздействие на глазное дно оказывает солнечный свет.
Причины
Истончение сетчатки может развиваться по многим причинам. Так как механизм возникновения болезни связан с различными факторами, специалисты выделяют несколько групп провоцирующих ее явлений:
- Сосудистые изменения. Даже хорошо сформированная и адекватно нагружаемая сетчатка подвергается истончению на фоне нехватки питательных веществ и кислорода. Поступают они к ней через сосудистую оболочку глазного дна. Если локальная кровеносная сеть недостаточно хорошо функционирует, со временем скорость отмирания клеток ретины превышает скорость их возобновления. Результатом процесса становится истончение сетчатки.
- Метаболические изменения. Каркасом ретины служит коллаген, он же является связующим элементом между сосудистой оболочкой глазного яблока и сетчаткой. При нарушении обменных процессов или патологиях синтеза коллагена в организме основа ретины истончается.
- Системные заболевания — гипертония, атеросклероз и сахарный диабет. Эти недуги приводят к постепенному ослаблению и разрушению сосудистых стенок, нарушении проходимости, в результате чего сетчатка недополучает питательные вещества и становится тоньше.
- Офтальмологические инфекции. Не самая распространенная причина, истончения сетчатки, как может показаться на первый взгляд. Нарушение питания ретины из-за инфекционных и постинфекционных изменений возможны только при переходе патологического процесса на внутриглазные оболочки. Чаще всего это случается при туберкулезной или герпесной инфекции, а также при проникновении патогенной флоры (стрептококков, стафилококков, синегнойной палочки) через открытые ранки на роговице.
- Осложнения вирусных инфекций (гриппа), при которых страдает сосудистая система глаз.
- Заболевания почек, когда в организме повышается уровень соединений, негативно влияющих на состояние мельчайших сосудов, в том числе во внутренней оболочке глаза.
- Механическое повреждение внутренних оболочек глаза вследствие травмы, хирургического вмешательства.
Также офтальмологи выделяют врожденную форму истончения ретины. В этом случае у плода изначально формируется сетчатка недостаточной толщины. Нарушения зрения в этом случае наблюдаются с самого рождения ребенка, а по мере роста зрение утрачивается полностью.
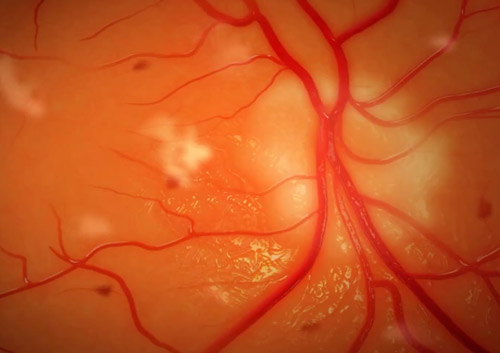
Важно! Единственным способом вовремя распознать проблему со зрением — регулярная проверка зрения. Если человек попадает в группу риска, ему рекомендуется посещать офтальмолога два раза в год, а остальным – ежегодно.
Симптомы
Клинические проявления истончения сетчатки очень многообразны, но сводятся к одному — постепенная утрата остроты зрения, способности различать цвета и ориентироваться в пространстве при недостаточном освещении. Конкретный набор симптомов зависит от формы заболевания и степени его прогрессирования.
Врожденное истончение развивается медленно. Манифеста, то есть внезапного появления симптомов, при такой форме нет. Признаки болезни зависят от типа поражения сетчатки:
- при пигментном истончении больной перестает видеть в сумерках, впервые заболевание появляется в зрелом возрасте;
- при точечно-белом в поле зрения появляются белесые, будто затуманенные пятна, которые со временем разрастаются и сливаются. Проявляется заболевание в детстве, прогрессирует медленно.
Приобретенные типы патологии более разнообразны, но имеют схожие проявления. У большинства больных внезапно падает острота зрения, ухудшается способность адаптироваться к скудному освещению, из поля зрения выпадают целые секторы. Набор симптомов зависит от локализации истонченного участка и наличия экссудата под ним.
По этим признакам приобретенное истончение сетчатки делится на четыре подгруппы:
- С поражением периферической части ретины. Заболевание вызывает ухудшение качества зрения — появление «слепых» пятен, неспособность видеть и распознавать предметы боковым зрением, мушки и точки черного цвета перед глазами.
- С поражением центральной части сетчатки. В отличие от других разновидностей, эта проявляется внезапным помутнением зрительного образа по центру. Пятно может выглядеть темным или белесым туманом. Периферическое зрение сохраняется. Контакт с внешним миром затрудняется из-за неспособности воспринимать окружающую обстановку как объемную картинку.
- С выделением экссудата. Изначально тонкая сетчатка при таком виде патологии подвергается повышенной нагрузке из-за давления скопившейся за ней жидкости. Пациенты с такой формой болезни жалуются на искажение визуальной картинки, выпадение множественных участков в поле зрения.
- С накоплением под сетчаткой полутвердых отложений. Эта форма заболевания сопровождается медленным отмиранием тканей сетчатки от центра к периферии. Проявляется она постепенным выпадением фрагментов в поле зрения, ухудшением светочувствительности, неспособностью определить расстояние до предмета или сфокусировать на нем взгляд.
Чем раньше обратить внимание на перечисленные симптомы и начать лечение, тем выше шанс хотя бы частично сохранить зрение.
Диагностика
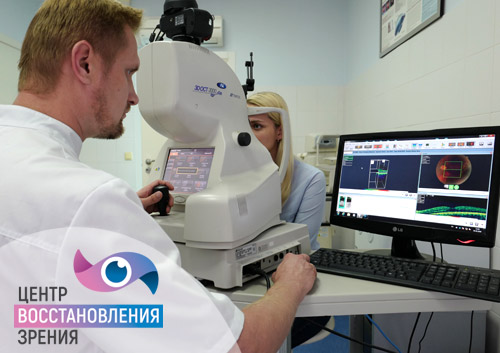 Определить толщину ретины глаза инструментально можно только с помощью ультразвукового исследования — сканирования сетчатки. В процессе врач устанавливает состояние ретины по всей площади, выявляет наиболее истонченные участки, находит разрывы и отслойки.
Определить толщину ретины глаза инструментально можно только с помощью ультразвукового исследования — сканирования сетчатки. В процессе врач устанавливает состояние ретины по всей площади, выявляет наиболее истонченные участки, находит разрывы и отслойки.
При отсутствии ультразвукового сканера используют другие методы инструментальной диагностики, которые выявляют сопутствующие патологии зрения:
- офтальмоскопию — визуальную оценку глазного дна;
- периметрию — выявление границ поля зрения;
- визометрию — измерение остроты зрения в стандартных условиях;
- рефрактометрию — измерение остроты зрения при различном уровне освещения.
Помимо подтверждения того, что у пациента тонкая сетчатка глаза, врачу предстоит найти причины заболевания. Для этого собирают индивидуальный и семейный анамнез, проводят лабораторные исследования крови, назначают контроль артериального давления, томографию сосудов головы и т. д.
Лечение
Успешная терапия заболевания возможна только при раннем выявлении. Запущенные формы истончения сетчатки можно купировать, но вернуть зрение в таких случаях нельзя. Чем раньше поставят диагноз, тем меньшими усилиями удастся восстановить структуру ретины. На начальном этапе дистрофии сетчатки используют консервативные методы: лекарства, физиопроцедуры, коррекцию диеты и прием витаминно-минеральных комплексов. При обширном поражении тканей внутренней оболочки глаза показано хирургическое или малоинвазивное вмешательство.
Лечение медикаментами
Медикаментозная терапия назначается при любой степени повреждения сетчатки: на начальной стадии она является основой терапии, а на запущенной выполняет роль вспомогательного метода, ускоряющего восстановление.
Какие лекарства назначают:
- антиагреганты («Клопидогрель», «Тиклопидин» и их аналоги) в форме таблеток и инъекций;
- ангиопротекторы («Аскорутин», «Компламин» и их аналоги) в форме таблеток или инъекций;
- вазодилататоры или спазмолитики («Но-Шпа», «Папаверин»);
- гиполипидемики («Аторвастатин», «Симвастатин» и их аналоги) в таблетках;
- стимуляторы микроциркуляции («Пентоксифиллин»);
- полипептиды («Ретиноламин») в форме интрабульбарных инъекций.
Дополнительно используют витаминно-минеральные комплексы в таблетках («Черника-форте», «Окювейт-плюс», «Офтальм-катахром» и другие), витамины группы В, искусственную слезу, витаминные комплексы, обогащенные антиоксидантами («Аевит» и его аналоги).
Месячные курсы приема препаратов повторяют минимум дважды в год. После терапии проводят диагностику, чтобы зафиксировать любые изменения. Если лечение таким способом неэффективно, переходят к радикальным методикам.
Малоинвазивное лечение
К не очень травматичным способам укрепления сетчатки с признаками дистрофии являются физиотерапевтические процедуры:
- электрофорез;
- магнитотерапия;
- фото- и электростимуляция;
- ВЛОК (воздействие на клетки крови лазером).
Чтобы исправить истончение сетчатки глаза, современная офтальмология все чаще использует неинвазивный метод терапии, основанный на лазерной коррекции тканей ретины. Восстановление сетчатки проводится несколькими способами:
- лазерная коагуляция — «припаивание» сетчатки в наиболее слабых местах к подлежащему сосудистому слою;
- лазерная стимуляция — точечное воздействие на ретину, в результате которого организм направляет силы на восстановление затронутых участков.
Лазерные методы считается наиболее эффективной и безопасной. Она не требует специфической подготовки и реабилитации, у нее меньше осложнений и противопоказаний. Их проводят в случае, если классическая хирургия запрещена. Восстановление после них занимает не больше месяца.
Хирургические методы
Хирургические операции проводятся при тяжелых и запущенных формах заболевания, когда медикаменты и даже лазеротерапия оказываются бессильны. Для восстановления сетчатки используют несколько видов операций:
- Реваскуляризирующие — вмешательства, направленные на восстановление кровоснабжения внутренней оболочки глаза.
- Вазореконструирующие — операции, в процессе которых врач вживляет в глаз искусственные сосуды или создает новые кровеносные русла.
В отличие от малоинвазивных процедур, хирургическое лечение требует определенной подготовки и длительного восстановления. В среднем на реабилитацию после таких вмешательств уходит не меньше полугода.
Профилактика
В настоящее время нет гарантированно работающих мер профилактики истончения ретины, особенно если патология отслеживается в семейном анамнезе. Единственный способ избежать серьезных проблем со зрением — регулярно посещать офтальмолога и проходить осмотр глазного дна и сетчатки.
Повысить шансы на сохранение сетчатки в здоровом состоянии поможет соблюдение общих принципов ЗОЖ: сбалансированное питание, отказ от вредных привычек, умеренная физическая активность. Этих мер будет достаточно для поддержания сосудистой системы в тонусе. Кроме того, следует избегать травмирования глаз, будь то попадание в них механических частиц, ушибы или длительный просмотр ТВ.
Источник

Сетчатка — это тончайшая внутренняя оболочка глаза, прилежащая на всем своем протяжении с внутренней стороны к стекловидному телу, а с наружной — к сосудистой оболочке глазного яблока. Сетчатка отвечает за восприятие изображения и обладает чувствительностью к свету.
Подробно о том, как устроена сетчатка.
Основные заболевания сетчатки
- Ангиопатия сетчатки;
- отслоение сетчатки;
- дистрофия сетчатки;
- диабетическая ретинопатия;
- разрыв сетчатки;
- дегенерация сетчатки;
- макулодистрофия и макулярная дегенерация;
- ретинит;
- гипертоническая ретинопатия;
- опухоль сетчатки;
- кровоизлияние в сетчатку.
Патологии сетчатки могут возникнуть при различных общих и системных заболеваниях — гипертонической болезни, сахарном диабете, заболевании почек и надпочечников, а также при травмах глаза, черепно-мозговых травмах. Некоторые инфекционные заболевания (грипп и др.) могут осложняться заболеваниями сетчатки.
Основные «группы риска»
- Люди со средней и высокой степенями близорукости;
- беременные женщины;
- пожилые люди с сахарным диабетом.
Начальные стадии развития заболевания могут и не сопровождаться никакими симптомами, поэтому если вы находитесь в группе риска, обязательно пройдите диагностику зрения на современном оборудовании. Такое обследование достоверно выявит, нуждаетесь ли вы в лечении. Не откладывайте операцию, если вам ее назначили, надолго. До хирургического вмешательства нужно всячески защищать глаз от возможных повреждений.
При обнаружении заболеваний сетчатки дистрофического характера, с ее истончением и разрывом на периферии, проводят ее укрепление с помощью лазера. В противном случае любое достаточно сильное напряжение может привести к отслойке, требующей немедленного хирургического вмешательства. Лучше предупредить подобную ситуацию. Тем более, что отслойка может произойти тогда, когда невозможно срочное оказание квалифицированной офтальмологической помощи (на даче, в поездке и т. п.)
Воспалительное заболевание сетчатки — ретинит

Ретинит — воспалительное заболевание сетчатки, которое может быть как односторонним, так и двусторонним. Это воспалительное заболевание сетчатки может быть как инфекционного, так и токсико-аллергического характера. Ретинит может возникать из-за ряда инфекционных заболеваний. Например таких, как: СПИД, сифилис, вирусные и гнойные инфекции и т. д.
Симптомы ретинита зависят от локализации процесса на сетчатке. Но основной из них — это снижение остроты зрения и изменение поля зрения. Бывают случаи, что поражение сетчатки сначала ограничивается небольшими участками, которые затем увеличиваются, приводя к прогрессирующей потере зрения. Лечение ретинита проводится медикаментозно.
Кровоизлияние в сетчатку

Кровоизлияния в сетчатку чаще относятся к сосудистым заболеваниям и приводят к понижению остроты зрения, отслойке сетчатки, вторичной глаукоме, дистрофии сетчатки и другим заболеваниям.
Причины кровоизлияния в сетчатку могут быть связаны с уплотнением сосудов в пожилом возрасте, вследствие тромбоза (закупорки) центральной вены сетчатки или одной из ее ветвей. Также кровоизлияние в сетчатку может быть вызвано сахарным диабетом, пороками сердца, болезнями крови, ожогами кожи, ушибами и т. д.
Отслоение сетчатки

Отслойка сетчатки — отделение сетчатой оболочки глаза от сосудистой. При разрыве сетчатки внутриглазная жидкость проникает под нее и отслаивает от сосудистой оболочки. Если произошла отслойка сетчатки, нужно немедленно обратиться к врачу, так как промедление может грозить слепотой.
Обычно при отслойке сетчатки проводят хирургическое лечение. Это может быть экстрасклеральное балонирование или пломбирование (цель такого лечения — добиться прилегания сетчатки к сосудистой оболочке), затем проводится лазерная коагуляция и витрэктомия (применяется для удаления из стекловидного тела рубцов, крови). Хирургические методы лечения обычно требуют ограничения зрительной работы, физической активности.
Подробнее о лечении отслоения сетчатки.
Опухоль сетчатки

Опухоли сетчатки — это новообразования сетчатки, которые бывают злокачественными и доброкачественными. Чаще всего опухоли развиваются в детском возрасте: в первые месяцы жизни в 20% случаях, в первые годы в 55%. У 25% больных процесс поражает оба глаза. Из опухолей сетчатки наиболее часто встречаются глиомы, образующиеся из наружного слоя оболочки сетчатки.
На ранних стадиях происходит утолщение сетчатки и установить это можно только при осмотре глазного дна и УЗИ глаза. Через некоторое время опухоль занимает большую часть глаза. Вследствие развития опухоли глазное яблоко выпячивается и ограничивается его подвижность. Зрение пропадает.
Возникновение заболевания имеет определенную наследственную связь по неправильному доминантному типу.
Лечить опухоли сетчатки необходимо как можно скорее и в специализированных офтальмологических отделениях больниц. Если откладывать лечение, то это может привести к необратимым последствиям. Из современных методик при опухоли сетчатки наиболее эффективны низкотемпературная (криогенная) терапия и фотокоагуляция. Хирургические методы лечения имеют органосохраняющую направленность.
Дистрофия сетчатки

Дистрофия сетчатки обычно вызывается нарушениями в сосудистой системе глаза. Страдают от нее в основном пожилые люди, зрение которых постепенно ухудшается. Очень часто дистрофические изменения сетчатки сопровождают среднюю и высокую степени близорукости. Дело в том, что обычно в этом случае увеличен размер глазного яблока, и сетчатка, выстилающая его заднюю поверхность, растягивается, что ведет к дистрофии.
Современное лечение такого состояния, а также других видов дистрофий (многие воспалительные и сосудистые заболевания сетчатки ведут к дистрофиям), происходит при помощи аргонового лазера. Основная цель этого лечения — укрепление, а в случае отслойки сетчатки — послеоперационное ограничение разрыва сетчатки.
Принцип лечения основан на том, что лазерное воздействие ведет к резкому повышению температуры, что вызывает коагуляцию (свертывание) ткани. Благодаря этому операция проходит бескровно. Лазер обладает очень высокой точностью и используется для создания сращений между сетчатой и сосудистой оболочкой глаза (т. е. укрепления сетчатки).
Подробнее о лазерной коагуляции сетчатки.
Возрастная макулярная дегенерация (ВМД)
Наиболее часто встречающаяся причина потери зрения у людей старше 50 лет. При ВДМ поражается центральная часть сетчатки – так называемое желтое пятно.
Основными факторами риска развития ВМД являются:
- возраст старше 50 лет;
- сердечно-сосудистые заболевания (атеросклероз, гипертоническая болезнь);
- генетическая предрасположенность;
- пол (чаще встречается у женщин).
На начальных стадиях заболевание протекает незаметно для пациента и может быть выявлено только на приеме у офтальмолога. При прогрессировании ВДМ и переходе ее в так называемую неоваскулярную форму больной может отмечать снижение зрения, ощущение искривление линий, затуманенные и исчезающие участки. При проявлении этих симптомов необходима срочная консультация врача.
В настоящее время наиболее эффективным методом лечения ВМД является интравитреальные (т. е внутрь глаза) введение ЛУЦЕНТИСА и ЭЙЛЕА — препаратов, блокирующих рост новых сосудов под сетчаткой. Эти препараты позволяют не только сохранить, но и улучшить зрение больного с ВМД. Также к методам лечения ВМД относятся лазеркоагуляция сетчатки и фотодинамическая терапия.
Подробнее о лечении возрастной макулярной дегенерации сетчатки.
Диабетическая ретинопатия
При диабете поражаются сосуды сетчатки, что приводит к нарушению обеспечения тканей кислородом и развитию диабетической ретинопатии.
Диабетическая ретинопатия обычно развивается через 5-10 лет после начала заболевания сахарным диабетом. При сахарном диабете I типа (инсулинозависимом) диабетическая ретонопатия протекает бурно и достаточно быстро возникает пролиферативная диабетическая ретинопатия. Эта форма заболевания характеризуется образованием новых сосудов, которые прорастают из сетчатки в стекловидное тело и вызывают кровоизлияния в нем, а также усиливают процессы рубцевания в стекловидном теле и может быть причиной развития отслоения сетчатки.
При II типе сахарного диабета (инсулинозависимом) изменения в основном происходят в центральной зоне сетчатки. Возникает диабетическая макулопатия, часто кистозная, что приводит к снижению центрального зрения.
Еще одной формой диабетической ретинопатии является фоновая ретинопатия сетчатки, при которой патологические изменения происходят только в сетчатке глаза. Вследствие нарушения в области капиллярных сосудов сетчатки происходят небольшие кровоизлияния, отложения продуктов обмена веществ, а также отеки сетчатки. Эта форма поражает прежде всего пожилых диабетиков и в перспективе ведет к постепенному ухудшению зрения.
Методы лечения диабетической ретинопатии:
- лазерокоагуляция сетчатки;
- интравитреальные или внутриглазное введение препаратов Луцентис, Эйлеа;
- операция — витрэктомия.
Разрыв сетчатки
Разрывы в сетчатке возникают чаще всего у близоруких людей вследствие механического натяжения патологически измененного стекловидного тела. Пациенты отмечают при этом черные нити перед пораженным глазом, а также световые вспышки. Прежде всего начинает отслаиваться край разрыва в сетчатке, позднее это приводит к отслойке сетчатки.
Для устранения этого на стадии отверстий или разрывов участки здоровой сетчатки закрепляются с помощью лазеркоагуляции. В точках коагуляции сетчатки происходит рубцевание. Вследствие этого возникает прочная связь сетчатки с сосудистой оболочкой глаза. Методика коагуляции заключается в нанесении 2-3 рядов коагулятов вокруг отверстия или разрыва.
Ангиопатия сетчатки
Ангиопатия — это поражение кровеносных сосудов, причиной которого чаще всего являются общие заболевания (вегето-сосудистая дистония, гипертония, сахарный диабет и др.) Чаще всего ангиопатия вызвана поражениями кровеносных сосудов и выражается спазмами и парезами сосудов.
Также среди проблем, которые могут возникнуть с сетчаткой, выделяются травмы, ожоги, отек сетчатки. Такое состояние крайне опасно и может стать причиной слабовидения и слепоты.
Источник


